Уреаплазмоз (уреаплазма): симптомы и лечение
Жжение и боли во время мочеиспускания, выделения из уретры — ключевые факторы при проблемах с мочеполовой системой. Столкнувшись с появлением таких симптомов, категорически нельзя надеяться, что все пройдет само собой. Данные симптомы могут указывать на развитие воспалений, среди которых особо опасен уреаплазмоз. В таком случае обязательно нужна консультация врача! Так, в Клинике МЕДИКОМ предоставляется возможность провести урологический осмотр у опытных специалистов с применением передовых медицинских технологий. Уреаплазмоз — это заболевание воспалительного характера, которое вызывается инфицированием условно-патогенными бактериями и затрагивает главным образом мочеполовую систему.
Заражение болезнетворными микроорганизмами становится причиной развития уретрита у мужчин. Среди женщин инфицирование провоцирует появление симптомов парауретрита, вульвита и образования псевдоэрозий шейки матки. Без тщательного лечения заболевание приобретает хроническую форму. В дальнейшем могут страдать половые органы и развиваться бесплодие. Реже уреаплазмы вызывают поражение кожи, суставов или внутренних органов.
Уреаплазмоз относят к заболеваниям, передающимся в основном половым путем. Им одинаково часто болеют представители обоих полов. Чаще инфекция выявляется среди людей 15–30 лет (в период повышенной сексуальной активности).
Классификация
Уреаплазмоз может протекать в виде острой и хронической инфекции или носительства. При остром течении он проявляется максимально и выявляется на протяжении 2 месяцев. Носительство не сопровождается какими-либо симптомами, и уреаплазмы обнаруживаются только при проведении лабораторных исследований.
Хронический уреаплазмоз длится более 2 месяцев. Он бывает:
- Рецидивирующий.
К концу лечения уровень лейкоцитов в мазках из уретры приходит в норму, но через 3 месяца их количество вновь увеличивается. - Персистирующий.
Повышение уровня лейкоцитов наблюдается и к концу курса терапии, и спустя 3 месяца.
Этиология заболевания
Уреаплазмоз провоцируют два вида уреаплазм — Ureaplasma urealyticum и Ureaplasma parvum. Уреаплазма не имеет клеточной оболочки и ДНК, живет на клеточных мембранах эпителия слизистых оболочек преимущественно мочеполового тракта, но может поражать и клетки дыхательной системы, кишечника или суставов. Инфекцию вызывают преимущественно микроорганизмы вида Ureaplasma urealyticum.
Пути заражения
Причины возникновения уреаплазмы в основном связаны с заражением этими микроорганизмами в процессе половых контактов. Нередко инфицирование сопровождается дисбактериозом (в 80 % случаев) и микст-инфекцией (дополнительным заражением трихомонадами, вирусами герпеса, хламидиями, гарднереллами и др.).
При заражении только уреаплазмами воспалительный процесс развивается не всегда, и их активация провоцируется дополнительными снижающими иммунитет факторами:
- переохлаждением;
- приемом алкоголя;
- стрессовыми ситуациями;
- наступлением беременности;
- обострением хронических заболеваний;
- хирургическими операциями.
Уреаплазма способна передаваться от матери к плоду внутриутробно или во время прохождения ребенка по родовым путям.
Патогенез
После попадания в организм человека микроорганизмы закрепляются на клетках слизистой оболочки урогенитального тракта при помощи цитоадгезиновых протеинов. Также они могут фиксироваться на эритроцитах, сперматозоидах, макрофагах, фибробластах. Воспаление развивается при большой концентрации уреаплазм или на фоне снижения местного иммунитета под воздействием неблагоприятных факторов.
Микст-инфекции или предрасполагающие факторы создают оптимальные условия для заселения мочеполовых органов уреаплазмами, и чаще развитие воспалительных реакций происходит именно на их фоне. Микроорганизмы начинают активно размножаться, провоцируют усиленный рост анаэробных бактерий (гарднерелл, мобилункуса).
От воспалительного процесса при развитии уреаплазмоза у мужчин наиболее страдают уретра, мочевик, предстательная железа, яички и их придатки, у женщин — влагалище и матка с придатками. Длительное течение этой инфекции может приводить к изменению сперматогенеза, сбоям овуляции и бесплодию. Также уреаплазмоз опасен во время беременности и может вызывать ее осложнения и невынашивание плода.
Клинические проявления
Признаки уреаплазмоза определяются местом локализации воспалительного процесса. Они могут появляться через 2-3 недели после инфицирования или активироваться под воздействием неблагоприятных факторов.
Часто бессимптомное течение этого заболевания приводит к его позднему выявлению и развитию осложнений. Именно поэтому рекомендуется обязательное проведение профилактических осмотров с выполнением лабораторных анализов, которые помогают выявлять возбудителя на ранних стадиях.
Уреаплазмоз у мужчин
Симптомы уреаплазмы обычно связаны с поражением уретры, мочевого пузыря, предстательной железы или яичек с придатками. У больного появляются различные жалобы:
- выделения из уретры (обычно утром);
- жжение и боли во время мочеиспускания;
- частое мочеиспускание;
- ощущение неполного освобождения мочевого пузыря;
- боли в нижней части живота.
Чаще всего впервые уреаплазмоз у мужчин проявляется симптомами уретрита, которые могут самопроизвольно пропадать на некоторое время и вновь появляться. При длительном течении и отсутствии лечения инфекция может приводить к развитию простатита, орхоэпидидимита и их осложнениям (бесплодию, нарушениям потенции, хроническим болям).
Уреаплазмоз у женщин
Развитие воспаления у женщин приводит к появлению таких симптомов уреаплазмы:
- слизистые выделения молочного или желтоватого цвета;
- дискомфорт и боли во время мочеиспускания;
- частые позывы к мочеиспусканию;
- боли внизу живота;
- неприятные ощущения и боли при половом акте.
Проявления воспалений могут уменьшаться со временем или полностью исчезать. Они периодически обостряются и часто протекают длительно.
На фоне уреаплазмоза у женщин часто развивается хронический цистит. При поражении яичников и маточных труб развивается спаечный процесс, который становится причиной бесплодия.
Особенности течения болезни при беременности
Во время беременности иммунитет женщины снижается на фоне активной гормональной перестройки, и вероятность активации уже присутствующей инфекции или заражения уреаплазмозом существенно возрастают. Уреаплазма приводит к множеству рисков во время гестации:
- замершая беременность;
- задержка роста и развития плода;
- выкидыш или преждевременные роды;
- генерализованная инфекция у плода;
- эндометрит у матери в послеродовом периоде;
- гипоксия плода (впоследствии может приводить к нарушениям психики);
- развитие вульвовагинита у плода женского пола с последующим поражением мочевого пузыря и почек;
- заражение плода через околоплодные воды и развитие у него неонатальной пневмонии и бронхолегочной дисплазии.
У женщин, у которых роды прошли на фоне уреаплазмоза, существенно повышается риск последующих внематочных беременностей или развития бесплодия.
Для предупреждения этих осложнений пациенткам, у которых выявлен уреаплазмоз, не рекомендуется планировать беременность до полного излечения этой инфекции у себя и партнера. Для этого спустя 2 месяца после окончания терапии проводят повторный анализ, на основании которого можно будет принимать решение о планировании зачатия.
Если гестация развилась на фоне инфекции, то беременной рекомендуется обязательное проведение ее лечения. Препараты назначает только врач с учетом срока гестации. Антибиотики рекомендуются после 22 недели.
Особенности заболевания у детей
У детей также может выявляться уреаплазмоз, но инфицирование происходит реже чем у взрослых. Пути заражения этой инфекцией зависят от возраста. Дети младшего возраста могут инфицироваться внутриутробно или во время родов, а ведущие половую жизнь подростки — половым путем.
При внутриутробном течении инфекции уреаплазма может становиться причиной поражения легочной ткани и тяжелой пневмонии. Также возможно повреждение нервной системы будущего малыша с последующим развитием в раннем возрасте гидроцефалии, кист сосудистых сплетений и вентрикуломегалии. Нередко уреаплазма провоцирует поражение сердечно-сосудистой системы, почек и печени. У девочек помимо воспалительных проявлений со стороны урогенитального тракта может развиваться бесплодие.
У подростков заражение половым путем приводит к проявлению таких же симптомов, как и у взрослых. При отсутствии лечения инфекция вызывает соответствующие осложнения.
У детей раннего возраста на инфицирование уреаплазмой могут указывать различные неспецифические симптомы:
- длительный кашель;
- незначительное повышение температуры;
- отставание в наборе веса;
- выделения из уретры (только у мальчиков);
- выделения из влагалища;
- болевые ощущения в нижней части живота;
- беспокойство в процессе мочеиспускания из-за появления дискомфорта и болей.
При поражении оболочек мозга у малыша могут появляться сильные головные боли, тошнота, рвота и эпилептические приступы.
Проявления уреаплазмоза в раннем возрасте очень неспецифичные, и подтвердить диагноз можно только при помощи проведения лабораторных анализов. Обычно диагностика выполняется при помощи анализа ПЦР. После подтверждения инфицирования назначается лечение антибиотиками и прием препаратов для повышения иммунитета (пробиотиков, иммуностимуляторов и поливитаминных комплексов). Препараты врач подбирает с учетом возраста ребенка.
Осложнения
Последствия уреаплазмы зависят от тяжести течения инфекции. Обычно они провоцируются сочетанием с другими инфекциями или длительным отсутствием лечения.
У мужчин могут возникать такие осложнения, как:
- простатит;
- баланопостит;
- шеечный цистит;
- эпидидимоорхит;
- снижение подвижности сперматозоидов;
- стриктура уретры.
У женщин уреаплазмоз может приводить к таким патологиям:
- сепсису;
- аднекситу;
- бесплодию;
- перитониту;
- эндометриту;
- сальпингоофориту;
- хронической тазовой боли;
- внематочной беременности.
При длительном течении инфекции возможно поражение почек и развитие ревматоидного артрита.
Диагностика
При появлении симптомов уреаплазмоза женщинам следует обратиться к гинекологу, а мужчинам — к урологу. Врач проводит осмотр больного и внимательно изучает его жалобы. Диагностика уреаплазмоза всегда дополняется лабораторными исследованиями, поскольку проявления этого заболевания неспецифичны и характерны для многих заболеваний воспалительного характера. Диагноз ставится в тех случаях, когда анализ на уреаплазму оказывается положительным. При возможности проводится диагностика полового партнера.
Для проведения лабораторной диагностики уреаплазмоза могут применяться следующие методики:
Наиболее информативным методом для выявления уреаплазм является метод ПЦР.
Обследование пациентов с уреаплазмозом для оценки степени поражения органов дополняется различными инструментальными методиками: УЗИ органов малого таза, гистероскопией и пр.
При необходимости может быть назначена консультация ревматолога.
Для диагностики этой инфекции у детей раннего возраста необходимо обращение к педиатру. В зависимости от проявлений болезни назначаются консультации пульмонолога, невролога и других профильных специалистов.
Необходимость лечения уреаплазмоза определяется только врачом, который учитывает все нюансы инфицирования.


Лечение
При необходимости лечения инфекции обоим половым партнерам назначают медикаментозную терапию.
Для устранения возбудителя инфекции применяют различные антибиотики: тетрациклины, линкозамиды и др.
Этиотропная терапия обязательно дополняется назначением препаратов для нормализации микрофлоры мочеполовой системы. Для этого могут применяться противогрибковые и противопротозойные средства, пробиотики с лакто- и бифидобактериями.
Медикаментозное лечение уреаплазмоза дополняется препаратами для повышения иммунитета. Для этого могут применяться иммуностимуляторы химического и природного происхождения. Дополнительно назначаются витаминно-минеральные комплексы (особенно с витаминами группы В и С), сорбенты и гепатопротекторы. При развитии осложнений медикаментозная терапия может дополняться физиотерапией.
Во время лечения пациентам рекомендуется воздержаться от половой жизни. Для улучшения результатов терапии следует ограничить или исключить прием жирных, жареных, копченых, пряных и острых блюд. Прием алкоголя полностью исключается. В рацион следует вводить больше молочнокислых продуктов, овощей и фруктов.
Длительность лечения уреаплазмоза обычно составляет не менее 2 недель. Препараты могут отменяться только врачом после проведения контрольных лабораторных исследований, подтверждающих эффективность терапии.
Применение рецептов народной медицины при уреаплазмозе неэффективно. Отвары и настои лекарственных трав и прием природных адаптогенов могут включаться в состав комплексной терапии при согласовании с врачом. Они применяются для уменьшения проявлений заболевания и укрепления иммунитета.
Контроль излеченности
После завершения терапии пациенту назначают контрольные лабораторные анализы. Если на протяжении 2 месяцев после прекращения приема антибиотиков уреаплазма не выявляется, то заболевание считается излеченным. Обычно ПЦР анализ выполняется через 4-6 недель.
Профилактика
Профилактика уреаплазмоза направляется на сокращение вероятности инфицирования разных возрастных категорий и повышение иммунитета. Для предупреждения развития и прогрессирования этой инфекции необходимо:
- вести здоровый образ жизни для повышения иммунитета;
- проводить профилактические осмотры у гинеколога или уролога;
- своевременно лечить хронические заболевания;
- планировать беременность;
- избегать незащищенных барьерной контрацепцией половых контактов с непроверенными партнерами.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач-гинеколог, акушер-гинеколог высшей категории

Заведующая гинекологическим отделением стационара, врач акушер-гинеколог, гинеколог-хирург
Какой врач лечит уреаплазму?
Постановкой диагноза «уреаплазмоз» на основании данных клинического осмотра занимается врач-гинеколог (мужчин — уролог). Пройти последующий курс лечения уреаплазмоза в Киеве можно в клинике МЕДИКОМ в подразделениях на Печерске и Оболони. Операторы нашего колл-центра быстро сориентируют вас во всех интересующих вопросах и помогут записаться на прием. Обращайтесь к нам — и коллектив опытных профессионалов поможет вам вернуть здоровье!
Уреаплазмоз
Уреаплазмоз – это заболевание, возбудителем которого является одноклеточный микроорганизм – уреаплазма. Данный возбудитель относится к внутриклеточным микробам. Уреаплазмоз является заболеванием, склонным к хроническому течению. Кроме того, возбудитель данного заболевания является условно-патогенным микроорганизмом, поскольку для некоторых женщин он представляет нормальную флору влагалища. Под уреаплазмозом подразумевают наличие воспалительного процесса в мочеполовой системе, при котором, в ходе лабораторных исследований, выявляется уреаплазма и не обнаружен другой возбудитель.
Причины возникновения уреаплазмоза
Чаще всего заражение уреаплазмозом происходит половым путем при контакте с больным, либо носителем возбудителя заболевания.
Во время беременности существует вероятность передачи заболевания от матери к плоду через околоплодные воды. Во время родов также существует вероятность заражения ребенка, при прохождении им родовых путей: микробы могут попадать в половые пути ребёнка и сохраняться там всю жизнь, находясь в неактивном состоянии.
Причиной появление уреаплазмоза могут быть различные факторы:
- ранее начало половой жизни, частая смена половых партнеров,
- незащищенные половые акты,
- возрастная группа до 30 лет,
- перенесенные гинекологические заболевания и заболевания, передающиеся половым путем.
Рост условно-патогенной флоры, к которой относится и возбудитель уреаплазмоза, может быть спровоцирован приемом антибиотиков, препаратов гормональной терапии, постоянными стрессами и общим ухудшением качества жизни человека, радиоактивным облучением и другими факторами, которые значительно снижают иммунный статус человеческого организма.
Проявления уреаплазмоза
Уреаплазмоз проявляется не сразу, не беспокоя человека долгое время. Из-за этого носитель заболевания может даже и не знать о нем и продолжает заражать половых партнеров длительный период. Инкубационный период уреаплазмоза составляет 2-4 недели. Отсутствие симптомов заболевания в некоторых случаях может привести к переходу уреаплазмоза в хроническую стадию и довольно серьезным последствиям для здоровья человека.
Нередко у детей, зараженных во время родов, со временем происходит самоизлечение от уреаплазм. Особенно часто это происходит у мальчиков.
Как уже говорилось, основным проявлением уреаплазмоза являются воспалительные процессы мочеполовой системы. Симптомами уреаплазмоза у мужчин могут быть скудные, мутные выделения из мочеиспускательного канала, вялотекущий уретрит (ощущения жжения и зуда в области мочеиспускательного канала, умеренной болезненности самого процесса мочеиспускания), при котором выделения то появляются, то исчезают. У женщин появляются выделения из влагалища, которые могут сопровождаться болью внизу живота, зуд и раздражение слизистой влагалища, реже наблюдается частое и болезненное мочеиспускание, цервицит. Отсутствие своевременного и адекватного лечения, попытки самолечения могут привести к переходу заболевания в хроническую форму, ухудшая общее состояние организма, сопровождаясь повышением температуры тела, а также стать причиной появления простатита, кольпита, эндометрита, цистита, пиелонефрита, везикулита, воспаления придатков матки, образования спаек в маточных трубах, приводит к самопроизвольным абортам и преждевременным родам.
Хроническая инфекция может со временем вызвать стриктуру уретры (сужение мочеиспускательного канала).
Одним из самых серьезных последствий уреаплазмоза считается астеноспермия – один из видов мужского бесплодия. Возбудитель уреаплазмоза влияет на снижение подвижности сперматозоидов, паразитируя на них и снижая их жизнеспособность. Кроме заболеваний мочеполовой системы, уреаплазма также оказывает влияние и на здоровье суставов, вызывая их воспаление.
Без лечения уреаплазмоз может время от времени проявляться. Повторные обострения могут быть связаны с употреблением алкоголя в большом количестве, простудой, эмоциональными перегрузками.
Что может сделать Ваш врач?
Лечение уреаплазмоза – это в первую очередь устранение тех самых условий, которые дали возможность уреаплазме беспрепятственно размножаться. Это коррекция иммунитета, устранение всех состояний, которые снижают иммунную защиту, и, наконец, мощное воздействие на самого возбудителя.
Проведение бактериального посева позволяет определить чувствительность патогенного организма к использованию того или иного антибактериального препарата. Это помогает врачу выбрать оптимальную схему лечения, что позволит исключить проявление рецидивов заболевания.
Кроме препаратов антибактериальной терапии целесообразно применение иммуностимуляторов, местных бактерицидных средств, проведение физиопроцедур. Важным требованием является проведение лечения у обоих партнеров, что позволит избежать случаев повторного заражения. На время лечения рекомендуется воздерживаться от половой жизни, соблюдать предписанную диету, а также строго следовать всем рекомендациям лечащего врача.
Что можете сделать Вы?
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение.
Учитывая, что уреаплазмы могут быть причиной самопроизвольного аборта и преждевременных родов, перед планируемой беременностью целесообразно избавиться от уреаплазм.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Уреаплазмоз у женщин и мужчин. Диагностика, лечение, опасность уреаплазмоза
Уреаплазмоз – заболевание, вызываемое одноклеточным организмом, представляющим собой промежуточную форму жизни между бактериями и вирусами. Эта инфекция передаётся от человека к человеку, как правило, половым путём, поскольку не способна выживать вне живого организма. Заразиться при пользовании общими предметами, посещении бани, бытовом контакте — практически невозможно. Возбудители заболевания входят в группу бактерий Mycoplasmataceae, однако выделены в особый вид. Отличительный признак уреаплазм — способность расщеплять мочевину и использовать этот процесс как источник энергии для жизни и размножения. Отсюда и название с частицей «уреа». Промежуточное положение бактерий уреаплазмы определяется тем, что у них нет полноценной клеточной оболочки и генетический материал очень малочислен, но при этом есть ядро и некоторые клеточные органеллы. Такое строение позволяет возбудителю внедряться в собственные клетки человека, использовать их и при этом оставаться неуязвимыми для действия иммунных защитных механизмов и многих антибиотиков.
Патогенность возбудителей уреаплазмы многими врачами ставится под сомнение. Эти микроорганизмы могут вообще никак себя не проявлять, они обнаруживаются в некоторой концентрации и у здоровых людей; однако, у многих носителей других инфекций они входят в состав патогенной микрофлоры и потенцируют общее болезнетворное действие. Другими словами, лишь в организме, ослабленном другими болезнями, уреаплазмоз становится агрессивным и активизируется до уровня опасного заболевания. Вместе с тем, в некоторых состояниях, не связанных с инфекционными заболеваниями (беременность, истощение организма, общее снижение иммунитета), уреаплазма сама по себе может нести серьёзную угрозу и при всестороннем обследовании выявляется как единственная причина половой и репродуктивной дисфункции.
Самый распространённый путь заражения уреаплазмой – незащищённый половой контакт с инфицированным партнёром. Опасность одинаково велика при классическом и нетрадиционных видах половой близости. Зачастую ни один из партнёров даже не подозревает о возможном заражении, поскольку заболевание протекает бессимптомно или находится на стадии инкубационного периода (от 5 дней до месяца).
Второй распространённый путь передачи уреаплазмоза — от матери к ребёнку во время родов. Многие люди, у которых во взрослом состоянии диагностируется уреаплазмоз, были заражены от матери при рождении или еще в период вынашивания.
Такая способность уреаплазматической инфекции оставаться долгое время латентной, незамеченной — ставит под угрозу заражения даже самые верные пары и людей, относящихся к половой жизни с разумной осторожностью и практикующих только защищенные ее формы.
Статистическими исследованиями выявлены факторы, наличие которых повышает риск инфицирования уреаплазмозом:
- более одного полового партнёра, беспорядочные связи;
- ранее начало половой жизни;
- возраст от 15 до 30 лет;
- частые или хронические урогенитальные инфекции другого генеза;
- нарушения половой сферы неинфекционного характера, приобретённые в постпубертатный период (после наступления половой зрелости);
- общее ослабление иммунитета;
- приём гормональных препаратов.
2. Симптомы уреаплазмоза
Острое развитие уреаплазмы более заметно в женском организме. Считается, что у мужчин заболевание вообще протекает бессимптомно и заканчивается спонтанным самоизлечением (отсюда мнение, что мужчины являются лишь переносчиками инфекции). Инфицированный мужчина может просто не придать значения легкому жжению при мочеиспускании или скудным выделениям из уретры. По этой причине обследование мужчин зачастую не производится, но курс лечения проходят оба партнёра, если уреаплазмоз подтвержден у женщины.
Как было указано выше, признаки уреаплазмы у женщин более очевидны:
- прозрачные выделения из влагалища;
- болезненное мочеиспускание, иногда учащённое;
- при орально-генитальном заражении — симптоматика ангины;
- боли внизу живота;
- зуд половых органов;
- обострение кольпита и других хронических заболеваний репродуктивной системы.
Однако, не всегда начало заболевания протекает остро; процесс может быть смазан, хотя уреаплазма паразитирует во влагалище, на шейке матки и на внутренней ее оболочке. Если организм по каким-то причинам не может эффективно противостоять инфекции и вовремя не начинается медикаментозное лечение, восходящая инфекция может дойти до мочевого пузыря и почек. Такая глубокая инвазия чревата уже тяжелыми воспалительными процессами и вторичным бесплодием.
3. Диагностика и лечение болезни
Диагностика уреаплазмы
Несмотря на бесконтрольное распространение мимикрирующего под другие недуги уреаплазмоза, его диагностика не является сложной. Гораздо труднее понять, что обследоваться нужно именно на этот вид инфекции, когда, скажем, налицо признаки «простого» кольпита или цистита. Поэтому внимательно прислушайтесь к назначениям врача и не отмахивайтесь от «лишнего» анализа под предлогом «мне это не надо».
Методы диагностики уреаплазмоза:
- бактериологическое исследование мазка (выявляется количество бактерий на 1 мл материала);
- ПЦР-диагностика (обнаруживается наличие генетического материала инфекционных микроорганизмов);
- ПИФ и ИФА (выявление антител к уреаплазмозу).
Лечение уреаплазмы
Считается необходимым начинать лечение выявленного уреаплазмоза в следующих случаях:
- планирование беременности;
- концентрация возбудителей значительно выше нормы;
- сочетание уреаплазмоза с другими хроническими заболеваниями, особенно если они часто обостряются.
Во всех случаях учитываются индивидуальные особенности, выраженность симптоматики, степени опасности уреаплазмы для самого человека и его половых партнёров.
Рекомендуемое лечение должны проходить оба партнера. Оно включает три составляющие:
- антибиотики, активные в отношении уреаплазмы;
- иммуностимулирующие препараты;
- средства и мероприятия, препятствующие распространению инфекции по мочеполовой системе.
Повторные анализы после лечения проводятся через неделю, через месяц и через два месяца. Только в том случае, если все они отрицательные, терапевтический эффект считается достигнутым.
Уреоплазмоз
Уреаплазмоз (Ureaplasma infection) – инфекционное заболевание, обычно передающееся половым путем. Возникновение заболевания вызывают малые микроорганизмы Ureaplasma urealyticum, иногда Ureaplasma parvum (уреаплазмы), относящиеся к грамотрицательным микробам и имеющие дополнительную липидную мембрану, которая ограждает клеточную стенку.
Как и при множестве иных инфекциях, уреаплазмоз не имеет симптоматики, специфичной именно для данного возбудителя. В связи с этим, под уреаплазмозом (т.е. болезнью, которая вызвана уреаплазмой) сейчас подразумеваются воспалительные реакции в органах мочеполовой системы, в случае, если после лабораторной диагностики выявлена Ureaplasma urealyticum, и не обнаружен иной патогенный микроорганизм, который может вызвать это воспаление. Диагностика болезни часто усложняется тем, что она протекает в неактивной форме и никаким образом не проявляется. С 1998 года в Российской Федерации уреаплазмоз потерял статус самостоятельной половой инфекции (ввиду введения Международной классификации болезней десятого пересмотра). Однако возбудитель (U. Urealyticum) включен в формулировку таких диагнозов, как бактериальные вагинит (кольпит), уретрит и цервицит.
Содержание
Этиология
В большинстве случаев инфекция передается половым путем. Также могут заболеть новорожденные во время прохождения при рождении через родовые пути. Иной способ передачи уреаплазмоза – это контактно-бытовой (через унитазные сиденья, мочалки, полотенца, а также другие предметы личной гигиены). Однако убедительных доказательств, свидетельствующих о возможности передачи уреаплазмы бытовым путем, сейчас не существует. Уреаплазма способна на протяжении длительного временного промежутка находиться в организме, при этом пребывать в пассивной форме, не вызывая никакой симптоматики (особенно в случае инфицирования ребенка при рождении). Основным фактором защиты организма является нормальная микрофлора, выполняющая функции физиологического барьера. Как только происходит нарушение баланса микроорганизмов, барьер пропадает, количество уреаплазм стремительно поднимается, вызывая воспалительные процессы.
Течение заболевания
Уреаплазмоз может иметь как хроническое проявление, так и острое течение. Болезнь может привести к воспалению всех органов в мочеполовой системе у лиц женского, а также мужского пола. При этом приблизительно две трети людей, у которых в организме обнаружена Ureaplasma urealyticum, не осведомлены об этом и не имеют совершенно никаких симптомов. Проявлениями уреаплазмоза могут быть водянистые выделения из влагалища или мочеиспускательного канала, а также выкидыш или преждевременные роды. У больных может немного подниматься температура. Понижение иммунитета, прием гормональных средств, стрессогенные расстройства, влияние радиации способствуют образованию условий, которые способствуют активизации болезнетворных микроорганизмов.
Симптомы уреаплазмоза могут появиться в течение от 3 до 5 недель после инфицирования, или же не проявляться вообще (особенно у лиц женского пола).
У женщин
У женщин наблюдаются такие симптомы уреаплазмоза:
- кольпит, незначительное количество выделений из влагалища;
- болевые ощущения в нижнем участке живота (в случае воспаления матки, а также ее придатков) ;
- цистит (болевые ощущения или чувство жжения во время опорожнения мочевого пузыря).
У мужчин
У мужчин могут проявляться:
- незначительное количество выделений из уретры;
- признаки простатита.
Диагностика
Уреаплазмоз можно диагностировать с помощью следующих методов:
- ПЦР-диагностика (полимеразная цепная реакция);
- дот-гибридизация;
- культуральный метод (бактериологический посев);
- иммунофлуоресцентный анализ (прямой и непрямой);
- иммуноферментный анализ (позволяет обнаружить наличие антител к белкам уреаплазмы).
Особенно важно провести указанные диагностические методы у беременных. В случае инфицирования во время зачатия, возникает большой риск заражения плода.
Последствия заболевания
При хроническом течении заболевания, уреаплазмоз может причинить образование воспалительных реакций в суставах и сужение мочеиспускательного канала (у мужчин, а также у женщин). Периодически заболевание может проявляться снова в случае возникновения благоприятных факторов (при простуде, эмоциональных перегрузках и т.п.)
У мужчин
У мужчин могут проявляться следующие негативные последствия уреаплазмоза:
- простатит;
- проблемы с опорно-двигательной системой, к примеру, боли при ходьбе (в детском возрасте);
- нарушение подвижности сперматозоидов, в ряде случаев – их уничтожение.
У женщин
У женщин вследствие не леченного уреаплазмоза могут возникать:
- бесплодие;
- патологии плода при вынашивании;
- внематочная беременность;
- воспалительные реакции и спайки в фаллопиевых трубах.
Лечение и профилактика
Лечение уреаплазмоза – довольно сложный процесс, часто пациентам приходится пройти пять и больше курсов для полного излечения. В процессе лечения запрещено употреблять алкоголь, обязательно нужно использовать механическую контрацепцию (презервативы) с целью предотвращения заражения полового партнера. Оба партнера должны обращаться к врачу. Лечение уреаплазмоза должен проводить только квалифицированный специалист после установки точного диагноза. Прежде всего, для лечения недуга используются актибиотики-макролиды, также применяются средства класса фторхинолонов.
Кроме этого, важно выбрать правильную схему лечения, ввиду того, что инфекция уреаплазмы довольно легко приобретает устойчивость к антибиотическим средствам. К примеру, раньше Доксициклин (препарат из класса тетрациклинов) считали эффективным средством лечения уреаплазмоза, но сейчас его используют намного реже в силу того, что современная форма заболевания приобрела устойчивость к препарату.
Во избежание заражения инфекцией уреаплазмы необходимо соблюдать следующие меры предосторожности:
Уреаплазменная инфекция. Уреаплазмоз. (Ureaplasma urealyticum и Ureaplasma parvum).
Что такое уреаплазмы (Уреаплазма уреалитикум и Уреаплазма парвум)
Уреаплазмоз (уреаплазменная инфекция)- условное наименование воспалительного процесса в мочеполовых органах в случае, когда при лабораторном обследовании выявлена Ureaplasma urealyticum (species) при отсутствии других патогенных возбудителей. Впервые возбудитель болезни – Ureaplasma urealyticum , был обнаружен у больного негонококковым уретритом американским врачом M.C.Shepard в 1954 году.
Уреаплазмы являются мелкими микроорганизмами, живущими в мочеполовой системе человека. Помимо небольшого размера, они обладают такой важной особенностью как отсутствие ригидной клеточной стенки ,что позволяет им проходить через поры с диаметром до 0,22 мкм и быстро вырабатывать резистентность (устойчивость) к различным антибиотикам, подавляющим синтез клеточной стенки. Другой особенностью уреаплазм является способность паразитировать на мембране эпителиальных клеток мочеполовых органов и сперматозоида.
Важной особенностью уреаплазмы, отличающей ее от других микоплазм, является способность гидролизовать мочевину до аммиака, т.е. наличие уреазной активности .
Уреаплазма, которая вызывает воспалительные заболевания у человека:
Ureaplasma species(уреаплазма специес) – уреаплазма, которую подразделяют на 2 подвида (Ureaplasma urealyticum и Ureaplasma parvum)
Как часто встречаются уреаплазмы у людей
Уреаплазма (Ureaplasma sp.) выявляется до 25% сексуально активных женщин, которые не предъявляют жалоб. У мужчин частота выявления уреаплазм меньше и составляет 10-15%. Около 20% новорожденных заражены уреаплазмами.
Как можно заразится уреаплазмой
Генитальными уреаплазмами(Уреаплазма уреалитикум и Уреаплазма парвум)можно инфицироваться только тремя способами:
- при половом контакте ( в том числе и при орально-генитальном контакте)
- при передачи инфекции от матери к плоду через зараженную плаценту или при родах
- при трансплантации (пересадке) органов.
Генитальными уреаплазмами нельзя заразится при посещении бассейнов, туалетов и через постельное белье.
Основной резервуар уреаплазм сексуально – активные женщины (имеющих два и более половых партнеров в год) со стойким носительством (позитивностью). В большинстве случаев мужчины являются временными носителями уреаплазм, однако сохраняя способность во время транзита инфицировать женщин-половых партнеров.
Статистическими исследованиями установлено, что частота выявления уреаплазм резко повышается у женщин и мужчин, имеющих вух и более половых партнеров в год. Отмечено также, что частота колонизации уреаплазмами выше у курящих женщин, принимающих оральные контрацептивы и у беременных.
Запишитесь на прием к урологу по телефону 8(812)952-99-95 или заполнив форму online – администратор свяжется с Вами для подтверждения записи

Центр “Уроклиник” гарантирует полную конфиденциальность
Какие болезни могут вызывать уреаплазмы
У мужчин
- Негонококковый уретрит
- Эпидидимит (воспаление придатков яичка)
- Простатит
- Снижение качества спермы.
У женщин
- Цервицит (воспаление шейки матки)
- Вагинит (воспаление влагалища)
- Воспалительные заболевания малого таза (ВЗОМТ) у женщин
- Послеродовая и послеабортная лихорадка
- Острый уретральный синдром (частое мочеиспускание).
У беременных женщин
- Возможно инфицирование плаценты, что приводит к преждевременному прерыванию беременности, преждевременным родам и рождению новорожденных с низким весом.
У обоих полов
- Сексуально связанные реактивные артриты (поражение суставов).
У новорожденных
Особую опасность представляют заболевания, вызыванные микоплазмами и уреаплазмами у новорожденных. Инфицирование новорожденного происходит или при внутриматочном инфицировании во время беременности или при родах.
С генитальными микоплазмами у новорожденных связывают:
- Острую пневмонию(воспаление легких)новорожденных
- Бронхолегочную дисплазию (Хроническую болезнь легких)
- Бактеремию и сепсис (заражение крови)
- Менингит ( воспаление оболочек мозга)
Как диагностируют заболевания, связанные с генитальными уреаплазмами
При наличие заболевания, которое может быть вызывано генитальными уреаплазмами проводят культуральное исследование (бактериологический посев) и исследование методом ПЦР. Определение наличия и количества антител в крови для диагностики не применяется.
Как лечатся заболевания, связанные с генитальными уреаплазмами
Для лечения заболеваний, связанных с уреаплазмамимикоплазмами применяются различные антибиотики. Надо учитывать, что разные виды микроорганизмов имеют разную чувствительность к различным группам антибиотиков.
Эффективность применения препаратов, влияющих на иммунитет, ферментов, витаминов, местного и физиотерапевтического лечения в лечении заболеваний, вызыванных уреаплазмамимикоплазмами не доказана и не применяется в развитых странах мира.
Как можно предохранится от заражения генитальными уреаплазмами
К сожалению 100% защиты не существует. Людям , ведущим реулярную сексуальную жизнь необходимо проверяться 2 раза в год.
Уреаплазмоз – симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык В. П., уролога со стажем в 27 лет.
Над статьей доктора Ковалык В. П. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уретрит может проявляться скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
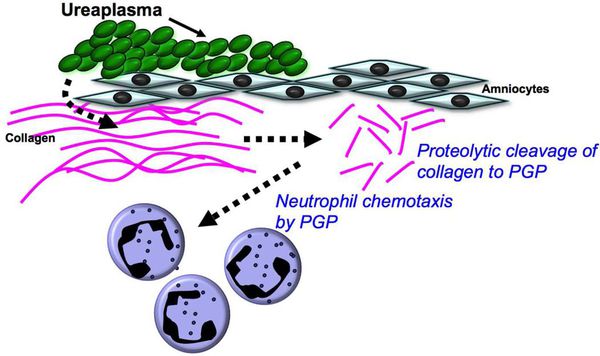
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticum и Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticum в концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена. Существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Лечение уреаплазмоза
Лечение показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм доксициклина, джозамицина и ряда других антимикробных препаратов.
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение сексуального партнёра не требуется.
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Уреаплазмоз у женщин
Уреаплазмоз у женщин — инфекционное воспалительное заболевание мочеполовых органов, вызванное патологической активностью уреаплазм. В 70-80% случаев заболевание протекает в форме бессимптомного носительства. Может проявляться неспецифическими дизурическими симптомами, увеличением количества прозрачных влагалищных выделений, тянущими болями в нижней части живота и нарушением репродуктивной функции. Для постановки диагноза используют бактериальный посев, ПЦР, ИФА, ПИФ. Этиотропное лечение предполагает назначение антибактериальных препаратов — макролидов, тетрациклинов и фторхинолонов.
Общие сведения
Впервые уреаплазма была выделена у пациента негонококковым уретритом в 1954 году. На сегодняшний день возбудитель считается условно-патогенным микроорганизмом, проявляющим патологическую активность только при наличии определённых факторов. Носительницами бактерий являются 40-50% сексуально активных здоровых женщин. Микроорганизм выявляется на половых органах у каждой третьей новорожденной девочки и у 5-22% школьниц, которые не живут половой жизнью. Хотя по результатам различных исследований уреаплазмы были единственными микроорганизмами, обнаруженными у части пациенток с бесплодием и хроническими заболеваниями урогенитальной сферы, уреаплазмоз не внесен как самостоятельное заболевание в действующую Международную Классификацию Болезней.

Причины уреаплазмоза у женщин
Возбудителем заболевания является уреаплазма — внутриклеточная бактерия без собственной клеточной мембраны, обладающая тропностью к цилиндрическому эпителию мочеполовых органов. Из 6 существующих видов уреаплазм патогенная активность выявлена у двух — Ureaplasma urealyticum и Ureaplasma parvum. Заражение происходит при незащищённом половом контакте или во время родов. Убедительных доказательств о контактно-бытовом способе передачи уреаплазмоза на сегодняшний день не существует.
В большинстве случаев носительство уреаплазм является бессимптомным. Основными факторами, способствующими развитию воспалительного процесса, являются:
- Дисгормональные состояния. Возбудитель может проявлять патогенную активность во время беременности, при нарушении эндокринной функции яичников.
- Снижение иммунитета. Воспаление урогенитального тракта чаще возникает у женщин при заболеваниях, снижающих иммунитет, и на фоне приёма иммуносупрессивных препаратов (при лечении онкопатологии).
- Вагинальный дисбактериоз. Нарушение нормальной микрофлоры влагалища при нерациональной антибактериальной терапии и гормональном дисбалансе активирует условно-патогенные микроорганизмы, в том числе уреаплазмы.
- Инвазивные вмешательства. Пусковым моментом для развития уреаплазмоза в ряде случаев становятся аборты, инструментальные лечебно-диагностические процедуры (гистероскопия, уретро- и цистоскопия, хирургические методы лечения эрозии шейки матки и др.).
- Частая смена половых партнёров. Бактерия активируется в ассоциации с другими возбудителями ИППП, проникающими в половые органы женщины во время незащищённого секса со случайными партнёрами.
Патогенез
Патогенез уроплазмоза у женщин основан на адгезивно-инвазивных и ферментообразующих свойствах микроорганизма. При попадании на слизистую мочеполовых органов бактерия прикрепляется к оболочке клетки цилиндрического эпителия, сливается с ней и проникает в цитоплазму, где и происходит её размножение. Микроорганизм продуцирует особый фермент, который расщепляет иммуноглобулин А, снижая таким образом иммунный ответ на инфекцию. При бессимптомном течении местные воспалительные и деструктивные изменения выражены слабо. Повышение патогенной активности возбудителя под действием провоцирующих факторов приводит к развитию воспаления — сосудистой реакции, повышению тканевой проницаемости, разрушению эпителиальных клеток.
Классификация
Основными критериями выделения клинических форм уреаплазмоза у женщин являются характер течения и степень выраженности патологических проявлений. В частности, специалисты в области гинекологии различают:
- Носительство уреаплазм. У большинства женщин, при обследовании которых выявляется этот микроорганизм, никаких признаков воспалительных процессов нет.
- Острый уреаплазмоз. Наблюдается крайне редко, сопровождается клинически выраженными признаками поражения мочеполовых органов и общей интоксикацией.
- Хронический уреаплазмоз. Признаки острого воспаления отсутствуют или проявляются периодически при наличии провоцирующих факторов, возможны нарушения репродуктивной функции и хроническое воспаление органов урогенительного тракта.
Симптомы уреаплазмоза у женщин
В 70-80% случаев какие-либо клинические проявления, свидетельствующие об инфицировании организма уреаплазмами, отсутствуют. Заболевание не имеет специфических симптомов и в периоды обострений проявляется признаками, характерными для воспалительных процессов в мочеполовой системе. Женщина может жаловаться дискомфорт, рези, жжение, болезненные ощущения при мочеиспускании. Несколько увеличивается объём прозрачных влагалищных выделений. При восходящем развитии инфекции с поражением внутренних репродуктивных органов могут беспокоить ноющие или тянущие боли в нижней части живота. При остром течении и в периоды обострений температура повышается до субфебрильных цифр, пациентка отмечает слабость, утомляемость, снижение работоспособности. О хроническом уреаплазмозе могут свидетельствовать стойкие к лечению уретриты, вагиниты, эндоцервициты, аднекситы, невозможность забеременеть, самопроизвольное прерывание или патологическое течение беременности.
Осложнения
При длительном течении уреаплазмоз у женщин осложняется хроническими воспалительными процессами в матке и придатках, которые приводят к бесплодию, выкидышам и преждевременным родам. Ситуация усугубляется инфицированием партнёра, у которого на фоне заболевания может развиться мужское бесплодие. В некоторых случаях воспаление, сосудистые и аутоиммунные процессы в эндометрии становятся причиной первичной плацентарной и вторичной фетоплацентарной недостаточности с нарушением нормального развития плода, риском возникновения аномалий и повышением перинатальной заболеваемости. Поскольку беременность является провоцирующим фактором для активации микроорганизма, а лечение инфекционного заболевания предусматривает назначение препаратов, способных влиять на плод, при репродуктивном планировании важно своевременно выявить возбудителя.
Диагностика
Данные влагалищного осмотра, бимануального обследования и клиническая картина заболевания неспецифичны и, как правило, свидетельствуют о наличии воспалительного процесса. Поэтому ключевую роль в диагностике уреаплазмоза у женщин играют специальные методы исследования, позволяющие обнаружить возбудителя:
- Бак. посев на уреаплазму. При посеве биоматериала (выделений, мазков) на питательную среду выявляются колонии уреаплазм, после чего определяется их чувствительность к антибактериальным препаратам.
- ПЦР. С помощью полимеразной цепной реакции в биоматериале пациентки в течение суток можно обнаружить генетический материал возбудителя.
- Серологическое исследование. В ходе иммунофлюоресцентного анализа (ИФА) и при прямой флюоресценции (ПИФ) в крови женщины обнаруживаются антитела к бактерии, определяется их титр.
При дифференциальной диагностике необходимо исключить инфицирование другими возбудителями — хламидиями, трихомонадами, гонококками, микоплазмами и т.п. Основанием для постановки диагноза уреаплазмоза является наличие воспалительных процессов в мочеполовых органах женщины при отсутствии каких-либо других возбудителей ИППП, кроме уреаплазм. Наряду с гинекологом, к консультированию пациентки привлекают уролога.
Лечение уреаплазмоза у женщин
Ключевыми задачами терапии при уреаплазменной инфекции являются уменьшение воспаления, восстановление иммунитета и нормальной влагалищной микрофлоры. Пациенткам с клиническими признаками уреаплазмоза рекомендованы:
- Этиотропная антибиотикотерапия. При выборе препарата необходимо учитывать чувствительность возбудителя. Обычно назначают 1-2-недельный курс тетрациклинов, макролидов, фторхинолонов.
- Санация влагалища. Введение свечей с антибиотиком и противогрибковым препаратом дополняет антибактериальное лечение.
- Иммунотерапия. Для восстановления иммунитета показаны иммуномодулирующие и иммуностимулирующие средства, в том числе растительного происхождения.
- Нормализация микробиоценоза влагалища. Применение пробиотиков местно и внутрь позволяет восстановить вагинальную микрофлору, которая угнетает патологическую активность уреаплазм.
- Ферментные препараты. Энзимы оказывают противовоспалительный эффект и усиливают процессы регенерации тканей.
- Витаминотерапия. С общеукрепляющей целью в комплексном лечении уреаплазмоза у женщин используют мультивитаминные и витаминно-минеральные комплексы.
Важно отметить, что показания для назначения этиотропного противоуреаплазменного лечения ограничены. Как правило, антибиотики применяют при обнаружении уреаплазм у пациенток с устойчивыми к лечению хроническими воспалительными процессами и нарушениями репродуктивной функции при отсутствии других возбудителей ИППП. Также антибактериальный курс рекомендован носительницам уреаплазмы, которые планируют беременность.
Прогноз и профилактика
Прогноз уреаплазмоза у женщин благоприятный. Этиотропное лечение позволяет полностью избавиться от бактерии, однако из-за отсутствия пассивного иммунитета и высокой распространённости возбудителя возможно повторное заражение. Поскольку уреаплазма является условно-патогенным микроорганизмом, для профилактики воспаления важны рациональный режим сна и отдыха, сезонное поддержание иммунитета, обоснованное назначение инвазивных методов диагностики и лечения заболеваний женской половой сферы, использование барьерной контрацепции. Для предупреждения патологической активации возбудителя во время планируемой беременности женщинам с носительством уреаплазм рекомендована профилактическая антибиотикотерапия.


