Васкулиты системные
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Васкулиты: причины появления, симптомы, диагностика и способы лечения.
Определение
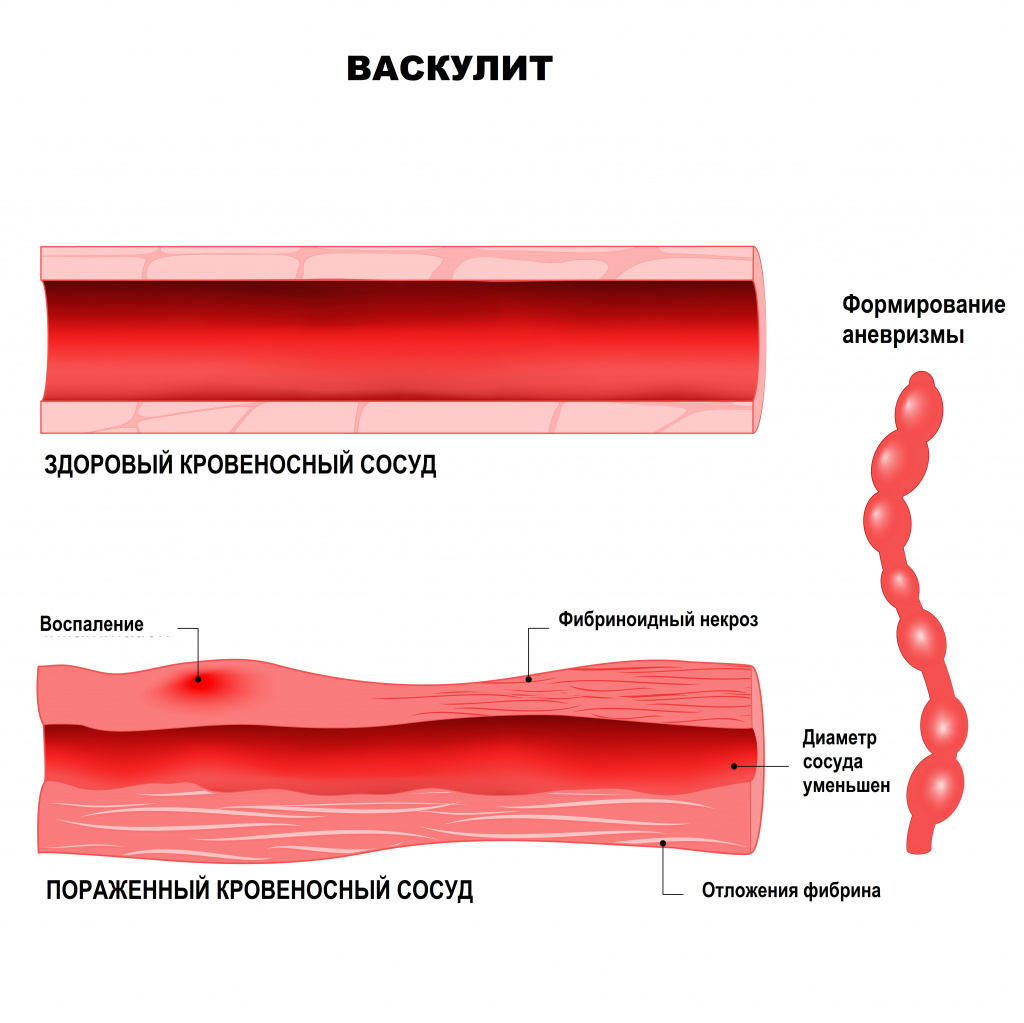
Системные васкулиты – это большая группа разнородных острых и хронических заболеваний, в основе которых лежит воспаление и некроз сосудистой стенки. Термин «системные» означает, что в патологический процесс вовлечено несколько органов и тканей. Системные васкулиты относятся к редким заболеваниям, распространенность их составляет от 0,4 до 14 случаев на 100 000 населения, однако во всем мире количество людей, больных васкулитами, ежегодно растет.
Причины возникновения васкулитов
Причины развития васкулитов точно пока не известны. Выделяют первичные системные васкулиты, являющиеся самостоятельными заболеваниями, и вторичные, которые развиваются на фоне других болезней.
В основе формирования первичных васкулитов лежат генетические дефекты, а пусковыми факторами становятся латентные (скрыто протекающие) инфекционные процессы (гепатит В, парвовирус, стафилококк, микобактериоз, ОРВИ), иммунная гиперчувствительность к некоторым лекарственным препаратам (антибактериальным, противовирусным, ингибиторам АПФ, аминазину и др.), гиперсенсибилизация к некоторым соединениям, входящим в состав табака, и пр.
Вторичные системные васкулиты возникают как синдром при различных заболеваниях, например, при инфекционном эндокардите, ревматоидном артрите, при некоторых опухолевых процессах, инфекционных поражениях, при лекарственной болезни.
В основе развития системных васкулитов лежат различные патологические механизмы, например, повреждающее действие циркулирующих иммунных комплексов (ЦИК). Иными словами, при попадании в организм антигена (им может быть любой микробный агент, лекарственное вещество, собственный измененный белок) к нему присоединяется соответствующий иммуноглобулин. Вместе они образуют иммунный комплекс. Эти комплексы начинают циркулировать по организму, осаждаются на внутренней стенке сосудов и вызывают воспаление. Чем больше этих комплексов и чем дольше они циркулируют в крови, тем сильнее повреждается сосудистая стенка. Способствует повреждению повышение внутрисосудистого давления, замедление тока крови, нарушения баланса в работе иммунной системы.
Другими патологическими механизмами, лежащими в основе васкулитов, является выработка тромбоцитами и клетками внутренней стенки сосудов (эндотелия) провоспалительных цитокинов и появление в крови аутоантител – белков, которые ведут себя агрессивно по отношению к собственным антигенам организма. Эти аутоантитела могут оказывать прямое повреждающее действие на эндотелий (антиэндотелиальные антитела), на цитоплазму нейтрофилов (АНЦА – антинейтрофильные цитоплазматические антитела), способствовать активации каскада свертывающей системы крови (антифосфолипидные аутоантитела).
Классификация васкулитов
Существует большое количество классификаций системных васкулитов, из которых основной на сегодняшний день является та, в основе которой лежит калибр пораженных сосудов и основные механизмы их поражения:
1. Васкулит с поражением сосудов крупного калибра:
- артериит Такаясу (неспецифический аортоартериит),
- гигантоклеточный артериит (болезнь Хортона) и ревматическая полимиалгия.
- узелковый полиартериит,
- болезнь Кавасаки.
3.1. Васкулиты, ассоциированные с антинейтрофильными цитоплазматическими антителами (АНЦА):
- микроскопический полиангиит,
- гранулематоз с полиангиитом (Вегенера),
- эозинофильный гранулематоз с полиангиитом (Черджа- Строс).
- заболевания, ассоциированные с антителами к базальной мембране клубочка почек (синдром Гудпасчера),
- криоглобулинемический васкулит
- IgA-ассоциированный васкулит (геморрагический васкулит, пурпура Шенлейна-Геноха),
- гипокомплементемический уртикарный васкулит (анти-C1q васкулит).
- болезнь Бехчета,
- синдром Когана.
- кожный лейкоцитокластический ангиит,
- кожный артериит,
- первичный васкулит центральной нервной системы,
- изолированный аортит,
- другие.
- васкулит при системной красной волчанке,
- ревматоидный васкулит,
- саркоидный васкулит,
- другие.
- криоглобулинемический васкулит, ассоциированный с вирусом гепатита С,
- васкулит, ассоциированный с вирусом гепатита В,
- аортит, ассоциированный с сифилисом,
- лекарственный иммунокомплексный васкулит,
- лекарственный АНЦА-ассоциированный васкулит,
- паранеопластический васкулит,
- другие.
Симптомы системного васкулита зависят от того, какие сосуды поражены. При вовлечении сосудов кожи появляются симметричные высыпания (в первую очередь на голенях), склонные к отеку, кровоизлияниям, некрозу. Может развиться гангрена.
Характерным кожным симптомом является «сосудистая бабочка» – сыпь на щеках и переносице (наблюдается при системной красной волчанке).
На слизистых оболочках также могут появляться геморрагические высыпания, язвы и некрозы.
Ишемический синдром при васкулитах проявляется перемежающейся хромотой – болью в икроножных мышцах, возникающей при ходьбе и вынуждающей человека сделать остановку и подождать, пока боль утихнет (встречается также в других мышцах ног, сопровождается онемением и похолоданием конечностей, может наблюдаться и при поражении верхних конечностей). Кроме того, может развиваться ишемическая полинейропатия, ишемические поражения центральной нервной системы, асимметрия пульсации артерий.
Системные васкулиты характеризуются вовлечением в патологический процесс разных органов и систем. Поражения сосудов сердечно-сосудистой системы могут приводить к недостаточному кровоснабжению сердечной мышцы, миокардитам, поражению внутренней оболочки сердца – эндокарда, и околосердечной сумки – перикарда. Возникают различные нарушения ритма и проводимости, повышается риск развития острого инфаркта миокарда и сердечной недостаточности.
Поражение бронхолегочной системы включает появление в легких уплотнений (инфильтратов), развитие инфарктной пневмонии, бронхоспазма, плеврита.
Почечные васкулиты становятся следствием поражения почечных артерий. Например, при узелковом периартериите в почках возникают множественные безболевые инфаркты (гибель части почки в результате закупорки артерии), что приводит к почечной недостаточности. Поражение почечных артерий может закончиться стойкой злокачественной артериальной гипертензией. Некоторые васкулиты протекают с развитием тяжелого гломерулонефрита – воспалением почечных клубочков.
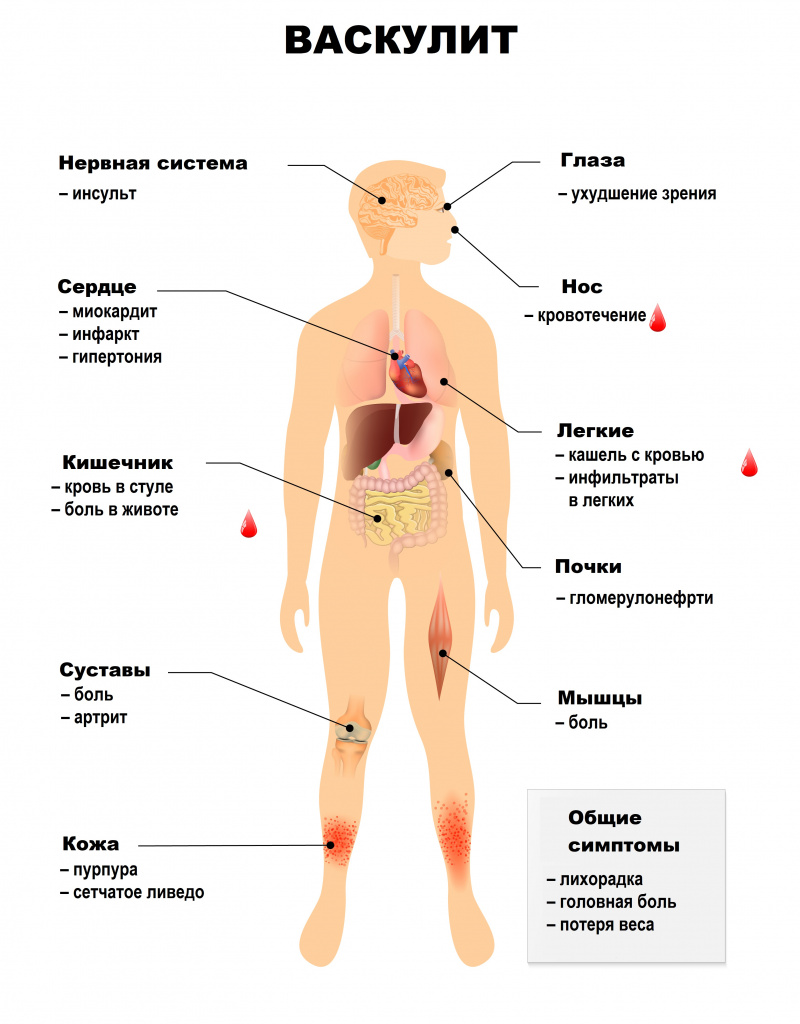
Абдоминальный синдром при васкулитах сопровождается болью в животе в сочетании с диспепсическими расстройствами (чувством распирания, вздутием), тошнотой, рвотой, язвами в желудке и кишечнике, может развиться опасное осложнение – тромбоз брыжеечных артерий, кровоснабжающих кишечник.
Поражение нервной системы проявляется множественными невритами, патологией центральной нервной системы с психозами, зрительными расстройствами, острыми нарушениями мозгового кровообращения.
Для геморрагического васкулита (пурпуры Шенлейна-Геноха) типично поражение кожи, кишечника, почек, суставов. Поражение кожи проявляется геморрагическим синдромом – множественными кровоизлияниями на стопах, голенях, бедрах, ягодицах, плечах, предплечьях, вокруг пораженных суставов. Но особенно они выражены на внутренней поверхности предплечий, бедер, голеней, в местах расположения ремня брюк, ремешка часов. О кровоизлияниях в кишечнике свидетельствуют колики, тошнота, рвота, стул с кровью.
Для криоглобулинемического васкулита характерно поражение кожи и клубочков почек. Появляется мелкоточечная или сливная геморрагическая пурпура чаще в области нижних конечностей, ягодиц, поясницы. Одновременно у больных возникают мигрирующие боли в мелких суставах кистей и в коленных суставах.
Гранулематоз Вегенера проходит с вовлечением дыхательных путей и тяжелым гломерулонефритом, приводящим к декомпенсированной почечной недостаточности и часто является причиной смерти больного.
Эозинофильный гранулематоз с полиангиитом (Черджа-Строс) протекает с поражением респираторного тракта, придаточных пазух носа, аллергией. Характерным признаком является развитие гиперэозинофильной бронхиальной астмы. Почки при этом васкулите, как правило, не страдают.
При узелковом периартериите поражаются в основном артерии среднего калибра – образуются аневризмы, тромбы, кровотечения из-за разрыва аневризм, велик риск инфаркта пораженных органов и тканей. Больные испытывают сильную боль в мышцах (чаще ног), мигрирующие боли в крупных суставах, наблюдается поражение кожи, желудочно-кишечного тракта и сердца.
При микроскопическом полиангиите страдают мелкие сосуды. Для заболевания характерны кожные проявления, полиневрит, воспалительные процессы в дыхательных путях, а также некротизирующий гломерулонефрит.
Болезнь/синдром Кавасаки часто встречается у детей и сопровождается лихорадкой, воспалением слизистых оболочек, кожи, лимфатических узлов и различных систем, прежде всего сердечно-сосудистой, что проявляется тахикардией, аритмией, могут возникать аневризмы и сужения коронарных артерий, миокардит, перикардит, поражение клапанного аппарата.
При болезни Такаясу, или неспецифическом аортоартериите страдают суставы (преимущественно верхних конечностей) и кожа с развитием язв. Характерным является синдром дуги аорты – он включает поражение подключичных артерий, которое проявляется болями, мышечной слабостью, зябкостью рук, резким уменьшением или полным отсутствием пульса на лучевых артериях, и стеноз сонных артерий. Кроме того, возникает симптоматическая артериальная гипертензия (из-за сужения почечных артерий), повышается давление в легочной артерии, сужаются артерии сердца вплоть до развития инфаркта, наблюдается перемежающаяся хромота.
При гигантоклеточном височном артериите страдает аорта и отходящие от нее крупные артерии. Характерным признаком является воспаление височной артерии, вызывающее постоянную, очень интенсивную головную боль, обычно с одной стороны головы.
Диагностика васкулита
Для большинства системных васкулитов нет специфических лабораторных тестов. Внимание уделяется клинической картине заболевания с выявлением характерных для того или иного васкулита симптомов.
Затем врач выясняет системность патологического процесса, на которую могут указывать такие симптомы как повышение температуры, снижение массы тела, боль в мышцах и суставах, анемия, увеличение СОЭ.
Потом определяется, первичный или вторичный характер носит заболевание, после чего требуется клиническое и инструментальное подтверждение поражения сосудов.
Для этой цели применяются методы инструментальной и рентген-диагностики:
- УЗИ сосудов:
Ультразвуковое сканирование артерий верхних конечностей в комплексной диагностике сердечно-сосудистых заболеваний.
Узелковый полиартериит (M30.0)
Узелковый полиартериит – очаговое некротизирующее воспаление артерий преимущественно среднего калибра любой локализации с образованием аневризм, тромбозом, разрывом аневризм с кровотечением, инфарктом пораженных органов и тканей. Не сопровождается гломерулонефритом или поражением артериол, капилляров и венул.

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Эпидемиология
| Заболевание | Распространенность (на 1 000 000 населения) | Средний возраст начала заболевания, годы | Доля мужчин среди заболевших, % | Преобладающая географическая распространенность |
| Узелковый полиартериит |
4,6 (2-18) | 48±1,7 | 60 | Нет |
Клиническая картина
Клинические критерии диагностики
похудение >4 кг, сетчатое ливедо, боль или болезненность яичек, миалгии, мононеврит или полинейропатия, диастолическое давление >90 мм рт.ст.
Cимптомы, течение
Клинические проявления УП отличаются значительным полиморфизмом.
Лихорадка наблюдается у 71-88% больных. Характерна постоянная фебрильная лихорадка, не снижающаяся по действием антибиотиков. Продолжительность лихорадки от нескольких недель до 3-4 месяцев. Температура тела может понижаться самостоятельно при появлении системных признаков болезни или при назначении глюкокортикоидов.
Похудание или прогрессирующая кахексия – классические признаки УП. Выраженное похудание за короткий период времени имеет не только диагностическое значение, но и свидетельствует об активности болезни.
Миалгии встречаются в 31-58% случаев. Боли в мышцах обусловлены их ишемией вследствие васкулита. Замечено, что выраженные миалгический синдром предшествует развитию невритов.
Суставной синдром наблюдается более чем у половины больных. Типично поражение крупных суставов нижних конечностей. Суставные проявления варьируют от преходящих артралгий до артритов.
Поражение почек при классическом УП – самый частый (встречается у более 60% больных) и прогностически серьезный симптом. Ишемия почек приводит к хронической почечной недостаточности иили к артериальной гипертензии (АГ). Поражение почек неуклонно прогрессирует, но темп развития хронической почечной недостаточности может быть различным.
Клинические симптомы поражения почек появляются в разгар заболевания и свидетельствуют о выраженных морфологический изменениях. Примерно в 70% случаев нефропатия при УП сопровождается артериальной гипертензией с реноваскулярным механизмом ее развития. АГ при УП стойкая и не исчезает в период ремиссии заболевания. В 10% случаев развивается злокачественная АГ с сопутствующей ретинопатией. резким снижением зрения вплоть до слепоты, эклампсическими судорогами, левожелудочковой недостаточностью. Чаще наблюдается мочевой синдром с умеренной протеинурией до 1 гсут, микрогематурией, хотя возможна макрогематурия. У части больных АГ не сопровождается изменениями в моче. Описаны случаи инфаркта почек при УП. К редким формам поражения почек при УП относятся острые сосудистые катастрофы (разрывы аневризм, некроз коры почек, артериит и тромбоз почечных сосудов, в том числе и вен), протекающие с острой почечной недостаточностью или без нее.
Показания к нефробипсии ограничены из-за высокого АГ и опасности кровотечения. Из дополнительных методов исследования, предлагаемых для диагностики почечной патологии при УП, предпочтение следует отдать ангиографии, выявляющей нарушения почечной гемодинамики, инфаркты, аневризмы ветвей почечной артерии.
Абдоминальный синдром – второй диагностически важный и прогностически серьезный признак , свидетельствующий о генерализации болезни. Он обусловлен сосудистыми расстройствами и ишемией органов брюшной полости. Частота его составляет 36-44%. При поражении селезеночной артерии могут наблюдаться инфаркты селезенки, реже поражается поджелудочная желез и желчный пузырь с клиническими признаками панкреатита и холецистита. Основные проявления васкулита ЖКТ – боль, диарея, тошнота, рвота, анорексия, перфорация язв и кровотечения.
Боль в животе постоянная, разлитая, иногда очень интенсивная. Длительность болевого синдрома от нескольких часов до нескольких недель. В 10-13% случаев при абдоминальном синдроме развиваются инфаркты брыжейки или кишки, перфорация язв, перитонит. В 6-7% случаев отмечены желудочно-кишечные кровотечения.
Поражение периферической нервной системы (третий классический признак УП) встречается в 50-60% случаев. Периферические мононевриты – симптом сравнительно ранний при УП, возникающий в первые месяцы болезни. Развитие невритов связано с разаитием васкулита vasa nervorum. Могут присоединиться двигательные нарушения. Чаще поражается малоберцовый, лучевой, реже локтевой и срединный нервы. Для УП характерна ассиметрия в виде множественых невритов, что сопровождается атрофией мышц конечностей, парезами кистей и стоп, снижением сухожильных рефлексов.
Поражение ЦНС встечается у 10-20% больных и проявляется симптомами цереброваскулита в виде динамических нарушений мозгового кровообращения, эпилептических приступов, психических расстройств.
Поражение сердца отмечается в 36-58% случаев. Прижизненно поражения сердца распознают реже, чем при паталогоанатомическом исследовании. Основной клинический синдром – коронарная недостаточность. Диагноз коронарита может быть установлен при динамическом ЭКГ-наблюдении. Инфаркт миокарда встречается в 6-12% случаев. Перикардит при УП редок, у половины больных связан с уремией.
Поражение легких встречается у 15% больных. В клинической картине легочного синдрома могут наблюдаться два типа изменений. легочный васкулит (сосудистая пневмония) и интерстициальная пневмония с развитием прогрессирующего фиброза. Малая эффективность антибиотиков является дифференциально-диагностическим признаком данной патологии. Для легочного васкулита характерна быстрая рентгенологическая динамика с обратным развитием изменений под влиянием глюкокортикоидов и цитостатиков.
Частота поражения кожи составляет 41-43%. Наиболее часты следующие изменения кожи: узелки, сетчатое ливедо, язвы, геморрагическая пурпура, гангрена пальцев кистей и стоп. После заживления язв и обширных некрозов остаются рубцы.
Диагностика
Классификационные критерии узелкового полиартериита:
· Похудение >4 кг: потеря массы тела с момента начала заболевания на 4 кг и более, не связанная с особенностями питания и т.д.;
· Сетчатое ливедо: пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище;
· Боль или болезненность яичек: ощущение боли или болезненности в яичках, не связанное с инфекцией, травмой и т.д.;
· Миалгии, слабость или болезненность в мышцах нижних конечностей: диффузные миалгии (исключая плечевой пояс или поясничную область) или слабость мышц или болезненность в мышцах нижних конечностей;
· Мононеврит или полинейропатия: развитие мононейропатии, множественной моно- или полинейропатии;
· Диастолическое давление >90 мм рт.ст.: развитие АГ с уровнем диастолического давления более 90 мм рт.ст.;
· Повышение мочевины или креатинина крови: повышение мочевины >40 мг% или креатинина>15 мг%, не связанные с дегидратацией или нарушением выделения мочи;
· Инфекция вирусом гепатита В: наличие HBsAg или AT к вирусу гепатита В в сыворотке крови;
· Артериографические изменения: аневризмы или окклюзии висцеральных артерий, выявляемые при ангиографии, не связанные с атеросклерозом фибромышечной дисплазией и другими невоспалительными заболеваниями;
· Биопсия: гистологические изменения, свидетельствующие о присутствии гранулоцитов в стенке артерий;
· Наличие 3 и более любых критериев позволяет поставить диагноз с чувствительностью 82,2% и специфичностью 86,6%.
Лабораторная диагностика
Лабораторная диагностика УП.
При УП ассоциированном с HBV наблюдается повышение активности ЩФ, АСТ, АЛТ, определяется HbsAg, обнаруживают HBV ДНК.
При иммунологическом исследовании сыворотки крови выявляют повышение СРБ, иногда выявляют РФ, криоглобулинемию. АНЦА определяются крайне редко.
Гистологическое исследование при УП.
У пациентов с предполагаемым диагнозом УП желательно проведение гистологического исследования, выявляющего характерную картину фокального некротизирующего артериита с клеточным инфильтратом смешанного характера в сосудистой стенке. Наиболее информативна биопсия скелетной мышцы. При проведении биопсии внутренних органов у больных УП высок риск развития внутреннего кровотечения.
Инструментальные методы исследования при УП.
При ультразвуковой допплерографии у 60% больных выявляют изменения в артериях почек (прежде всего стеноз).
Ангиография позволяет обнаружить множественные микроаневризмы и стенозы отдельных участков артерий среднего калибра преимущественно в артериях почек, брыжейки, печени. Эти изменения могут исчезать на фоне эффективного лечения.
Осложнения
Лечение
Лечение узелкового полиартериита.
(Уровень доказательности А): Для индукции ремиссии УП без HBV инфекции рекомендуется ЦФ в сочетании с ГК.
(Уровень доказательности С): При HBV- ассоциированном УП рекомендуется использовать комбинированную терапию, включающую противовирусные препараты, плазмаферез и ГК.
Лечение УП без инфекции вируса гепатита В:
При ограниченном поражении сосудов, отсутствии признаков прогрессирования и невысокой воспалительной активности назначают средние дозы ГК. При тяжелом, быстропрогрессирующем течении целесообразно раннее назначение комбинированной терапии ГК и ЦФ. Развитие почечной недостаточности, периферической гангрены, полинейропатии, поражения ЖКТ является показанием для проведения в/в пульс- терапии МП в сочетании с ЦФ. Цитостатики назначают так же в случае невозможности снижения дозы ГК вследствие частых обострений заболевания.
Быстропрогрессирующее тяжелое течение УП:
ЦФ в/в пульсовые введения 15 мг/кг (не более 1 г) через 2 недели N 1- 3, далее каждые 3 недели.
+
МП в/в 0,5- 1 г/сутки 3 дня подряд с последующим назначением ПЗ внутрь 1 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца. После достижения эффекта постепенно снижают дозу ПЗ (по 1,25 мг) на 25% в месяц до 20 мг/сутки, затем на 10% каждые 2 недели до 10 мг/сутки. Далее возможно снижение дозы ПЗ на 1,25 мг каждые 4 недели.
или:
ЦФ внутрь 4 мг/кг/сутки в 2- 3 приема, 3 суток, затем ЦФ внутрь 2 мг/кг/сутки (не более 200 мг/сутки) в 2- 3 приема 7 суток, с последующим постепенным снижением дозы на 25- 50 мг/месяц в течение 2- 3 месяцев. При повышении сывороточного креатинина (> 300 ммоль/л) или в пожилом возрасте пациента дозу ЦФ снижают на 25- 50%.
+
ПЗ внутрь 1- 2 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца, с последующим постепенным снижением дозы.
Плазмаферез 7- 10 процедур в течение 14 суток с удалением 60 мл/кг плазмы и замещением равным объёмом 4,5- 5% альбумина человека.
Нормальный иммуноглобулин человека в/в 0,4- 2 г/кг 1 раз/сутки, 3- 5 суток. Возможно проведение повторных курсов 1 раз в месяц на протяжении 6 месяцев.
Ограниченное поражение сосудов, отсутствие признаков прогрессирования УП:
ПЗ внутрь 1- 2 мг/кг/сутки в 2- 3 приема (после еды) в течение 7- 10 суток,
затем, при положительной динамике клинических и лабораторных показателей:
ПЗ внутрь 1- 2 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца, с последующим постепенным снижением дозы ПЗ. В процессе снижения дозы ПЗ внимательно наблюдают за динамикой клинических симптомов и контролируют СОЭ каждый мес. в течение первых 2- 3 месяцев, затем каждые 2- 3 мес. течение 12- 18 месяцев.
Обострение УП на фоне снижения дозы ГК:
ЦФ внутрь 1- 2 мг/кг/сутки (не более 200 мг/сутки) в течение 10- 14 суток, скорость последующего снижения дозы определяется клинической картиной и данными лабораторных анализов.
Поддерживающяя терапия :
ПЗ внутрь 5- 10 мг однократно утром + АЗА 2 мг/кг/сутки с возможным снижением дозы до 1,5 мг/кг/сутки через год с длительностью поддерживающей терапии не менее 24 месяцев.
Лечение УП, ассоциированного с вирусом гепатита В.
При обнаружении маркёров активной репликации HBV лечение включает противовирусную терапию в комбинациии со средними дозами ПЗ и повторными сеансами плазмафереза. Применение высоких доз цитостатиков, способствующих усилению репликации вируса гепатита В и потенциально обладающих гепатотоксическим действием, противопоказано при серологических признаках активной репликации HBV или нарушении функций печени.
Показаниями к лечению УП противовирусными препаратами являются:
· наличие очевидных признаков активной вирусной инфекции (у HBeAg- позитивных больных: HBV DNA > 10 5 копий /мл; при отсутствии HBeAg: HBV DNA > 10 4 копий /мл);
· креатинин сыворотки крови < 300 ммоль/л;
· отсутствие прогрессирующего поражения жизненно- важных органов (сердца, ЦНС), осложненного абдоминального синдрома.
В начале лечения противовирусные лекарства комбинируют с ГК, которые назначают на короткий срок для подавления высокой активности болезни и при возможности быстро отменяют без перехода на поддерживающую терапию. Противовирусную терапию сочетают с проведением сеансов плазмафереза, который, не влияя на репликацию HBV, позволяет контролировать активность болезни без присоединения иммуносупрессантов. Сеансы плазмафереза повторяют до достижения сероконверсии. Рекомендуемое очень быстрое снижение дозы ГК до их полной отмены возможно только при условии продолжения проведения полноценных сеансов плазмафереза.
Применение одной из таких схем позволяет достичь сероконверсии у половины пациентов с ремиссией УП у 80%, при этом лечение подразделяется на 2 этапа:
1 этап комбинированной терапии (первые 2 недели) :
ПЗ 1 мг/кг/сутки (не более 80 мг) однократно утром, через неделю быстрое снижение дозы (если возможно до отмены).
или:
МП в/в 15 мг/кг/сутки (не более 1 г) в течение 3 дней с последующим назначением ПЗ внутрь 1 мг/кг/сутки (не более 80 мг) однократно утром с быстрым снижением дозы через неделю (если возможно до отмены).
2 этап комбинированной терапии:
Противовирусные препараты назначают исходя из вирусологических, иммунологических и других объективных параметров в каждом конкретном случае. Арсенал средств лечения хронической инфекции гепатита В постоянно расширяется, перспективно использование комбинированной терапии (2 или 3 противовирусных препарата, включая интерфероны). Использование монотерапии ламивудином (особенно у пациентов с избыточной массой тела и у мужчин) может способствовать появлению новых, устойчивых к ламивудину, штаммов вируса гепатита В, провоцирующих обострение УП. С применением ламивудина может быть связано развитие интерстициального нефрита. Интерферон- a назначают в средних дозах (3 млн ЕД в/м 3 раза в неделю на протяжении 6- 12 месяцев). Следует помнить, что лечение интерфероном α в ряде случаев вызывает обострение васкулита, способствует развитию ряда системных проявлений (лихорадка, диспепсия, алопеция, миалгии/миопатия, тиреоидит, депрессия, цитопения).
+
Плазмаферез повторно в течение первых 3 недель- 3 раза в неделю, затем в течение 2 недель- 2 раза в неделю, далее 1 раз в неделю.
+
Нормальный иммуноглобулин человека в/в 0,4- 2 г/кг 1 раз/сутки, 3- 5 суток. Возможно проведение повторных курсов 1 раз в месяц на протяжении 6 месяцев.
+
ПЗ (низкие дозы) при невозможности его отмены.
Лечение артериальной гипертензии при УП :
При тяжёлом течении требуется одновременное назначение нескольких препаратов: ингибиторов АПФ или блокаторов рецепторов ангиотензина ІІ, блокаторов ß- адренорецепторов, которые более эффективны в комбинации с диуретиками и/или блокаторами медленных кальциевых каналов. Стабилизация артериального давления с помощью антигипертензивных лекарств разных групп, назначаемых в различных комбинациях, позволяет затормозить прогрессирование почечной недостаточности, уменьшить риск развития сосудистых катастроф (инфаркт миокарда, инсульт), недостаточности кровообращения.
Поскольку ингибиторы АПФ или блокаторы рецепторов ангиотензина II могут ухудшать функцию стенозированной почки и способствовать развитию почечной недостаточности, лечение этими препаратами требует мониторирования функции почек и их размеров и проведение при возможности повторной ультразвуковой допплерографии для оценки скорости кровотока в кортикальном слое.
Программный гемодиализ:
Необходимости проведения программного гемодиализа не мешает активной патогенетической терапии. При успешном лечении, впоследствии может исчезнуть потребность в гемодиализе.
Хирургическое лечение:
Неотложная хирургическая помощь необходима при разрыве аневризмы сосудов внутренних органов. Показаниями для ангиопластики или хирургического лечения при стенозе почечной артерии являются:
· рефрактерность гипертензии, несмотря на адекватно выбранный режим лечения;
· невозможность лекарственного лечения из- за опасности побочных эффектов;
· стремление сохранить функцию почки.
Профилактика
Этиология большинства Системных васкулитов (СВ) неизвестна. Большое значение в возникновении Узелкового полиартериита (УП) придают HВV-инфекции: 30- 70% больных УП инфицированы HBV с наличием в сыворотке крови маркёров репликации вируса.
Профилактика СВ не проводится.
Узелковый периартериит у детей и взрослых: симптомы, лечение, форма, диагностика
Узелковый полиартериит — это некротический васкулит, поражающий артерии малого и среднего диаметра. На разных участках пораженных сосудов образуются аневризмы и узелки.
У детей (в равной степени у мальчиков и девочек) это заболевание встречается редко. Пик заболеваемости приходится на 10-летний возраст. Причина узелкового полиартериита неизвестна, но он часто развивается на фоне инфекций верхних дыхательных путей, заражения стрептококками группы А и хронического гепатита В. По всей вероятности, это заболевание представляет собой постинфекционную аутоиммунную реакцию на упомянутые антигены у предрасположенных лиц. С узелковым полйартериитом ассоциируются и другие инфекции — инфекционный мононуклеоз, туберкулез, а также цитомегаловирусные и парвовирусные заболевания.
В биоптатах тканей обнаруживается некротический васкулит; лимфоидная инфильтрация поражает все слои стенок мелких и средних мышечных артерий. Воспаление обычно захватывает отдельные сегменты сосудов, включая места их разветвления, и может быть выражено в разной степени, вплоть до обширного фибриноидного некроза с тромбозом и инфарктом. Часто образуются аневризмы. Послевоспалительный фиброз приводит к окклюзии сосудов. У большинства больных страдают артерии почек с той иной степенью поражений клубочков.
Проявления узелкового полиартериита зависят от локализации пораженных сосудов. У детей раньше всего повышается температура тела. Потеря массы тела и боль в животе указывают на воспаление, а возможно, и тромбоз брыжеечных артерий. Воспаление артерий почек может приводить к гипертонии, гематурии или протеинурии. При поражении сосудов кожи на ней появляются точечные кровоизлияния, отек, красноватые полосы с пальпируемыми болезненными узелками по ходу воспаленных артерий. Поражение сосудов нервной системы сопровождается инсультами, с преходящей ишемией мозга, психозами, а также периферической невропатией с парестезиями или слабостью мышц.
Распространение процесса на коронарные артерии приводит к ишемии миокарда и сердечной недостаточности. Отмечались случаи перикардита и аритмий. Реже возникает боль в яичках, имитирующая их перекрут, боль в костях, а также ишемическая ретинопатия, которая может стать причиной слепоты. Иногда отмечаются артралгия, артрит или миалгии.
Диагностика узелкового полиартериита требует биопсии или ангиографии, при которых обнаруживаются признаки васкулита. Воспаление сосудов можно выявить с помощью биопсии подозрительных изменений кожи. У больных с нарушением почечных функций в биоптатах почек находят характерный некротический васкулит. При периферической невропатии у детей локализовать поражение можно с помощью ЭМГ, а васкулит подтверждают с помощью биопсии икроножных нервов. Участки аневризм в местах разветвления артерий или ceгментарный стеноз выявляются при ангиографии. Часто поражаются почечные и брыжеечные артерии. При подозрении на узелковый полиартериит у детей следует искать перенесенное или текущее инфекционное заболевание. Дифференциальная диагностика. Ранние изменения кожи напоминают геморрагический васкулит. Однако в этих случаях обычно отсутствуют узелковые поражения кожи и признаки системного заболевания.
Для гранулематоза Вегенера или синдрома Гудпасчера характерны легочные симптомы, для синдрома Черджа-Строс и эозинофильного фасциита — эозинофилия. СКВ, дерматомиозит и склеродермию отличают поражения определенных органов и тканей. Длительная лихорадка с потерей массы тела может наблюдаться также при язвенном колите или злокачественных заболеваниях. фаторные исследования. Раньше всего обнаруживают повышение СОЭ, затем развиваются анемия и лейкоцитоз. Поликлональная активация В-лимфоцитов проявляется гипергаммаглобулинемией. Мочевой осадок, протеинурия и гематурия указывают на нарушение функции почек. Об эффективности терапии можно судить по изменению маркеров васкулита. Из субэндотелиального слоя воспаленных сосудов в большом количестве определяется антиген vWF. Для васкулита характерно также выделение неоптерина активированными макрофагами. Повышенная активность печеночных ферментов в сыворотке крови свидетельствует о заражении вирусом гепатита В, что у взрослых встречается чаще, чем у детей.
Лечение узелкового полиартериита. Применяются кортикостероиды (внутрь и внутривенно), иногда в сочетании с циклофосфамидом. При эндартериите, приводящем к понижению кровотока в конечностях, можно использовать илопрост.
Осложнения узелкового полиартериита. Узелки на коже могут изъязвляться, открывая путь для инфекции. При поражении сосудов почек развивается артериальная гипотония, а воспалительные изменения сосудов приводят к сердечной недостаточности или редких случаях наблюдался разрыв аневризмы поченочных артерий. Прогноз. Узелковый полиартериит может протекать легко, сопровождаясь лишь немногими осложнениями, но часто наблюдается тяжелое течение заболевания с множественным поражением органов и тканей, приводящим к смерти больных. Активная иммуносупрессивная терапия обеспечивает клиническую ремиссию. При поражении почек выживаемость в течение 1 года составляет 73 %, а в течение 5 лет — 60%.
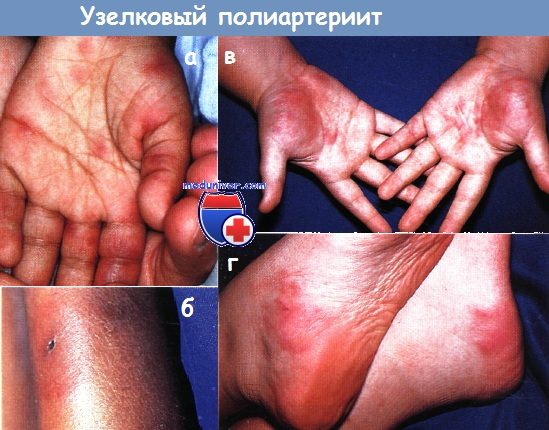
Узелковый полиартериит (УПА). В течение нескольких дней у 3-летней девочки развились болезненные узелки на туловище, лице и конечностях:
а – очаги на кистях сочетались с артритом.
б – в центре некоторых узелков на ногах развились некротические везикулы.
в,г – 13-летняя девочка с хроническим кожным узелковым полиартериитом и жалобами на рецидивирующие, болезненные, фиолетовые узелки на кистях (в) и стопах (г).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Узелковый периартериит
Узелковый периартериит – системный васкулит, характеризующийся воспалительно-некротическим поражением стенок мелких и средних висцеральных и периферических артерий. Клиника узелкового периартериита начинается с лихорадки, миалгии, артралгии, к которым присоединяются тромбангиитический, кожный, неврологический, абдоминальный, кардиальный, легочной, почечный синдромы. Для подтверждения диагноза узелкового периартериита проводится морфологическое исследование кожных биоптатов. В лечении используются кортикостероиды, иммунодепрессанты, цитостатики. Прогноз узелкового периартериита во многом определяется тяжестью поражения внутренних органов.
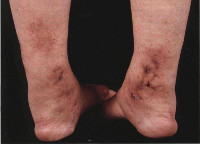
Общие сведения
Узелковый периартериит относится к патологиям с неясной этиологией. Рассматривается роль вирусной инфекции (в т. ч. гепатита В) в развитии узелкового периартериита; при этом пусковыми факторами могут являться вакцинация, введение сывороток, лекарств, инсоляция или переохлаждение. В ответ на этиофакторы развивается гиперергическая реакция с образованием иммунных комплексов, которые фиксируются в стенках сосудов и вызывают в них аутоиммунное воспаление. Эти процессы сопровождаются выделением эндотелием поврежденных сосудов факторов повышенного свертывания и тромбообразования. Узелковым периартериитом болеет преимущественно мужское население от 30 до 50 лет.

Классификация узелкового периартериита
Выделяют классический (с почечно-висцеральной либо почечно-полиневритической симптоматикой), астматический, кожно-тромбангиитический и моноорганный варианты клинического развития узелкового периартериита. Доброкачественное развитие узелкового периартериита отмечается при кожной форме без висцеропатий. Пациенты сохранны в соматическом и социальном плане; ремиссии стойкие, однако возможны обострения васкулита.
Медленное прогрессирование характерно для тромбангиитического варианта узелкового периартериита. При этом может отмечаться артериальная гипертензия, периферические невриты, микроциркуляторные нарушения в конечностях. Рецидивирующий узелковый периартериит провоцируется отменой или понижением дозировки цитостатиков, глюкокортикоидов, лекарственной аллергией, инфекцией, охлаждением.
Стремительное прогрессирование узелкового периартериита сопряжено с поражением почек и злокачественной формой артериальной гипертензии. В редких случаях болезнь развивается молниеносно, приводя к гибели пациента через 5-12 месяцев. В клинике узелкового периартериита выделяют активную, неактивную и склеротическую фазы.
Симптомы узелкового периартериита
При узелковом периартериите отмечается высокая волнообразная лихорадка, снижающаяся в ответ на прием глюкокортикоидов или аспирина, похудание вплоть до кахексии, адинамия, слабость. Для кожных покровов характерна бледность, мраморность оттенка, появление сетчатого ливедо, кожных сыпей (эритематозных, пятнисто-папулезных, геморрагических, некротических), подкожных узелков в области предплечий, голеней, бедер.
Мышечно-суставные проявления при узелковой периартериите включают миалгии, слабость, болезненность, атрофию мышц; полиартралгии, мигрирующие артриты крупных суставов. Почечный симптомокомплекс у 70-97% пациентов с узелковым периартериитом протекает с сосудистой нефропатией: микрогематурией, протеинурией, цилиндрурией, скорым развитием почечной недостаточности. Возможными исходами являются разрывы аневризмы сосудов почек, инфаркт почки.
Синдром кардио-васкулярной недостаточности включает развитие коронаритов, ведущих к стенокардии и инфаркту миокарда, миокардитов, кардиосклероза, нарушений проводимости, аритмий, недостаточности митрального клапана. Характерным кардио-васкулярным проявлением узелкового периартериита служит артериальная гипертензия. При поражении легких развиваются легочный васкулит и интерстициальная пневмония, проявляющиеся кашлем, одышкой, кровохарканьем, торакалгией, дыхательными шумами и хрипами, инфарктами легких.
Поражения ЖКТ при узелковом периартериите протекает с тошнотой, диареей, болями в эпигастрии. При осложненном варианте возможно развитие панкреонекроза, желтухи, прободных язв желудка и 12п. кишки, кровотечений. Вовлеченность нервной системы проявляется асимметричной полиневропатией: мышечной атрофией, болезненностью в проекции нервных стволов, парестезией, парезами, трофическими расстройствами. В случае тяжелых поражений вероятно возникновение инсультов, менингоэнцефалитов, эпилептиформных приступов.
Зрительные нарушения при узелковом периартериите выражаются злокачественной ретинопатией, аневризматическими расширениями сосудов глазного дна. Нарушения периферического кровоснабжения конечностей вызывают ишемию и гангрену пальцев. При поражениях эндокринного аппарата отмечаются орхиты и эпидидимиты, дисфункции надпочечников и щитовидной железы.
Вариант астматического узелкового периартериита протекает с упорными приступами бронхиальной астмы, кожными проявлениями, лихорадкой, артралгиями и миалгиями. Доминирующими проявлениями кожно-тромбангитической формы узелкового периартериита служат узелки, ливедо и геморрагическая пурпура. Для подкожных узелков характерно расположение вдоль сосудистых пучков конечностей. Эта симптоматика развивается на фоне миалгий, лихорадки, потливости, похудания. Узелковый периартериит, протекающий по моноорганному типу, характеризуется висцеропатиями и устанавливается после гистологического исследования биоптата или удаленного органа.
Осложненные формы узелкового периартериита могут сопровождаться развитием инфарктов и склероза органов, разрывом аневризм, прободением язв, гангреной кишечника, уремией, инсультом, энцефаломиелитом.
Диагностика узелкового периартериита
В общеклиническом анализе мочи определяется микрогематурия, протеинурия и цилиндрурия; в крови – признаки нейтрофильного лейкоцитоза, гипертромбоцитоза, анемии. Изменения биохимической картины крови при узелковом периартериите характеризуются увеличением фракций γ- и α2-глобулинов, сиаловых кислот, фибрина, серомукоида, СРП.
Для уточнения диагноза при узелковом периартериите проводят биопсию. В кожно-мышечном биоптате брюшной стенки или голени выявляется воспалительная инфильтрация и некротические изменения сосудистых стенок. При узелковом периартериите в крови часто определяется HBsAg либо антитела к нему. При осмотре глазного дна обнаруживаются аневризматические изменения сосудов. УЗДГ сосудов почек определяет их стенозирование. При обзорной рентгенографии легких прослеживается усиление легочного рисунка и его деформация. Для диагностики кардиопатий проводится ЭКГ, УЗИ сердца.
К большим диагностическим критериям узелкового периартериита относится наличие поражений почек, абдоминального синдрома, коронарита, полиневрита, бронхиальной астмы с эозинофилией. Дополнительными (малыми) критериями служат миалгии, лихорадка, похудание. При диагностике узелкового периартериита учитываются три больших и два малых критерия.
Лечение узелкового периартериита
Терапия отличается непрерывностью и длительностью (до 2-3-х лет), комплексностью и индивидуальным подбором средств. С учетом формы болезни она проводится совместными усилиями ревматолога, кардиолога, нефролога, пульмонолога и других специалистов. Течение ранних и неосложненных форм узелкового периартериита может быть скорректировано кортикостероидной терапией преднизолоном с повтором курсов 2-3 раза в год. В перерыве между кортикостероидными курсами назначают препараты пиразолонового ряда (бутадион) или ацетилсалициловую к-ту.
При узелковом периартериите, осложненном злокачественной гипертензией или нефротическим синдромом, производят назначение иммунодепрессоров-цитостатиков (азатиоприна, циклофосфана). Коррекция синдрома ДВС и гипертромбоцитоза включает терапию гепарином, пентоксифиллином, дипиридамолом. Биопрепараты, блокирующие ФНО (инфликсимаб, этанерсепт), позволяют быстро добиться уменьшения воспаления.
При хроническом узелковом периартериите, протекающем с мышечной атрофией или невритами, проводятся ЛФК, гидротерапия, массаж. Методики экстракорпоральной гемокоррекции (плазмаферез, гемосорбция, криоаферез) снижают выраженность аутоиммунных реакций и вязкость крови благодаря удалению из кровотока ЦИК, аутоантител, излишних факторов тромбообразования.
Прогноз и профилактика узелкового периартериита
Течение узелкового периартериита неблагоприятно в плане прогноза. Тяжелые сосудистые поражения (синдром почечной недостаточности, артериальной гипертензии, церебральных расстройств, тромбозы, перфоративные осложнения и т. д.) могут приводить к летальному исходу. Ремиссия и остановка прогрессирования узелкового периартериита достигается у 50% пациентов.
В профилактические задачи входит учет лекарственной непереносимости, обоснованное и контролируемое проведение иммунизации, переливания препаратов крови, защита от инфекций.
Узелковый периартериит
Узелковый периартериит — ведущее к прогрессирующей органной недостаточности воспалительное поражение артериальной стенки сосудов мелкого и среднего калибра с образованием микроаневризм.
Эпидемиология
Из-за редкости заболевания его эпидемиология изучена слабо. Ежегодно регистрируется 0,2-1 случай на 100 000 населения. Средний возраст начала заболевания 48 лет. Мужчины заболевают в 3-5 раз чаще, чем женщины.
Этиология
Однозначной причины заболевания нет. В настоящее время выявлено два основных фактора:
- непереносимость лекарств;
- персистирование вируса гепатита B.
Насчитывается уже около сотни медицинских препаратов, которые удалось связать с возникновением узелкового периартериита.
У 30-40% больных в крови был обнаружен поверхностный антиген гепатита B (HBsAg) или иммунные комплексы включающие его, а также другие антигены гепатита B (HBeAg) и антитела к антигену HBcAg, образующиеся при репликации вируса. Известно, что во Франции частота HBV-ассоциированного узелкового полиартериита снизилась с 36% в начале 1980-х годов до менее 5% в 2000-х годах, что обусловлено массовой вакцинацией против гепатита B.
Также у 5-12% больных обнаруживается вирус гепатита C, однако его роль возникновении заболевания пока не доказана. Рассматриваются и другие вирусы: ВИЧ, цитомегаловирус, вирус Эпштейна-Барр, краснухи, парвовирус В 19, человеческий Т-лимфотропный вирус 1 типа, но их роль пока не доказана.
Также опубликованы отдельные наблюдения о возникновении симптомов узелкового полиартериита после введения вакцины против гепатита B, гриппа.
Ещё один предполагаемый этиологический фактор — наследственная предрасположенность, но установить связь с определённым HLA-антигеном пока не удалось.
Патогенез
Патогенез заключается в гипераллергической реакции организма в ответ на этиологические факторы, аутоиммунной реакции антиген-антитело (в том числе к сосудистой стенке), формировании иммунных комплексов.
Так как клетки эндотелия имеют рецепторы для Fc-фрагмента IgG и первой фракции комплемента Clq, это облегчает взаимодействие иммунных комплексов с сосудистой стенкой. Иммунные комплексы откладываются в сосудистой стенке, что приводит к развитию в ней иммунного воспаления.
Сформировавшиеся иммунные комплексы активируют комплемент, из-за чего происходит повреждение сосудов, а также образование хемотаксических веществ, которые привлекают в очаг поражения нейтрофилы. Они фагоцитируют иммунные комплексы, однако при этом происходит выделение лизосомальных протеолитических ферментов, повреждающих структуры сосудистой стенки. Также нейтрофилы способны прилипать к эндотелию и выделять в присутствии комплемента активированные кислородные радикалы, усугубляющие повреждения сосудов.
Также усиливается выделение эндотелием факторов, способствующих свёртыванию крови и тромбообразованию в воспалённом сосуде.
Клиническая картина
Заболевание обычно начинается с общих синдромов: постоянная лихорадка, прогрессирующее похудение, мышечно-суставные боли.
Лихорадка встречается у 95-100% больных, обычно неправильного типа, не реагирующая на антибиотики, но исчезающая при кортикостероидах. Как правило исчезает в дальнейшем, при появлении органной патологии.
Похудение при узелковом периартериите патогномично. В некоторых случаях масса тела уменьшается на 30-40 кг за несколько месяцев, а степень кахексии выше, чем при онкологических заболеваниях.
Миалгии и, реже, артралгии встречаются в начале заболевания. Проявляются характерными болями в икроножных мышцах и крупных суставах.
При развитии узелкового периартериита наиболее часто встречаются органные патологии пяти типов. Они и определяют специфическую клиническую картину болезни.
- Поражение сосудов почек встречаются у 75-90% больных. Появление симптомов свидетельствует о глубокой стадии течения заболевания. Обычно развивается артериальная гипертензия, стабильная, упорного течения, приводящая к тяжёлой ретинопатии и даже потере зрения.
В моче наблюдается протеинурия (1—3 г в сутки), микрогематурия, изредка макрогематурия.
У некоторых больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы.
Поражение почек при хроническом узелковом периартериите обычно приводит к развитию почечной недостаточности в течение 1-3 лет.
- При поражении сосудов органов и тканей брюшной полости симптомы нередко проявляются уже на ранних стадиях заболевания. Характерны боли в животе, разлитого характера, упорные, нарастающие по интенсивности.
Также характерны диспептические явления: обычно диарея с частотой стула до 6-10 раз в сутки с примесью крови. Встречаются анорексия, тошнота, рвота.
Вследствие перфорации язвы или гангрены кишечника нередко развивается перитонит. Возможны желудочно-кишечные кровотечения.
- У 50-70% происходит поражение венечных сосудов сердца, хотя и обычно не сопровождающееся ангинозными болями.
Развиваются инфаркты миокарда, в основном мелкоочаговые. Быстро прогрессирует кардиосклероз, что приводит к нарушениям ритма, проводимости, сердечной недостаточности.
- Поражение лёгких встречается примерно у трети больных узелковым периартериитом.
Проявляется бронхоспазмами, гиперэозинофилией, эозинофильными лёгочными инфильтратами.
Типично развитие сосудистой пневмонии, характеризующейся кашлем со скудным количеством мокроты, изредка кровохарканием, нарастающими признаками дыхательной недостаточности.
Рентгенографическое исследование показывает резкое усиление сосудистого рисунка, напоминающее застойное лёгкое, инфильтрацию лёгочной ткани, преимущественно в прикорневых зонах.
- Поражение периферической нервной системы встречается примерно у половины заболевших.
Проявляется развитием асимметричного моно- или полиневрита. Наблюдаются резкие боли, парестезии, иногда парезы. В основном поражаются нижние конечности. Иногда развивается картина полимиелорадикулоневрита с парезом кистей и стоп.
У некоторых больных (15-30 %) можно выявить узелковые образования (и давшие название болезни) по ходу сосудистых стволов. Иногда встречаются язвенно-некротические изменения кожи.
Иногда поражение периферических сосудов при узелковом периартериите может привести к некрозу мягких тканей и развитию гангрены.
Диагностика
Диагноз устанавливается на основании анамнеза (лекарственная аллергия, персистирование вируса гепатита B), типичной полисиндромной клинической картины заболевания, результатов лабораторных исследований.
Однако лабораторные исследования при узелковом периартериите неспецифичны. Их диагностическая ценность невелика, показатели отражают главным образом степень активности процесса.
Различаются следующие диагностические критерии узелкового периартериита:
- Похудение больше чем на 4 кг — потеря массы тела 4 кг и более с начала заболевания, не связанная с особенностями питания
- Сетчатое ливедо — ветвистое изменение рисунка кожи на конечностях и туловище
- Болезненность в яичках — ощущение болезненности в яичках, не связанное с инфекцией, травмой
- Миалгии, слабость или болезненность в мышцах ног — диффузные миалгии (исключая плечевой пояс или поясничную область) или слабость и болезненность в мышцах нижних конечностей
- Мононеврит или полинейропатия — развитие соответствующих неврологических проявлений
- Диастолическое артериальное давление больше 90 мм рт. ст — повышение артериального давления
- Повышение уровня мочевины или креатинина в крови — содержание мочевины больше 14.4 ммоль/л (40 мг%) или креатинина больше 133 мкмоль/л (1.5 мг%), не связанные с дегидратацией или обструкцией мочевыводящих путей
- Вирус гепатита B — наличие HBsAg или антител к нему в сыворотке крови
- Артериографические изменения — аневризмы или окклюзии висцеральных артерий при артериографии, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями
- Биопсия мелких и средних артерий — гранулоцитарная и мононуклеарно-клеточная инфильтрация стенки сосуда при морфологическом исследовании
Наличие 3 и более любых критериев позволяет поставить диагноз узелкового периартериита.
Лечение
Основой лечения являются глюкокортикоиды, которые наиболее эффективны при ранних стадиях заболевания. При длительном применении преднизолона наблюдается стабилизация гипертензии, прогрессирование ретинопатии и почечной недостаточности. При остром течении возможно парадоксальное действие кортикостероидов с развитием множественных инфарктов. Также кортикостероиды могут резко ухудшить течение синдромов злокачественной гипертензии. Для снижения осложнений рекомендуется также применять цитотоксические препараты — циклофосфан и азатиоприн.
Прогноз
При отсутствии лечения прогноз крайне неблагоприятен. Болезнь протекает молниеносно, или с периодическими обострениями на фоне неуклонного прогрессирования. Причиной смерти становятся почечная недостаточность, поражения ЖКТ (особенно инфаркт кишечника с перфорацией), сердечно-сосудистые патологии. Часто поражение почек, сердца и ЦНС усугубляется за счёт упорной артериальной гипертонии, с которой связаны поздние осложнения.
Пятилетняя выживаемость без лечения не превышает 13%, при лечении кортикостероидами достигает 40%. Трудовой прогноз сомнителен из-за стойкости осложнений болезни — периферических и центральных параличей, тяжёлой гипертонии, поражения сердца и других.
Вопросы и ответы
Именно у монгольского касатика тонколистного, произрастающего в пустыне Гоби, содержатся флавоноиды с нефропротективным действием. Это уникальное растение, которое не культивируется.
Узелковый периартериит
Другое название патологии по именам открывших ее ученых – болезнь Куссмауля-Майера. Впервые признаки патологии были детально изучены и описаны в 1866 г. Данное заболевание поражает в основном не кожу, а внутренние органы. Кожные покровы вовлекаются только у 25% части всех больных. Кроме того, могут поражаться также и слизистые оболочки.
Здесь появляются достаточно специфические разновидности высыпаний. Как правило, патология имеет доброкачественное течение, и дальнейший прогноз в отношении таких больных достаточно благоприятен. Диагноз заболевания выставляется в клиниках довольно редко. Для узелкового периартериита характерно то, что при нем в основном поражаются только мелкие артерии и капилляры. Чаще всего заболевание поражает лиц мужского пола в возрасте от 30 до 60 лет.
Симптомы Узелкового периартериита:
На коже появляются очаги поражения, представляющие собой небольшие (размерами от чечевицы и более) узлы и узелки, которые расположены чаще всего небольшими группами. Встречаются, однако, и одиночно расположенные элементы. Они имеют ярко-красную окраску с пурпурным оттенком, но со временем могут ее терять, и кожа над очагами поражения приобретает абсолютно нормальную окраску. При ощупывании очаги поражения безболезненны. В дальнейшем они могут оставаться совершенно неизменными и полностью заживать. В некоторых же случаях на месте узелков появляются язвы, трансформирующиеся в рубцы. Наиболее часто очаги поражения расположены в области кожи коленей, голеней и стоп. Своим характерным видом и местом расположения они напоминают такие заболевания, как многоморфная, узловатая, уплотненная эритема, иногда папулонекротическую форму туберкулеза.
В сочетании с такими специфическими узелками на коже больного могут быть выявлены и такие проявления, как множественные мелкие покраснения, волдыри по типу крапивницы, пятна, бляшки различных размеров. Реже могут появляться небольшие пузырьки, наполненные прозрачной водянистой жидкостью, которые впоследствии вскрываются, а на их месте остаются засохшие кровянистые корочки. Иногда на коже больного можно найти даже небольшие участки кровоизлияний, которые со временем превращаются в участки омертвения кожи и язвочки. После их заживления остаются небольшие рубчики, похожие на таковые при оспе.
Существует несколько разновидностей узелкового периарте-риита в зависимости от места прохождения пораженных сосудов и затрагиваемых при этом органов. Непосредственно к области дерматологии относится только одна форма – кожная. Изучением всех остальных занимается терапия, так как при них патологические изменения отмечаются в основном во внутренних органах. При этом накожные очаги при сугубо кожной форме заболевания являются довольно своеобразными. Появляются образования красновато-синеватого цвета, которые происходят из воспаленных сосудов и имеют древовидный ветвистый рисунок. Они могут распространяться на различные по площади участки кожи и иметь самые разнообразные очертания. Распространение данного процесса полностью повторяет собой распространение воспалительных изменений по сосудам кожи.
Подкожные узлы расположены в основном в области нижних конечностей. При злокачественном течении заболевания они распадаются, изъязвляются, образуют довольно обширные участки омертвения кожи.
При кожной разновидности заболевания очаги поражения могут располагаться только на кожных покровах, внутренние органы при этом нисколько не страдают. В других же случаях обе группы признаков сочетаются, причем поражение внутренних органов протекает очень тяжело. Наиболее часто заболевание сопровождается такими дополнительными признаками, как значительное повышение температуры тела, увеличение содержания иммунных клеток в общем анализе крови, повышение содержания белка в моче, интенсивный болевой синдром в области желудка и кишечника, отеки кожи, появление примесей крови в моче, воспаление нервных стволов и корешков, повышение артериального давления, уменьшение массы тела, общая слабость, сильное похудание, нарушение зрения, судорожные припадки, желтуха. Как уже указывалось, очаги поражения различного характера могут появляться не только на кожных покровах, но и на слизистых оболочках рта, носа, глотки, наружных половых органов, прямой кишки, а также в области сосудов любого органа.
Диагностика Узелкового периартериита:
Наиболее информативным исследованием в плане постановки диагноза, как и при всех других васкулитах, при узелковом периартериите является микроскопия материала, взятого с кожи больного.
Поставить диагноз в клинике у больного с узелковым периар-териитом в большинстве случаев является непростой задачей. Основными признаками, способными помочь врачу, являются наличие на теле одного и того же больного сразу нескольких разновидностей патологических очагов, общие нарушения состояния больного, повышение артериального давления, связанное с поражением почек.
Лечение Узелкового периартериита:
Препаратами первого ряда для терапии узелкового периартериита являются гормоны коры надпочечников. Однако состояние больного нормализуется только непосредственно во время их применения. После отмены препаратов все признаки заболевания развиваются заново. С самого начала дозы гормонов подбираются наиболее высокими, что должно осуществляться только опытным врачом-дерматологом, в дальнейшем они постепенно снижаются. Если во время заболевания на коже развиваются инфекционные осложнения в виде гнойных очагов, то назначаются антибактериальные препараты. Дозировки их также должны быть максимальными, учитывая значительные иммунологические сдвиги в организме таких больных.
Местное лечение накожных проявлений заболевания осуществляется в основном с применением мазей, содержащих препараты гормонов коры надпочечников. Обязательным является ежедневный тщательный уход за кожей больного. Все здоровые участки кожи протираются раствором медицинского спирта для профилактики бактериальных осложнений.
Прогноз
У всех больных заболевание протекает длительное время, хронически. Излечению поддаются только легкие кожные формы заболевания, при которых не имеется поражения внутренних органов. В других случаях больной должен получать пожизненную терапию и постоянно состоять под наблюдением в поликлинике по местожительству у врача-дерматолога.
К каким докторам следует обращаться если у Вас Узелковый периартериит:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Узелкового периартериита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Публикации в СМИ
Узелковый полиартериит (УП) — заболевание артерий мелкого и среднего калибра с образованием микроаневризм и вторичным поражением органов и тканей. Статистические данные. Распространённость: 0,7–6,3 на 100 000 населения. Средний возраст 38–43 года. Мужчины старше 40 лет болеют в 3 раза чаще.
Этиология • Вирусы гепатита В (30–80% случаев, на любой стадии гепатита без корреляций с его активностью) и С • ВИЧ • Парвовирус В19 • HTLV • ЛС (сульфаниламиды, пенициллины, йодиды, тиоурацил, препараты висмута, тиазидные диуретики, гуанитидин) • Очень редко вторичный УП развивается на фоне ревматоидного артрита или синдрома Шёгрена.
Патогенез. Механизм повреждения сосудистой стенки при УП не ясен. Характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита, возможно образование аневризм. Следствиями васкулита являются инфаркты, кровоизлияния, рубцы. Воспалению сосудов сопутствует нарушение реологических свойств крови, тромбозы, ДВС-синдром.
Клиническая картина
• Общие проявления •• Лихорадка •• Миалгии, наиболее часто — в икроножных мышцах •• Снижение массы тела (вплоть до кахексии) коррелирует с активностью процесса.
• Транзиторный мигрирующий артрит суставов крупной и средней величины, без деформаций.
• Поражение почек •• Изолированный мочевой синдром: протеинурия, микрогематурия, лейкоцитурия (не связана с инфекцией) •• Артериальная гипертензия: на ранних стадиях связана с почечным васкулитом или инфарктом почки, на поздних стадиях — с поражением клубочков; гипертензивный синдром часто приобретает черты злокачественности •• Разрыв аневризм почечных артерий с развитием околопочечной гематомы (редко).
• Поражение нервной системы •• Комбинации периферических невритов берцовых, локтевых, лучевых, икроножных нервов. Особенности полиневрита при УП: асимметричность, преобладание двигательных нарушений, выраженный болевой синдром •• Синдром Гийена–Барре •• ЦНС: инфаркты мозга, судороги, психозы.
• Поражение ССС •• Аритмии •• Коронариит с ишемическим синдромом, возможен ИМ, чаще безболевой •• Сердечная недостаточность.
• Кожа •• Геморрагическая пурпура •• Узелки (аневризматическое изменение артерий) •• Сетчатое ливедо («мраморная кожа»).
• Абдоминальный синдром является следствием васкулита сосудов брюшной полости •• Панкреатит •• Перфорация язв тонкого кишечника •• Некроз жёлчного пузыря.
• Орхит, эпидидимит (чаще при HBV-ассоциированном УП).
• Поражение глаз: конъюнктивит, ирит, окклюзия центральной артерии сетчатки.
• Лёгкие (редко): лёгочный васкулит, интерстициальная пневмония.
Лабораторные данные • Исследование крови: увеличение СОЭ, лейкоцитоз, тромбоцитоз, увеличение концентрации мочевины в сыворотке крови, анемия (редко) • Исследование мочи: протеинурия, гематурия • Исследование: Аг гепатита В (50% случаев); РФ в низком титре или отсутствует; АНАТ в низком титре или отсутствуют; гипокомплементемия при поражении почек или кожи.
Инструментальные данные • Биопсия вдвое информативна с участков поражённой кожи или мышц • Рентгенография суставов: без изменений • Висцеральная ангиография — микроаневризмы поражённых артерий.
Диагностическая тактика. Нозологическое своеобразие клинической картине УП придают асимметричный двигательный полиневрит, полиорганная симптоматика (коронариит с развитием безболевого ИМ, специфические формы поражения почек и органов ЖКТ и пр.).
Диагностические критерии (Американская Ревматологическая Ассоциация, 1990) • Снижение массы тела более 4 кг, не связанная с другими причинами • Livedo reticularis • Боль в яичках, не связанная с инфекцией, травмой или другими причинами • Миалгии (слабость или болезненность в мышцах нижних конечностей) • Мононеврит, полиневропатия или сочетание мононевритов • Диастолическое АД выше 90 мм рт.ст • Повышение концентрации креатинина сыворотки крови более 132,5 мкмоль/л, не связанное с дегидратацией или обструкцией мочевых путей • Наличие маркёров HBV в крови • Изменения, обнаруживаемые при артериографии: аневризмы или окклюзия висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями • Гистологическое исследование артерий мелкого и среднего калибра демонстрирует гранулоцитарную и мононуклеарную инфильтрацию стенок артерий. Для постановки диагноза необходимо обнаружение 4 критериев. Чувствительность 98,9%, специфичность 95,2%.
Дифференциальная диагностика • Микроскопический полиартериит (поражение почек без артериальной гипертензии, но с быстрым развитием почечной недостаточности, иногда — с нефротическим синдромом; при биопсии обнаруживают поражение капилляров) • Гранулематоз Вегенера (при УП отсутствуют язвенно-некротический ринит, синусит, ларингит) • Синдром Черджа–Стросс: бронхиальная астма, лихорадка, эозинофилия >10%, мононевриты или полиневриты, мигрирующие лёгочные инфильтраты, на биопсии — периваскулярные инфильтраты, содержащие эозинофилы.
Осложнения • Гангрена конечностей • Инфаркты внутренних органов • Внутриорганные кровотечения вследствие разрыва аневризм.
ЛЕЧЕНИЕ
Общая тактика Необходима иммунодепрессивная терапия, её отсутствие ухудшает прогноз 5-летней выживаемости в 8 раз. Тем не менее, иммунодепрессивная терапия затрудняет саногенетический иммунный ответ в условиях HBV-инфекции, что требует особого подхода к этой группе пациентов.
Диета. Циклофосфамид следует назначать на фоне приёма большого количества жидкости для предупреждения развития геморрагического цистита.
Лекарственное лечение • ГК применяют в высоких дозах. Предлагается стартовая пульс-терапия метилпреднизолоном (по 1 г/сут в/в в течение 3 последовательных дней) с последующим переходом на преднизолон 1 мг/кг внутрь ежедневно до наступления клинического эффекта (в среднем — на 1 мес). Затем дозу постепенно уменьшают до поддерживающей (10 мг/сут), а затем полной отмены (общая продолжительность лечения 12–24 мес и могут быть короче, если ГК применяют в комбинации с иммунодепрессантами.
• Циклофосфамид предпочтительнее применять в/в в индивидуально подобранном режиме по 0,5–2,5 г 1 р/нед или 1 р/мес (например, по 0,6 г/м2 ежемесячно в течение года). При выборе дозы ориентируются на состояние почечной функции и состоятельность костного мозга. Развитие побочных эффектов циклофосфамида (рак мочевого пузыря, геморрагический цистит, бесплодие, подавление функций костного мозга) коррелирует с суммарной дозой. На фоне лечения циклофосфамидом, особенно в сочетании с ГК, высока вероятность развития вторичных инфекций.
• Для случаев HBV-зависимого УП предложено применение преднизолона в дозе 1 мг/кг/сут в течение 1 нед, быстрой отмены его в течение второй недели и последующей антивирусной терапии •• рекомбинантный ИФН — курсами по 12 нед или непрерывно в течение года • НПВС — при суставном синдроме.
• Ингибиторы АПФ, например каптоприл 75–150 мг/сут, эналаприл 20–40 мг/сут — при наличии артериальной гипертензии при условии отсутствия стеноза почечных артерий.
Немедикаментозная терапия. Плазмаферез показан при рефрактерном течении УП, HBV-зависимом УП и пациентам, находящимся на гемодиализе.
Хирургическое лечение показано при развитии почечной недостаточности (нефрэктомия, трансплантация донорской почки) и тромбозе брыжеечных артерий.
Прогноз. Неблагоприятные прогностические факторы • уровень креатинина сыворотки крови >140 мкмоль/л • протеинурия >1 г/л • вовлечение в патологический процесс ЖКТ • поражение сердца • симптомы со стороны ЦНС.
Наибольшую опасность представляют перфорация кишечника и злокачественная артериальная гипертензия.
Синонимы • Болезнь Куссмауля–Майера • Панартериит нодозный • Периартериит нодозный • Периартериит узелковый • Полиартериит нодозный.
Сокращение. УП — узелковый периартериит.
МКБ-10 • M30 Узелковый полиартериит и родственные состояния
Код вставки на сайт
Полиартериит узелковый
Узелковый полиартериит (УП) — заболевание артерий мелкого и среднего калибра с образованием микроаневризм и вторичным поражением органов и тканей. Статистические данные. Распространённость: 0,7–6,3 на 100 000 населения. Средний возраст 38–43 года. Мужчины старше 40 лет болеют в 3 раза чаще.
Этиология • Вирусы гепатита В (30–80% случаев, на любой стадии гепатита без корреляций с его активностью) и С • ВИЧ • Парвовирус В19 • HTLV • ЛС (сульфаниламиды, пенициллины, йодиды, тиоурацил, препараты висмута, тиазидные диуретики, гуанитидин) • Очень редко вторичный УП развивается на фоне ревматоидного артрита или синдрома Шёгрена.
Патогенез. Механизм повреждения сосудистой стенки при УП не ясен. Характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита, возможно образование аневризм. Следствиями васкулита являются инфаркты, кровоизлияния, рубцы. Воспалению сосудов сопутствует нарушение реологических свойств крови, тромбозы, ДВС-синдром.
Клиническая картина
• Общие проявления •• Лихорадка •• Миалгии, наиболее часто — в икроножных мышцах •• Снижение массы тела (вплоть до кахексии) коррелирует с активностью процесса.
• Транзиторный мигрирующий артрит суставов крупной и средней величины, без деформаций.
• Поражение почек •• Изолированный мочевой синдром: протеинурия, микрогематурия, лейкоцитурия (не связана с инфекцией) •• Артериальная гипертензия: на ранних стадиях связана с почечным васкулитом или инфарктом почки, на поздних стадиях — с поражением клубочков; гипертензивный синдром часто приобретает черты злокачественности •• Разрыв аневризм почечных артерий с развитием околопочечной гематомы (редко).
• Поражение нервной системы •• Комбинации периферических невритов берцовых, локтевых, лучевых, икроножных нервов. Особенности полиневрита при УП: асимметричность, преобладание двигательных нарушений, выраженный болевой синдром •• Синдром Гийена–Барре •• ЦНС: инфаркты мозга, судороги, психозы.
• Поражение ССС •• Аритмии •• Коронариит с ишемическим синдромом, возможен ИМ, чаще безболевой •• Сердечная недостаточность.
• Кожа •• Геморрагическая пурпура •• Узелки (аневризматическое изменение артерий) •• Сетчатое ливедо («мраморная кожа»).
• Абдоминальный синдром является следствием васкулита сосудов брюшной полости •• Панкреатит •• Перфорация язв тонкого кишечника •• Некроз жёлчного пузыря.
• Орхит, эпидидимит (чаще при HBV-ассоциированном УП).
• Поражение глаз: конъюнктивит, ирит, окклюзия центральной артерии сетчатки.
• Лёгкие (редко): лёгочный васкулит, интерстициальная пневмония.
Лабораторные данные • Исследование крови: увеличение СОЭ, лейкоцитоз, тромбоцитоз, увеличение концентрации мочевины в сыворотке крови, анемия (редко) • Исследование мочи: протеинурия, гематурия • Исследование: Аг гепатита В (50% случаев); РФ в низком титре или отсутствует; АНАТ в низком титре или отсутствуют; гипокомплементемия при поражении почек или кожи.
Инструментальные данные • Биопсия вдвое информативна с участков поражённой кожи или мышц • Рентгенография суставов: без изменений • Висцеральная ангиография — микроаневризмы поражённых артерий.
Диагностическая тактика. Нозологическое своеобразие клинической картине УП придают асимметричный двигательный полиневрит, полиорганная симптоматика (коронариит с развитием безболевого ИМ, специфические формы поражения почек и органов ЖКТ и пр.).
Диагностические критерии (Американская Ревматологическая Ассоциация, 1990) • Снижение массы тела более 4 кг, не связанная с другими причинами • Livedo reticularis • Боль в яичках, не связанная с инфекцией, травмой или другими причинами • Миалгии (слабость или болезненность в мышцах нижних конечностей) • Мононеврит, полиневропатия или сочетание мононевритов • Диастолическое АД выше 90 мм рт.ст • Повышение концентрации креатинина сыворотки крови более 132,5 мкмоль/л, не связанное с дегидратацией или обструкцией мочевых путей • Наличие маркёров HBV в крови • Изменения, обнаруживаемые при артериографии: аневризмы или окклюзия висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями • Гистологическое исследование артерий мелкого и среднего калибра демонстрирует гранулоцитарную и мононуклеарную инфильтрацию стенок артерий. Для постановки диагноза необходимо обнаружение 4 критериев. Чувствительность 98,9%, специфичность 95,2%.
Дифференциальная диагностика • Микроскопический полиартериит (поражение почек без артериальной гипертензии, но с быстрым развитием почечной недостаточности, иногда — с нефротическим синдромом; при биопсии обнаруживают поражение капилляров) • Гранулематоз Вегенера (при УП отсутствуют язвенно-некротический ринит, синусит, ларингит) • Синдром Черджа–Стросс: бронхиальная астма, лихорадка, эозинофилия >10%, мононевриты или полиневриты, мигрирующие лёгочные инфильтраты, на биопсии — периваскулярные инфильтраты, содержащие эозинофилы.
Осложнения • Гангрена конечностей • Инфаркты внутренних органов • Внутриорганные кровотечения вследствие разрыва аневризм.
ЛЕЧЕНИЕ
Общая тактика Необходима иммунодепрессивная терапия, её отсутствие ухудшает прогноз 5-летней выживаемости в 8 раз. Тем не менее, иммунодепрессивная терапия затрудняет саногенетический иммунный ответ в условиях HBV-инфекции, что требует особого подхода к этой группе пациентов.
Диета. Циклофосфамид следует назначать на фоне приёма большого количества жидкости для предупреждения развития геморрагического цистита.
Лекарственное лечение • ГК применяют в высоких дозах. Предлагается стартовая пульс-терапия метилпреднизолоном (по 1 г/сут в/в в течение 3 последовательных дней) с последующим переходом на преднизолон 1 мг/кг внутрь ежедневно до наступления клинического эффекта (в среднем — на 1 мес). Затем дозу постепенно уменьшают до поддерживающей (10 мг/сут), а затем полной отмены (общая продолжительность лечения 12–24 мес и могут быть короче, если ГК применяют в комбинации с иммунодепрессантами.
• Циклофосфамид предпочтительнее применять в/в в индивидуально подобранном режиме по 0,5–2,5 г 1 р/нед или 1 р/мес (например, по 0,6 г/м2 ежемесячно в течение года). При выборе дозы ориентируются на состояние почечной функции и состоятельность костного мозга. Развитие побочных эффектов циклофосфамида (рак мочевого пузыря, геморрагический цистит, бесплодие, подавление функций костного мозга) коррелирует с суммарной дозой. На фоне лечения циклофосфамидом, особенно в сочетании с ГК, высока вероятность развития вторичных инфекций.
• Для случаев HBV-зависимого УП предложено применение преднизолона в дозе 1 мг/кг/сут в течение 1 нед, быстрой отмены его в течение второй недели и последующей антивирусной терапии •• рекомбинантный ИФН — курсами по 12 нед или непрерывно в течение года • НПВС — при суставном синдроме.
• Ингибиторы АПФ, например каптоприл 75–150 мг/сут, эналаприл 20–40 мг/сут — при наличии артериальной гипертензии при условии отсутствия стеноза почечных артерий.
Немедикаментозная терапия. Плазмаферез показан при рефрактерном течении УП, HBV-зависимом УП и пациентам, находящимся на гемодиализе.
Хирургическое лечение показано при развитии почечной недостаточности (нефрэктомия, трансплантация донорской почки) и тромбозе брыжеечных артерий.
Прогноз. Неблагоприятные прогностические факторы • уровень креатинина сыворотки крови >140 мкмоль/л • протеинурия >1 г/л • вовлечение в патологический процесс ЖКТ • поражение сердца • симптомы со стороны ЦНС.
Наибольшую опасность представляют перфорация кишечника и злокачественная артериальная гипертензия.
Синонимы • Болезнь Куссмауля–Майера • Панартериит нодозный • Периартериит нодозный • Периартериит узелковый • Полиартериит нодозный.
Сокращение. УП — узелковый периартериит.
МКБ-10 • M30 Узелковый полиартериит и родственные состояния


