Развитие гиперинсулинемии, причины, симптомы, лечение, диагностика патологии
Если доктор подозревает, что развивается гиперинсулинемия, причины, симптомы, лечение, диагностика – главное, что его интересует. Как известно, это состояние, которое характеризуется повышением специфического гормона, контролирующего углеводный метаболизм – инсулина. При этом происходит изнашивание продуцирующего органа – поджелудочной железы. Заболевание провоцирует значительное нарушение функционирования, что сильно сказывается на самочувствии больного. Код по МКБ-10 – Е16.1.
Причины
Этиологические факторы, вызывающие патологию, различны. От того, что стало причиной подобного нарушения, зависит дальнейшая тактика лечения. Выделяют такие непосредственные провокаторы гиперинсулинемии:
- Синтез патологического инсулина в большом количестве.
- Снижение степени чувствительности рецепторов к гормону.
- Изменение транспорта молекул сахара.
- Патология в системе передачи сигналов между клетками.
- Нарушение в функционировании центров, контролирующих насыщение.
Когда в поджелудочной железе синтезируется аномальный гормон с неправильным набором аминокислот, ткани организма не воспринимают его, и он накапливается в крови. При неправильной работе в системе клеток гиперинсулинизм возникает из-за сбоя рецептора GLUT4. В результате этого молекула глюкозы не проникает через мембрану.
К тому же, есть предрасполагающие факторы. Их наличие повышает риск возникновения патологии. К ним можно отнести:
- наследственная предрасположенность;
- ожирение;
- пожилой возраст;
- недостаточная физическая деятельность;
- атеросклероз;
- вредные привычки;
- менопауза у женщин;
- повышение артериального давления;
- постоянный прием некоторых медикаментов.

Важно! К препаратам, провоцирующим гиперинсулинемию относят гормональные средства, β-блокаторы, тиазидные диуретики.
Чаще повышение уровня инсулина встречается у женщин. Высокая вероятность возникновения болезни у представительниц слабого пола обусловлена не только периодом менопаузы. Важную роль отыгрывает поликистоз яичников.

Врожденный гиперинсулинизм у новорожденных детей возникает по неизвестным причинам. Ученые предполагают, что причинами являются наследственность, генетические изменения.
Функциональный, или вторичный, гиперинсулинизм обусловлен недостаточностью контринсулярных гормонов. Такое состояние являет результатом голодания или чрезмерной физической нагрузки. Проявляется внезапной гипогликемией.
Симптомы
Признаки нарушения проявляются не сразу. Начальные стадии развития обычно протекают без каких-либо характерных изменений. При прогрессировании состояния пациент может заметить асимметричное отложение жира – на животе и верхней части туловища. Также в этой области будут формироваться растяжки.
Также больные часто отмечают сухость кожи и нехарактерный цвет лица. Повышение давления и сильная жажда также дают о себе знать при развитии патологии. Далее появляются частое головокружение, постоянное ощущение холода и дрожь. Также пациенты жалуются на такие симптомы, как снижение концентрации внимания и затрудненность в акте дефекации.

Без адекватного лечения состояние человека быстро ухудшается. Стойкая апатия, боль в мышцах без нагрузки и слабость становятся более выраженными. У ребенка чаще гиперинсулинизм проявляется как гипогликемия, степень тяжести которой может быть разнообразной.

Что такое инсулинорезистентность?
Это патологическое состояние, при котором нарушается реакция организма на инсулин. В этом случае неважно происхождение гормона: нарушен метаболический ответ по отношению и к эндогенному, и к экзогенному инсулину.
При этом состоянии организм продуцирует инсулин в привычном для него режиме. Но органы и ткани перестают реагировать на присутствие гормона. При этом развивается гиперинсулинизм, симптомы которого типичны: абдоминальное ожирение, артериальная гипертензия.
Резистентность к гормону встречается у каждого десятого человека, который не жалуется на нарушения метаболических процессов. В пределах 84-88% патология распространена у лиц с сахарным диабетом второго типа и нарушением соотношения «плохого» и «хорошего» холестерина. До 60% гипертоников также имеют проблемы с восприимчивостью клеток организма к инсулину.
Как выявить патологию?
Диагностика заболевания основана на определении гормонов. Также необходимы инструментальные методы исследования. Прежде всего, эндокринолог назначает такие обследования:
- Общий анализ крови/мочи.
- Биохимический анализ крови (определение уровня холестерина, ЛПНП, ЛПВП, триглицеридов, глюкозы).
- Мониторинг давления на протяжении суток.
- Ультразвуковое исследование панкреатической железы, почек, печени, яичников для женщины.
- Компьютерная и магнитно-резонансная томография гипофиза и надпочечников.

Важно знание концентрации не только инсулина. Необходимо знать, сколько в крови кортизола, ренина, альдостерона, АКТГ и ТТГ. Эта нужно для дифференциации от других заболеваний. Нужно рассчитать ИМТ. Это необходимо для исключения ожирения, как причины повышения показателя инсулина. Если показатель выше 25, то риск развития инсулинорезистентности высокий и повышается при увеличении индекса. Если он становится больше, чем 40, то вероятность возникновения патологии критически высокая.
Осложнения
Среди вероятных последствий гиперинсулинизма выделяют состояния, обусловленные нарушением метаболизма в организме. Возникают они без адекватного лечения, если пациент игнорирует патологические изменения в своем организме. Возможные осложнения:
- Вторичный сахарный диабет.
- Гипогликемическая кома.
- Ожирение.
- Нарушение метаболизма.
- Болезни сердечнососудистой системы.
Такие последствия способны значительно ухудшить качество жизни пациента. Некоторые из них настолько серьезны, что могут спровоцировать смерть. К таким опасным состояниям относят инфаркт миокарда и инсульт.
Лечение
Главным принципом грамотной терапии гиперинсулинизма является диета. Питание необходимо направить на снижение индекса массы тела. Калорийность рациона корректируется в зависимости от типа труда: физический или умственный. Снижается количество продуктов с углеводами. Также важен режим питания: прием пищи должен быть каждые четыре часа, порции – небольшие.
Кроме того, при гиперинсулинизме в лечении важны регулярные физические упражнения. Это рекомендуется делать за счет плаванья, йоги, аэробики и ходьбы. Интенсивность упражнений нужно увеличивать постоянно.
Внимание! Статические нагрузки могу усугубить течение заболевания.
Если, несмотря на диету и упражнения, развивается гиперинсулинизм, лечение дополняется медикаментами для длительного приема. Назначение средств зависит от клинических проявлений. Если пациент жалуется на повышение кровяного давления, необходимо принимать антигипертинзивные лекарства (антагонисты кальция, ингибиторы АТФ). Целью такой терапии является понижение показателя до 130/80 мм.рт.ст.
При ожирении и высоких уровнях холестерина и триглицеридов в сыворотке крови назначаются статины (например, «Соматостатин») и фибраты («Ципрофибрат»). Также полезными будут медикаменты, понижающие аппетит (угнетатели ферментов ЖКТ, расщепляющие липиды). Метаболические лекарства улучшают транспорт и утилизацию сахара, выведение вредного холестерина. Для этого назначаются препараты α-липоевой кислоты («Диалипон»). Кроме того, для снижения концентрации сахара необходимы гипогликемические средства (например, «Метформин»).
Профилактика
Меры предотвращения повышения уровня гормона основаны на ликвидации этиологических факторов. Прежде всего, если человек тучный, ему нужно пересмотреть свой рацион. Важно исключение жирных продуктов, блюд, богатых углеводами. Нужно включить в питание больше свежих овощей и фруктов. Активная физическая нагрузка также способна понизить риск развития патологического состояния.
Важен также отказ от вредных привычек (курение и употребление алкоголя). Регулярные профилактические осмотры у врачей отыгрывают важную роль в предупреждении гиперинсулинизма. Как только определяется превышенный показатель, или появляются симптомы, необходима срочная консультация эндокринолога.
Заключение
Патологические процессы в тканях поджелудочной железы влекут тяжелые последствия. Только адекватная терапия способна предотвратить их развитие.
Заниматься самолечением или искать народные способы нельзя. Такой подход к терапии часто провоцирует усугубление ситуации и ухудшение самочувствия больного. Подробную информацию можно получить в этом видеоролике:
Гиперинсулинемия и ее лечение

Гиперинсулинемия – это нездоровое состояние организма, при котором уровень инсулина в крови превышает нормальное значение. Если поджелудочная железа в течение длительного периода вырабатывает слишком много инсулина, это приводит к ее изнашиванию и нарушению нормального функционирования.
Часто из-за гиперинсулинемии развивается метаболический синдром (нарушение обмена веществ), который может быть предвестником сахарного диабета. Чтобы не допустить этого, важно своевременно обратиться к врачу для детального обследования и подбора способа коррекции этих нарушений.
Причины
Непосредственными причинами повышенного инсулина в крови могут быть такие изменения:
- образование в поджелудочной железе аномального инсулина, который отличается своим аминокислотным составом и поэтому не воспринимается организмом;
- нарушения в работе рецепторов (чувствительных окончаний) к инсулину, из-за которых они не могут распознать нужное количество этого гормона в крови, и поэтому его уровень все время выше нормы;
- сбои во время транспорта глюкозы в крови;
- «поломки» в системе распознавания разных веществ на клеточном уровне (сигнал о том, что поступающий компонент – это глюкоза, не проходит, и клетка не пускает ее внутрь).
Существуют также косвенные факторы, повышающие вероятность развития гиперинсулинемии у людей обоих полов:
- малоподвижный образ жизни;
- лишняя масса тела;
- преклонный возраст;
- гипертоническая болезнь;
- атеросклероз;
- генетическая склонность;
- курение и злоупотребление спиртными напитками.
Симптомы
При хроническом течении на ранних стадиях развития это состояние может никак не давать о себе знать. У женщин гиперинсулинемия (особенно вначале) активно проявляется в период ПМС, а поскольку симптомы этих состояний похожи, больная не обращает на них особого внимания.
В целом признаки гиперинсулинемии имеют много общего с гипогликемией:
- слабость и повышенная усталость;
- психоэмоциональная нестабильность (раздражительность, агрессивность, плаксивость);
- легкая дрожь в теле;
- ощущений голода;
- головная боль;
- сильная жажда;
- повышенное артериальное давление;
- невозможность сконцентрироваться.
При повышенном инсулине в крови больной начинает набирать вес, при этом никакие диеты и упражнения не помогают его сбросить. Жир в данном случае накапливается в области талии, вокруг живота и в верхней части тела. Это происходит из-за того, что повышенный уровень инсулина в крови приводит к увеличенному образованию особого вида жиров – триглицеридов. Их большое количество увеличивает жировую ткань в размерах и, кроме того, неблагоприятно влияет на кровеносные сосуды.
Что такое инсулинорезистентность?
Инсулинорезистентность – это нарушение чувствительности клеток, из-за которого они перестают нормально воспринимать инсулин и не могут усваивать глюкозу. Чтобы обеспечить поступление этого нужного вещества внутрь клеток, организм вынужден постоянно поддерживать высокий уровень инсулина в крови. Это приводит к повышенному артериальному давлению, накапливанию жировых отложений и отечности мягких тканей.
Есть теория, согласно которой инсулинорезистентность – это защитный механизм для выживания человека в экстремальных условиях (например, при длительном голоде). Жир, который был отложен во время нормального питания, теоретически должен тратиться во время нехватки питательных веществ, тем самым давая человеку возможность дольше «продержаться» без еды. Но на практике для современного человека в этом состоянии нет ничего полезного, поскольку, по сути, оно просто ведет к развитию ожирения и инсулиннезависимого сахарного диабета.
Как выявить патологию?
Диагностика гиперинсулинемии немного осложнена отсутствием специфичности симптомов и тем, что они могут проявляться не сразу. Для выявления этого состояния используются такие методы обследования:
- определение уровня гормонов в крови (инсулина, гормонов гипофиза и щитовидной железы);
- МРТ гипофиза с контрастным веществом, чтобы исключить опухоль;
- УЗИ органов брюшной полости, в частности, поджелудочной железы;
- УЗИ органов малого таза для женщин (для установления или исключения сопутствующих гинекологических патологий, которые могут быть причинами повышенного инсулина в крови);
- контроль артериального давления (в том числе суточное наблюдение с помощью холтеровского монитора);
- регулярный контроль уровня глюкозы в крови (натощак и под нагрузкой).
Осложнения
Если долгое время игнорировать гиперинсулинемию, она может приводить к таким последствиям:
- сахарный диабет;
- системные нарушения обмена веществ;
- ожирение;
- гипогликемическая кома;
- заболевания сердца и кровеносных сосудов.
Лечение
Сама по себе гиперинсулинемия – это не болезнь, а просто патологическое состояние организма. При своевременном выявлении шансы на избавление от него очень высоки. Выбор тактики лечения зависит от сопутствующих заболеваний и отсутствия или наличия нарушений выработки в организме других гормонов.
Диета – это один из основных элементов борьбы с данным явлением. Поскольку из-за повышенного инсулина человек все время хочет кушать, возникает замкнутый круг – вес растет, а самочувствие человека не улучшается и неприятные симптомы не покидают его. В результате этого велик риск развития сахарного диабета 2 типа и быстрого набора излишней массы тела, что, в свою очередь, влечет усиление нагрузки на сердце и кровеносные сосуды. Для того чтобы не допустить этого, необходимо контролировать калорийность ежедневного рациона. В меню должны быть только полезные продукты, много овощей, фруктов и зелени.
Одним из лекарств, которые успешно применяются при выраженной инсулинорезистентности, возникающей на фоне гиперинсулинемии, является метморфин и его аналоги под разными торговыми марками. Он защищает сердечно-сосудистую систему, тормозит разрушительные процессы в организме и нормализует обмен веществ. Симптоматически пациенту могут быть назначены препараты для снижения давления, средства, понижающие аппетит, и общеукрепляющие лекарства.
Профилактика
Чтобы предотвратить гиперинсулинемию, нужно придерживаться принципов здорового образа жизни:
- сбалансированно питаться, отдавая предпочтение полезной пище;
- регулярно проходить профилактические медицинские осмотры;
- следить за нормальной массой тела;
- отказаться от злоупотребления алкоголем и курения;
- заниматься легкими видами спорта для поддержания хорошей физической формы.
Лучше вовремя начать лечение от повышенного уровня инсулина в крови, чем разбираться с его последствиями. Само по себе это состояние никогда не проходит. Чтобы избавиться от него, необходима коррекция рациона питания и в некоторых случаях медикаментозная терапия.
Гиперинсулинизм
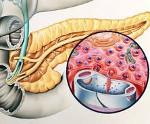
Гиперинсулинизм — клинический синдром, характеризующийся повышением уровня инсулина и снижением сахара в крови. Гипогликемия приводит к слабости, головокружению, повышению аппетита, тремору, психомоторному возбуждению. При отсутствии своевременного лечения развивается гипогликемическая кома. Диагностика причин состояния основывается на особенностях клинической картины, данных функциональных проб, динамическом исследовании глюкозы, ультразвуковом или томографическом сканировании поджелудочной железы. Лечение панкреатических новообразований – хирургическое. При внепанкреатическом варианте синдрома проводят терапию основного заболевания, назначают специальную диету.
Общие сведения
Гиперинсулинизм (гипогликемическая болезнь) – врожденное или приобретенное патологическое состояние, при котором развивается абсолютная или относительная эндогенная гиперинсулинемия. Признаки болезни впервые были описаны в начале ХХ века американским врачом Харрисом и отечественным хирургом Оппелем. Врожденный гиперинсулинизм встречается достаточно редко – 1 случай на 50 тыс. новорожденных. Приобретенная форма заболевания развивается в возрасте 35-50 лет и чаще поражает лиц женского пола. Гипогликемическая болезнь протекает с периодами отсутствия выраженной симптоматики (ремиссия) и с периодами развернутой клинической картины (приступы гипогликемии).

Причины гиперинсулинизма
Врожденная патология возникает вследствие внутриутробных аномалий развития, задержки роста плода, мутаций в геноме. Причины возникновения приобретенной гипогликемической болезни разделяют на панкреатические, приводящие к развитию абсолютной гиперинсулинемии, и непанкреатические, вызывающие относительное повышение уровня инсулина. Панкреатическая форма болезни встречается при злокачественных или доброкачественных новообразованиях, а также гиперплазии бета-клеток поджелудочной железы. Непанкреатическая форма развивается при следующих состояниях:
- Нарушения в режиме питания. Длительное голодание, повышенная потеря жидкости и глюкозы (поносы, рвота, период лактации), интенсивные физические нагрузки без потребления углеводной пищи вызывают резкое снижение уровня сахара в крови. Чрезмерное употребление в пищу рафинированных углеводов увеличивает уровень сахара крови, что стимулирует активную выработку инсулина.
- Поражение печени различной этиологии (рак, жировой гепатоз, цирроз) приводит к снижению уровня гликогена, нарушению обменных процессов и возникновению гипогликемии.
- Бесконтрольный прием сахароснижающих препаратов при сахарном диабете (производных инсулина, сульфанилмочевины) вызывает медикаментозную гипогликемию.
- Эндокринные заболевания, приводящие к снижению уровня контринсулиновых гормонов (АКТГ, кортизол): гипофизарный нанизм, микседема, болезнь Аддисона.
- Недостаток ферментов, участвующих в процессах обмена глюкозы (печеночная фосфорилаза, почечная инсулиназа, глюкозо-6-фосфатаза) вызывает относительный гиперинсулинизм.
Патогенез
Глюкоза является главным питательным субстратом центральной нервной системы и необходима для нормального функционирования головного мозга. Повышенный уровень инсулина, накопление гликогена в печени и торможение гликогенолиза приводит к снижению уровня глюкозы в крови. Гипогликемия вызывает торможение метаболических и энергетических процессов в клетках головного мозга. Происходит стимуляция симпатоадреналовой системы, увеличивается выработка катехоламинов, развивается приступ гиперинсулинизма (тахикардия, раздражительность, чувство страха). Нарушение окислительно-восстановительных процессов в организме приводит к снижению потребления кислорода клетками коры головного мозга и развитию гипоксии (сонливость, заторможенность, апатия). Дальнейший дефицит глюкозы вызывает нарушение всех обменных процессов в организме, увеличение притока крови к мозговым структурам и спазм периферических сосудов, что может привести к инфаркту. При вовлечении в патологический процесс древних структур мозга (продолговатый и средний мозг, варолиев мост) развиваются судорожные состояния, диплопия, а также нарушение дыхательной и сердечной деятельности.
Классификация
В клинической эндокринологии наиболее часто используется классификация гиперинсулинемии в зависимости от причин возникновения заболевания:
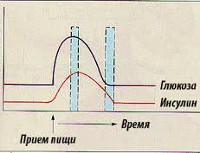
- Первичный гиперинсулинизм (панкреатический, органический, абсолютный) является следствием опухолевого процесса или гиперплазии бета-клеток островкового аппарата поджелудочной железы. Повышению уровня инсулина в 90% способствуют доброкачественные новообразования (инсулинома), реже – злокачественные (карцинома). Органическая гиперинсулинемия протекает в тяжелой форме с выраженной клинической картиной и частыми приступами гипогликемии. Резкое понижение уровня сахара в крови возникает утром, связано с пропуском приема пищи. Для данной формы заболевания характерна триада Уиппла: симптомы гипогликемии, резкое снижение сахара в крови и купирование приступов введением глюкозы.
- Вторичный гиперинсулинизм (функциональный, относительный, внепанкреатический) связан с дефицитом контринсулярных гормонов, поражением нервной системы и печени. Приступ гипогликемии возникает по внешним причинам: голодание, передозировка гипогликемических препаратов, интенсивная физическая нагрузка, психоэмоциональное потрясение. Обострения болезни возникают нерегулярно, практически не связаны с приемом пищи. Суточное голодание не вызывает развернутой симптоматики.
Симптомы гиперинсулинизма
Клиническая картина гипогликемической болезни обусловлена понижением уровня глюкозы в крови. Развитие приступа начинается с повышения аппетита, потливости, слабости, тахикардии и ощущения голода. Позже присоединяются панические состояния: чувство страха, тревога, раздражительность, дрожь в конечностях. При дальнейшем развитии приступа отмечается дезориентация в пространстве, диплопия, парестезии (онемение, покалывание) в конечностях, вплоть до возникновения судорог. При отсутствии лечения наступает потеря сознания и гипогликемическая кома. Межприступный период проявляется снижением памяти, эмоциональной лабильностью, апатией, нарушением чувствительности и онемением в конечностях. Частый прием пищи, богатой легкоусвояемыми углеводами, провоцирует увеличение массы тела и развитие ожирения.
В современной практике выделяют 3 степени гиперинсулинизма в зависимости от тяжести течения болезни: легкую, среднюю и тяжелую. Легкая степень проявляется отсутствием симптоматики межприступного периода и органического поражения коры головного мозга. Обострения болезни проявляются реже 1 раза в месяц и быстро купируются медикаментозными препаратами или сладкой пищей. При средней степени тяжести приступы возникают чаще 1 раза в месяц, возможна потеря сознания и развитие коматозного состояния. Межприступный период характеризуется легкими нарушениями поведенческого характера (забывчивость, снижение мышления). Тяжелая степень развивается при необратимых изменениях коры головного мозга. При этом приступы случаются часто и заканчиваются потерей сознания. В межприступном периоде пациент дезориентирован, память резко снижена, отмечается тремор конечностей, характерна резкая смена настроения и повышенная раздражительность.
Осложнения гиперинсулинизма
Осложнения можно условно разделить на ранние и поздние. К ранним осложнениям, возникающим в ближайшие часы после приступа, относят инсульт, инфаркт миокарда вследствие резкого снижения метаболизма сердечной мышцы и головного мозга. В тяжелых ситуациях развивается гипогликемическая кома. Поздние осложнения проявляются спустя несколько месяцев или лет от начала болезни и характеризуются нарушением памяти и речи, паркинсонизмом, энцефалопатией. Отсутствие своевременного диагностики и лечения заболевания приводит к истощению эндокринной функции поджелудочной железы и развитию сахарного диабета, метаболического синдрома, ожирения. Врожденный гиперинсулинизм в 30% случаев приводит к хронической гипоксии головного мозга и снижению полноценного умственного развития ребенка.
Диагностика гиперинсулинизма
Диагностика основывается на клинической картине (потеря сознания, тремор, психомоторное возбуждение), данных анамнеза заболевания (время начала приступа, его связь с приемом пищи). Эндокринолог уточняет наличие сопутствующих и наследственных заболеваний (жировой гепатоз, сахарный диабет, синдром Иценко-Кушинга), после чего назначает лабораторные и инструментальные исследования. Пациенту проводится суточное измерение уровня глюкозы крови (гликемический профиль). При выявлении отклонений выполняют функциональные пробы. Проба с голоданием используется для дифференциальной диагностики первичного и вторичного гиперинсулинизма. Во время теста измеряют С-пептид, иммунореактивный инсулин (ИРИ) и глюкозу в крови. Повышение данных показателей свидетельствует об органическом характере болезни.
Для подтверждения панкреатической этиологии заболевания проводят тесты на чувствительность к толбутамиду и лейцину. При положительных результатах функциональных проб показано УЗИ, сцинтиграфия и МРТ поджелудочной железы. При вторичном гиперинсулинизме для исключения новообразований других органов выполняют УЗИ брюшной полости, МРТ головного мозга. Дифференциальная диагностика гипогликемической болезни проводится с синдромом Золлингера-Эллисона, началом развития сахарного диабета 2 типа, неврологическими (эпилепсия, новообразования головного мозга) и психическими (неврозоподобные состояния, психоз) заболеваниями.
Лечение гиперинсулинизма
Тактика лечения зависит от причины возникновения гиперинсулинемии. При органическом генезе показано хирургическое лечение: частичная резекция поджелудочной железы или тотальная панкреатэктомия, энуклеация новообразования. Объем оперативного вмешательства определяется местоположением и размерами опухоли. После операции обычно отмечается транзиторная гипергликемия, требующая медикаментозной коррекции и диеты с пониженным содержанием углеводов. Нормализация показателей наступает через месяц после вмешательства. При неоперабельных опухолях проводят паллиативную терапию, направленную на профилактику гипогликемии. При злокачественных новообразованиях дополнительно показана химиотерапия.
Функциональный гиперинсулинизм в первую очередь требует лечения основного заболевания, вызвавшего повышенную продукцию инсулина. Всем больным назначается сбалансированная диета с умеренным снижением потребления углеводов (100-150 гр. в сутки). Отдается предпочтение сложным углеводам (ржаные хлебцы, макароны из твердых сортов пшеницы, цельнозерновые крупы, орехи). Питание должно быть дробным, 5-6 раз в день. В связи с тем, что периодические приступы вызывают у пациентов развитие панических состояний, рекомендована консультация психолога. При развитии гипогликемического приступа показано употребление легкоусвояемых углеводов (сладкий чай, конфета, белый хлеб). При отсутствии сознания необходимо внутривенное введение 40 % раствора глюкозы. При судорогах и выраженном психомоторном возбуждении показаны инъекции транквилизаторов и седативных препаратов. Лечение тяжелых приступов гиперинсулинизма с развитием комы осуществляют в условиях реанимационного отделения с проведением дезинтоксикационной инфузионной терапии, введением глюкокортикоидов и адреналина.
Прогноз и профилактика
Профилактика гипогликемической болезни включает в себя сбалансированное питание с интервалом в 2-3 часа, употребление достаточного количества питьевой воды, отказ от вредных привычек, а также контроль уровня глюкозы. Для поддержания и улучшения обменных процессов в организме рекомендованы умеренные физические нагрузки с соблюдением режима питания. Прогноз при гиперинсулинизме зависит от стадии заболевания и причин, вызывавших инсулинемию. Удаление доброкачественных новообразований в 90% случаев обеспечивают выздоровление. Неоперабельные и злокачественные опухоли вызывают необратимые неврологические изменения и требуют постоянного контроля за состоянием пациента. Лечение основного заболевания при функциональном характере гиперинсулинемии приводит к регрессии симптомов и последующему выздоровлению.
Симптомы и лечение гиперинсулинизма
Гиперинсулинизм или гиперинсулинемия — это состояние здоровья, при котором уровень инсулина слишком высок. Инсулин — это гормон, вырабатываемый бета-клетками поджелудочной железы, и он отвечает, помимо прочего, за регулирование уровня глюкозы в крови, обеспечивая его прохождение в клетки различных тканей. Поэтому выработка этого гормона напрямую связана с количеством сахара или глюкозы в крови. Хотя есть несколько причин, которые вызывают это состояние, наиболее распространенной является резистентность к инсулину.
Важно, чтобы заботиться о своем здоровье мы могли определить симптомы некоторых заболеваний и знать, когда обратиться к врачу.
Причины гиперинсулинемии
Функции инсулина в нашем организме разнообразны, и все они важны для его правильного функционирования, но когда возникает проблема, которая вызывает повышение уровня этого гормона, возникают другие проблемы со здоровьем из-за этой дерегуляции инсулина. По этой причине очень важно, чтобы мы обращали внимание на свое здоровье и проходили периодические медицинские осмотры.
Причин такого состояния уровня инсулина может быть несколько, но основными причинами гиперинсулинизма являются следующие:
- Резистентность к инсулину: инсулин обеспечивает прохождение глюкозы в некоторые клетки различных тканей, таких как жировая или мышечная, но иногда эти клетки создают резистентность к инсулину, поэтому они перестают реагировать на него. Поскольку организм обнаруживает, что эти клетки не поглощают глюкозу или сахар, он посылает больше инсулина для его достижения, что приводит к слишком высокому уровню этого гормона.
- Проблемы в поджелудочной железе: когда поджелудочная железа не работает должным образом нормально, это связано с некоторой проблемой в островках Лангерганса, которые отвечают за выработку инсулина. Это может быть связано с опухолью в этой области, но также возможно, что опухоль в центральной нервной системе не может посылать правильные сигналы поджелудочной железе.
- Множество заболеваний: возможно, что высокий уровень инсулина обусловлен рядом заболеваний или состояний в организме, которые вызывают это вторичное состояние. Например, избыточный вес, ожирение и неправильное кормление избытком сахара могут привести к гиперинсулинемии. Анемия и булимия из-за недоедания, которое они вызывают, также являются причинами этого состояния.
- Врожденный гиперинсулинизм: существует тип высокого инсулина, который вырабатывается при рождении, в этом случае заболевание обычно бывает наследственным и может встречаться у новорожденных, как у детей. Когда речь идет о новорожденных, его легко спутать с гипогликемией или даже с эпилепсией, потому что симптомы гиперинсулинизма и других заболеваний очень похожи, особенно в тяжелых случаях.

Симптомы гиперинсулинизма
Вполне возможно, что высокий уровень инсулина поначалу остается незамеченным, но мы должны быть очень внимательны к различным признакам и симптомам, чтобы как можно скорее обратиться к врачу и принять меры, чтобы решить эту проблему. Вот некоторые из основных симптомов гиперинсулинизма :
- Слабость и усталость
- Головная боль
- Потение
- Гипертония и тахикардия
- Гипотония и низкая температура (в зависимости от причины и в каждом случае может возникнуть гипертония или гипотония)
- Увеличение привычного веса и трудности с потерей веса, избыточным весом или ожирением
- Более голодны, чем обычно, особенно едят углеводы
- Тремор, судороги и в очень тяжелых случаях судороги
- Тревога, депрессия и дезориентация
- Бледная кожа
- Увеличение плохого холестерина, триглицеридов и сахара в крови
Редко, когда многие из этих симптомов возникают одновременно, возможно, только в тяжелых случаях, которые не лечились в течение длительного времени, нормально, чтобы эти симптомы возникали постепенно.
Лечение гиперинсулинизма
Чтобы закончить объяснение всего о симптомах и лечении гиперинсулинизма , осталось лишь прокомментировать возможные способы лечения. Существует несколько способов лечения гиперинсулинизма, в зависимости от того, что является причиной возникновения заболевания.
В случае проблем с поджелудочной железой, особенно в случае опухолей, лечение является хирургическим. Через операцию, которая удаляет часть поджелудочной железы, которая затронута, условие гиперинсулинемии может быть решено или улучшено.
В других случаях операция не требуется, и поэтому указанное лечение основано на достаточной физической нагрузке и соблюдении диеты для адекватного гиперинсулинизма. Желательно соблюдать диету, указанную врачом, который провел весь диагностический процесс, и следить за этой диетой, чтобы адаптировать ее. В целом, диета должна основываться на продуктах с низким содержанием углеводов и сахаров и должна быть с высоким содержанием белка и сложных углеводов. Кроме того, мы должны включать в себя много клетчатки и овощей и сократить количество продуктов, таких как картофель.
Заболевания, вторичные к гиперинсулинемии
Когда возникает гиперинсулинизм, особенно если его не лечить, другие заболевания и проблемы, вторичные к этому состоянию, заканчиваются. Иногда эти вторичные заболевания могут быть симптомом, который предупреждает нас о том, что у вас высокий уровень инсулина. Некоторые из этих заболеваний, вызванных гиперинсулинизмом , следующие:
- Диабет: когда гиперинсулинемия вызвана резистентностью к инсулину, организм обнаруживает, что глюкоза накапливается в крови, и вырабатывает больше инсулина для борьбы с ним. В долгосрочной перспективе может случиться так, что поджелудочная железа, будучи так вынужденной, больше не сможет вырабатывать больше этого гормона, поэтому уровень сахара продолжает расти и возникает диабет.
- Гипогликемия: возможно, что, если высокий уровень инсулина, который накапливается в крови, способен действовать, и клетки начинают перерабатывать глюкозу, то может возникнуть низкий уровень сахара в крови или тяжелая гипогликемия.
- Тревога, депрессия и бессонница: из-за несоответствия гормона, если его не лечить, это может привести к тревоге и депрессии. Кроме того, из-за этого он также может стать причиной неправильного сна и бессонницы.

Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Что такое гиперинсулинемия и чем она опасна?
 Многие заболевания, протекающие в хронической форме, часто предшествует возникновению сахарного диабета.
Многие заболевания, протекающие в хронической форме, часто предшествует возникновению сахарного диабета.
Например, гиперинсулинемия у детей и у взрослых людей выявляется в редких случаях, но указывает на чрезмерную выработку гормона, способного спровоцировать понижение уровня сахара, кислородное голодание и дисфункцию всех внутренних систем. Отсутствие лечебных мероприятий, направленных на подавление производства инсулина, может привести к развитию неконтролируемого диабета.
Причины патологии
Гиперинсулинизм в медицинской терминологии считается клиническим синдромом, возникновение которого происходит на фоне чрезмерного роста уровня инсулина.
В таком состоянии в организме наблюдается падение значения содержащейся в крови глюкозы. Недостаток сахара способен спровоцировать кислородное голодание мозга, следствием которого могут стать нарушения функционирования отделов нервной системы.

Гиперинсулизм в некоторых случаях протекает без особых клинических проявлений, но чаще всего заболевание приводит к тяжелой интоксикации.
- Врожденный гиперинсулинизм. В его основе лежит генетическая предрасположенность. Заболевание развивается на фоне протекающих в поджелудочной железе патологических процессов, препятствующих нормальному продуцированию гормонов.
- Вторичный гиперинсулинизм. Эта форма прогрессирует вследствие других заболеваний, которые вызвали чрезмерную секрецию гормона. Функциональный гиперинсулинизм имеет проявления, сочетающиеся с нарушениями в углеводном обмене и выявленные при внезапном росте концентрации гликемии в кровотоке.
Основные факторы, способные вызвать рост уровня гормона:
- производство клетками поджелудочной железы непригодного инсулина с отличным от нормы составом, который не воспринимается организмом;
- нарушение резистентности, вследствие чего возникает неконтролируемая выработка гормона;
- отклонения в транспортировке глюкозы по кровотоку;
- избыточный вес;
- атеросклероз;
- наследственная предрасположенность;
- анорексия, имеющая нейрогенную природу и связанную с навязчивой мыслью о лишней массе тела;
- онкологические процессы в брюшной полости;
- несбалансированное и несвоевременное питание;
- злоупотребление сладостями, приводящее к росту гликемии, а, следовательно, и повышенной секреции гормона;
- патологии печени;
- бесконтрольная инсулинотерапия или чрезмерный прием препаратов для понижения концентрации глюкозы, что приводит к появлению медикаментозной гипогликемии;
- эндокринные патологии;
- недостаточное количество ферментных веществ, принимающих участие в процессах обмена.
Причины гиперинсулинизма могут длительное время никак себя не проявлять, но при этом губительно сказываются на работе всего организма.
Группы риска
Развитию гиперинсулинемии чаще всего подвержены следующие группы людей:
- женщины, у которых выявлен поликистоз яичников;
- люди, имеющие генетическую наследственность к этому заболеванию;
- пациенты с нарушениями в работе нервной системы;
- женщины, находящиеся в преддверии менопаузы;
- пожилые люди;
- пациенты, ведущие малоактивный образ жизни;
- женщины и мужчины, получающие гормональную терапию или препараты из группы бета-блокаторов.

Симптомы гиперинсулинизма
Заболевание способствует резкому набору массы тела, поэтому большинство диет оказываются неэффективными. Жировые отложения у женщин образуются в зоне талии, а также брюшной полости. Это вызвано большим депо инсулина, хранящегося в форме специфического жира (триглицерида).
Проявления гиперинсулинизма во многом схожи с признаками, развивающимися на фоне гипогликемии. Начало приступа характеризуется повышением аппетита, слабостью, потливостью, тахикардией и ощущением голода.
Впоследствии присоединяется паническое состояние, при котором отмечается присутствие страха, тревоги, дрожи в конечностях и раздражительности. Затем возникают дезориентация на местности, онемение в конечностях, возможно появление судорог. Отсутствие лечения может привести к потере сознания и коме.
- Легкая. Она характеризуется отсутствием каких-либо признаков в периоды между приступами, но при этом продолжает органически поражать кору головного мозга. Пациент отмечает ухудшение состояния не менее 1 раза на протяжении календарного месяца. Для купирования приступа достаточно применить соответствующие лекарственные препараты или употребить сладкую пищу.
- Средняя. Частота возникновения приступов – несколько раз в месяц. Человек может потерять сознание в этот момент или впасть в кому.
- Тяжелая. Такая степень болезни сопровождается необратимыми поражениями головного мозга. Приступы часто возникают и практически всегда приводят к потере сознания.
Проявления гиперинсулизма практически не отличаются у детей и взрослых людей. Особенностью течения болезни у маленьких пациентов является развитие приступов на фоне более низких показателей гликемии, а также высокая частота их повторения. Результатом постоянных обострений и регулярного купирования такого состояния препаратами становится нарушение психического здоровья у детей.
Чем опасно заболевание?
Любая патология может привести к осложнениям, если своевременно не предпринимать никаких действий. Гиперинсулинемия не является исключением, поэтому также сопровождается опасными последствиями. Заболевание протекает в острой и хронической формах. Пассивное течение приводит к притуплению мозговой деятельности, негативно влияет на психосоматическое состояние.
- нарушения в функционировании систем и внутренних органов;
- развитие диабета;
- ожирение;
- кома;
- отклонения в работе сердечно-сосудистой системы;
- энцефалопатия;
- паркинсонизм
Гиперинсулинемия, возникшая в детском возрасте, отрицательно сказывается на развитии ребенка.

Диагностика
Выявить болезнь часто бывает сложно из-за отсутствия специфических симптомов.
При обнаружении ухудшения самочувствия требуется консультация врача, который сможет определить источник такого состояния с помощью следующих диагностических исследований:
- анализ на гормоны, вырабатываемые гипофизом и поджелудочной железой;
- МРТ гипофиза, чтобы исключить онкологию;
- УЗИ брюшной полости;
- измерение давления;
- проверка уровня гликемии.
Постановка диагноза осуществляется на основе анализа полученных результатов обследования и жалоб пациента.
Лечение болезни
Терапия зависит от особенностей течения болезни, поэтому отличается в периоды обострения и ремиссии. Для купирования приступов требуется применение препаратов, а в остальное время достаточно соблюдать диету и проводить лечение основной патологии (диабета).
Помощь при обострении:
- съесть углевод или выпить сладкую воду, чай;
- струйно ввести раствор глюкозы, чтобы стабилизировать состояние (максимальное количество – 100 мл/1 раз);
- при наступлении комы нужно выполнить внутривенное введение глюкозы;
- при отсутствии улучшений следует сделать инъекцию адреналина или же глюкагона;
- применить транквилизаторы при судорогах.
Больные, находящиеся в тяжелом состоянии, должны быть доставлены в стационар и проходить лечение под наблюдением врачей. При органическом поражении железы может потребоваться резекция органа и проведение хирургического вмешательства.
Диета при гиперинсулинемии подбирается с учетом тяжести течения заболевания. Частые и сложно поддающиеся купированию приступы предусматривают присутствие повышенного количества углеводов в ежедневном рационе (до 450 г). Потребление жиров и белковой пищи при этом должно сохраняться в пределах нормы.
При нормальном течении болезни максимальное количество углеводов, поступивших с пищей за сутки, не должно превышать 150 г. Сладости, кондитерские изделия, алкоголь должны быть исключены из рациона.
Видео от эксперта:
Профилактические рекомендации
Для сокращения проявлений гиперинсулинемии важно постоянно держать под контролем течение диабета и следовать основным рекомендациям:
- дробно и сбалансировано питаться;
- постоянно проверять уровень гликемии, корректировать ее при необходимости;
- соблюдать нужный питьевой режим;
- вести здоровый и активный образ жизни.
Если же чрезмерное производство инсулина стало следствием конкретного заболевания, то основная профилактика развития приступов сводится к лечению патологии, выступающей в роли основной причины их появления.
Что такое гиперинсулемия и причины ее развития
 Зачастую люди страдают от лишнего веса, поэтому изнуряют себя жесточайшими диетами и непосильными физическими нагрузками, однако не могут похудеть.
Зачастую люди страдают от лишнего веса, поэтому изнуряют себя жесточайшими диетами и непосильными физическими нагрузками, однако не могут похудеть.
В этом случае необходимо искать причину во внутреннем состоянии организма.
Одной из них является гиперинсулинемия.
Что такое гиперинсулинемия
Это избыточное содержание гормона инсулина в крови, производимого поджелудочной железой. Она возникает вследствие нескольких причин, которые положены в основу классификации данного заболевания.
Классификация
Существует восемь разновидностей болезни.
Вызванная сбоями в работе поджелудочной железы
Бывает так, что она производит избыточное количество инсулина.

Гиперфункция поджелудочной железы вызывается ее заболеваниями: воспалениями, наличием кист, инфекционными поражениями, например, гепатитами или паразитарными заболеваниями.
Возникающая в связи с выработкой аномального инсулина
По этим же причинам поджелудочная железа иногда начинает продуцировать инсулин, отличающийся от нормального по своему аминокислотному составу. В результате он не может восприниматься рецепторами и возникает его переизбыток.
Вызванная нарушениями в работе вегетативной нервной системы
Одной из функций вегетативной нервной системы является регуляция работы внутренних органов, в том числе и поджелудочной железы. При чрезмерной работе симпатической ветви вегетативной нервной системы орган начинает работать избыточно.

Интересно, что при обследовании не выявляется его патология. В данном случае лишь нарушена функция этого органа.
То же происходит и в случае гиперинсулинемии. Поджелудочная железа здорова, однако излишняя стимуляция ее симпатической нервной системой приводит к усиленной работе и, как следствие, к перепроизводству инсулина.
Инновация в лечении диабета – просто каждый день пейте.
Возникающая в связи со сбоями в работе рецепторов
Для того чтобы гормон воспринимался организмом, природа создала рецепторы — чувствительные окончания. При нарушении их работы возникает невосприимчивость к гормону, и он не может выполнить свои функции. Так же происходит в случае гиперинсулинемии: избыток инсулина накапливается в крови.
Вызванная нарушением функции доставки инсулина
Гормон, произведенный поджелудочной железой, должен попасть к рецепторам. Для этого в организме существуют специальные механизмы доставки. При их поломке инсулин остается неиспользованным и возникает его переизбыток.
Возникающая в связи с клеточной дисфункцией
На клеточном уровне существует механизм распознавания химических соединений. При возникновении сбоя в нем соответствующий элемент не распознается как необходимый, поэтому клетки не пускают его.
Вызванная гормональными сбоями
Данное состояние возникает чаще у женщин, поскольку они больше подвержены гормональным колебаниям, например, во время менструального цикла или вследствие гинекологических заболеваний и травм, возникающих из-за абортов.
Возникающая в связи со сбоями в работе гипофиза
Гипофиз — отдел в головном мозге ответственный за выработку соответствующих гормонов. При возникновении нарушений в его функционировании возникает их недостаток или избыток.
Причины
Основные причины положены в основу классификации данного заболевания, поэтому они рассмотрены выше.

К дополнительным факторам относятся следующие:
- злоупотребление никотином и алкогольными напитками;
- малоподвижный образ жизни, то есть недостаток физической активности;
- пожилой возраст;
- атеросклероз;
- гипертония;
- ожирение;
- генетическая предрасположенность.
К счастью, на большинство этих причин можно воздействовать.
Симптоматика
На первых этапах развития заболевания симптомы чаще всего отсутствуют.

Позднее они проявляются так:
- скачки артериального давления, головная боль;
- слабость, апатия, снижение работоспособности;
- отечность;
- раздражительность, плаксивость,
- дрожь в теле;
- сильная жажда, сухость во рту;
- сильное и постоянное чувство голода:
- набор лишнего веса, причем, жир откладывается на талии, на животе и на верхней половине тела.
- нарушение менструального цикла;
- сексуальные дисфункции.
Симптомы напоминают проявления гипогликемии и других заболеваний, поэтому к их появлению необходимо отнестись внимательно и провести дифференциальную диагностику, чтобы исключить похожие и выявить существующую болезнь.
Перечисленные симптомы могут возникать и при ПМС у женщин, поэтому зачастую принимаются за легкое недомогание, не заслуживающее внимания, и игнорируются. В это время гиперинсулинемия развивается, и уходит драгоценное время для диагностики и лечения заболевания.
Инсулинорезистентность
Из крови глюкоза должна поступать в ткани, чтобы использоваться в них в качестве топлива. Однако при нарушении работы рецепторов блокируется чувствительность к инсулину, и он не может выполнить свои функции. В результате происходит его избыточное накопление в крови.

Данное состояние проявляется следующим образом:
- возникает гипертония;
- мягкие ткани становятся отечными;
- возникает сужение и спазм сосудов;
- развивается ожирение;
- возникает атеросклероз.
Это повышает риск возникновения инсулиннезависимого диабета, сердечно-сосудистых патологий и инсультов. Данные заболевания могут привести к тяжелой инвалидизации или смерти пациента.
Диагностика
Симптомы гиперинсулинемии не специфичны, то есть характерны не только для данного заболевания.

Это затрудняет диагностику, но не особенно, поскольку современная медицина располагает внушительными средствами для выявления повышенного уровня инсулина в крови:
- Лабораторные исследования. Анализ крови позволяет с легкостью определить уровень инсулина, гормонов щитовидной железы и гипофиза.
- УЗДГ поджелудочной железы.
- УЗДГ органов брюшной полости.
- УЗДГ органов малого таза у женщин, что позволяет выявить гинекологические проблемы.
- МРТ или КТ гипофиза, который управляет производством соответствующих гормонов.
- Контроль артериального давления, лучше в течение суток, с ведением «Дневника измерений».
При появлении симптомов гиперинсулинемии следует незамедлительно обращаться к эндокринологу для проведения качественного обследования. На ранних стадиях развития данного заболевания можно избавиться от него навсегда.
Осложнения
Гиперинсулинемия является коварным заболеванием. Она сопровождается не особенно тяжелыми симптомами, однако в перспективе может привести к серьезным осложнениям. К ним относятся следующие состояния.
Заболевания поджелудочной железы
Ее избыточная работа приводит к изнашиванию и еще большему нарушению функционирования.

Это отражается не только на регулировании содержания глюкозы в крови, но и на процессе пищеварения.
Метаболический синдром
Это нарушение обмена веществ. Его следствием может стать развитие сахарного диабета и некоторые другие состояния.
Сахарный диабет второго типа
Избыточное поглощение пищи приводит к нарушению в работе поджелудочной железы, а также других органов и систем.
Заболевания сосудов
Развитие атеросклероза приводит к появлению холестериновых бляшек, которые не только сужают просвет сосудов, но и вызывают повреждения их стенок. В результате могут возникать их разрывы. Это повышает риск возникновения сердечно-сосудистых патологий и инсультов. Данные заболевания могут привести к тяжелой инвалидизации или смерти пациента.
Ожирение
Поглощение большого количества пищи при гиперинсулинемии приводит к накоплению особого вида жиров — триглицеридов. Они не только вызывают лишний вес, но и вредят организму, способствуя выделению избыточного количества гормонов.
Лечение
Оно включает в себя следующие мероприятия.
Прием лекарственных средств
Выбор тактики лечения обусловлен видом гиперинсулинемии, ее степенью, наличием сопутствующих заболеваний и чувствительностью пациента к определенным препаратам.

Назначаются лекарственные средства, поддерживающие сердце, сосуды, поджелудочную железу, гипофиз, женскую половую систему.
Лечебная диета
Для пациента крайне важно сбалансированное питание, которое включает в себя большое количество фруктов, овощей, круп и зелени.
Прогноз
При раннем выявлении заболевания пациент имеет все шансы избавиться от него навсегда. В целом прогноз благоприятен, поскольку гиперинсулинемия отлично диагностируется и поддается терапии.
Профилактика и рекомендации
Профилактика болезни сводится к выполнению простейших правил, продиктованных здоровым образом жизни.

Пациенты, страдающие от гиперинсулинемии, могут существенно улучшить свое состояние без использования лекарств, лишь скорректировав рацион и прибегая к посильным физическим нагрузкам.

Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Людмила Антонова дала пояснения по поводу лечения сахарного диабета.
Гиперинсулинизм
Гиперинсулинизм — клинический синдром, характеризующийся повышением уровня инсулина и снижением сахара в крови. Гипогликемия приводит к слабости, головокружению, повышению аппетита, тремору, психомоторному возбуждению. При отсутствии своевременного лечения развивается гипогликемическая кома. Диагностика причин состояния основывается на особенностях клинической картины, данных функциональных проб, динамическом исследовании глюкозы, ультразвуковом или томографическом сканировании поджелудочной железы. Лечение панкреатических новообразований – хирургическое. При внепанкреатическом варианте синдрома проводят терапию основного заболевания, назначают специальную диету.

Гиперинсулинизм: что это такое?
Гиперинсулинизм (или гипогликемическая болезнь) возникает, когда в клетках поджелудочной железы происходит избыточная секреция гормона инсулина. Иногда эту болезнь называют «сахарный диабет наоборот». Как известно, глюкоза является основным питательным элементом для центральной нервной системы и, в частности, головного мозга.
И когда в силу разных причин повышается концентрация инсулина, происходит скопление гликогена в печеночных тканях и замедляется гликогенолиз, происходит снижение значений глюкозы в крови человека. По МКБ-10 гиперинсулинизм имеет код Е16.1. Патология может быть врожденной или приобретенной (заболевают чаще всего женщины среднего и старшего возраста).
Этиология
Целесообразно различать две формы гиперинсулинизма – органический и функциональный. Органический гиперинсулинизм вызывается инсулинпродуцирующими опухолями островков ПЖ. Функциональный гиперинсулинизм возникает под действием различных алиментарных раздражителей и сопровождается развитием гипогликемии через определенное время после приема пищи.
При этом следует иметь в виду, что гипогликемия может наблюдаться при патологических состояниях, нередко характеризующихся повышенной чувствительностью тканей к инсулину или недостаточностью контринсулярных гормонов.
Гипогликемия осложняет течение некоторых эндокринных заболеваний (пангипогаггуитаризм, аддисонова болезнь, гипотиреоз, тиреотоксикоз и др.), а также ряда соматических болезней (цирроз печени, ХГ, жировая дистрофия печени, ХПН).
Причины
Основным патогенетическим звеном в развитии заболевания является повышенная секреция инсулина, вызывающая возникновение гипогликемических приступов. Симптомы гипогликемии обусловлены нарушением энергетического гомеостаза. Наиболее чувствительны к снижению концентрации глюкозы в крови центральная и вегетативная нервные системы.
Нарушение энергетических процессов с развитием клинических симптомов вследствие недостаточного поступления глюкозы обычно наступает при падении ее концентрации в крови ниже 2,5 ммоль/л.
Приобретенная форма патологии вызывается такими факторами:
- Опухоли в островках Лангерганса.
- Другие новообразования, синтезирующие инсулиноподобные вещества.
- Опухоли соединительных тканей, поглощающие глюкозу.
- Чрезмерное употребление сахаропонижающих лекарств при СД.
- Эндокринопатии, вызывающие снижение АКТГ, кортизола.
- Уменьшение процесса синтеза контринсулярных гормонов.
- Нарушения функционирования печени, поджелудочной железы.
- Изменение пищевых привычек.
Классификация
В клинической эндокринологии наиболее часто используется классификация гиперинсулинизма в зависимости от причин возникновения заболевания:
- Первичный гиперинсулинизм (панкреатический, органический, абсолютный) является следствием опухолевого процесса или гиперплазии бета-клеток островкового аппарата поджелудочной железы. Повышению уровня инсулина в 90% способствуют доброкачественные новообразования (инсулинома), реже – злокачественные (карцинома). Органическая гиперинсулинемия протекает в тяжелой форме с выраженной клинической картиной и частыми приступами гипогликемии. Резкое понижение уровня сахара в крови возникает утром, связано с пропуском приема пищи. Для данной формы заболевания характерна триада Уиппла: симптомы гипогликемии, резкое снижение сахара в крови и купирование приступов введением глюкозы.
- Вторичный гиперинсулинизм (функциональный, относительный, внепанкреатический) связан с дефицитом контринсулярных гормонов, поражением нервной системы и печени. Приступ гипогликемии возникает по внешним причинам: голодание, передозировка гипогликемических препаратов, интенсивная физическая нагрузка, психоэмоциональное потрясение. Обострения болезни возникают нерегулярно, практически не связаны с приемом пищи. Суточное голодание не вызывает развернутой симптоматики.
Симптомы гиперинсулинизма

Заболевание способствует резкому набору массы тела, поэтому большинство диет оказываются неэффективными. Жировые отложения у женщин образуются в зоне талии, а также брюшной полости. Это вызвано большим депо инсулина, хранящегося в форме специфического жира (триглицерида).
Проявления гиперинсулинизма во многом схожи с признаками, развивающимися на фоне гипогликемии. Начало приступа характеризуется повышением аппетита, слабостью, потливостью, тахикардией и ощущением голода.
Впоследствии присоединяется паническое состояние, при котором отмечается присутствие страха, тревоги, дрожи в конечностях и раздражительности. Затем возникают дезориентация на местности, онемение в конечностях, возможно появление судорог. Отсутствие лечения может привести к потере сознания и коме.
| Степени | Симптомы |
| Легкая | Она характеризуется отсутствием каких-либо признаков в периоды между приступами, но при этом продолжает органически поражать кору головного мозга. Пациент отмечает ухудшение состояния не менее 1 раза на протяжении календарного месяца. Для купирования приступа достаточно применить соответствующие лекарственные препараты или употребить сладкую пищу |
| Средняя | Частота возникновения приступов – несколько раз в месяц. Человек может потерять сознание в этот момент или впасть в кому |
| Тяжелая | Такая степень болезни сопровождается необратимыми поражениями головного мозга. Приступы часто возникают и практически всегда приводят к потере сознания |
Проявления гиперинсулизма практически не отличаются у детей и взрослых людей. Особенностью течения болезни у маленьких пациентов является развитие приступов на фоне более низких показателей гликемии, а также высокая частота их повторения. Результатом постоянных обострений и регулярного купирования такого состояния препаратами становится нарушение психического здоровья у детей.
Осложнения
Осложнения можно условно разделить на ранние и поздние. К ранним осложнениям, возникающим в ближайшие часы после приступа, относят инсульт, инфаркт миокарда вследствие резкого снижения метаболизма сердечной мышцы и головного мозга. В тяжелых ситуациях развивается гипогликемическая кома.
Поздние осложнения проявляются спустя несколько месяцев или лет от начала болезни и характеризуются нарушением памяти и речи, паркинсонизмом, энцефалопатией. Отсутствие своевременного диагностики и лечения заболевания приводит к истощению эндокринной функции поджелудочной железы и развитию сахарного диабета, метаболического синдрома, ожирения.
Врожденный гиперинсулинизм в 30% случаев приводит к хронической гипоксии головного мозга и снижению полноценного умственного развития ребенка.
Диагностика
Диагноз гиперинсулинизм ставится по результатам проведенных исследований:
- опрос пациента, выслушивание жалоб;
- сбор анамнеза (в перинатальный период, состояние матери в процессе беременности, наличие сопутствующих болезней наследственная предрасположенность к заболеванию).
Лабораторные методы проверки:
- суточная проверка содержания глюкозы в крови с помощью портативного глюкометра;
- оценка потребности в глюкозе — применяется специальная вычислительная формула;
- проба голоданием — проводится при подозрении на врожденную форму гиперинсулинизма: для каждого возраста есть норма по времени голодания, после чего проверяют уровень инсулина, кетоновых тел, свободных жирных кислот, аммония, сдается анализ крови на лактат;
- проба с глюкагоном — пациенту вводят определенную дозу препарата и через определенное время проверяют уровень глюкозы в крови;
- стимуляционные исследования — проба с нагрузкой белком, тест с физической нагрузкой.
Генетическое обследование заключается в проверке определенных генов и участков хромосом на предмет наличия мутаций.
Дополнительные процедуры:
- ультразвуковая диагностика брюшной полости;
- сцинтиграфия;
- магнитно-резонансная томография поджелудочной железы, головного мозга.
👨🏻⚕️ Врач обязан провести дифференциацию с синдромом Золлингера-Эллисона, сахарным диабетом, эпилепсией, опухолями головы, психозом, неврозом.
Лечение гиперинсулинизма

Терапия зависит от особенностей течения болезни, поэтому отличается в периоды обострения и ремиссии. Для купирования приступов требуется применение препаратов, а в остальное время достаточно соблюдать диету и проводить лечение основной патологии (диабета).
Помощь при обострении:
- съесть углевод или выпить сладкую воду, чай;
- струйно ввести раствор глюкозы, чтобы стабилизировать состояние (максимальное количество – 100 мл/1 раз);
- при наступлении комы нужно выполнить внутривенное введение глюкозы;
- при отсутствии улучшений следует сделать инъекцию адреналина или же глюкагона;
- применить транквилизаторы при судорогах.
Больные, находящиеся в тяжелом состоянии, должны быть доставлены в стационар и проходить лечение под наблюдением врачей. При органическом поражении железы может потребоваться резекция органа и проведение хирургического вмешательства.
Диета при гиперинсулинизме подбирается с учетом тяжести течения заболевания. Частые и сложно поддающиеся купированию приступы предусматривают присутствие повышенного количества углеводов в ежедневном рационе (до 450 г). Потребление жиров и белковой пищи при этом должно сохраняться в пределах нормы.
👩🏻⚕️ При нормальном течении болезни максимальное количество углеводов, поступивших с пищей за сутки, не должно превышать 150 г. Сладости, кондитерские изделия, алкоголь должны быть исключены из рациона.
Профилактика
Оперативное лечение доброкачественных образований в 90% случаев имеет успех и приводит к выздоровлению. Неоперабельные или злокачественные опухоли требуют систематического контроля показателей больного.
Профилактическими мерами для пациентов при гиперинсулинизме:
- Соблюдение диеты и графика приема пищи.
- Исключение алкоголя и спиртосодержащих продуктов и лекарств.
- Отказ от курения.
- Контроль с помощью глюкометра показателей уровня сахара в крови (нормальное значение глюкозы натощак – от 3,3 до 5,5 ммоль/л).
- Умеренные физические нагрузки.
При соблюдении всех предписаний врача , больные гиперинсулинизмом могут вести полноценный образ жизни.
Источники:
http://sosudy.info/giperinsulinemiya
http://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/hyperinsulinism
http://promyhealth.ru/simptomy-i-lechenie-giperinsulinizma/
http://diabethelp.guru/about/metabolizm/giperinsulinemiya.html
http://diabeto.ru/oslozhneniya/chto-takoe-giperinsulemiya-i-prichiny-ee-razvitiya/
http://travmatolog.net/giperinsulinizm/
http://sosudy.info/gipertenzionnyj-sindrom


