Нестабильность шейного отдела позвоночника и ее сосудистые последствия как неврологический маркер дисплазии соединительной ткани
Патологию шейного отдела позвоночника, обусловленную дефицитом функции связочного аппарата, в настоящее время рассматривают в качестве маркера синдрома дисплазии соединительной ткани. Изменения гемодинамики в позвоночных артериях на фоне нестабильности шейного отдела позвоночника является одним из критериев данной патологии.
На протяжении последних 30 лет отмечено увеличение частоты встречаемости вертебро-базилярной недостаточности(ВБН) именно у лиц трудоспособного возраста на фоне нестабильности шейного отдела позвоночника(ШОП). Несмотря на то, что большинство авторов в качестве первопричины нестабильности позвоночника рассматривают нарушение опорной функции межпозвонкового диска, не всегда при МРТ-исследовании обнаруживается протрузия или грыжа диска.
Причиной формирования гемодинамических расстройств в вертебробазилярной системе у пациентов с нестабильностью шейного отдела позвоночника является раздражение паравертебральных нервных сплетений на фоне смещения шейных позвонков, а также нарушение каркасной функции стенки сосудов вертебро-базилярной системы, как артерий, так и вен.
Цель исследования
Расширенное клинико-инструментальное исследование церебральной гемодинамики у пациентов трудоспособного возраста с рентгенологически подтвержденной нестабильностью ШОП для ранней диагностики ведущего патогенетического механизма ВБН у них и своевременной коррекции данных сосудистых расстройств.
Материал и методы
Всего в наше исследование было включено 339 пациентов, большее число из которых составили женщины, и средний возраст соответствовал 36 годам.
Все пациенты были разделены на 2 группы:
- Первую – ретроспективную составили 83 пациента, у которых нестабильность шейного отдела позвоночника стала рентгенологической находкой. Этим пациентам была выполнена оценка неврологического статуса и офтальмологический смотр, но, несмотря на клинические признаки недостаточности, им не было проведено детального исследования церебральной гемодинамики.
- Вторую – проспективную группу из 256 человек, которую обследовали по расширенному плану – алгоритм обследования включал не только вышеуказанные методы диагностики, но и ультразвуковые и электрофизиологические методы исследования церебральной гемодинамики, а в ряде наблюдений при наличии показаний мы рекомендовали пациентам выполнить МРТ шейного отдела позвоночника, головного мозга, а также сосудов головы и шеи.
Результаты
При обращении за амбулаторной медицинской помощью почти в половине случаев симптомы ограничивались одной жалобой, среди которых доминировала изолированная головная боль, реже – головокружение или шум в ушах. 33,8% пациентов предъявляли 2 жалобы, чаще в виде сочетания головной боли с головокружением или головокружения с шумом в ушах. Более чем в 9% наблюдений пациенты предъявляли развернутые жалобы. И только 7,8% пациентов при обращении не предъявляли жалоб. Цель их визита к врачу – профилактический неврологический осмотр.
Объективное неврологическое обследование установило в 96,6% наблюдений нарушение равновесия, выявляемое в простой или сенсибилизированной пробе Ромерга. Несколько большим, чем у 90% обследованных имели место нарушения при выполнения координаторных проб. Почти у 80% пациентов был выявлен нистагм. У 40% пациентов были диагностированы признаки венозной дисциркуляции.
Для оценки клинической тяжести вертебро-базилярной недостаточности все объективные симптомы были сведены в единую таблицу и им были присвоены баллы, по совокупности которых было установлено, что наиболее часто за амбулаторной медицинской помощью обращались пациенты с нестабильность шейного отдела позвоночника при клинической тяжести вертебро-базилярной недостаточности от 3 до 6 баллов. И только 3,4% пациентов не имели клинических признаков недостаточности мозгового кровообращения.
Дополнительно мы провели офтальмологический осмотр, который показал, что у всех пациентов с нестабильность шейного отдела позвоночника имело место спазм артериол, при которых обязательно имеют место изменения артериол глазного дна (Е.А. Егоров, Е.С. Тутаева, 2006; А.Б. Ситель, 1990; Г.М. Кушнер, 1981). Примерно в 40% наблюдения мела место венопатия, что коррелировало с клиническими данными о внутриглазном давлении. У одного пациента была диагностирована анизокория. Но ни в одном из наблюдений не было установлено патологии диска зрительного нерва.
Рентгенологическое исследование шейного отдела позвоночника подтвердило в каждом наблюдении наличие нестабильности, но количество смещенных позвонков, направление и протяженность их смещения могла быть различной. Так, в позе сгибания нестабильность была представлена примерно в равных соотношениях смещением шейных позвонков вперед или назад. В положении разгибания она наиболее часто была представлена смещением позвонков кзади. А нестабильность, диагностированная в обеих функциональных позах, чаще всего встречалась в виде смещения позвонков кзади или их комбинированным смещением.
При выполнении функциональных проб наиболее часто отмечено одновременное смещение 2х позвонков. Смещение одного позвонка или трех позвонков одновременно отмечено несколько реже.
Функциональная рентгенография шейного отдела позвоночника показала наиболее частое формирование нестабильности CIII и СIV позвонков. По данным литературы, зоной наибольшей функциональной активности является CIII-IV позвонково-двигательный сегмент. МРТ шейного отдела позвоночника установила наиболее частое формирование патологии межпозвонкового диска в CV-VI позвонково-двигательном сегменте, что согласовалось с данными литературы. В нашем исследовании так же были клинические случаи, когда в зоне нестабильного позвонково-двигательного сегмента диагностировали патологию межпозвонкового диска.
Но были и такие пациенты, у которых в зоне нестабильных позвонково-двигательных сегментов не удавалось диагностировать патологию межпозвонкового диска. Результаты исследования церебральной гемодинамики с помощью скрининговой допплерографии показали, что у обследованных пациентов с интактный каротидный кровоток во всех клинических наблюдениях и в среднем в группе. Артериальный кровоток в позвоночных артериях в среднем в группе был на нижней границе нормы.
При этом нормативный кровоток в диагностировали более чем в 30% наблюдений. Но у 19,9% пациентов он был физиологичным и исходно, и после выполнения функциональных проб с поворотами головы. А у 12,9% пациентов функциональные нагрузки выявили вертеброгенное влияние на позвоночные артерии. Почти у 40% пациентов коростные показатели были снижены, в ряде наблюдений менее 30 см/сек. в малом % наблюдений удалось диагностировать спазм позвоночных артерий, при котором показатели ЛСК сист. превысили 50 см/сек. Асимметричный кровоток установлен в 22,7% наблюдений.
Дуплексное сканирование подтвердило результаты скрининговой допплерографии. В 19,9% наблюдений кровоток в каротидном и вертебро-базилярном бассейнах были адекватными как со стороны артериального притока, так и венозного оттока, кроме того, морфологических изменений со стороны сосудов обоих бассейнов диагностировано не было. Тем не менее, ДС показало высокий процент пациентов с вертеброгенным влиянием шейных позвонков на V2-сегмент позвоночных артерий и непрямолинейный ход в канале отверстий поперечных отростков шейных позвонков, который не носил гемодинамически значимого характера. Более чем у 5-ой части пациентов выявлено атеросклеротическое поражение каротидных сосудов, которое также не имело гемодинамической значимости. Аномалии со стороны позвоночных артерий (гипоплазия) и их входа в канал отмечены лишь в 3,6% наблюдений.
Мы проанализировали зависимость ЛСК сист. от степени смещения шейных позвонков и получили достоверные данные для пациентов со смещением до 3 мм. Было показано, что чем больше смещение, тем реже встречается физиологичный кровоток в позвоночных артериях. У пациентов со смещением более 3 мм не удалось установить достоверной зависимости, т.к. эти пациенты были менее многочисленными в нашем исследовании.
Также мы оценили скоростные показатели кровотока в зависимости от диаметра позвоночных артерий, но не получили достоверных результатов, что указывает на независимость кровотока от поперечного сечения сосуда.
Мы оценили изменения ЛСК сист. в позвоночных артериях на протяжении V2- и V3-сегментов. У четвертой части пациентов она соответствовала норме. Более чем у половины обследованных пациентов скоростные показатели кровотока были физиологичными на уровне V2 – сегмента и снижались к V3-сегменту. У 15% пациентов ЛСК сист. была низкой в обоих сегментах позвоночных артерий, при этом показатели менее 30 см/сек. с обеих сторон в V2-сегменте несколько нарастали в V3-сегменте, но оставались ниже физиологичных значений. У 6,7% обследованных был диагностирован асимметричный кровоток в V2- сегменте, который сохранялся и на уровне V3-сегмента.
Учитывая, что нестабильность шейного отдела позвоночника может стать причиной паравертебральной венозной дисциркуляции, мы оценили венозный оттока по паравертебральным венозным сплетениям. Дуплексное сканирование показало расширение паравертебральных венозных сплетений у 104 пациентов с затруднением венозного оттока. По амплитуде венозного потока удалось установить, что более чем у 80% обследованных венозная дисциркуляция носила умеренный характер.
Учитывая, что венозная дисциркуляция может стать причиной внутричерепной гипертензии, мы выполнили всем пациентам с нестабильностью шейного отдела позвоночника ЭхоЭГ. Исследование показало наличие гипертензионного синдрома у 138 пациентов. При этом в 72 наблюдениях причиной тому послужила венозная дисциркуляция, а у 66 обследованных установить причину повышения внутричерепного давления не удалось, т.к. мы не диагностировали паравертебральной венозной дисциркуляции у этих пациентов. Однако и проведенное МРТ на уровне головы и шеи не выявило иных причин для формирования синдрома внутричерепной гипертензии.
ЭхоЭГ показала, что наиболее часто синдром внутричерепной гипертензии носил легкий или умеренный характер и у этих пациентов она не повлияла на церебральную гемодинамику. А у пациентов с выраженной внутричерепной гипертензией было отмечено достоверное снижение систолической ЛСК в обеих позвоночных артериях по сравнению с нормой независимо от наличия или отсутствия паравертебральной венозной дисциркуляцией.
Заключение
Подводя итоги нашей работы, мы предложили алгоритм обследования пациентов с нестабильностью шейного отдела позвоночника. При наличии у этих пациентов клинических признаков недостаточности мозгового кровообращения и рентгенологическом подтверждении нестабильности ШОП мы предлагаем выполнять скрининговую допплерографию. Если ультразвуковые методы диагностики не выявляют гемодинамических отклонений в обоих сосудистых бассейнах, необходимо прибегнуть к ЭЭГ. Если данный метод исследования не выявляет косвенных признаков НМК, то пациентам дают традиционные рекомендации, если все же удается диагностировать НМК, то этим пациентам необходимо рекомендовать вазоактивную терапию. Если же скрининговая допплерография, а далее и ДС подтверждает наличие гемодинамических отклонений со стороны артериального или венозного звена ВБС, то в зависимости от установленного патогенетического механизма ВБН будет предложена медикаментозная терапия. По окончания курса лечения рекомендовано провести контрольное исследование мозгового кровотока для оценки адекватности подобранной терапии и длительности ее применения.
Для своевременной диагностики и нестабильности шейного отдела позвоночника и гемодинамических расстройств в ветебро-базилярной системе, как результата синдрома дисплазии соединительной ткани, также для предупреждения декомпенсации мозгового кровотока при выполнении медицинских пособий, необходима преемственность врачей разных специальностей.
Нестабильность шейного отдела позвоночника. Симптомы и лечение синдрома у детей, взрослых. Упражнения, рентген, клинические рекомендации
а) Терминология:
1. Синонимы:
• Нестабильность позвоночника (НП), сегментарная нестабильность, патологическая подвижность позвоночника, дегенеративная нестабильность
2. Определения:
• Снижение жесткости позвоночно-двигательных сегментов, при котором приложение силы приводит к более значительному, чем в норме, смещению позвонков относительно друг друга с развитием болевого синдрома/деформации
• Неопластическая нестабильность: нарушение целостности структур позвоночника вследствие разрушения их опухолевым процессом с развитием болевого синдрома, усиливающегося при движениях, клинически значимой или прогрессирующей деформации и/или неврологического дефицита, возникающих при физиологических нагрузках
б) Визуализация:
1. Общие характеристики нестабильности позвоночника:
• Наиболее значимый диагностический признак:
о Деформация позвоночника, усиливающаяся при движениях и с течением времени
• Локализация:
о Любой позвоночно-двигательный сегмент (образован двумя смежными позвонками, межпозвонковым диском и соединяющими из связками)
• Размеры:
о Выраженность смещения позвонков может варьировать от нескольких миллиметров до ширины тела позвонка
• Смещение тела позвонка относительно соседнего тела позвонка
• Стабилизирующие анатомические образования:
о Связки:
– Передняя продольная связка:
Противостоит переразгибанию
– Задняя продольная связка
– Межпоперечные связки:
Соединяют смежные поперечные отростки
– Межостистые связки:
Противостоят избыточному сгибанию
– Капсула дугоотростчатых суставов (прочное анатомическое образование)
– Желтые связки:
Межпозвонковый диск
– Основные стабилизаторы поясничного и грудного отделов позвоночника
о Мышцы:
– Как непосредственно не связанные с позвоночником (прямая и косые мышцы живота), так и связанные с ним паравертебральные мышцы
2. Рентгенологические данные:
• Рентгенография:
о Для оценки нестабильности позвоночника на фоне дегенеративных изменений используются несколько рентгенологических параметров:
– Динамический сдвиг >3 мм при сгибании/разгибании
– Статическое смещение >4 мм
– Угловая деформация >10-15° требует хирургической коррекции
о Тракционные спондилофиты
о Феномен вакуума
3. Флюороскопия:
• Увеличение амплитуды движений при сгибании/разгибании либо передне-заднее смещение
4. КТ при нестабильности позвоночника:
• Бесконтрастная КТ:
о Неспецифические признаки дегенеративных изменений межпозвонковых дисков ± спондилолистез
5. МРТ при нестабильности позвоночника:
• Т1-ВИ:
о Антеролистез, ретролистез, боковое смещение
о Неспецифические изменения, характерные для дегенеративного поражения межпозвонковых дисков
о I тип дегенеративных изменений замыкательных пластинок — значение в определении нестабильности остается спорным вопросом
• Т2-ВИ:
о Снижение интенсивности сигнала межпозвонковых дисков ± снижение высоты межпозвонкового диска
• STIR
о В этом режиме могут быть лучше видны дегенеративные изменения замыкательных пластинок I типа
• Т1-ВИ с КУ:
о Неспецифическое усиление сигнала межпозвонковых дисков, связанное с их дегенеративным поражением
о Усиление сигнала при дегенеративных изменениях замыкательных пластинок I типа
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Рентгенография в положении сгибания/разгибания
• Протокол исследования:
о МРТ является вторичным методом диагностики и используется для оценки дегенеративных изменений дисков, замыкательных пластинок, диагностики стеноза и грыж дисков
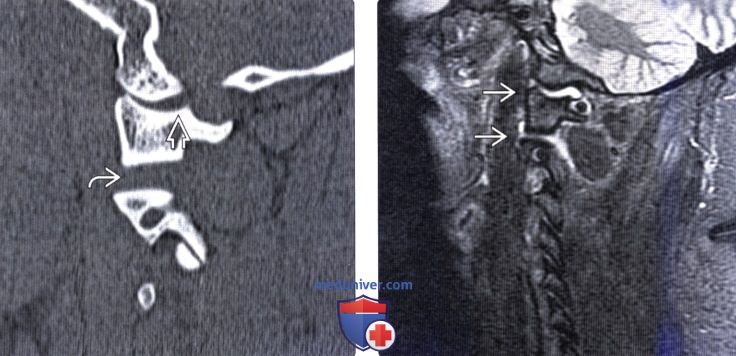
(Слева) КТ, сагиттальный-срез: у пациента, перенесшего травму шейного отдела позвоночника, отмечается расширение задних отделов атлантозатылочного сустава и атлантоаксиального сочленения – признаки комбинированной атлантозатылочной и атлантоаксиальной диссо циации.
(Справа) На STIR МР-И пациента с травмой шейного отдела позвоночника виден выпот в полости С0-С1 и С1-С2 сочленений. При интраоперационной флюороскопии было выявлено значительное расширение суставной щели С0-С1 сочленения. В последующем пациенту выполнен окципитоспондилодез.
в) Дифференциальная диагностика нестабильности позвоночника:
1. Ложный сустав:
• Патологическое снижение интенсивности Т1 -сигнала, распространяющееся на межпозвонковый диск, задние элементы позвонка и связки
2. Инфекция:
• Деструкция замыкательных пластинок, гиперинтенсивность Т2-сигнала диска
3. Опухоль:
• Накапливающее контраст мягкотканное образование
4. Послеоперационная нестабильность:
• Развивается после многоуровневой ляминэктомии или фасетэктомии
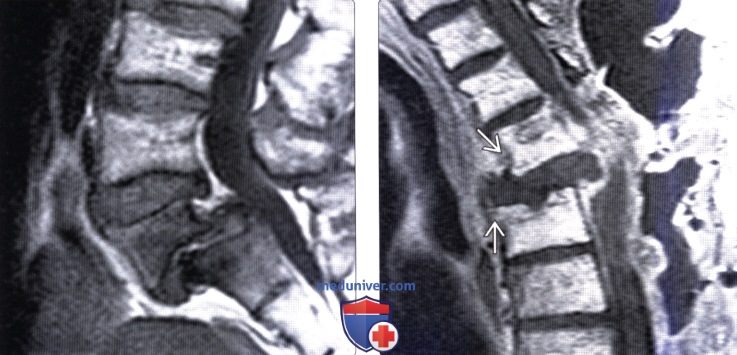
(Слева) Т1-ВИ, аксиальная проекция: у подростка отмечается выраженный спондилолистез L5-S1 в сочетании с дегенеративными изменениями межпозвонкового диска и распространенными изменениями I типа замыкательных пластинок.
(Справа) Т1-ВИ с КУ, сагиттальная проекция: признаки прогрессирующей деформации и ретролистеза в зоне оперативного вмешательства, включающего расширенный задний дебридмент по поводу инфекционного поражения. Видны признаки выраженной компрессии дурального мешка на фоне имеющейся деформации и остатков флегмоны, выраженное дорзальное псевдоменингоцеле.
г) Патология:
1. Общие характеристики:
• Этиология:
о Многофакторное состояние
• Связь клинических и лучевых признаков дегенерации межпозвонковых дисков с нестабильностью остается спорным вопросом
• Многочисленные причины нестабильности позвоночника:
о Переломы
о Инфекция (особенно с поражением передней колонны позвоночного столба)
о Первичные костные или метастатические опухоли (деструкция тела позвонка, компрессия нервных образований, пострезекционная нестабильность)
о Истмический спондилолистез (прогрессирующая деформация L5-S1 сегмента у детей)
о Сколиоз
о Дегенеративная нестабильность:
– Аксиальная ротационная (рецидивирующая боль, усиливающаяся при скручивании позвоночника):
На рентгенограмме видны отклоненные от срединной линии остистые отростки и ротированные корни дуг
– Переднее-задняя (дегенеративный спондилолистез):
На рентгенограмме видны признаки спондилолистеза, тракционные спондилофиты, феномен вакуума
– Ретролистез (задняя дислокация тела краниального позвонка, снижение высоты межпозвонкового диска, подвывих в дугоотростчатых суставах)
На рентгенограммах отмечается усиление выраженности ретролистеза при разгибании
– Дегенеративный сколиоз (боль в нижней части спины ± перемежающаяся хромота, радикулопатия):
Лучевые признаки центрального и фораминального стеноза позвоночника
– Постляминэктомическая нестабильность (резекция 50% объема дугоотростчатых суставов с обеих сторон, приводящая к снижению жесткости позвоночно-двигательных сегментов и их способности противостоять нагрузкам):
Рентгенологические признаки появления или усиления уже имевшейся сегментарной нестабильности
– Нестабильность после спондилодеза (изменение биомеханики позвоночника после хирургической стабилизации позвоночника, однако корреляция между рентгенологическими находками и клинической симптоматикой достаточно невелика)
2. Стадирование, степени и классификация нестабильности позвоночника:
• Шкала нестабильности позвоночника при опухолевых поражениях (Spine Instability Neoplastic Score (SINS))
• Включает 6 компонентов, каждый из которых имеет свое числовое значение:
о Локализация, механический болевой синдром, характер патологического процесса, анатомия позвоночника, коллапс тела позвонка, вовлечение задних элементов
о Общее значение вычисляется путем сложения числовых характеристик всех 6 компонентов:
– 0-6 – сохранение стабильности позвоночника
– 7-12 — промежуточные значения
– 13-18 — нестабильность позвоночника
3. Макроскопические и хирургические особенности:
• Остро развивающуюся нестабильность обычно связывают стравмой
• При хронических состояниях основными находками становятся признаки дегенеративного поражения межпозвонковых дисков
• К развитию нестабильности позвоночника могут приводить самые различные первичные и метастатические опухоли позвоночника
4. Микроскопия:
• Соответствуют дегенеративному поражению межпозвонковых дисков или тому или иному опухолевому процессу
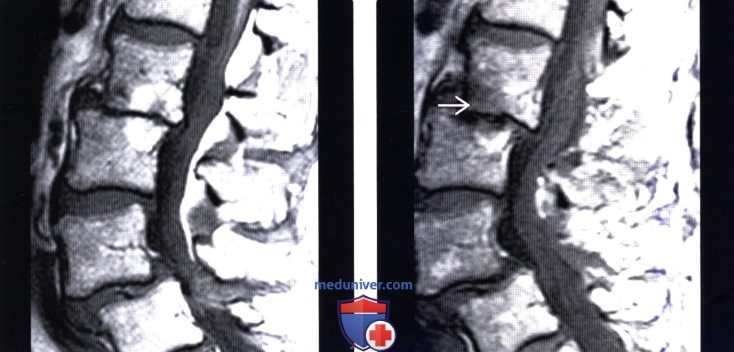
(Слева) Т1-ВИ, сагиттальная проекция: ретролистез L2 в сочетании с дегенеративными изменениями замыкательных пластинок II типа (жировая инфильтрация). На уровне L4-L5 отмечается антеролистез с феноменом вакуума.
(Справа) Т1-ВИ, сагиттальная проекция: прогрессирующий ретролистез L2-L3 с исчезновением наблюдавшихся ранее дегенеративных изменений замыкательных пластинок II типа, что отражает прогрессирующую нестабильность на этом уровне.
г) Клинические особенности:
1. Клиническая картина нестабильности позвоночника:
• Наиболее распространенные симптомы/признаки:
о Неспецифическая симптоматика
о Боль в нижней части спины, иногда с иррадиацией
о Объективные признаки, позволяющие заподозрить наличие нестабильности, включают пальпируемую деформацию в виде ступеньки ± латеральное отклонение остистых отростков
о Спазм паравертебральных мышц
о Неспецифические клинические признаки могут приводить к неправильной интерпретации рентгенологических изменений
• Внешний вид пациента:
о Пожилая женщина с неспецифическим болевым синдромом в нижней части спины и признаками спондилолистеза L4-L5 на рентгенограммах
2. Демография:
• Возраст:
о >50 лет
• Пол:
о М• Эпидемиология:
о Передне-задняя нестабильность в 5-6 раз чаще встречается у женщин, среди представительниц афроамериканской популяции она встречается в три раза чаще, чем у представительниц белого населения
о В качестве причины этого предполагается угловая ориентация дугоотростчатых суставов
3. Течение заболевания и прогноз:
• У 20% пациентов с нестабильностью позвоночника она исчезает в течение 10 лет
• Увеличение амплитуды сгибания на рентгенограммах не оказывает отрицательного влияния на долговременные клинические исходы заболевания
• Истмический спондилолистез L5-S1 редко приводит к нестабильности у взрослых
4. Лечение нестабильности позвоночника:
• Консервативное лечение, включающее меры, направленные на купирование болевого синдрома, ЛФК, физиотерапию, НПВС
• Хирургическое лечение:
о Задне-боковой спондилодез (±транспедикулярная стабилизация):
– Недостатками являются различная удовлетворенность пациентов результатом операции (16-95%), несращение (14-70%), высокая частота ревизионных вмешательств (25%)
о Межтеловой спондилодез с использованием переднего, заднего или комбинированного доступов:
– Задний поясничный межтеловой спондилодез (PLIF)
– Передний поясничный межтеловой спондилодез (ALIF)
– Трансфораминальный поясничный межтеловой спондилодез (TLIF)
• Риски: PLIF (арахноидит, эпидуральная гематома, миграция кейджа), ALIF (ретроградная эякуляция, миграция кейджа, ятрогенная абдоминальная грыжа)
д) Диагностическая памятка:
1. Следует учесть:
• Такой клинический признак, как «механическая боль в спине», является признаком дегенеративной нестабильности позвоночника
• Специфичность обычных рентгенограмм ограничена высокой частой наблюдающихся в общей популяции спондилолизов поясничных позвонков
2. Советы по интерпретации изображений:
• Рентгенологическое обследование начинается с рентгенографии поясничного отдела позвоночника в прямой и боковой проекции в положении стоя, сгибания и разгибания
е) Список использованной литературы:
1. Fourney DR et al: Spinal instability neoplastic score: an analysis of reliability and validity from the spine oncology study group. J Clin Oncol. 29(22):3072-7, 2011
2. Fisher CG et al: A novel classification system for spinal instability in neoplastic disease: an evidence-based approach and expert consensus from the Spine Oncology Study Group. Spine (Phila Pa 1976). 35(22): E1 221-9, 2010
3. Lall R et al: A review of complications associated with craniocervical fusion surgery. Neurosurgery. 67(5):1396—402; discussion 1402-3, 2010
4. Winegar CD et al: A systematic review of occipital cervical fusion: techniques and outcomes. J Neurosurg Spine. 13(1):5—16, 2010
5. Alamin T et al: Lumbar tumor resections and management. Orthop Clin North Am. 40(1):93-104, vii, 2009
6. Kristof RA et al: Degenerative lumbar spondylolisthesis-induced radicular compression: nonfusion-related decompression in selected patients without hypermobility on flexion-extension radiographs. J Neurosurg. 97(3 Suppl):281 —6, 2002
7. Tay BB et al: Indications, techniques, and complications of lumbar interbody fusion. Semin Neurol. 22(2):221 —30, 2002
Нестабильность шейного отдела позвоночника у взрослых и детей — симптомы и лечение
Нестабильность позвонков в шейном отделе – это неприятное явление, которое может сильно ухудшить качество жизни человека. Проявляется нестабильность в виде излишней подвижности между несколькими шейными позвонками. Сопровождается патология болезненными ощущениями в области шеи и головы. Но ситуацию можно легко исправить, если вовремя диагностировать нестабильность шейного отдела позвоночника у взрослых и детей. Симптомы и лечение патологии, а также особенности протекания – обо всем этом и пойдет речь в данной статье.

Причины возникновения патологии
Существует много различных факторов, которые могут спровоцировать патологическую подвижность шейных позвонков.

К наиболее распространенным из них относятся:
- механические повреждения позвоночника, вызванные различными травмами. Шейный отдел позвоночника считается самой уязвимой частью, так как в области шеи достаточно слабый мышечный корсет;
- развитие дегенеративно-дистрофических процессов. Как правило, они развиваются на фоне остеохондроза шейного отдела;
- первичная или вторичная дегенерация дисков шейного отдела позвоночника (ухудшение статики позвоночника, нарушение обменных процессов в пораженной зоне и т. д.);


На заметку! Неактивный образ жизни также может привести к развитию патологии, так как при отсутствии достаточной нагрузки мышечный корсет ослабевает и нагрузка на спину распределяется неравномерно. Не стоит забывать также о перенесенных болезнях, таких как позвоночный свищ, остеопороз или остеомелит – все они могут спровоцировать нестабильность позвонков.

Классификация
В зависимости от причинного фактора, нестабильность шейных позвонков можно условно разделить на несколько видов. Ниже представлены самые основные из них.
Таблица. Виды нестабильности шейного отдела.
| Разновидность патологии | Описание |
|---|---|
| Диспластическая | Возникает на фоне диспластического синдрома. При этом аномальное развитие проявляется в теле позвонка, межпозвоночном диске, тканях и внутренних органах. |
| Послеоперационная | Данная разновидность патологии развивается после хирургического вмешательства, которое проводится при нарушении состояния опорных элементов позвоночника в шейном отделе. |
| Посттравматическая | Причиной развития посттравматической нестабильности позвоночника является повреждение, вызванное разными видами травм. Нередко патология возникает при родовой травме. |
| Дегенеративная | Недуг чаще всего развивается на фоне шейного остеохондроза, при котором ткани фиброзного кольца или диска подвергаются дегенеративным изменениям. |

В некоторых случаях для устранения нестабильности позвоночника может потребоваться оперативное вмешательство, но если недуг был обнаружен вовремя, тогда можно обойтись консервативными методами терапии.
Характерные симптомы
Недостаточно знать причинные факторы, которые могут вызвать патологию, нужно научиться распознавать и признаки нестабильности позвоночника. Чем раньше будет выявлена патология, тем больше шансов на ее быстрое и успешное устранение. К самым распространенным признакам, свидетельствующим о нестабильности позвоночника в шейном отделе, относятся:
-
болезненные ощущения в области шеи, которые, как правило, носят периодичный характер. Боль может усиливаться во время поворота головы или после интенсивной физической активности;



При появлении первых подозрительных симптомов нужно как можно скорее обратиться за помощью к врачу. Только при своевременном диагностическом осмотре и постановлении диагноза можно устранить признаки патологии за максимально короткий период.
Особенности диагностики
В ходе проведения диагностического обследования врач изучит все симптомы и жалобы пациента. Также может потребоваться проведение рентгенографии позвоночника. Патологические изменения строения позвонков шейного отдела можно обнаружить в ходе проведения стандартной рентгенограммы или с помощью функциональных исследований. Речь идет о таких процедурах диагностики, как миелография, МРТ или КТ (компьютерная томография).

Основываясь на результатах проведенных диагностических процедур, врач сможет поставить точный диагноз и назначить соответствующее лечение. Как уже отмечаясь ранее, чем раньше будет поставлен диагноз, тем больше шансов на быструю и эффективную терапию.
Методы лечения
Если вы хотите более подробно узнать, характерные признаки нестабильности шейных позвонков, а также рассмотреть методы лечения, вы можете прочитать статью об этом на нашем портале.
При подтверждении нестабильности шейного отдела позвоночника врачи применяют разные методы лечения. В первую очередь, вылечить патологию стараются немедикаментозными методами, например, с помощью лечебной гимнастики или физиотерапевтических процедур. Нередко при нестабильности позвоночника больному назначают аптечные препараты, дозировку и длительность лечения которыми назначает лечащий врач. Если ни один из консервативных методов не помог справиться с недугом, врачи прибегают к оперативному вмешательству. Теперь рассмотрим каждый из этих методов отдельно.

Специальный курс лечебной гимнастики, включающий различные упражнения для позвоночника в шейном отделе. Назначается строго в индивидуальном порядке, то есть для каждого отдельно пациента врач составляет конкретный курс. При этом должны учитываться многие факторы, например, тяжесть заболевания, состояние больного, наличие сопутствующих патологий. Основная задача ЛФК заключается в усилении мышечного корсета в области шеи, а также в улучшении циркуляции кровотока. Длительность терапевтического курса должна быть не менее 14 дней.

Физиотерапия
Различные физиотерапевтические процедуры назначаются при нестабильности позвоночника в качестве дополнительной терапии к ЛФК. К самым эффективным мероприятиям относятся:
-
магнитотерапия (процедура, при которой на пораженные участки тела пациента воздействует магнитное тело);


Достичь желаемого эффекта при физиотерапии возможно только при условии, что все процедуры, в частности, массаж, будут выполнять опытный специалист. Многие врачи назначают электрофорез или магнитотерапию для усиления других методов лечения.
Если вы хотите более подробно узнать, этапы проведения и описание электрофореза при остеохондрозе шейного отдела, вы можете прочитать статью об этом на нашем портале.
Аптечные препараты
При нестабильности позвоночника врачи нередко прибегают к медикаментозному лечению. Для этой цели существует много различных препаратов, отличающихся друг от друга по химическому составу и свойствам. Рассмотрим основные группы препаратов:
-
миорелаксанты (предназначены для устранения защемления корешков и снятия мышечных спазмов в области шеи);


Обратите внимание! Чтобы усилить эффект от медикаментозной терапии, врачи нередко назначают комплексное лечение с применением нескольких групп препаратов. В зависимости от тяжести заболевания и состояния пациента, дозировка и длительность лечебного курса может меняться.
Оперативное вмешательство
Если больному были диагностированы серьезные повреждения в шейных позвонках, тогда врачи вынуждены прибегнуть к хирургическому лечению. Как правило, операция при нестабильности позвоночника заключается во внедрении специального костного трансплантата, главной целью которого является фиксация смежных позвонков.

Стоит отметить, что для проведения операции есть определенные противопоказания, которые обязательно нужно учитывать. Поэтому перед хирургическим вмешательством врач должен провести несколько тестов. Чтобы болезнь не успела прогрессировать, при первых же ее проявлениях необходимо как можно скорее обратиться за помощью к врачу и приступить к лечению. Только так можно избежать серьезных последствий.
Возможные осложнения
Неправильное или несвоевременное лечение нестабильности шейного отдела может привести к серьезным осложнениям, например, к артрозу межпозвоночных суставов или шейному остеохондрозу. При этом пациент сталкивается с болезненными ощущениями в спине, которые усиливаются при физической нагрузке или наклонах туловища.

Отсутствие качественного лечения может привести к сильной головной боли, раздражительности и бессоннице, что значительно ухудшает качество жизни. При этом может снизиться острота зрения, нарушиться координация движений, возникнуть вялость и общая слабость организма. Иногда нестабильность шейных позвонков может полностью восстановиться при разрастании остеофитов (тканей кости), но такие улучшения приведут к снижению подвижности позвоночника или полной ее потери.
Нестабильность шейного отдела позвоночника – симптомы и лечение
Что такое нестабильность шейного отдела позвоночника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина С. С., невролога со стажем в 13 лет.
Над статьей доктора Никитина С. С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
В скелетно-мышечном аппарате есть суставы, которые от природы являются неподвижными, то есть стабильными. Это свойство может быть утеряно, тогда суставы и сочленения становятся “нестабильными”. Например, лонное сочленение или крестцово-подвздошные суставы могут утратить свою неподвижность после родов или ввиду травм данной анатомической области. Сегменты позвоночника также относятся к образованиям, которые могут утратить свою неподвижность, что и называется в медицинской практике термином «нестабильность». [1] Стоит отметить, что у детей до 10-ти лет нестабильность считается нормой, так как структуры, отвечающие за стабильность позвоночника, в их возрасте находятся в фазе активного роста.
Позвоночник взрослого человека состоит из 33-х или 34-х позвонков (встречается вариант нормы с шестью поясничными позвонками), что составляет 25 или 26 двигательных сегментов. [1]
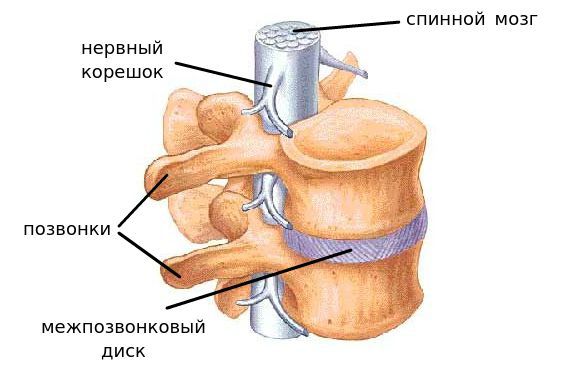
Сегмент позвоночника — это анатомическая и функциональная единица позвоночника. Анатомически сегмент состоит из межпозвонкового диска, нижней половины вышележащего позвонка, верхней половины нижележащего позвонка, передней и задней продольной связки, жёлтой связки, межпозвонковых суставов, а также всех мягких и нервных тканей, находящихся на этом уровне. [1]
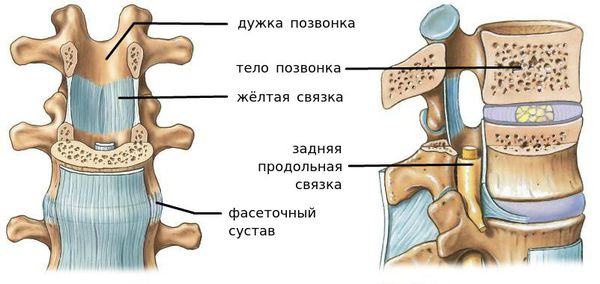
За стабильность сегмента отвечают следующие структуры (перечислены в порядке убывания): межпозвонковый диск, связки и фасеточные суставы, тела позвонков.
Соответственно, и причины развития нестабильности воздействуют именно на перечисленные структуры.
Причинами являются:
- травмы родовые, спортивные, автодорожные и др. (связки, диски и тела позвонков);
- дегенерация дисков (протрузии и грыжи);
- оперативные вмешательства на позвоночнике (диски, связки и фасетки);
- аномалии развития позвоночника и его структур (любая структура).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы нестабильности шейного отдела позвоночника
Смещение диска как проявление нестабильности сегмента не всегда может порождать какие-то симптомы и жалобы. Вызывающую определенную симптоматику нестабильность называют “клинически значимой”.
1. Боль. Сюда же относится и головная боль. Является самым частым симптомом, возникает периодически. Часто появляется после физической нагрузки, нередко уже во время нагрузки. Также возникает после сна в неудобном положении, длительном сидении при наклонённой вперёд и вниз голове, также при сгибании и разгибании головы. При повороте головы в стороны и наличии нестабильности может появиться онемение конечностей и головокружение. Также часто появляется при выполнении неверно подобранных упражнений, не подходящих для пациента, или при неправильном их выполнении. [2]
2. Мышечная симптоматика. Постоянное ощущение напряжения мышц шеи, усталости. Повседневная нагрузка вызывает напряжение, боль и требует отдыха. [2]
3. Очаговая неврологическая симптоматика. По своим проявлениям напоминает корешковую симптоматику — простреливающие боли, онемение и слабость верхних конечностей. При пальпации паравертебральных точек определяется боль.
4. Гипертензионный синдром. Проявляется повышением внутричерепного давления, что, в свою очередь, усиливает головную боль, головокружение. Также проявляется повышением артериального давления. Многие авторы считают, что оба эти проявления чреваты развитием панических атак. [1] [3]
5. Вестибуло-кохлеарные и окуло-кохлеарные нарушения. К ним относятся шум в ушах и головокружение, нарушение зрения. Пациенты часто обращаются к врачам-офтальмологам или врачам-отоларингологам, но при обследовании органов зрения и слуха не обнаруживается сколь значимых нарушений. Симптомы вызываются сдавлением позвоночной артерии, что возможно при изменении высоты межпозвонковых дисков и спондилоартроза, или артроза межпозвонковых суставов. [5]
6. Деформация позвоночника. Боль уменьшается при фиксированной шее, часто при наклоне на бок. Длительное пребывание в таком положении изменяет форму шеи, вызывает формирование или усиление кифоза (искривление позвоночника в форме горба). Кстати, тот самый нарост, который многие именуют «скоплением жира», может быть симптомом нестабильности. [5]
7. Нарушение сна. Развивается при хронизации боли. Постоянное ощущение дискомфорта, невозможность найти удобную позу для сна, вынужденная поза при выполнении повседневной нагрузки — всё это способствует невротизации, и, как следствие, развивается нарушение сна. [2] [3] [4]
Патогенез нестабильности шейного отдела позвоночника
Вопросом изучения патогенеза нестабильности сегментов шейного отдела позвоночника занимался Krismer и его ученики. [1] Опытным путём они доказали, что волокна фиброзного кольца межпозвонкового диска ограничивают ротацию позвонков даже сильнее, чем межпозвонковые и фасеточные суставы. Они также перечислили различные определения нестабильности, описали её, как состоящую из следующих механических аномалий:
- избыточное поступательное движение в дорсолатеральном направлении, что является результатом разрушения диска и нарушения его структуры;
- патологические синкинезии (или сдвоенное движение), которые развиваются как следующий этап при невозможности выполнения диском своей стабилизирующей функции и переноса центра тяжести на соседние позвонки + диски + связки;
- увеличение нейтральной зоны, что является результатом предыдущего этапа. Любое движение патологично и затрагивает многие позвонки.
- патологический центр ротации (движения вокруг продольной оси). В ситуации постепенного разрушения диска, что наблюдается при протрузиях и грыжах дисков, межпозвонковые суставы берут на себя функцию ограничения ротации. Для этих суставов такая функция является чрезмерной, и в них развивается артроз. Именно таким путём прогрессирует дегенеративная (или дискогенная) нестабильность. Итогом становится развитие спондилоартроза (дегенеративного заболевания межпозвоночных суставов).
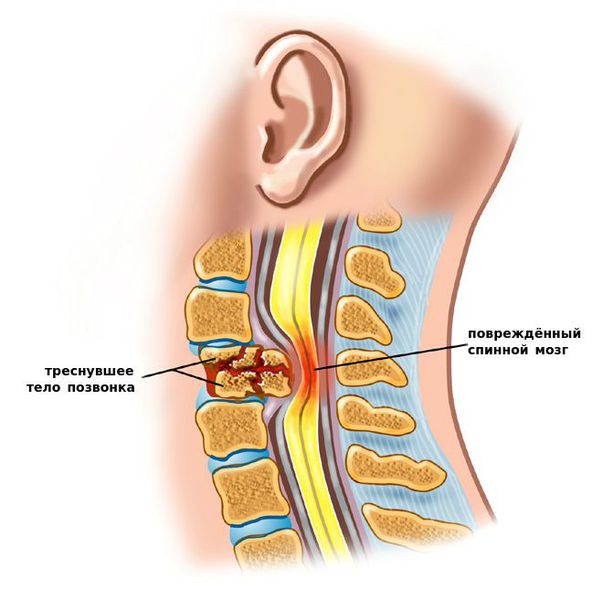
Вопросы развития других видов нестабильности в настоящий момент являются дискутабельными. Хотя, рассматривая патогенез послеоперационной нестабильности, многие авторы сходятся во мнении, что сама операция является фактором, усиливающим нестабильность. Ведь сложно представить ситуацию, когда потребовалось удалить здоровый диск.
Классификация и стадии развития нестабильности шейного отдела позвоночника
- Посттравматическая нестабильность. Самый часто встречающийся вид, диагностируется в любой возрастной категории. Бывает следствием родов, когда оказывается акушерское пособие (например, выдавливание ребёнка при слабости родовой деятельности или нарушении расхождения лонного сочленения и/или крестцово-подвздошных сочленений). В такой ситуации нестабильность может сформироваться у матери и у ребёнка, но в разных отделах: у ребенка — в шейном, у матери — в пояснично-крестцовом. Также посттравматическая нестабильность является следствием переломов и вывихов шейных позвонков, например после ДТП или при занятиях спортом, в основном профессиональным. [3][4][5]
- Дегенеративная (или дискогенная) нестабильность. О ней подробно мы говорили в разделе «патогенез». Следует также отметить, что первым признаком такого вида является боль. Она вызвана давлением диска на заднюю продольную связку. Давление диска, в свою очередь, является результатом разрушения и нарушения питания диска ввиду постоянной его перегрузки. [1][5]
- Послеоперационная нестабильность. При выполнении оперативного вмешательства на позвоночнике часто приходится резецировать или удалять фасетки. Это требуется технически. Впоследствии нагрузка на позвонки и межпозвонковые суставы увеличивается в разы, что может потребовать дополнительной операции. [1][3][5]
- Диспластическая нестабильность. Развивается ввиду нарушения внутриутробного развития позвоночника и его структур, например врождённая асимметрия межпозвонковых суставов, конкресценция позвонков (т.е. сращение), недоразвитие хряща и др. Клинически и рентгенологически эти аномалии будут проявляться в виде выраженной нестабильности. [5]
- Сочетанный вид нестабильности, характеризующийся сочетанием различных видов. [1][3][5]
Различают три стадии нестабильности: [1]
- Первая стадия. Развивается в возрасте 2-20 лет. На этой стадии может беспокоить острая боль, локализующаяся около позвоночника, или корешковая боль. Рентгенологически часто не выявляется.
- Вторая стадия. Развивается в возрасте 20-60 лет. На этой стадии беспокоит частая рецидивирующая боль, возникающая в межпозвонковых суставах и/или связках. Рентгенологически, наряду с признаками нестабильности, определяются спондилоартроз различной степени и уменьшение высоты дисков.
- Третья стадия. Развивается после 60-ти лет. На этой стадии подвижность межпозвонковых суставов значительно уменьшается, что способствует стабилизации позвоночника. Это вызывает уменьшение частоты и интенсивности болевого синдрома. Следует помнить, что болевой синдром может быть достаточно интенсивным при развитии реактивных системных заболеваний.
Осложнения нестабильности шейного отдела позвоночника
Самыми частыми осложнениями являются сдавление позвоночной артерии (или синдром позвоночной артерии) и интенсивный болевой синдром.
Синдром позвоночной артерии развивается в двух ситуациях:
- когда артерия сдавливается в межпозвонковых пространствах остеофитами при развитии спондилоартроза;
- на экстравертебральном уровне нижней косой мышцей.
Сдавление артерии чревато развитием общемозговой и вестибулярной симптоматики в виде головной боли, головокружения и шумовых эффектов. При остром сдавлении, как правило, развивается острый приступ в виде выраженного головокружения с тошнотой и рвотой, нарушение вестибулярной функции. При длительном сдавлении развивается хроническое нарушение мозгового и спинального кровообращения. [4]
Интенсивный болевой синдром встречается достаточно часто (либо в ситуации отсутствия лечения, либо невыполнения рекомендаций доктора по ограничению физических нагрузок). Нарастание мышечного тонуса, постоянный недостаток питательных веществе в силу нарушения кровообращения способствуют также хронизации боли. [1] [2] [5]
Расстройство двигательной функции и чувствительности развивается при сдавлении мышц и нервов, залегающих в межмышечных пространствах. Характеризуется ограничением функции мышц и онемением в зоне иннервации нервов. [1] [3] [4] [5]
К самым серьезным осложнениям нестабильности относят стеноз позвоночного канала и компрессию спинного мозга. [1] [4] [5]
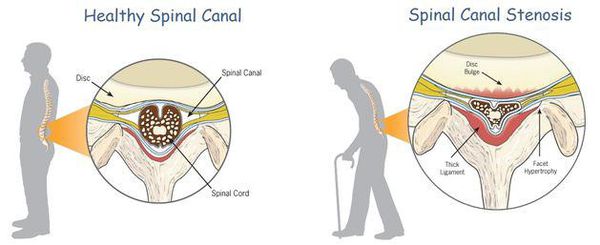
Оба расстройства опасны нарушением кровообращения, признаком которого является поражение проводящих нервных волокон, что клинически проявляется парезом (параличом) верхних и нижних конечностей, нарушением функции органов малого таза и кожной чувствительности.
Справедливости ради стоит отметить, что подобные осложнения при современном уровне диагностики и лечения возникают крайне редко.
Диагностика нестабильности шейного отдела позвоночника
Сбор жалоб и анамнеза заболевания является неотъемлемым этапом обследования пациента. При этом врач обращает внимание на характеристики и описания болевого синдрома, его локализацию, сопутствующие симптомы, такие как головная боль, головокружение, шаткость при ходьбе и др.
Неврологический осмотр. При осмотре врач-невролог определяет болезненность паравертебральных точек в шейном отделе позвоночника, напряжение и болезненность мышц, зоны отражённой и иррадиирующей боли, нарушения чувствительности, объём движений мышц и суставов, объём движений в шейном отделе позвоночника.
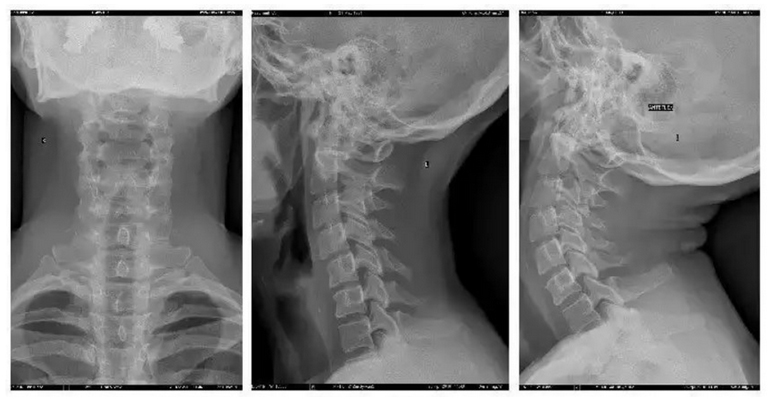
Рентгенографическое исследование. В стандартных проекциях признаки нестабильности обнаруживаются редко. Обязательным является выполнение функциональных рентгенологических исследований. Это самая важная методика, которой в последнее время, к сожалению, пренебрегают. При выполнении определяется переднезаднее смещение тела одного позвонка относительно другого позвонка. Общепринятой толщиной этого размера является 4 мм. Одной из возможных причин, по которой методику всё чаще игнорируют, является тот факт, что не обнаруживается корреляции между выраженностью симптомов и размерами смещения.
Компьютерная томография применяется для исследования всего шейного отдела или одного позвонка. На КТ шейного отдела можно определить ширину позвоночного канала, степень спондилоартроза.
Магнитно-резонансная томография применяется для исследования всего шейного отдела, особенно тщательно позволяет рассмотреть межпозвонковые диски.
Лечение нестабильности шейного отдела позвоночника
При наличии нестабильности лечение должно быть комплексным. Огромную роль играет профилактика.
Лечение строится из нескольких этапов.
Медикаментозное лечение:
- нестероидные противовоспалительные препараты имеют своей целью купировать воспаление, уменьшить и излечить боль;
- миорелаксанты позволяют уменьшить мышечный спазм и тонус, способствуют уменьшению сдавления нервных корешков;
- витамины группы В питают нервную ткань, восстанавливая и защищая её;
- витамины группы Д и препараты кальция назначаются пациентам с остеопорозом.
Физиотерапевтическое лечение. [1] [2] [5]
Является эффективным средством лечения боли, купирования воспаления, восстановления нервной и мышечной ткани. Также физиотерапевтическое лечение позволяет доставить в очаг лекарственное вещество посредством электрического тока. При физиотерапевтическом лечении применяют:
- методики, купирующие воспаление: электрофорез, магнитотерапия, УВЧ-терапия;
- методики, способствующие регенерации тканей: лазеротерапия, грязелечение.
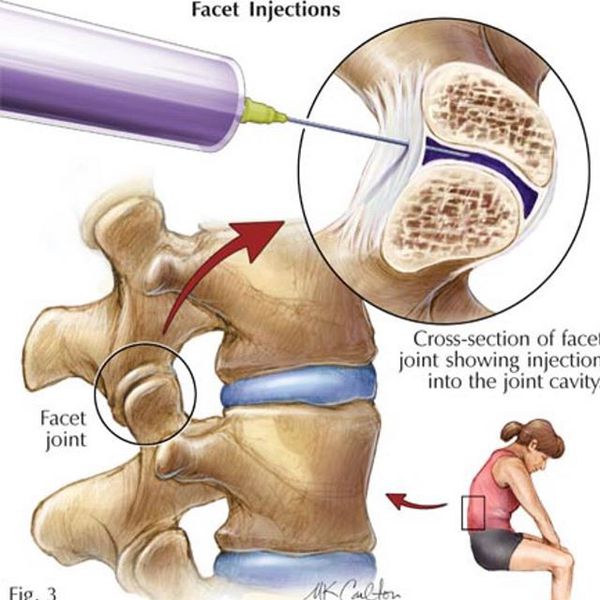
Новокаиновая блокада [1] [2]
Является способом купирования острой боли за счёт доставки лекарственного вещества непосредственно к её очагу. Проводится врачом-неврологом в медицинском учреждении (не на дому!) после специального курса обучения. Лекарственным веществом может выступать раствор Новокаина 0,5% или раствора Лидокаина 2%. Также можно добавить растворы витаминов или гормонов. Состав вводимого вещества подбирает доктор в соответствии с клиническими показаниями в отсутствии противопоказаний к вводимым препаратам. Следует учесть, что врач-невролог не должен вводить вещество в межпозвонковые суставы, эту процедуру могут проводить только врачи-нейрохирурги.
Иммобилизация позвоночника. [2] [3] [5]
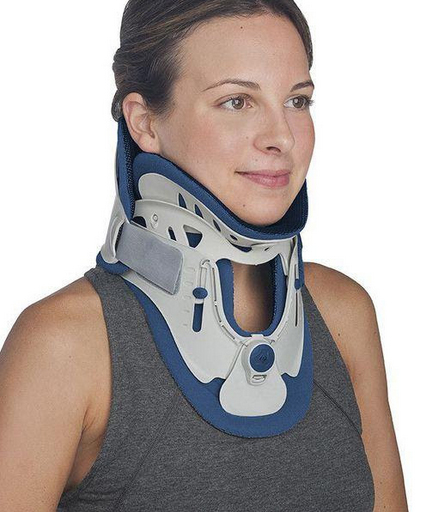
Является одним из первых средств помощи при обострении. Осуществляется специальным воротником, ограничивающим подвижность. Назначается только врачом, подбирается строго индивидуально по размерам шеи. Рекомендовано подбор проводить в специализированных ортопедических салонах. Режим ношения воротника также рекомендуется в зависимости от причины, вызвавшей обострение.
Мануальная терапия. [3] [5]
Является средством мобилизации позвонков. Запрещено выполнять в острый период травмы. Выполняется мануальным терапевтом по рекомендации невролога после осмотра.
Лечебная гимнастика. [3]
Является одним из самых эффективных средств профилактики и лечения. Курс разрабатывается для пациента в зависимости от причины, вызвавшей нестабильность, а также состояния позвоночника. Цель гимнастики — это укрепления мышечной ткани (связок и мышц). Если гимнастика проводится после травмы или оперативного вмешательства, то проводится только под контролем врача-невролога или инструктора-методиста в кабинете ЛФК. После обучения курс проводится дома самостоятельно.
Рефлексотерапия, в частности акупунктура.
Является средством купирования боли, восстановления мышечной и нервной ткани, лечения сопутствующих симптомов: улучшение кровообращения, улучшение сна. Выполняется только врачом-рефлексотерапевтом при помощи специальных игл.
Хирургическое лечение. [1] [5]
Является редкой практикой. Выполняется в детском возрасте в случае доказанных аномалий строения. Во взрослой практике чаще выполняется операция «спондилодез». Она заключается в имплантации конструкции из металлических пластин и фиксирующих элементов. Её задача — препятствовать избыточной подвижности позвоночника. Операция применяется после травм, дискотомий и ламинэктомий. Последние две проводятся при грыжах позвоночника.
Нестабильность шейного отдела позвоночника
Что такое нестабильность шейных позвонков C3-C4? Нестабильность шейного отдела позвоночника — это такое состояние, при котором позвонки шейного отдела неспособны сохранять правильное анатомическое взаиморасположение и при этом объем движений больше физиологической нормы (патологическая подвижность). Спинальная нестабильность достаточно часто встречаемое явление и большая часть этой патологии приходится именно на шейный отдел, что обусловлено его высокой активностью и нагрузкой (наклоны/повороты головы). Как следствие, на фоне увеличения подвижности позвонков страдают различные структуры: связочный аппарат, корешки, спинной мозг, позвоночные артерии, которые принимают участие в кровоснабжении спинного мозга.
Особенности строения и функции шейного отдела позвоночника
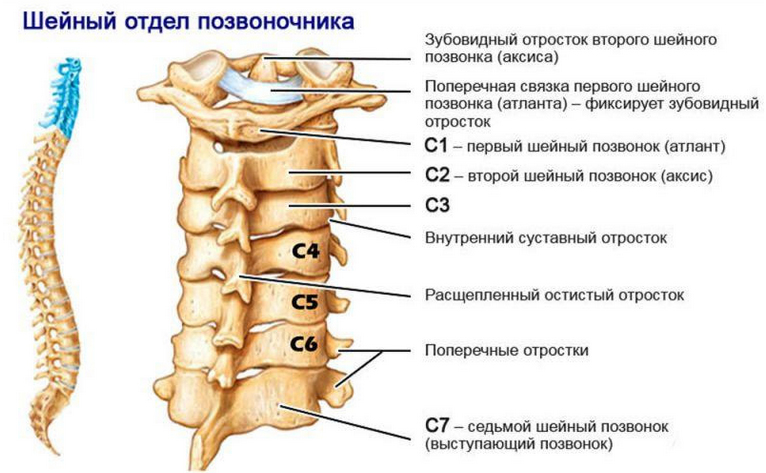
Атлант (С1) и аксис (С2) — первый/второй шейный позвонок осуществляют соединение основания черепа с позвоночным столбом (атлантоаксиально-затылочный комплекс). При этом Атлант имеет специфическое строение (отсутствует тело позвонка), а на его верхней поверхности имеются вогнутые суставные отростки, соединённые с мыщелками затылочной кости. Аксис имеется тело, переходящее в зубовидный отросток, который выступая вверх, сочленяется с поверхностью передней дуги Атланта (рис. ниже).
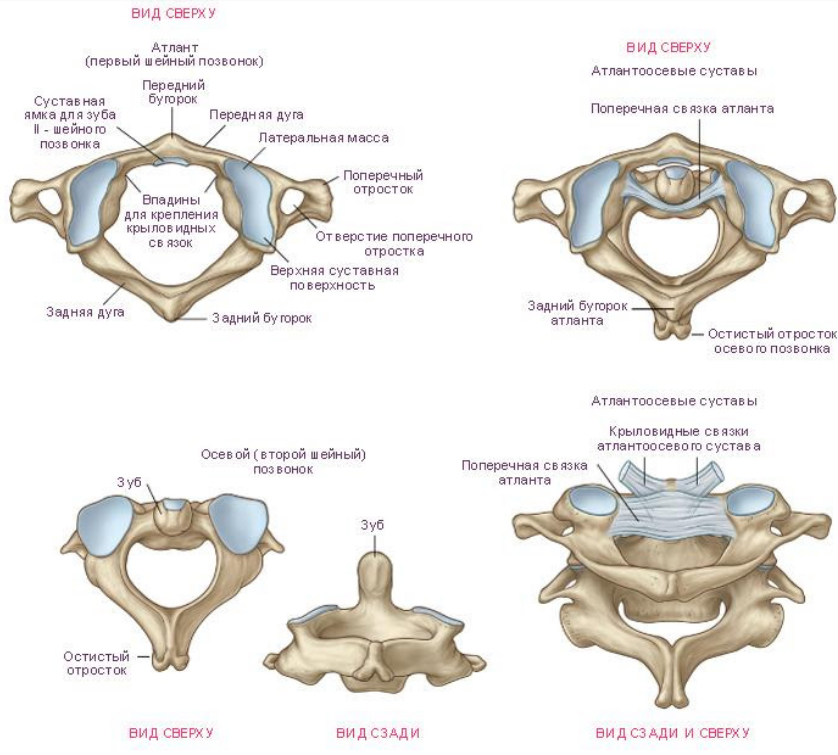
Первый и второй позвонки образуют три сустава: один между дугой атланта и зубовидным отростком аксиса и два парных между С1 и С2, которые объединены функционально в комбинированный сустав, обеспечивающих около половины движений в шейном отделе.
Ротационная/осевая нагрузки в этом отделе приходится на межпозвонковые диски тела позвонков. Именно на них приходится осевое давление, ударная нагрузка и поддержание вертикального положения человеческого тела. Распределение нагрузки на позвоночник осуществляет пульпозное ядро. Межпозвонковые суставы, расположенные в суставных сумках, осевой нагрузки не несут. Важное значение отводится связочному аппарату, который фиксируют межпозвонковые диски/позвонки между собой и определяют амплитуду движений позвоночника.
Биомеханика движений в шейном отделе позвоночника происходит вокруг трех осей:
- Сгибание/разгибание вокруг поперечной оси.
- Круговые движения вокруг продольной оси.
- Наклоны в бок вокруг сагиттальной оси.
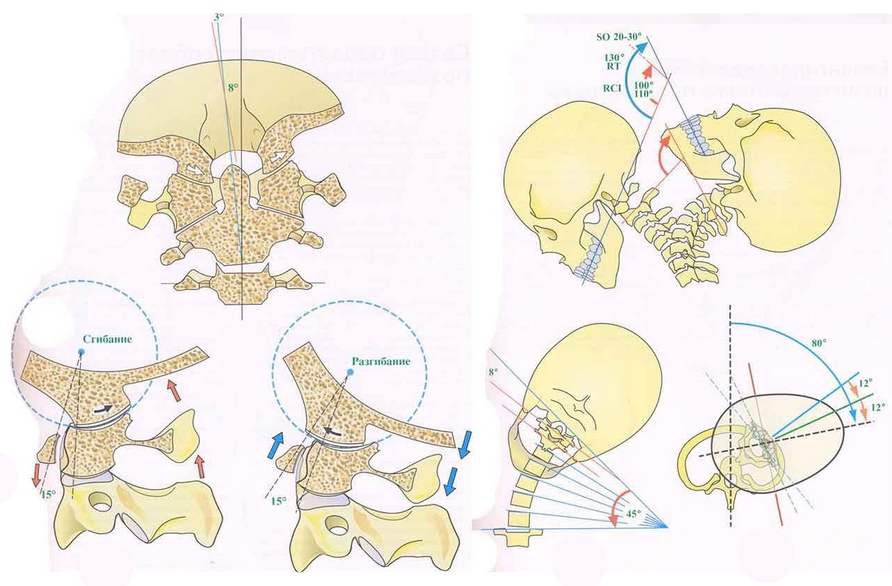
Еще к особенностям шейного отдела относятся узость позвоночного канала, слабость мышечного корсета этой зоны, хорошо разветвлённая нервно-сосудистая сеть, что при нестабильности шейного отдела, способствует развитию неврологической симптоматики.
Позвоночный столб сочетает свойства мобильности и стабильности:
- Мобильность определяется преимущественно особенностями строения позвонков, механической прочностью и величиной позвоночных структур и межпозвонкового диска.
- Ведущим элементом стабилизации позвоночника являются связки фиброзное/пульпозное ядро межпозвонкового диска, капсула межпозвонковых суставов. Стабильность позвоночного обеспечивается стабильностью всех его сегментов и предохраняет от деформации в условиях физиологической нагрузки.
Особое значение имеет то, что что шейные патологии зачастую сопровождают серьезные последствия, в частности, парез/верхних паралич конечностей. Запущенная нестабильность может провоцировать нарушение кровообращения головного мозга, дыхательную недостаточность, ухудшение зрения/слуха. Поэтому лечение этой патологии необходимо начинать как можно раньше.
Патогенез
В основе патогенеза нестабильности шейного отдела позвоночника лежат несколько анатомических аномалий:
- разрушения диска/нарушения его структуры, что способствует появлению избыточного поступательного движения в заднем (дорсолатеральном) направлении;
- невозможность диска выполнять функцию стабилизации и перенос на соседние структуры (диски, связки) центра тяжести;
- увеличение нейтральной зоны;
- формирование центра патологического движения (ротации вокруг продольной оси).
Классификация
Выделяют несколько типов нестабильности шейного отдела позвоночного столба.
Посттравматическая нестабильность. Наиболее часто встречающийся тип. Является следствием:
- Оказания акушерского пособия в родах (наложение щипцов, выдавливание ребёнка).
- Травм (ДТП, спортивные травм, падение с высоты) в виде вывихов/переломов позвонков, образующихся при компрессионном, сгибательном/разгибательном, сгибательно-вращательном механизме повреждения. Осложнения в виде посттравматической нестабильности развиваются в 10-15% случаев переломов/вывихов позвонков, а нестабильными нестабильным является тот сегмент позвоночника, в котором снижена высота межпозвонковых дисков, поврежден диск или разорваны связки. Как правило при посттравматической нестабильности развивается выраженная спинальная/корешковая симптоматика.
Дегенеративная нестабильность. Развивается при остеохондрозе позвоночника в вследствие разволокнения фиброзного кольца/фрагментирования ткани диска, что уменьшает его способности к фиксации. Причиной может быть как нарушение метаболизма хрящевой ткани, так и нарушение статики позвоночника. При нагрузке на дегенеративно-неполноценный диск позвоночника образуется патологическая подвижность, часто со смещением позвонков (дегенеративный спондилолистез). Смещение позвонка способствует перегрузке заднего опорного комплекса, что приводит постепенно к развитию дегенеративного спондилоартроза. В большинстве случаев такого типа нестабильность развивается на уровнях позвонков С3–С4, С4–С5 или С5–С6.
Диспластическая нестабильность.
Развивается как следствие диспластического синдрома. К проявлениям дисплазии относятся изменение структуры коллагеновых волокон, сужение межпозвонкового диска, неправильное положение пульпозного ядра, клиновидность тел позвонков, нарушение целостности замыкательных пластинок. Это способствует развитию нарушению механических свойств диска, соотношения между фиброзным кольцом и пульпозным ядром, что снижает жесткость фиксации позвонков, и может встречаться на всех уровнях шейного отдела позвоночника (С1— С7).
Признаки дисплазии могут обнаруживаются в различных структурах позвоночного столба — в теле позвонка, межпозвонковом диске/суставах, связочном аппарате позвоночника. Такого рода нестабильность обусловлена преимущественно врожденной неполноценностью межпозвонкового диска, реже, асимметрией межпозвонковых суставов, изменениями положения/размеров суставных фасеток, недоразвитием суставных отростков.
Послеоперационная нестабильность.
Является следствием оперативных вмешательств, при которых приходится удалять/резецировать фасетки, существенно нарушать целостность опорных комплексов и связочного аппарата, что приводит к существенному увеличению нагрузки на позвонки/межпозвонковые суставы.
Принято различать несколько стадий нестабильности:
- Первая стадия — механическая (патологическая подвижность развивается на уровне дестабилизированного позвоночно-двигательного сегмента). Рентгенологически зачастую не выявляется. Развивается преимущественно в молодом возрасте (до 20 лет). Проявляется болью в шее около позвоночника, реже корешковой болью.
- Вторая стадия — неврологическая, сопровождается повреждением спинномозговых структур и имеет выраженную неврологическую симптоматику. Развивается у лиц 20-60 лет.
- Третья стадия – сочетанная (присутствуют одновременно проявления первой и второй стадий). Развивается в основном у лиц после 60 лет.
Причины
К основным причинам развития нестабильности шейного отдела позвоночника относятся:
- Дисплазия соединительной ткани.
- Травмы позвоночника с вовлечением шейного отдела (бытовые, автодорожные, родовые, спортивные).
- Аномалии структур позвоночника.
- Нарушения процессов минерализации костной ткани.
- Остеохондроз в шейном отделе.
- Дегенеративные изменения в позвоночных дисках (грыжи/протрузии).
- Вовлечение костной ткани в инфекционный процесс (остеомиелит/туберкулез).
- Системные воспалительные заболевания (системная красная волчанка/ревматоидный артрит).
- Операции на позвоночнике (связки, диски, фасетки).
Симптомы
Симптомы нестабильности шейного отдела позвоночника могут существенно варьировать в зависимости от выраженнности нестабильности. Основными проявлениями нестабильности шейных позвонков являются:
- Болевой синдром, включающий головную боль. Появляется преимущественно на фоне физической нагрузки или сразу после нее, а также при длительном нахождении в неудобном положении (сидении при наклонённой вниз/перёд голове, сгибании/разгибании головы).
- Мышечная симптоматика. Проявляется чувством усталости, напряжением мышц шеи.
- Неврологическая очаговая симптоматика. Характерны онемение/слабость верхних конечностей, простреливающие боли, болезненность при пальпации паравертебральных точек.
- Вестибуло-кохлеарные нарушения. Головокружение, шум в ушах, реже — нарушения зрения. Появляются при сдавлении позвоночной артерии.
- Гипертензионный синдром. Повышение внутричерепного/артериального давления, что усиливает головокружение и головную боль.
- Расстройства сна. Наблюдается на фоне хронизации боли. Ощущение постоянного дискомфорта, невозможность уснуть, прерывистый сон.
- Деформация позвоночника. Изменения формы шеи (усиление кифоза).
Также к частым проявления нестабильности можно отнести снижение мышечного тонуса шеи, болезненность кожных покровов, онемение, слабость в конечностях, реже — пострелы.
Анализы и диагностика
Постановка диагноза осуществляется на основании:
- Сбора жалоб и изучения анамнеза заболевания (характеристики болевого синдрома, локализацию, наличие сопутствующей симптоматики — головокружение, головная боль, шаткость во время ходьбы и др.).
- Данных неврологического обследования (болезненность шейных мышц/паравертебральных точек позвоночника, объём движений суставов позвоночника/состояние мышечного корсета, наличие иррадиирущей боли, нарушения чувствительности и др.).
- Рентгенографического исследования/КТ/МРТ шейного отдела позвоночника. Позволяет определить состояние костных структур позвоночника, ширину позвоночного канала, смещение позвонков.
Лечение
Лечение нестабильности шейного отдела позвоночника комплексное, включающее медикаментозное лечение, физиотерапию, ортопедическую коррекцию, лечебную физкультуру и, при необходимости, хирургическое лечение. Консервативное лечение при наличии боли включает назначение анальгетиков (Анальгин, Бутадион, Парацетамол), нестероидных средств (Мелоксикам, Кетопрофен, Ибупрофен, Диклофенак и др.) в различных формах (внутримышечные инъекции, гели/мази, таблетки) что позволяет купировать болевой синдром. Из наружных средств показано назначение мазей/гелей (Наклофен, Вольтарен, ДиклАртис, Кеплат, Дикловит, Кеторол, Дип Рилиф, Диклоген Плюс, Индометацин, Нимесулид, Диклофенак). При выраженных, нестерпимых болях могут назначаться новокаиновые блокады или анастетики вместе с глюкокортикостероидами, которые рекомендуется вводить в шейные мышцы или же фасеточные суставы.
Следует учитывать, что болевой синдром при нестабильности шейных позвонков является полиморфным, включающим корешковый, миофасциальный и сосудистый компоненты. Поэтому могу также назначаться миорелаксанты, однако срок их применения не должен превышать 10 дней (Мидокалм в инъекциях, таблетки Тизанидин Тева, Сирдалуд, Тизалуд, Баклосан, Баклофен).
Для усиления противовоспалительного/болеутоляющего действия рекомендуется назначать нейротропные витамины (В1, В6 и В12) или поликомпонентные препараты Комплигам В, Нейробион, Мильгамма длительным курсом (до 2 месяцев). При наличии сосудистых нарушений назначаются венотоники (Троксевазин, Детралекс).
В ряде случаев качестве вспомогательного метода эффективно использование специальных устройств — ортопедических корсетов/ воротников, что позволяет провести фиксацию позвоночника шейного отдела в необходимом положении, облегчая тем самым симптоматику и предупреждая возможные осложнения.
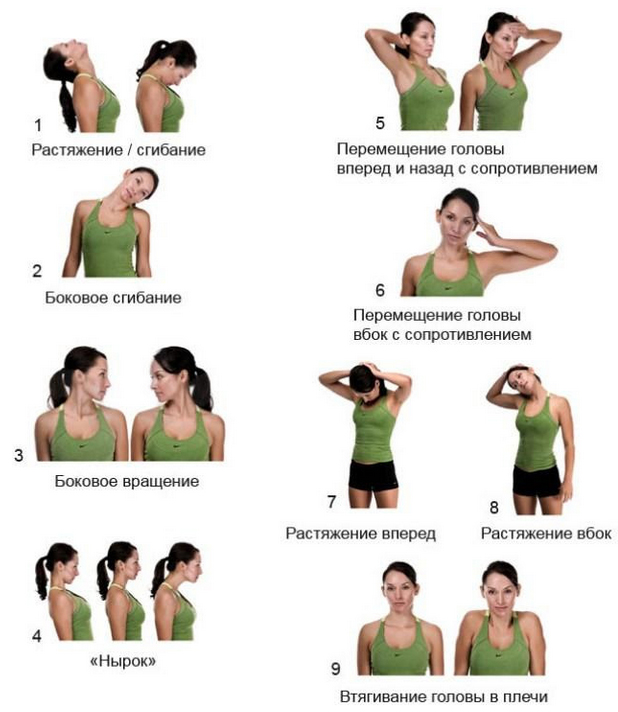
Лечение нестабильности шейных позвонков также базируется на комплексе ЛФК (лечебной физкультуры). Упражнения подбираются индивидуально для каждого пациента в зависимости от конкретной причины, лежащей в основе нестабильности, а также от общего состояния позвоночника. Комплекс специальных упражнений позволяет стабилизировать позвоночные сегменты и возвратить их в физиологичное положение, снизить болевой синдром, нормализовать кровоснабжение.
Нестабильность позвонков причины, симптомы, методы лечения и профилактики
Нестабильность позвонков — патологическое состояние, сопровождающееся дискомфортом в пораженной области позвоночника. Оно вызвано растяжением связок, дегенеративными изменениями межпозвонковых дисков, слабостью мышечного корсета и другими причинами. Болезнь может развиваться в любом возрасте. Если своевременно не обратиться к врачу-вертебрологу, то нестабильность позвонков приведет к серьезным последствиям. При сдавливании спинного мозга заболевание грозит инвалидизацией.
Симптомы нестабильности позвонков
Патология характеризуется такими симптомами:
- болевые ощущения в пояснице, усиливающиеся при поворотах и наклонах туловища
- ощущение тяжести
- мышечно-тонический синдром
- хруст суставов
- синдром позвоночной артерии
- частые головные боли
- головокружения
- тошнота
- неврологические нарушения
- инфекции
- снижение слуха и зрения
- кривошея у детей
Нестабильность позвонков шейного отдела позвоночника приводит к нарушению сна, напряжению мышц и боли в шее. Она нередко провоцирует смещение позвонков. В результате болезни тонус шейных мышц повышается, они быстро перенапрягаются и устают. Со временем мышцы становятся слабыми, при прощупывании человек ощущает боль.
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Причины
Нестабильность позвонков возникает на фоне следующих причин:
- травмы спины различного происхождения
- оперативное вмешательство на позвоночнике и спинном мозге
- слабый или недоразвитый суставно-связочный аппарат
- остеохондроз
- чрезмерные физические нагрузки
- возрастные изменения
- гипертрофия фасеточных суставов
Нестабильность позвонков поясничного отдела позвоночника может возникнуть на фоне компрессионных переломов, опухолей и межпозвоночной грыжи. В грудном отделе подвижность позвонков наблюдается крайне редко.
Виды нестабильности позвонков
Врачи выделяют 4 вида нестабильности позвонков:
- посттравматическая — появляется в результате вывихов или переломов
- дегенеративная — происходят дегенеративные изменения в позвоночнике вследствие других болезней
- послеоперационная — возникает на фоне сильных нагрузок на спину в реабилитационный период после операции
- диспластическая — появляется при патологии соединительной ткани связок, суставов и позвонков
Диагностика
В первую очередь необходимо сдать рентген. Более информативным диагностическим методом называют МРТ. Он позволяет определить степень повреждения дисков и спинного мозга. Также врач может провести тест на нестабильность позвоночника в лежачем положении. Пациент должен лечь на живот, тело при этом находится на столе, бедра свисают, а стопы упираются в пол. Далее доктор совершает пальпацию и спрашивает о появлении болевых ощущений. Положительным считается тест, если боль возникла во время отдыха и исчезла при напряжении спины.
При подозрении на остеопороз врачи назначают денситометрию. Процедура помогает определить плотность костей. Для диагностики нестабильности позвонков в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Заболевания опорно-двигательной системы лечит ортопед. Он поставит диагноз, назначит эффективное комплексное лечение и скорректирует его при необходимости. Также для лечения болезни можно обратиться к неврологу или травматологу-ортопеду.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение нестабильности позвонков
При заболевании назначают обезболивающие препараты и противовоспалительные нестероидные средства. Также в курс лечения включают хондропротекторы. В тяжелых случаях не обойтись без новокаиновых блокад. Полезно при патологиях опорно-двигательного аппарата внутрисуставное введение ферматрона.
Эффективно при нестабильности позвонков выполнять упражнения ЛФК. Помимо приема медикаментов врачи рекомендуют мануальную терапию, лечебных массаж и физиопроцедуры. Хорошо себя зарекомендовали электрофорез, ультразвуковое лечение, иглорефлексотерапия и биоакупунктура. Для улучшения кровообращения применяют гирудотерапию. Кроме того, больной должен носить ортопедический фиксирующий корсет. Процедуры следует проходить 2-3 раза в неделю. Лечение длится от 3 до 6 недель.
Современной методикой лечения нестабильности позвонков считается кинезиология. С ее помощью можно безболезненно восстановить смещенный позвонок. Во время сеанса врач вытягивает позвоночник, позвонки принимают нормальное положение.
Если традиционное лечение не принесло положительного результата, требуется оперативное вмешательство. Врач фиксирует нестабильные позвонки с помощью имплантов или других металлоконструкций. Такую методику использует при наличии подвывихов позвонков, частых рецидивах патологии и неврологических симптомах.
Для лечения нестабильности позвонков в сети клиник ЦМРТ применяют разные методы:
Нестабильность шейного отдела позвоночника – лечение в Челябинске

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Нестабильность шейного отдела позвоночника это патологическая излишняя подвижность позвонков в шейном отделе позвоночника, которая возникает на фоне нарушенного соотношения их суставных поверхностей и измененного тонуса связочно-мышечного каркаса.
Удержание позвонков в определенном положении, а так же препятствие соскальзывание суставной поверхности одного относительно другого, формируется за счет связок и мышц, которые расположены в данной области.
Нестабильность шейного отдела позвоночника у детей может стать основой для возникновения не только основных симптомов данного процесса, но и способствовать развитию другой патологии опорно-двигательного аппарата, например остеохондроз.
Нестабильность шейного отдела позвоночника то признак смещения позвонков и слабости связочного аппарата.
Основными видами нестабильности будут: дегенеративная чаще развивается на фоне остеохондроза, посттравматическая, послеоперационная и диспластическая. Нестабильность шейного отдела позвоночника у детей чаще формируется в результате перенесенной травмы, например родовой (излишнее натяжение за головку).

Очень часто нестабильность шейного отдела позвоночника может быть скрытой и обнаруживается только при случайном рентгенологическом исследовании, например при остеохондрозе.
Симптомы
Боли в области шеи и лопаток, напряжение мышц, ограничение подвижности в области шейного отдела позвоночника, чувство смещения позвонков относительно друг друга, скорее всего, у вас нестабильность шейного отдела позвоночника.

Симптомы так же могут быть и выраженный спазм мышц, дискомфорт или неприятные ощущения в области шеи, снижение активности суставов, прострелы и онемение конечностей, головные боли (симптом позвоночной артерии).
Нестабильность шейного отдела позвоночника: симптомы основаны на состоянии повышенного тонуса мышц, нарушения кровоснабжения и излишней патологической подвижности суставных поверхностей позвонков.
Нарушается сон, появляется эмоциональная лабильность, сонливость, нарушение зрения или слуха, нарушение походки.
Выставлен диагноз: «нестабильность шейного отдела позвоночника», лечение должно быть незамедлительным и консервативным.
Нестабильность шейного отдела у детей
Нестабильность шейного отдела у детей это проявление перенесенной травмы, операции или диспластических процессов данной области. Чрезмерная нагрузка может спровоцировать спазм мышц шеи и это приведет к смещению суставных поверхностей позвонков относительно друг друга, что и приведет к формированию состояния «нестабильность шейного отдела».
Лечение у детей проводят консервативным путем, целью которого является снятие спазма и улучшение кровоснабжение в области шеи. Даже в молодом возрасте может сформироваться дегенеративное поражение межпозвонковых суставов, что и послужит провокатором в развитии нестабильности.
Нестабильность шейного отдела лечение
Нестабильность шейного отдела позвоночника – лечение должно включать методы физиотерапии и массажа. Физиотерапия является совершенно безболезненной, эффективной и современной. Улучшение питания мышечных волокон, их расслабление приведут к устранению основных симптомов заболевания, которые затрудняют повседневную жизнь.
Прием лекарств , проведение операции у людей с диагнозом «нестабильность шейного отдела» – лечение малоэффективное, поскольку восстановительный период очень длительный, эффективность низкая, а самое главное такой метод применим не у каждого. Золотой « таблеткой» является комплексный подход, который включает проведение методов физиотерапии и массажа.


