Плоскоклеточный рак шейки матки
Плоскоклеточный рак или карцинома шейки матки — это опухоль, которая развивается из эпителия, выстилающего цервикальный канал и влагалищную часть шейки матки — эндо- и эктоцервикс соответственно. Данное новообразование занимает первое место среди всех злокачественных заболеваний данного органа — до 80% всех случаев. По частоте встречаемости в общей структуре всех онкологических патологий плоскоклеточный рак шейки матки находится на пятой позиции. Пик заболеваемости приходится на возраст 30-34 года.
Этиопатогенез
В настоящее время достоверно установлено, что плоскоклеточный рак шейки матки имеет вирусную природу. Заболевание вызывается онкогенными штаммами вируса папилломы человека (ВПЧ) 16 и 18. Инфицирование происходит при половом контакте. Однако наличие у женщины вируса не обязательно приводит к плоскоклеточной карциноме. В абсолютном большинстве случаев ВПЧ самостоятельно элиминируется (удаляется) из организма через несколько лет. Кроме того, возможно бессимптомное носительство, которое никак не проявляется.
Дополнительными факторами, которые благоприятствуют развитию плоскоклеточного рака шейки матки являются:
- Отказ от использования барьерных методов контрацепции.
- Частая смена половых партнеров.
- Курение.
- Раннее начало половой жизни.
- Иммунодефицитные состояния.
Среди врачей встречается мнение, что развитию плоскоклеточного рака шейки матки могут способствовать инфекции, передающиеся половым путем. Однако в настоящее время убедительных данных в пользу этой теории не получено.
Предраковые состояния
В подавляющем большинстве случаев плоскоклеточному раку предшествуют предраковые состояния, которые проявляются определенными морфологическими изменениями со стороны клеток, но еще не представляют угрозы для здоровья женщины. Такие изменения называют дисплазией. Их можно разбить на три группы в зависимости от того, какую часть шейки занимает измененный эпителий:
- CIN I или дисплазия умеренной степени. Стенка поражена менее одной трети. Данный вид редко переходит в злокачественную опухоль. Чаще эти изменения проходят самостоятельно, поэтому женщинам с CIN I не требуется лечение, а показано медицинское наблюдение.
- CIN II или тяжелая дисплазия. Занимает до двух третей стенки шейки матки. Характеризуется более частым переходом в плоскоклеточный рак.
- CIN III или карцинома in situ (на месте) — локализованный рак. В этом случае дисплазия занимает всю толщу органа и по сути представляет собой ограниченный очаг злокачественного новообразования.
В редких случаях плоскоклеточный рак развивается de novo, то есть без предшествующих патологических изменений.
Клинические проявления
Симптоматика плоскоклеточного рака шейки матки проявляется «контактными» кровотечениями из половых путей. Они могут возникать после влагалищного исследования, введения свечей, полового контакта и других механических воздействий на шейку матки. В некоторых случаях возможно появление цикличных или нецикличных кровотечений из половых путей и водянистых белых выделений. Дополнительно отмечаются боли и жжение в области промежности.
При прорастании рака шейки матки в смежные органы, может нарушаться их функция. Например, при поражении толстого кишечника или мочевого пузыря отмечаются боли в животе, затруднение мочеиспускания и дефекации. Возможно увеличение лимфоузлов в случае их метастатического поражения. Если к раку шейки матки присоединяется инфекция, могут наблюдаться мутные выделения с неприятным запахом.
Описанные симптомы развиваются при плоскоклеточном раке на поздних стадиях. Начальные формы заболевания часто никак не проявляют себя, что затрудняет раннюю диагностику и снижает эффективность лечения.
Классификация
Существует несколько подходов к систематизации плоскоклеточного рака шейки матки. Международная морфологическая классификация разделяет карциному на несколько подтипов: базалоидный, веррукозный, неороговевающий, плоский ороговевающий рак шейки матки и др.
По степени развития опухолевых клеток выделяют низкодифференцированный, умереннодифференцированный и высокодифференцированный типы плоскоклеточного рака.
Также существует классификация, которая основывается на особенностях роста и распространения опухолевого процесса:
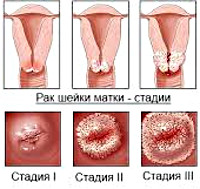
- Первая стадия характеризуется плоскоклеточной карциномой, ограниченной шейкой матки.
- При второй стадии рака образование выходит за пределы органа, но не достигает стенок таза. Либо же опухоль прорастает во влагалище, но не достигает его нижней трети.
- При третьей стадии поражаются тазовые стенки либо нижняя часть влагалища. При ректальном пальцевом исследовании отсутствует «свободное место» между новообразованием и внутренней поверхностью таза — все пространство занимает опухолевый процесс.
- На четвертой стадии плоскоклеточный рак прорастает в смежные органы — прямую кишку или мочевой пузырь.
Данная классификация также учитывает метастазы в лимфатических узлах и других органах, таких как матка, кости, легкие и др. Их наличие всегда говорит от 4 стадии заболевания.

Диагностика
Основным методом в диагностике плоскоклеточного рака шейки матки является морфологическое исследование опухоли. Именно оно позволяет точно определить тип новообразования и другие особенности, которые могут сыграть важную роль в выборе метода лечения.
Для получения образца ткани используют выскабливание шейки матки или конизацию — резекцию ее участка. Перед этим проводится гинекологический осмотр пациентки — выполняется влагалищное исследование, пальпируется матка и придатки. Среди других методов диагностики применяются:
- Ультразвуковое исследование малого таза, брюшной полости и забрюшинного пространства.
- Магнитно-резонансная томография (МРТ) с контрастированием или без него.
- Позитронно-эмиссионная компьютерная томография (ПЭТ-КТ).
- Рентгенография органов грудной клетки.
- При подозрении на поражение мочевого пузыря или прямой кишки назначают цистоскопию и ректороманоскопию.
- При подозрении на метастазы костей проводится рентгенологическая диагностика или сцинтиграфия.
Компьютерную томографию (КТ) для выявления первичного очага плоскоклеточного рака используют редко ввиду ее низкой информативности. Однако это исследование может назначаться с целью диагностики отдаленных метастазов. В частности, плоскоклеточный рак может распространяться на головной мозг, органы брюшной полости и т.д. В этих случаях информативность КТ будет достаточно высокой.
Для исследования общего состояния женщины проводят ряд лабораторных исследований: общий анализ крови, мочи, биохимический анализ крови, коагулограмма, анализ на антиген плоскоклеточного рака (SCC) и др.
Лечение
Главная роль в лечении плоскоклеточной карциномы отводится хирургическим методам. Наибольше популярностью пользуются следующие виды операций:
- Конизация шейки матки. Используется при начальных стадиях заболевания. Для того чтобы удалить очаги плоскоклеточного рака шейки матки, хирург выполняет резекцию части органа в форме конуса — отсюда и название операции. После проводится выскабливание цервикального канала, а по показаниям — полости матки. Удаленные ткани отправляются на гистологическое исследование. Если в краях резецированного участка и соскобе нет опухолевых клеток, операцию можно считать успешной.
- Трахелэктомия — это полное удаление шейки матки и верхней части влагалища. Используется в случае, если размеры опухоли не превышают 2 см и пациентка желает сохранить репродуктивную функцию.
- Экстирпация. В случае плоскоклеточного рака размером более 3-4 см, как правило, проводится расширенная экстирпация — удаляется матка, верхняя часть влагалища, шейка матки и придатки. В некоторых случаях возможно сохранение яичников.
Для лечения новообразования также используют лучевую терапию. Она бывает дистанционная и контактная (брахитерапия). В первом случае источник облучения располагается на расстоянии от пациентки, во втором — вводится в половые органы. Данный метод может использоваться после проведения хирургической операции по удалению плоскоклеточного рака или как самостоятельный вид лечения. В случае назначения после операции, продолжительность лучевой терапии должна составлять не более двух месяцев, чтобы избежать осложнений. Химиотерапия плоскоклеточного рака шейки матки проводится в сочетании с хирургическим лечением или лучевой терапией. При значительном распространении опухоли, когда эффективное лечение провести невозможно, составляется план паллиативной помощи.

Медицинское наблюдение после лечения
Пациенткам после лечения плоскоклеточного рака или карциномы шейки матки рекомендованы регулярные гинекологические осмотры, цитологический анализ, ультразвуковое исследование. Данные процедуры следует выполнять каждые три месяца на протяжении первых двух лет, каждые шесть месяцев в течение третьего и четвертого года и затем ежегодно. Каждый год выполняется рентгенография грудной клетки. Если при проведении цитологических анализов шейки матки выявляются патологические клетки, следует провести биопсию для диагностики рецидива рака. При наличии показаний выполняется МРТ или КТ. Также следует помнить, что плоскоклеточный рак ассоциирован с увеличение концентрации белка SCC в крови. Определение его уровня может применяться для динамического состояния за пациенткой.
Профилактика
Снизить риск развития заболевания можно при соблюдении принципов здорового образа жизни, отказа от беспорядочных половых связей и при применении барьерных методов контрацепции.
Кроме того, существует и специфический метод профилактики плоскоклеточного рака шейки матки — вакцина против ВПЧ 6, 11, 16, 18-го типов. При проведении исследований была отмечена эффективность близкая к 100%, а результат сохранялся в течение пяти лет (более длительного контроля за состоянием женщин не проводилось). Однако вакцинопрофилактика не отменяет регулярного обследования, так как плоскоклеточный рак шейки матки может развиваться и по другим причинам.
Для того чтобы контролировать состояние репродуктивной системы и своевременно выявлять различные заболевания, в том числе рак шейки матки, необходимо постоянно посещать гинеколога и проходить цитологическое исследование (или скрининг) эпителия на наличие атипичных клеток. Получить образец материала можно при помощи кольпоскопии. Эта процедура безболезненна и не занимает много времени.
Плоскоклеточный рак шейки матки
Плоскоклеточный рак шейки матки – злокачественная неоплазия, формирующаяся из клеток плоского эпителия, приобретающих различную степень атипии. Плоскоклеточный рак шейки матки может носить «немое» течение. В клинически выраженных случаях проявляется кровянистыми выделениями, белями разного характера, при запущенном онкопроцессе – болями в области таза, нарушением функции мочевого пузыря и прямой кишки. Патология диагностируется по данным вагинального осмотра, ПАП-теста, кольпоскопии, биопсии, определения уровня онкомаркера SCС в крови. Методы лечения плоскоклеточного РШМ – хирургические вмешательства (конизация шейки матки, трахелэктомия, гистерэктомия), химиолучевая терапия.
Общие сведения
Плоскоклеточный рак шейки матки – гистологическая разновидность цервикального рака, происходящего из многослойного плоского эпителия, выстилающего влагалищную часть шейки матки. В структуре инвазивного РШМ данный гистологический тип диагностируется в 70-80% случаев, в 10-20% встречается аденокарцинома шейки матки, в 10% – низкодифференцированный рак, прочие злокачественные опухоли шейки матки составляют менее 1%. Максимальная заболеваемость плоскоклеточным раком шейки матки приходится на женщин в возрасте 40-60 лет. Длительный период «немого» течения приводит к тому, что свыше 35% случаев плоскоклеточного рака шейки матки диагностируется уже в запущенной стадии, что оказывает негативное влияние на прогноз и исход заболевания. Разработка стратегии профилактики и проведение массового скрининга женского населения на РШМ являются приоритетными задачами практической гинекологии и онкологии.

Причины плоскоклеточного рака шейки матки
Однозначные причины возникновения плоскоклеточного рака шейки матки не определены, однако на современном этапе достаточно хорошо изучены факторы, запускающие процесс малигнизации многослойного плоского эпителия. В первую очередь, к таким факторам принадлежит вирус папилломы человека (HPV), главным образом 16 и 18 типов, реже – 31 и 33 типов. В большинстве случаев при плоскоклеточном раке шейки матки идентифицируется HPV-16. Среди других вирусных агентов, передаваемых половым путем, роль онкогенов могут играть вирус простого герпеса II типа, цитомегаловирус и др. Фоновыми процессами, при которых в дальнейшем может развиваться плоскоклеточный рак шейки матки, служат эрозия, эктропион, полип цервикального канала, лейкоплакия, цервицит и др.
Кроме этого, клеточному перерождению способствуют и другие факторы: гормональные расстройства, курение, прием иммуносупрессоров (глюкокортикостероидов, цитостатиков), иммунодефицит. Определенную негативную роль играет травматизация шейки матки при многократных родах, установке ВМС, проведении оперативных вмешательств: абортов, диагностических выскабливаний, диатермокоагуляции и диатермоконизации и пр. В группу риска по возникновению плоскоклеточного рака шейки матки входят женщины, рано начавшие сексуальную жизнь, часто меняющие половых партнеров, пренебрегающие методами барьерной контрацепции, перенесшие ЗППП.
Классификация плоскоклеточного рака шейки матки
Внутри рассматриваемого гистологического типа выделяют плоскоклеточный с ороговением и плоскоклеточный без ороговения РШМ. В микроскопическом отношении плоскоклеточный ороговевающий рак шейки матки отличается наличием признаков кератинизации клеток – «раковых жемчужин» и кератогиалиновых гранул. Эпителиальные клетки аномально крупные, плеоморфные, с неровными контурами. Митотические фигуры представлены скудно. В препаратах неороговевающего плоскоклеточного рака шейки матки отсутствуют кератиновые «перлы». Раковые клетки преимущественно крупные, полигональной или овальной формы. Отмечается их высокая митотическая активность. Степень дифференцировки РШМ может быть высокой, умеренной или низкой.
С учетом направления опухолевого роста различают экзофитную, эндофитную и смешанную формы плоскоклеточного рака шейки матки. Язвенно-инфильтративная форма характерна для запущенных стадий РШМ; обычно она формируется при распаде и некрозе эндофитно растущей опухоли.
В своем развитии РШМ проходит четыре клинических стадии. Также выделяют нулевую, или начальную стадию (внутриэпителиальный рак), при которой поражаются только клетки покровного эпителия без инвазии в базальную пластинку. Первая стадия подразделяется на два периода: микроинвазивный рак с глубиной проникновения в строму до 3 мм (стадия 1А) и инвазивный рак с инвазией более 3 мм (стадия 1В). Признаком второй стадии служит распространение опухолевого процесса на тело матки. Третью стадию РШМ характеризует прорастание опухоли в малый таз; при сдавлении или обтурации мочеточника развивается гидронефроз. В течение четвертой стадии отмечается инвазия в прямую кишку и крестец, распад опухоли, появление отдаленных метастазов.
Симптомы плоскоклеточного рака шейки матки
В нулевой и 1А стадии клинические проявления РШМ, как правило, отсутствуют. В этот период диагностика плоскоклеточного рака шейки матки возможна во время планового обследования у врача-гинеколога. В дальнейшем, по мере углубления инвазии и экспансивного роста опухоли появляется характерная патологическая триада: бели, кровотечения и болевой синдром. Выделения из половых путей могут иметь различный характер: быть серозными прозрачными или с примесью крови (в виде «мясных помоев»). В случае присоединения инфекции или распада опухолевого узла бели могут приобретать мутный, гноевидный характер и зловонный запах.
Кровотечение из половых путей при плоскоклеточном раке шейки матки различаются своей интенсивностью – от мажущих выделений до ациклических или менопаузальных кровотечений. Чаще кровотечения имеют контактное происхождение и провоцируются гинекологическим осмотром, половым актом, спринцеванием, натуживанием при дефекации.
Болевой синдром при плоскоклеточном раке шейки матки также может носить различную выраженность и локализацию (в области поясницы, крестца, промежности). Как правило, он свидетельствует о запущенности онкопроцесса, прорастании параметральной клетчатки и поражении поясничных, крестцовых или копчиковых нервных сплетений. При прорастании рака в соседние органы могут отмечаться дизурические расстройства, запоры, образование мочеполовых свищей. В терминальной стадии развивается раковая интоксикация и кахексия.
Диагностика плоскоклеточного рака шейки матки
Клинически «немые» формы плоскоклеточного рака шейки матки можно обнаружить при проведении кольпоскопии или по результатам цитологического ПАП-мазка. Важную роль в диагностике играет тщательно собранный гинекологический анамнез (количество сексуальных партнеров, родов, абортов, перенесенные ЗППП), а также обнаружение высокоонкогенных штаммов ВПЧ в исследуемом соскобе методом ПЦР.
При осмотре в зеркалах плоскоклеточный рак шейки матки определяется в виде папилломатозного или полиповидного разрастания либо язвенного образования. Эдофитные опухоли деформируют шейку матки, придавая ей бочкообразную форму. При контакте новообразование кровоточит. Для определения стадии онкозаболевания и исключения метастазов в органы малого таза проводится двуручное влагалищное и влагалищно-прямокишечное исследование. Во всех случаях обнаружения патологически измененной шейки матки в обязательном порядке проводится расширенная кольпоскопия, забор мазка на онкоцитологию, прицельная биопсия и выскабливание цервикального канала. Для морфологического подтверждения диагноза биоптат и соскоб направляются на гистологическое исследование.
Определенную информативность имеет определение уровня SCC (маркера плоскоклеточного рака) в сыворотке крови. Методами уточняющей диагностики плоскоклеточного рака шейки матки, призванными оценить степень распространенности неоплазии и помочь в выборе оптимального метода лечения пациентки, служат трансвагинальное УЗИ, КТ или МРТ малого таза, экскреторная урография, рентгенография легких, цистоскопия, ректороманоскопия.
Лечение плоскоклеточного рака шейки матки
При плоскоклеточном раке шейки матки может использоваться хирургическое, лучевое, химиотерапевтическое и комбинированное лечение. Выбор того или иного метода либо их сочетаний определяется распространенностью и морфологическим типом опухоли, а также возрастом и репродуктивными планами пациентки.
При стадиях 0 – IA у пациенток детородного возраста выполняется конизация или ампутация шейки матки. На стадиях IB-II оптимальный объем вмешательства – гистерэктомия с верхней третью влагалища, иногда требуется проведение неоадъювантной химиотерапии; в постменопаузе показана пангистерэктомия – удаление матки с аднексэктомией. При III–IV стадиях плоскоклеточного рака шейки матки стандартом является химиолучевая терапия (лучевое лечение + цисплатин), однако некоторые авторы допускают потенциальную возможность оперативного лечения. При поражении мочеотводящих путей может потребоваться проведение стентирования мочеточника.
В функционально неоперабельных случаях, обусловленных сопутствующими заболеваниями, назначается внутриполостная лучевая терапия. При рецидивах РШМ показано выполнение экзентерации малого таза, проведение паллиативной химиолучевой и симптоматической терапии.
Прогноз и профилактика
По окончании лечения динамическое наблюдение за пациенткой производится ежеквартально в течение первых 2-х лет, а затем раз в полгода до 5-летнего срока. Если плоскоклеточный рак шейки матки обнаружен на нулевой стадии, то своевременно проведенное лечение дает шансы на практически 100% выздоровление. Процент безрецидивной пятилетней выживаемости при РШМ I стадии составляет 85%, II стадии – 75%, III – менее 40%. При IV стадии заболевания можно говорить лишь о продлении жизни, но не излечении. Рак культи шейки матки развивается менее чем у 5% пациенток.
Профилактика плоскоклеточного рака шейки матки заключается в проведении массового и регулярного цитологического скрининга женского населения, диспансеризации женщин, имеющих фоновые и предраковые заболевания шейки матки. Большую превентивную роль играет отказ от курения, предупреждение ЗППП и проведение профилактический вакцинации против РШМ в подростковом возрасте.
Плоскоклеточный рак шейки матки

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 14.11.2019
- Время чтения: 1 mins read
Плоскоклеточный рак (карцинома) разрастается из плоского эпителия, которым покрыта часть шейки матки, выступающая в просвет половых путей (эктоцервикс). Заболевание очень распространено. На него приходится до 80% случаев новообразований репродуктивной сферы, а среди онкопатологий половых органов у женщин оно занимает второе место, уступая только новообразованиям молочной железы.
Плоскоклеточный рак очень опасен, поскольку прорастает вглубь тканей, распространяется на соседние органы и дает отдаленные метастазы.
Причины возникновения
- Заражение папилломавирусной инфекцией, передаваемой половым путем. Болезнь вызывают онкогенные разновидности (штаммы) вируса папилломы человека (ВПЧ). Вначале у женщины возникает дисплазия – предраковое поражение слизистой оболочки шейки, сопровождающееся появлением белых пятен. Без лечения предрак переходит в начальную стадию рака – карциному in situ, а потом в агрессивный инвазивный вариант, распространяющийся на другие органы и дающий метастазы.
- Нелеченные патологии шейки – эрозии, псевдоэрозии, выворот тканей (эктропион), генитальные бородавки (кондиломы).
- Лейкоплакия и эритроплакия – предраковые поражения слизистой, проявляющиеся белыми или ярко-красными пятнами на её поверхности. Эти болезни в основном возникают у немолодых женщин.
- Перенесенные аборты, проведенные с использованием расширителей, раздвигающих цервикальный канал и травмирующих его ткани.
- Запущенные воспалительные процессы – воспаление шейки (цервицит), её слизистой (экзоцервицит), цервикального канала, соединяющего маточную полость и влагалище (эндоцервицит).
- Воспалительные процессы в половых путях (кольпиты), спровоцированные патогенной флорой, в т.ч. микроорганизмами, вызывающими венерические инфекции.
К онкопатологии также могут привести наследственная предрасположенность, гормональные сбои, сниженный иммунитет, беспорядочная половая жизнь без применения барьерных методов защиты, курение.


Каким бывает плоскоклеточный рак шейки матки
Карциномы различают по степени дифференцированности. Чем она выше, тем больше раковые клетки приближены к здоровым и тем менее агрессивен патологический процесс. По этому показателю плоскоклеточный рак делится на 3 вида:
- Высокодифференцированный (G1) – состоит из клеток, близких по строению к нормальным. Новообразование достаточно медленно растет и поздно метастазирует. Прогноз лечения при раннем обнаружении болезни достаточно хороший.
- Умеренно дифференцированный (G2) – клетки этих карцином меньше похожи на нормальные, а сама онкопатология более агрессивна.
- Низкодифференцированный (G3) – самый опасный. Быстро прорастает в соседние органы и дает множественные метастазы.
Плоскоклеточные новообразования шейки матки различаются по направлению роста:
- Экзофитные – растут вверх с поверхности эктоцервикса. Такой узел может иметь вид бородавки или нароста.
- Язвенно-инфильтративные, или эндофитные – выглядят как язва на поверхности слизистой. Могут возникать при распаде экзофитного узла.
Плоскоклеточный рак делится на несколько типов, каждый из которых имеет свои особенности, строение и агрессивность:
- Ороговевающий – высокодифференцированный, имеющий особые злокачественные комплексы, которые прорастают в ткани и разрушают их. Своё название патология получила из-за наличия в очагах рака ярко-розовых плотных включений, похожих на кусочки рога, которые называют «раковыми жемчужинами». Онкопатология с ороговением относительно медленно развивается и метастазирует.
- Неороговевающий – более агрессивный вариант, клетки которого разнородны и неправильно развиты. Карцинома без процессов ороговения рано разрушает ткани и дает метастазы по всему организму. Прогноз напрямую зависит от времени обнаружения.
- Железисто-плоскоклеточный – содержит клетки плоского эпителия, покрывающего поверхность эктоцервикса, и цилиндрического, находящегося в цервикальном канале.
- Базалоидный – достаточно редкий, отличающийся низкой агрессивностью. Растёт относительно медленно и поздно дает метастазы.
- Кондиломатозный. Напоминает бородавку (кондилому). Поскольку по внешнему виду невозможно определить, какой нарост имеется на слизистой, все подозрительные очаги с эктоцервикса удаляют из-за потенциальной злокачественности. Такие карциномы растут достаточно медленно, но при несвоевременном удалении могут возникать снова (рецидивировать).
- Папиллярный – отличается наличием сосочков на поверхности опухолевого узла. Имеет среднюю степень злокачественности, но может быстро прорастать вглубь тканей, разрушая сосуды и приводя к кровотечениям.
- Веррукозный (бородавчатый) – имеет на поверхности бородавчатые наросты. Медленно растет и метастазирует.
- Лимфоэпителиомоподобный – содержит не только клетки эпителия, но и лимфатическую ткань. Достаточно агрессивен и быстро дает метастазы.
- Мелкоклеточный – состоит из мелких слабо дифференцированных клеток. Быстро растет и дает метастазы.
- Полиморфноклеточный, состоящий из нескольких разновидностей злокачественных клеток. Может иметь разную степень агрессивности.
Все эти типы карцином опасны, поскольку могут быстро увеличиваться, прорастать в соседние органы, давать метастазы и приводить к неблагоприятному исходу.
Стадии развития рака шейки матки
Классификация этой онкопатологии проводится по системе TNM, в которой буква T характеризует опухоль, N – поражение лимфоузлов, а M – наличие метастаз.
| Обозначение | Стадия процесса | Что означает |
| Т0 | – | Патологический очаг не определяется |
| Нулевая – диагноз ставится во время лабораторной диагностики | ||
| Tis (Карцинома in situ) | Злокачественные клетки ещё не распространились за пределы слизистой оболочки. Это начальная интраэпителиальная стадия рака | |
| 1 A стадия – выявляется только при лабораторной диагностике | ||
| Т1а | IA | Микроинвазивный рак, который только вышел за пределы слизистой |
| Т1а1 | IA1 | Патологический очаг имеет размер не более 3 см в глубину и 7 мм в длину |
| Т1а2 | IA2 | Образование глубиной не более 5 мм и длиной не более 7 мм |
| 1B – начиная с нее, новообразования видны при осмотре | ||
| Т1в1 | IB1 | Новообразование размером не более 4 см и глубиной не более 5 мм |
| T1b2 | IB2 | Патологический очаг превышает размером 4 см и имеет глубину более 5 мм |

Стадирование рака шейки матки
Для классификации рака применяют и другие обозначения:
- М0 – нет метастазирования.
- М1 – имеются метастазы.
- N0 – лимфоузлы не поражены.
- N1 – в лимфоузлах имеются злокачественные клетки.
- NX – оценить состояние лимфоузлов невозможно.
Симптомы плоскоклеточного рака шейки матки
Вначале заболевание практически не дает симптомов. Жалобы на выделения и дискомфорт при половых контактах, как правило, обусловлены имеющимися патологиями, на фоне которых развилась болезнь.
По мере увеличения и углубления очага появляется типичный симптом болезни – контактные кровотечения. Это выделение небольшого объема крови после интимной близости, физической нагрузки, спринцевания, натуживания. В дальнейшем кровь может появляться без каких-либо причин.
Изменяется характер вагинальных выделений, которые становятся обильными с прожилками крови. В дальнейшем бели приобретают вид мясных помоев. При распаде злокачественного очага и присоединении инфекции они становятся гнойными с неприятным гнилостным запахом.
У женщины возникают кровотечения в период между месячными (ациклические). Во время менопаузы может наблюдаться кровянистая «мазня».

Кровянистые выделения
Впоследствии присоединяются боли в крестце, нижней части живота, поясничной области, заднем проходе. Возникают проблемы с оттоком мочи и дефекацией. Поражение нервов может вызвать болезненность в различных частях тела, особенно если в организме уже имеются метастазы.
У женщин с запущенным заболеванием происходит потеря веса, возникают признаки раковой интоксикации – тошнота, рвота, головные боли, головокружение, ухудшение общего состояния.
Диагностика плоскоклеточного рака шейки матки
С помощью различных методов диагностики можно обнаружить не только наличие карциномы, но и её размер, распространенность, метастазирования и осложнения. Для этого пациентке назначают:
- Мазок с цервикальной поверхности на цитологию по Папаниколау, выявляющий раковые и предраковые клетки. Диагностика дает возможность обнаружить заболевание в самом начале, поэтому мазок нужно сдавать периодически даже при отсутствии жалоб.
- Анализы на онкомаркеры SCC, Cyfra-21-1. В норме эти показатели не должны превышать: SCC – до 1,5 нг/мл, Cyfra-21-1 – до 3,3 нг/л. Более высокие уровни онкомаркеров указывают на вероятность онкопатологий шейки матки.
- Осмотр цервикальной слизистой в зеркалах выявляет новообразования, которые видны зрительно и относятся к стадии 1B и выше. Детально разглядеть эктоцервикс позволит кольпоскопия – осмотр слизистой при помощи прибора-видеокольпоскопа, вводимого в половые пути. Аппарат снабжен источником света и видеокамерой, передающей изображение на монитор. Такое исследование позволяет обнаружить небольшие очаги плоскоклеточного рака, не дающие симптомов.
- Проведение тестов с йодом и уксусной кислотой. Эти вещества, наносимые на поверхность эктоцервикса, позволяют выявить поражённые участки. В патологических очагах после обработки становятся заметны извитые сосуды, которые не успевают за ростом карциномы. Тестирование дает возможность более точно определить размеры патологического очага.
- Двуручное исследование позволяет врачу прощупать матку и придатки, выявив возможные метастазы. При заболевании врач обнаруживает уплотнения.
- Биопсия с гистологией – взятие кусочков ткани с подозрительных очагов для последующего анализа в лаборатории. При переходных формах онкологии, затрагивающих эктоцервикс и канал шейки матки, назначается выскабливание канала и клеточный анализ полученных тканей.
- УЗИ малого таза показывает состояние половой сферы и мочевого пузыря. Метод выявляет опухоли, их метастазы, пораженные лимфоузлы. При переходе онкологии на мочевыделительную систему дополнительно назначается УЗИ почек.
При возможном поражении прямой кишки пациентку отправляют на консультацию к проктологу.
Плоскоклеточный рак шейки матки
Среди разновидностей рака шейки матки плоскоклеточный встречается чаще всего, на его долю приходится 70-80% от всех случаев злокачественных образований шейки матки. Опухоль происходит из клеток плоского эпителия, который выстилает влагалищную часть шейки.
За последнее десятилетие заболеваемость увеличилась на 4,47%. Чаще всего заболевание диагностируется у женщин 30-49 лет, хотя появление пациенток более молодого возраста с таким диагнозом в последние годы становится все чаще.
Несмотря на то, что у большей части пациенток плоскоклеточному раку шейки матки предшествует дисплазия — предраковое состояние, которое можно выявить во время профилактического обследования, большинство женщин обращается к врачу, когда появились первые симптомы болезни, что ограничивает выбор метода лечения среди существующих сегодня методик. В редких случаях заболевание развивается de novo, когда предшествующие признаки отсутствуют.
Плоскоклеточный рак шейки матки
Причины
Основной причиной, способной запустить процесс озлокачествления многослойного плоского эпителия, выстилающего шейку матки, является определенный тип вируса папилломы человека. Большей частью речь идет о 16 и 18 штаммах, которые считаются высокоонкогенными. Попадая в организм половым путем, инфекция приводит к развитию воспалительного процесса, что способствует нарушению структуры клеток, также происходит угнетение иммунитета.
На развитие болезни также влияет множество факторов, при сочетании которых риск малигнизации увеличивается. Например, это могут быть:
- имеющиеся гормональные нарушения;
- иммунодефицитные состояния или прием иммуносупрессоров;
- травмы шейки матки (при абортах, родах и других травмирующих процедурах);
- наследственность;
- длительный бесконтрольный прием контрацептивов;
- наличие фоновых заболеваний: эктопии, лейкоплакии, эритроплакии, полипов, кондилом, а также фистулы, эктропион и др.
В группу риска входят пациентки, ведущие образ жизни с частой сменой половых партнеров, рано начавшие половые отношения, пренебрегающие средствами барьерной контрацепции. Существует версия, что на вероятность развития болезни влияют ранние (до 20 лет) или поздние (после 40 лет) роды.
Классификация плоскоклеточного рака шейки матки
Существуют разные подходы к классификации. В зависимости от морфологии внутри плоскоклеточного вида выделяется ороговевающий рак, при котором присутствуют признаки кератинизации клеток, и неороговевающий — без признаков кератинизации. По степени развития клеток рак, помимо умеренно- и высокодифференцированного, может быть низкодифференцированным, что важно при составлении прогноза плоскоклеточного рака шейки матки; при незрелых формах выживаемость ниже. Также опухоли можно разделить в зависимости от направления их роста: экзофитные, эндофитные и смешанные.
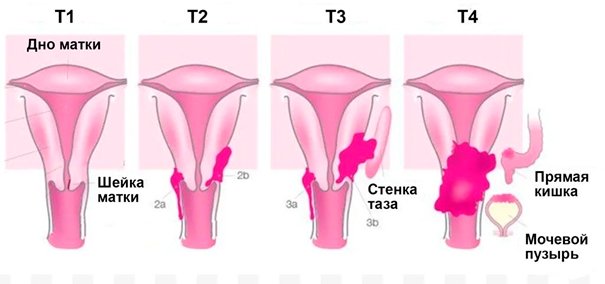
В основе классификации могут быть использованы особенности распространения опухоли. В соответствии с классификацией Международного противоракового союза и федерации акушеров и гинекологов, различают несколько стадий рака.
| Стадия рака | Особенности процесса |
|---|---|
| 0 — начальная (in situ) | внутриэпителиальный рак с поражением клеток покровного эпителия, но без инвазии в базальную пластинку; |
| I | процесс ограничен шейкой матки |
| II | процесс распространяется за пределы матки, но без перехода на стенки таза и поражения нижней 1/3 влагалища |
| III | распространение процесса на стенки таза и/или нижнюю треть влагалища и/или является причиной гидронефроза или нефункционирующей почки и/или поражение тазовых и/или парааортальных лимфатических узлов |
| IV | Опухоль, распространившаяся за пределы таза или прорастающая слизистую мочевого пузыря и/или прямой кишки и/или наличие отдаленных метастазов |
Симптомы
Для первой стадии или при микроскопическом плоскоклеточном раке шейки матки симптомы отсутствуют. Однако с увеличением инвазии появляются характерные признаки, среди которых основными являются:
- выделения — в виде прозрачных серозных или с примесью крови поначалу, на более поздних стадиях бели становятся мутными, гноевидными, со зловонным запахом;
- кровотечение — может быть в виде мажущих выделений или интенсивных, возможны ациклические или постменопаузальные кровотечения, а также контактные, возникающие при осмотре, спринцевании, половом акте и даже при натуживании;
- боли — разной интенсивности, они могут быть локализованы в зоне промежности, в поясничной области, в крестце, вызваны прорастанием опухоли в параметрий и поражением нервных сплетений.
На более поздних этапах присоединяются симптомы, связанные с поражением других органов. При прорастании органов мочевыведения появляются нарушения мочеиспускания, при поражении прямой кишки — запоры, возможно появление мочеполовых свищей.
Слабость, апатия, тошнота, повышение температуры, отсутствие аппетита, необъяснимая потеря веса — признаки интоксикации организма, появляющиеся на поздних этапах. Характерным симптомом терминальной стадии является кахексия — истощение.
Диагностика
При бессимптомном течении на ранней стадии плоскоклеточного рака шейки матки диагностика возможна при осмотре с использованием кольпоскопии — осмотр под микроскопом. Также используется цитологический метод диагностики – основной скрининговый метод ранней диагностики злокачественных образований шейки матки. Опухоль, видимую глазом, как правило, можно определить не ранее 1В стадии. В зависимости от степени распространения визуально рак может выглядеть в виде уплотнения, как полиповидное или папилломатозное разрастание, язвенный дефект.
Во всех случаях (при обнаружении очага изменений при кольпоскопии, цитологическом исследовании соскоба с шейки матки или визуальном осмотре) проводится биопсия для гистологической верификации. Лечение и прогноз при плоскоклеточном раке шейки матки основываются на результатах гистологии. При этом также учитывается степень распространенности процесса, для этого назначается ряд уточняющих обследований: УЗИ, томография, цистоскопия, ректороманоскопия, урография, остеосцинтиграфия и др. В нашей клинике пациентам доступны все современные методы диагностики, в том числе молекулярно-биологические и иммуноцитохимические методики.
Лечение
Выбор тактики лечения я подбираю, учитывая результаты диагностики. При внутриэпителиальном раке проводится конусовидная электроэксцизия шейки матки. При этом удаляется вся патологически измененная ткань в пределах здоровой ткани. Затем проводится выскабливание слизистой оставшейся части эндоцервикса. Выскабливание полости матки проводится по показаниям. Весь удаленный материал отправляется на гистологическое исследование. Операция считается радикальной, если в краях резекции и в соскобе, взятом из оставшейся части цервикального канала, при гистолоическом исследовании не будут обнаружены клетки опухоли.
При имеющихся у женщины сопутствующих заболеваниях органов репродуктивной системы и отсутствии репродуктивных планов рекомендовано проведение экстрафасциальной экстирпация матки I типа, при которой шейка матки удаляется по краю влагалища, шеечная фасция не отделяется от шейки и удаляется вместе с ней.
При глубине инвазии 3-5 мм рекомендована расширенная экстирпация матки II типа, при которой удаляются медиальные половины кардинальных и крестцово-маточных связок. Но при желании сохранить функцию репродукции редко, но возможно проведение широкой конизации с тазовой лимфаденэктомией. Также возможно проведение расширенной трахелэктомии — в этом случае удалению подлежит шейка матки, верхняя треть влагалища, тазовые лимфоузлы, а между маткой и влагалищем накладывается анастомоз.
При глубине инвазии опухоли более 5 мм (стадия 1В), если размеры опухоли не превышают 4 см (IIA-стадия плоскоклеточного рака шейки матки) проводится операция Вертгейма-Мейгса — экстрафасциальная экстирпация III типа, в ходе которой удалению подлежит матка с придатками, верхняя часть влагалища, тазовые лимфоузлы и кардинальные и крестцово-маточные связки от стенок таза. При метастазировании в тазовые лимфоузлы рекомендована поясничная лимфаденэктомия.
На более поздних стадиях плоскоклеточного рака шейки матки возможно проведение операции по удалению тазовых или поясничных узлов на первом этапе с последующим проведением химиолучевой терапии. В ряде случаев альтернативой химиолучевой терапии является экзентерация малого таза. Подобный подход также рекомендован при наличии свищей, при вовлечении в процесс рядом расположенных органов, но при отсутствии поражения метастазами стенок таза, брюшины, отдаленных органов.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Мой подход к лечению
В зависимости от стадии плоскоклеточного рака шейки матки лечение может быть как хирургическим, так и с использованием химиотерапии в сочетании с лучевой терапией. Если существуют показания к оперативному лечению, то я всегда отдаю предпочтение операции, позволяющей радикально удалить первичную опухоль. У пациенток, заинтересованных в сохранении функции репродукции, я стараюсь использовать органосохраняющие методики, если это возможно. При необходимости проведения лучевой терапии женщинам репродуктивного возраста может быть проведена транспозиция яичников.
При выполнении оперативного вмешательства я использую, как правило, лапароскопический доступ. Использование лапароскопии имеет целый ряд преимуществ:
- короткий период госпитализации;
- активизация больной возможна уже в первый день после операции;
- восстановление занимает около 2-4 недель.
Лапароскопическая операция, выполняемая с помощью эндоскопического оборудования последнего поколения, безопасна. Все манипуляции выполняются под контролем зрения, к тому же изображение зоны вмешательства, выводимое на монитор, проводится с увеличением в несколько раз, что повышает безопасность. Поэтому риск повреждения важнейших для организма структур или развития кровотечения в ходе оперативного вмешательства практически исключен.
Для максимального и бережного удаления окружающей органы клетчатки с лимфоузлами и сосудами я использую аппарат Thunderbeat (Olympus, Япония), сочетающий ультразвуковую и биполярную энергии, поэтому манипуляции проводятся при сухом операционном поле. Весь биологический материал удаляется из зоны вмешательства, предварительно помещенный в специальный контейнер, что исключает распространение опухолевых клеток на здоровые ткани. Существует множество приемов, используемых мной при проведении хирургического вмешательства, благодаря которым операция выполняется быстро и безопасно.
При необходимости проведения комбинированного лечения в нашей клинике также используется химиотерапия. В зависимости от целей она может быть неоадъювантной – назначаемой до операции для уменьшения размера опухоли, – или адъювантной – служащей для уничтожения оставшихся после операции опухолевых клеток и предотвращения рецидива заболевания. Химиотерапия в сочетании с лучевой терапией также может быть назначена в качестве самостоятельного метода лечения.
На какой прогноз можно рассчитывать?
Существующие сегодня методы лечения позволяют добиться полного излечения, если обратиться к врачу на ранней стадии заболевания. Учитывая бессимптомность на ранних стадиях, своевременно обнаружить плоскоклеточный рак шейки матки можно во время профилактического осмотра, который следует проходить ежегодно.
- В случае обнаружения заболевания на первой стадии и немедленным началом лечения 95% пациенток имеют все шансы для полного выздоровления.
- Если к лечению приступить на второй стадии, то выживаемость составляет 55-65%.
- У пациенток, начавших лечение при диагностике 3 стадии, прогноз не столь оптимистичен — не более 35%.
- На 4 стадии лечение только паллиативное, направленное на уменьшение симптомов заболевания и облегчение состояния женщины, шанс прожить пять лет имеют не более 15% пациенток.
К лечению каждой пациентки я подхожу строго индивидуально, тактика подбирается после полноценного обследования, при этом учитываются различные нюансы, в том числе пожелания женщины, касающиеся метода лечения, и планы в дальнейшем иметь детей у пациенток репродуктивного возраста. При выборе тактики лечения к обсуждению также привлекаются химиотерапевт и радиолог.
Среди моих специализаций, кроме хирургии, также гинекология и онкология. Лечением пациенток с онкологическими заболеваниями половой сферы я занимаюсь на протяжении более чем 30 лет. Мной лично проведено более 400 операций по поводу рака шейки матки. Всем прооперированным мной женщинам удалось не только вернуться к привычному образу жизни, часть из них смогла в дальнейшем родить здорового ребенка.
Если вам поставили онкологический диагно, и вам нужно второе мнение специалиста, или если у вас появились признаки неблагополучия, обращайтесь ко мне, и мы вместе обсудим дальнейший план действий. Ведь рак сегодня — вполне излечимое заболевание, если лечение будет начато своевременно.
Рассмотрите программы лечения разных стадий рака шейки матки
Эксперты Всемирной организации здравоохранения утверждают, что рак шейки матки занимает одно из лидирующих мест среди онкологических заболеваний у женщин. Связано это не только с внешними факторами, но и с отношением самой женщины к состоянию своего здоровья. Блага современной медицины позволяют не только успешно бороться с заболеванием, но и профилактировать его возникновение. Успешное противораковое лечение – это комбинация ультрасовременной диагностической и лечебной аппаратуры и работы профессионалов высокого уровня: онкологов, гинекологов, хирургов, химио- и радиотерапевтов.
- Международная классификация стадий рака шейки матки
- Как проявляется рак шейки матки на разных стадиях? Симптомы заболевания
- Особенности диагностики и лечения рака шейки матки на разных стадиях
- Меры профилактики рака шейки матки
Международная классификация стадий рака шейки матки

Современное противораковое лечение за границей проводится исключительно после установления точного диагноза и определения стадии онкологического процесса.
На сегодняшний день во всем мире используют международную классификацию рака шейки матки, что учитывает три показателя заболевания, которые дают возможность судить о течении онкологического процесса и его распространении.
Т – локализация злокачественного новообразования:
- Тх – оценить начальную опухоль невозможно.
- Т0 – злокачественная опухоль не определяется.
- Тis – опухоль поражает внешний слой эпителиальных клеток.
- Т1 – раковые клетки не распространяются за пределы шейки матки.
- Т1а – злокачественная опухоль проросла в эпителиальный слой шейки матки до 0,5 см, а горизонтально распространилась не более чем на 0,7 см.
- Т1b – поражение шейки матки раковыми клетками определятся клинически, так как опухоль достигает 5 см в диаметре.
- Т2 – опухоль выходит за пределы детородного органа, но не поражает тазовые органы.
- Т3 – раковые клетки достигают малого таза, нижней части влагалища, что приводит к нарушению оттока мочи.
- Т4 – в злокачественный процесс вовлекаются толстый кишечник или мочевой пузырь.
N – степень поражения раковым процессом регионарных лимфатических узлов:
- Nx – определить степень поражения соседних лимфоузлов невозможно.
- N0 – регионарные лимфатические узлы не вовлечены в раковый процесс.
- N1 – в соседних лимфоузлах определяются раковые клетки.
М – наличие метастазов в отдаленных лимфатических структурах или органах
- М0 – отдаленные метастазы отсутствуют, что подтверждено диагностическими методами.
- М1 – при проведении дополнительных методов исследования выявлены поражения раковыми клетками отдаленных лимфоузлов.
Как проявляется рак шейки матки на разных стадиях? Симптомы заболевания

Независимо от наличия клинических проявлений рака шейки матки, каждая женщина должна помнить о необходимости регулярного прохождения гинекологического осмотра, что позволяет диагностировать заболевание на ранних стадиях развития, еще до первых признаков и начать своевременное лечение рака за рубежом. Как правило, начальные стадии злокачественного новообразования женских половых органов не вызывают какого либо дискомфорта. Симптоматика рака шейки матки развивается на более поздних этапах.
Вторая стадия злокачественного поражения шейки матки может проявляться:
- выделениями из влагалища, розоватого или коричневого цвета;
- появлением капель крови во время или после полового акта, что называется контактным кровотечением;
- дискомфортом или болевыми ощущениями при половом акте;
- длительными или обильными менструациями;
- водянистыми или гнойными выделениями из влагалища с неприятным запахом, что связано с распадом опухоли или ткани лимфатических сосудов;
- увеличением и болезненностью паховых лимфатических сосудов, что возникает вследствие роста опухоли.
Клинически третья стадия рака шейки матки проявляется:
- болевым синдромом, что возникает вследствие увеличения опухоли и вовлечения в процесс крестцового сплетения;
- отечностью нижних конечностей, которая является результатом сдавливания лимфатических протоков;
- нарушением мочеиспускания и частыми, длительными воспалительными процессами мочеточника и мочевого пузыря;
- частыми запорами или сложностью с опорожнением кишечника, наличием прожилок крови в кале.
Четвертая стадия заболевания, чаще всего, проявляется симптомами поражения того органа, который задетый отдаленными метастазами. Также присутствует яркая общая клиническая симптоматика:
- выраженная слабость;
- резкая потеря веса и истощение;
- отсутствие аппетита;
- рвота;
- сильный болевой синдром.
Независимо от стадии злокачественного процесса, на сегодняшний день возможно успешное лечение рака шейки матки за границей, что значительно улучшает выживаемость пациенток с онкологическим диагнозом.
Особенности диагностики и лечения рака шейки матки на разных стадиях
Рак шейки матки характеризуется появлением атипических клеток в эпителиальном слое, которые “вышли из-под контроля организма”, что сопровождается патологическим ростом и делением.
Диагностика злокачественного образования женских половых органов включает:

- Цитологическое исследование – во время гинекологического осмотра специалист с помощью специальной цитощетки или шпателя выполняет забор образца клеток слизистой оболочки шейки матки, который в дальнейшем исследуется под микроскопом на предмет наличия атипических клеток. Более того, метод позволяет определить предраковые состояния, тем самым предотвращая развитие злокачественных новообразований.
- Кольпоскопия – является следующим этапом диагностики, что дает возможность определить локализацию и распространенность ракового процесса на поверхности шейки матки.
- Биопсия – забор фрагмента ткани шейки матки с помощью специальных щипцов или шприца.
- Гистологическое исследование – исследование клеток опухоли под электронным микроскопом, с целью определения строения их рецепторов, иммунологических характеристик, степени перерождения. Результаты гистологической диагностики влияют на лечебную тактику.
- УЗД органов брюшной полости и малого таза – необходимы для оценки прорастания опухоли в соседние анатомические структуры.
- МРТ – выполняется с целью оценки точных размеров и границ злокачественного новообразования шейки матки, а также для определения наличия отдаленных метастазов и их характеристик.
На сегодняшний день лечение рака шейки матки в больницах Израиля выполняется с максимальной органосохраняющей тактикой, что позволяет женщине не терять детородную функцию. Благодаря индивидуальному подходу к терапии, а также раннему выявлению злокачественной опухоли в 90% случаев удается достигнуть полного излечения.
Иностранные специалисты отдают предпочтение щадящим, для женского здоровья, методам лечения, которые являются не менее эффективны:

- Фотодинамическая терапия – в организм женщины вводится специальный препарат-фотосенсибилизатор, который накапливается в раковых клетках шейки матки, благодаря их высокой поглотительной способности. Под воздействием лучей, определенной длины волны, в атипических структурах возникает каскад реакций, что приводит к освобождению молекул кислорода и к разрушению опухоли. При этом здоровые ткани остаются незадетыми.
- Химиотерапия – благодаря возможностям современной медицины израильские специалисты используют системную химиотерапию в редких случаях. Альтернативным методом является применением цитостатиков непосредственно в месте локализации раковых клеток до или после оперативного вмешательства. Если же женщина страдает раком шейки матки с наличием метастазов в отдаленные органы, то для ее лечения применяют современные химиотерапевтические препараты с минимальным влиянием на организм.
- Брахитерапия – является разновидностью лучевой терапии. Зарекомендовала себя как один из самых действенных методов. Источник ионизирующего излучения вводится непосредственно в опухоль, что позволяет сохранить окружающие здоровые ткани. Методика активно применяется при лечении в Израиле.
- Оперативное вмешательство – объем хирургического лечения зависит от размеров опухоли и степени вовлечения в раковый процесс соседних органов.
- Лазерная деструкция – разрушение новообразования с помощью лазера применяется на начальных стадиях рака шейки матки, что позволяет удалить опухоль и избежать послеоперационных рубцов.
- Гистэректомия – удаление матки и придатков проводится исключительно в запущенных стадиях заболевания. В ходе операции хирурги минимизируют действие травмирующего фактора, благодаря использованию роботизированной техники.
Меры профилактики рака шейки матки
Так как заболевание относится к наиболее предотвратимым, то Всемирная организация здравоохранения разработала руководство по профилактике рака шейки матки, что включает несколько пунктов:

- вакцинация девочек в возрасте старше 9 лет от вируса папилломы человека, который считается одним из главных триггеров развития атипических клеток;
- ежегодное прохождение гинекологического осмотра и цитологического исследования;
- пропаганда здорового образа жизни;
- избегание ранних половых отношений и многочисленных сексуальных партнеров.
Не отказывайтесь от помощи высококвалифицированных практикующих врачей Израиля, переводчиков, координаторов и узнайте стоимость лечения за границей, заполнив контактную форму на сайте. Получите бесплатную онлайн консультацию и возможность победить рак шейки матки!
Рак шейки матки: лечение и диагностика
Рак шейки матки лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Что такое рак шейки матки?
Рак шейки матки встречается достаточно часто, занимая среди всех гинекологических онкозаболеваний второе место после рака тела матки.
В нижней части матки находится шейка, которая соединяет ее и влагалище (родовой канал). Первые изменения в этой части матки, которые в последующем могут перерасти в рак, часто возникают в возрасте 20–30 лет. Этот вид онкологии считается медленно прогрессирующим. 45-50 лет – таков средний возраст женщин, которым поставлен диагноз «рак шейки матки». Лечение, начатое вовремя, позволяет предотвратить развитие болезни.
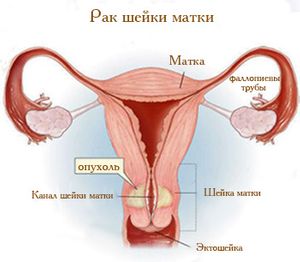
9 из 10 случаев рака шейки матки – плоскоклеточный. Он развивается из плоскоклеточных клеток в той части шейки матки, которая ближе всего к влагалищу. Еще один вид рака шейки матки – аденокарциномы, которые развиваются в железистых клетках наиболее близкой к матке части.
Следует знать, что раку шейки матки предшествуют доброкачественные и предраковые процессы.
К доброкачественным изменениям относятся:
- простая эктопия;
- эндоцервикоз;
- лейкоплакия;
- эндометриоз;
- рубцовая деформация шейки матки и др.
К предраковым – дисплазия шейки матки различной степени тяжести.
Статистика
Согласно статистическим данным, заболеваемость данным видом онкологии год от года снижается.
В европейском списке распространенных женских онкоболезней рак шейки матки на 7-м месте, в России – на 5-м. В мире этот недуг занимает четвертое место среди женских онкологических заболеваний. В 2018 году, по оценкам экспертов, 570 000 новых случаев составляют 6,6% всех случаев рака среди женщин. Примерно 90% случаев смерти от рака шейки матки произошло в странах с низким и средним уровнем дохода.
В странах с развитым уровнем экономики благодаря раннему проведению скрининга и вакцинации от вируса папилломы человека процент заболеваемости ниже – примерно 3,8%. В США с 1980 года она снизилась на 45%. В странах Восточной Европы – показатели заболеваемости выше. В начале XXI-го века произошло некоторое увеличение процента больных, у которых выявлена IV стадия злокачественного поражения шейки матки, – от 37,1 до 47,3.
В возрасте до 30–35 лет болезнь встречается довольно редко. Группа риска – женщины от 35 до 55 лет. Лишь в 20% случаев женщинам после 65-ти ставится диагноз «рак шейки матки». Лечение и прогноз выживаемости зависят от своевременности посещения врача и раннего обнаружения болезни.
В случае раннего выявления онкологии 92% больных живут от 5 лет и больше.
Факторы риска
Большинство случаев рака шейки матки вызвано продолжительной инфекцией одним из вирусов папилломы человека (ВПЧ). ВПЧ-инфекция очень распространена, и у большинства людей с ВПЧ-инфекцией рак не развивается. Существует более 100 типов ВПЧ, и только определенные типы связаны с раком.
Свою роль в возникновении рака шейки матки играют следующие факторы:
- курение
- наличие нескольких сексуальных партнеров
- ослабление иммунной системы (пациентка после пересадки органов, ВИЧ-положительная и пр.)
- прошлая или текущая хламидийная инфекция, а также если были/есть другие инфекции, передающиеся половым путем (ИППП)
- избыточный вес
- наличие трех или более доношенных беременностей
- долгий прием (пять и более лет) пероральных контрацептивов (противозачаточных таблеток)
- наличие первой доношенной беременности до 17 лет
- ранняя половая жизнь
- низкий социальный статус
- семейная предрасположенность к онкологическим заболеваниям и, в частности, к раку шейки матки
Симптомы
На ранней стадии каких-либо заметных изменений в состоянии человека рак шейки матки может не вызывать. Признаки болезни обычно проявляются тогда, когда раковые клетки начнут прорастать через верхний слой шейки в близлежащие ткани под ней.
Обратиться к врачу необходимо, если женщину стали чаще беспокоить:
- аномальное кровотечение
- более длинные или тяжелые, чем обычно, менструации
- болезненность мочеиспускания
- кровотечение после менопаузы
- боль при половом акте
- кровотечение после секса
- болевые ощущения в малом тазу
- вагинальный дискомфорт
- кровотечение или пятнистость между периодами
- другие аномальные выделения из влагалища, необычные по количеству, цвету, консистенции или запаху
Заболевание может сопровождаться быстрой потерей веса, утомляемостью, частотой мочеиспускания, ощущением трудно определяемого дискомфорта, слабостью, анемией, потерей аппетита, небольшой длительной держащейся температурой в пределах 37,0 – 37,5°С, повышением в крови СОЭ, отеком одной или обеих ног.
Важно отметить, что все перечисленные выше симптомы для рака шейки матки не являются специфическими. Их могут вызвать различные состояния.
Диагностика рака шейки матки
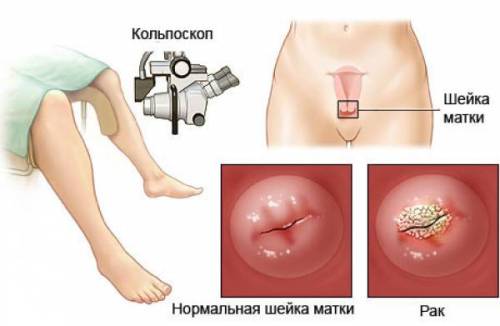
Одним из самых важных методов раннего выявления любой женской болезни является регулярность гинекологического осмотра. Так как клинические проявления предраковых и фоновых заболеваний не ярко выражены, обнаружить изменения поможет дифференциальная диагностика рака шейки матки, включающая:
- цитологический скрининг
- визуальный осмотр половых органов
- кольпоскопию
- бактериоскопическое/бактериологическое исследование
- прицельную биопсию шейки матки
- биопсия ткани из вызывающих подозрение участков шейки матки
- выскабливание (соскоб) шеечного канала
- обследование на инфекции, передаваемые половым путем
Цитологический скрининг – это исследование мазков, помогающее выявить начинающийся патологический процесс.
Кольпоскопия – основной диагностический метод. При необходимости его дополняют манипуляциями (биопсией, цитологией мазков, обработкой шейки уксусной кислотой для обнаружения плоских кондилом, выскабливанием цервикального (шеечного) канала и пр.).
Предраковые поражения в шейке матки можно лечить при помощи криохирургии, прижигания либо лазерной хирургии. При подозрении на онкологию во время перечисленных манипуляций делают биопсию, чтобы определить степень поражения органа и стадию рака.
Биопсия шейки матки – это хирургическая процедура, при которой небольшое количество эпителия берется из шейки. Этот метод забора ткани используют обычно проводят после того, как во время обычного обследования гинеколог обнаружил какую-либо аномалию. Биопсия может показать на присутствие вируса папилломы человека (ВПЧ) или предраковых клеток, или рака шейки матки.
При мониторинге эпителия шейки используют и такие методы диагностики, как:
- оптическая когерентная томография
- УЗИ
- флуоресцентная спектроскопия
- ирригоскопия
- рентгенография лёгких
- ректоскопия
- МРТ
- урография
- цистоскопия
- ПЭТ КТ
- использование опухолевого маркера SCC
- КТ
Лечение рака шейки матки
Лечение зависит от многих факторов, в том числе и от стадии злокачественного новообразования. Распространенные методы лечения – хирургия, лучевая терапия, химиотерапия, таргетная терапия. К участию в них могут быть привлечены разные специалисты, в том числе:
- гинеколог-онколог – врач, который специализируется на лечении рака женских половых органов, в том числе операции по его удалению
- радиационный онколог – врач, который использует радиацию для лечения различных видов онкологии
- медицинский онколог – специалист по применению химиотерапии, других медицинских методов лечения
Рак шейки матки: стадии и лечение
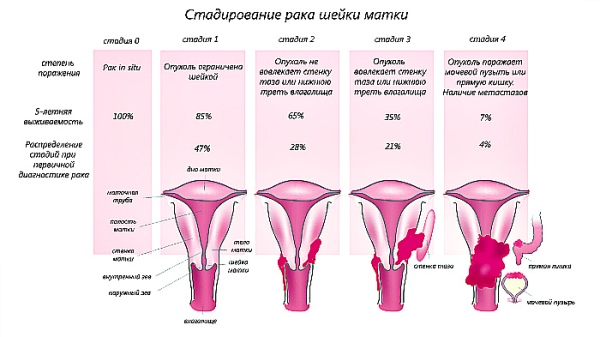
Стадия отражает степень, в которой распространилась болезнь.
- В нулевой стадии на поверхности шейки матки есть предраковые клетки
- При первой – опухоль в шейке матки, но может прорасти в матку, находящиеся рядом лимфоузлы
- При второй стадии – рак распространился за пределы шейки матки, на верхнюю часть влагалища
- При третьей – опухоль поразила нижнее влагалище, стенки таза, может блокировать мочеточники
- При четвертой стадии рак добрался до прямой кишки или мочевого пузыря, или отдаленных органов
На нулевой стадии онкологии обычно используется хирургия – в качестве единственного и самостоятельного терапевтического подхода. Предраковые клетки удаляются под местной анестезией.
Лечение рака шейки матки 2 стадии (и иногда 1-й) проводится комбинированно: облучение с хирургическим вмешательством. Лучевую терапию используют после операции, если врач считает, что в организме могут присутствовать раковые клетки. Облучение может также снизить риск возвращения опухоли.
При распространении рака за пределы шейки матки, как правило, хирургию уже не применяют. Лечение рака шейки матки 3 стадии требует более обширного лечения, которое обычно включает радиационную терапию либо комбинацию ее с химиотерапией.
На 4-й стадии рака применяются лучевую и паллиативная терапию.
Хирургическое лечение
Распространенный метод лечения рака шейки матки, когда злокачественные клетки находятся в пределах этого органа.
Существует три основных типа оперативного вмешательства при данном виде онкологии:
- Удаление шейки матки, окружающих ее тканей и верхней части влагалища. Но матка остается.
- Удаление шейки вместе с маткой. В зависимости от стадии заболевания могут потребоваться удаление яичников, маточных труб.
- Хирургическое лечение рака шейки матки. Во время вмешательства могут быть удалены шейка матки, яичники, влагалище, мочевой пузырь, матка, маточные трубы, прямая кишка.
- Рецидив болезни. Операция предлагается только тогда, когда рак вернулся.
Удаление рака шейки матки может сопровождаться радиационной терапией.
Химиотерапия
Способ лечения, когда используются специальные лекарства для уменьшения либо уничтожения рака. Лекарства могут быть таблетками или препаратами, которые вводятся в вены, а иногда сочетание и тех, и других.
Способ лечения опухоли шейки матки химиотерапией менее изучен. Чаще всего этот метод используют при злокачественном поражении органа либо в случае рецидива болезни, либо при опухоли с метастазами, проникшими в отдаленные участки тела.
Химиотерапия рака шейки матки направлена на облегчение течения болезни или замедление ее развития. Хотя ее можно назначать перорально, чаще всего все препараты, применяемые для лечения, вводятся внутривенно – или непосредственно в вену, или через тонкую трубочку, называемую катетером, который для облегчения инъекций временно вводится в большую вену.
Пациенткам с раком шейки матки часто назначают химиотерапию в сочетании с лучевой.
Лучевая терапия
Используются высокоэнергетические лучи (похожие на рентгеновские), чтобы убить рак.
На ранней стадии онкозаболевания может использоваться радиационная терапия – самостоятельно либо в сочетании с хирургией.
На поздних стадиях болезни лечение комбинируют – облучение объединяют с химиотерапией.
Лечение рака шейки матки лучевой терапией выполняется тремя методами:
- Дистанционно. Высокоэнергетический внешний луч извне направлен на новообразование в малом тазу. Наружное облучение с помощью дистанционной лучевой терапии проводится на протяжении от одного до полутора месяцев ежедневно. Длительность, терапевтическая методика зависят от очага опухоли, стадии рака, зоны распространения метастазов и др.
- Расположение рядом со злокачественным образованием (брахитерапия). Это контактная внутренняя радиационная терапия, при которой радиоактивный имплантат через влагалище вводится внутрь полости шейки поближе к опухоли и остается там на определенное время.
- Радиотерапия с модуляцией интенсивности. Такое химиолучевое комбинирование (лучевая + химиотерапия в низких дозах) используется при увеличенных лимфоузлах либо определенной форме новообразования в лечении местно-распространенной онкологии. Используют метод лечения и для предотвращения рецидива опухоли.
Прогноз заболевания
Ранняя диагностика, вакцина для профилактики ВПЧ-инфекции, скрининговые тесты, лечение рака шейки матки у женщин имеют решающее значение для снижения уровня смертности. Если новообразование выявлено в нулевой и первой стадии, то процент излечиваемости колеблется от 80 до 100%.
Пятилетняя выживаемость по стадиям рака шейки матки:
- I-я – 80–93%
- II-я – 58–63%
- III-я – 32–35%
- IV-я – 15–16%
Показатели выживаемости основаны на обследованиях больших групп пациентов. Другие факторы, например, общее состояние здоровья, реакция рака на лечение и т. п., могут повлиять на прогноз для конкретного пациента.
Прейскурант цен
* Примечание:
Цены указаны для иностранных граждан. Граждане Республики Беларусь могут получить медицинские услуги без взимания платы. Подробнее .
*Цены в бел. руб. *Ознакомиться со всеми видами услуг и точными ценами можно на странице
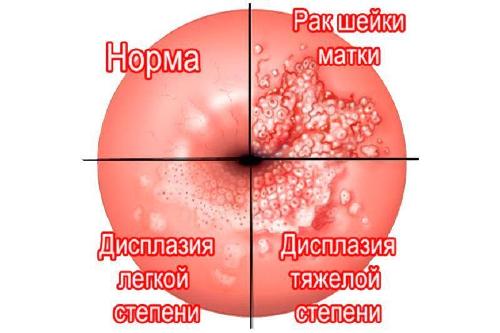
Что такое CIN 1, CIN 2, CIN 3 — женский диагноз не для слабонервных

Дисплазия шейки матки — CIN — цервикальная интраэпителиальная неоплазия — SIL (плоскоклеточное интраэпителиальное поражение) — предраковое состояние. Этот диагноз ставится примерно 10 тысячам женщин в год, при этом от рака шейки матки в итоге погибает 6000 пациенток. Причина — позднее обращение к гинекологу, когда хорошо излечимые стадии CIN1 и CIN2 перешли в трудноизлечимую CIN3.
Консультация гинеколога, уролога — 1000 руб, консультация по результатам УЗИ, анализов — 500 руб. (по желанию).
Что такое дисплазия шейки матки, причины
Рак шейки матки не начинается внезапно, ему предшествую 3 предраковых стадии дисплазии, когда несколько слоев клеток плоского эпителия (выстилающей кожицы) шейки претерпевают изменения. Постепенно нормальные эпителиальные клетки заменяют атипичные — видоизмененные. Они имеют другое строение, размер и меняют свое расположение. В результате эпителий из многослойного, легко обновляющегося, преобразуется в однослойный.
Установлено, что главная причина дисплазии — вирус папилломы человека, вернее его онкогенные типы — 16 и 18 серотипы, передающиеся половым путем. При этом дисплазия не начинается на пустом месте — ей предшествует эрозия шейки матки, которую женщины часто игнорируют, не желая лечить. Иными словами дисплазия — осложнение эрозии. Нелеченная эрозия переходит в дисплазию в 90% случаев.
Это связано с тем, что вирус беспрепятственно поражает незрелые ростковые плоскоэпителиальные клетки, расположенные в зоне эрозии. Такие зоны называют зонами трансформации, поэтому важнейший этап лечения эрозии — обработка (закрытие) этих зон различными методами. В современных клиниках применяются лазерная и радио методика. После обработки радионожом или лазером все пораженные клетки удаляются, закрывая путь для дисплазии
Стадии и симптомы дисплазии шейки матки: CIN 1, CIN 2, CIN 3 — что это?
Дисплазия чаще встречается у женщин старше 25 лет, когда иммунитет ослабляется вследствии смены половых партнеров, что вынуждает постоянно перестраиваться флору влагалища, родов и других причин. Пик заболеваемости приходится на 35 лет. В то же время риск развития раковой опухоли существует и после 65 лет. Английские ученые из Кильского университета доказали, что ВПЧ, попавший в организм ещё в юном возрасте, может годами и десятилетиями не проявляться, активизируясь после климакса.
Болезнь долго протекает бессимптомно, обнаруживаясь случайно на гинекологическом осмотре .
В редких случаях в стадии предрака могут проявляться следующие симптомы:
- выделения из влагалища (мазня);
- выделения после полового акта;
- межменструальные кровотечения;
- боли внизу живота.
Отсутствие ярких типичных признаков делает патологию особенно опасной. Очень рискуют женщины, пренебрегающие профилактическими осмотрами у гинеколога .
Стадии дисплазии обозначают аббревиатурой CIN. Чтобы понять суть процесса по стадиям, рассмотрим таблицу.
Стадия дисплазии шейки матки CIN (Cervical Intraepithelial neoplasia)
Протекающий процесс
Прогноз излечения
CIN 1 (ЦИН 1) — первая стадия патологии, легкая, начальная степень
Изменения слабо выражены, захватывают менее трети толщины эпителия, в рассмотрении от базальной мембраны
Дисплазия 1 степени редко приводит к малигнизации (озлокачествлению). Болезнь уходит после лечения от ВПЧ. Полностью излечима.
CIN 2 (ЦИН 2) — вторая стадия патологии, средняя степень тяжести
Строение эпителиальных клеток изменяется значительно и хорошо выражено. Изменения затрагивают половину толщины слоя
CIN 3 (ЦИН 3) — третья стадия патологии, тяжелая степень
Изменяется более ⅔ клеток плоского эпителия, выстилающего шейку матки
Дисплазия 3 степени трансформируется в рак практически в 100% случаев в течении всего года. Лечится сложно, часто не излечима полностью
Дисплазия требует немедленного лечения, без него она легко меняет стадии, достигая этапа CIN 3, который уже можно считать раком. Более точное название — местный рак, «рак на месте», т.е. ещё на давший метастаз, что оставляет надежду на излечение. Первые стадии предрака СИН 1 и СИН 2 при правильной терапии полностью излечимы.
Что означают термины CIN и SIL
В медицине диагноз дисплазия шейки матки называется по-разному. Чтобы сделать расшифровку диагноза понятной во всем мире была введена единая классификация стадий процесса. Изначально дисплазию обозначали как CIN, что расшифровывалось, как цервикальная интраэпителиальная неоплазия. Более доступно — развитие опухоли в рамках эпителиального пласта.
Когда СИН переходит в рак шейки матки, процесс принимает другой оборот — атипичные клетки прорастают внутрь тканей, выходя за пределы эпителия. Также опухоль дает метастазы, этим CIN отличается рака.
В 2012 г. ВОЗ ввела другую терминологию — CIN заменили на SIL — плоскоклеточное интраэпителиальное поражение — (squamous intraepithelial lesion). Понятие неоплазия изменилось на более объективный термин «поражение». Степеней оставили всего 2 — легкая степень поражения — LSIL (Low grade SIL) и тяжелая степень поражения — HSIL (Hight grade SIL). LSIL приравнена к дисплазии 1 (CIN 1), а HSIL к дисплазии 2-3 (CIN 2 и 3), Многие специалисты до сих пор пользуются первой классификацией, так как она более точно характеризует рамки процесса и позволяет выбрать максимально щадящее лечение.
Обследование при дисплазии шейки матки: как выявить CIN 1, CIN 2, CIN 3
Диагностика дисплазии шейки матки во всем мире осуществляется по стандартам, рекомендованным Всемирной организацией здравоохранения. В России в хороших клиниках используется следующая схема обследования на дисплазию:
- Осмотр гинеколога с применением кольпоскопа (исследование шейки под гинекологическим микроскопом с большим увеличением).
- Цитологический мазок — ПАП-тест (берет гинеколог во время осмотра). Мазок включает клетки эпителия, которые затем изучаются в лаборатории под микроскопом. Выявляются атипичные клетки: количество, качество.
- Биопсия шейки матки . Это дополнительное уточняющее обследование, проводится при плохих показателях мазка на цитологию и кольпоскопии.
- Кровь на онкомаркеры . Если рак уже есть, это будет видно по результатам анализов крови на онкологию.
Первые два обследования на син1, син2 и син3 входят в обязательную программу профилактики онкологических заболеваний в гинекологии. Кольпоскопию и цитологический мазок нужно проходить минимум раз в три года, начиная с 25 лет. Эта программа носит название — скрининг на рак.
Оценка результатов биопсии при СИН 1, 2 и 3
Диагноз дисплазия ставится на наличии в мазке на цитологию атипичных клеток и выявленной потери возможности нормального созревания клеток многослойного плоского эпителия из-за повышенной пролиферации (ускоренное деление) клеток.
Дисплазия первая степень (LSIL, CIN 1)
При дисплазии 1 степени ВПЧ внедряется в клетки, постепенно изменяя строение клеток, вызывая ускорение их роста. При этом это касается не только эрози, аналогичный процесс приводит к образованию остроконечных и плоских кондилом. При крепком клеточном иммунитете, после удаления кондилом, процесс затормаживается. Так как папилломавирус внедряется в геном клеток, вылечить его невозможно, именно поэтому эрозию и папилломы удаляют разными методами, стараясь не оставить пораженных клеток.
Дисплазия вторая — третья степень (HSIL, CIN 2-3)
Развитие диспластического процесса напрямую зависит от иммунитета пациента. И даже при лечении, начатом в этих стадиях, инфекция остается и прогрессирует у 10% женщин, что гарантирует развитие рака. При этом скорость развития процесса может быть разной и доходить до 15 лет. По этой причине, если женщине хотя бы раз был поставлен диагноз CIN 1, контролировать состояние шейки матки ей придется всю жизнь.
Изменения клеток в стадиях CIN 2-3 носят только неопластический характер — т.е. они полностью трансформируются, а границы процесса расширяются. Количество атипичных клеток превалирует, они быстро размножаются, замещая нормальный эпителиальный слой цервикальных желез и даже канала.
Как лечат дисплазию шейки матки в разных стадиях
Как будет проходить лечение, зависит от степени дисплазии.
Стадия дисплазии шейки
Диагностика для подтверждения и контроля динамики
Варианты лечения
Результат анализа — CIN 1
Мазок на цитологию каждые 3 месяца. Кольпоскопия. Анализ на ВПЧ — онкогенные типы.
Дополнительные обследования на воспаление, гормональные нарушения и инфекции половой сферы.
Выжидательная тактика. Противовирусная терапия. Стимуляция иммунитета. Лечение всех сопутствующих заболеваний. Удаление кондилом.
Если анализ CIN 1 плохой более полутора лет, требуется удаление пораженных тканей.
Результат анализа — CIN 2
Углубленное обследование: биопсия, проба Шиллера, эндоцервикальный кюретаж
Назначаются: криотерапия, ФДТ, прижигание током или же более современные щадящие, но очень эффективные методики — лазеротерапия или радиолечение, при значительном поражении эксцизия петлей или же конизация шейки матки. При CIN 2 и 3 должны использоваться вышеперечисленные методы, удаление матки проводится только при эх неэффективности.
Результат анализа — CIN 3
Углубленное обследование каждые 3 месяца: биопсия шейки, расширенная кольпоскопия, эндоцервикальный кюретаж
Лазеротерапия, радиолечение, эксцизия, конизация шейки матки. Если начался рак шейки матки и лечение не помогает, придется удалить матку.
Зависит от многих факторов: состояния организма, степени поражения, применяемой ранее и в настоящее время тактики лечения и т.д.
Для беременных или нерожавших женщин возможна выжидательная тактика при CIN 2 и 3, при условии небольшой площади охвата. Но весь период беременности нужно регулярно сдавать анализы на цитологию и проходить кольпоскопическое обследование.
Где сдать анализы и вылечить CIN 1, CIN 2, CIN 3 в СПБ, цены
Лечение всех стадий предрака требует качественной диагностики и лечения с применением профессионального современного оборудования. Клиника Диана в Санкт-Петербурге приглашает всех женщин — жительниц и гостей города пройти обследование и лечение дисплазии в любой стадии. Гинекологи клиники используют новые аппараты — кольпоскоп и радионож «Фотек» — это лучшее оборудование, рекомендованное Минздравом.
В нашем медцентре можно сдать анализы, пройти кольпоскопию, без боли и осложнений удалить кондиломы, вылечить эрозию и дисплазию (лазер, радионож). Мы делаем любые гинекологические малотравматичные операции, например, конизацию шейки матки, эксцизию электропетлей.
Прием гинеколога стоит всего 1000 руб., прием по результатам анализов — 500 руб. Прием онколога — 1000 руб. На сегодняшний день это практически самая низкая и самая адекватная цена в Санкт-Петербурге.


