Перелом лодыжки: симптомы, причины, первая помощь, виды переломов, реабилитация
Травма лодыжки составляет до 70% от всех повреждений голеностопного сустава и является актуальной так как приводит к длительной потери трудоспособности. Оперативные вмешательства на лодыжке составляют 60% от всех травматологических манпуляций.
Лодыжка – дистальный (дальний) отдел мало- и большеберцовой кости голени. Наружная и внутренняя лодыжки входят в состав голеностопа, образуют “вилку” этого сустава и отвечают за его стабилизацию. Визуально лодыжки определяются как малое и большое возвышение стопы.
Причины перелома лодыжек
- Удар или прямая травма (повреждается как сустав, так и лодыжка)
- Неправильный упор на стопу или непрямая травма (возникает чаще чем предыдущая и характеризуется осколочным переломом одной или обоих лодыжек с одновременным повреждением сухожильного аппарата, а также полным или частичным вывихом сустава)
- Длительный прием пероральных контрацептивов
- Алиментарная недостаточность кальция
- Состояние после удаления паращитовидных желез
- Патология надпочечников
- Гиповитаминоз (особенно D)
- Атрофический гастрит
- Остеопороз
- Остеоартроз
- Не закрытие точек окостенения
- Онкологические процессы костной системы
- Туберкулез костной системы
- Пубертатный (интенсивный рост) период
- Беременность
- Пожилой возраст (особенно у женщин)
- Перелом лодыжки со смещением или без смещения костных отломков.
- Перелом лодыжки с вывихом, подвывихом или без вывиха стопы.
- Открытый или закрытый переломы.
- Перелом наружной лодыжки, внутренней или их сочетание.
Симптомы
Очень сильная боль возникает в момент травмы и длится на протяжении нескольких часов, после чего, при условии обездвиживания конечности, незначительно утихает. Иногда болевой синдром не возникает в самом начале, а начинается спустя некоторое время. Это объясняется большим выбросом гормона надпочечников – адреналина. Такое проявление характерно для небольших переломов без смещения отломков кости и значительного повреждения сухожильно-мышечного аппарата голеностопа. Сильная боль возникает при пальпации поврежденного участка или попытке упора на травмированную ногу.
Хруст
Крепитация костных отломков (хруст) при травме является достоверным признаком перелома. При пальпации возникает звук, похожий на хруст снега. Как правило звук сочетается с выраженным болевым синдромом и смещением отломков. Хруст никогда не возникнет при переломе лодыжки без смещения отломков.
Нарушение сгибательных и вращательных функций сустава
Нарушение функции голеностопа проявляется полным отсутствием сгибательных и вращательных движений в суставе, патологическим положением стопы. Это связано как с самим переломом, так и с полным вывихом, дополненным повреждением связок (см. чем отличается вывих от перелома, растяжения).
Синяк
Гематома является постоянным признаком перелома лодыжки. Особенно выражена она в дистальной части голени и голеностопе. Появление синюшной окраски объясняется повреждением мелких сосудов, находящихся в мышцах и сухожилиях. При повреждении более крупных сосудистых стволов может появится кровоизлияние, которое значительно усугубляет заживление кости и приводит к гнойно-септическим осложнениям.
Отек при переломах лодыжки или другого компонента голеностопного сустава возникает почти сразу после получения травмы, усугубляя при этом боль за счет смещения итак поврежденных нервных стволов и сосудов. Отек является закономерным ответом на травму и имеет двоякую природу: воспаление и выход жидкости из капилляров в ткани.
Потеря чувствительности
Иногда нога после перелома может потерять чувствительность в дистальных отделах, что объясняется как самим повреждением нервных стволов, так и их сдавлением гематомой или отекшей тканью.
Травматический шок
Если вовремя не была оказана первая медицинская помощь, то у большей половины пострадавших уже через несколько часов начинает развиваться травматический шок. Он характеризуется снижением реактивности организма на травму, снижением/падением артериального давления и централизацией кровообращения (почти вся кровь поступает в печень, сердце и легкие). Такое состояние в большинстве случаев развивается у пострадавших после перелома лодыжки с обеих сторон и полным вывихом стопы (перелом Дюпюитрена).
Диагностика
- Осмотр : визуальная и клиническая оценка поврежденного сегмента конечности, указанная выше.
- Рентгенография : стандартный метод диагностики переломов любого типа и локализации, для правильной оценки повреждения выполняется с захватом дистального и проксимального суставов от места повреждения;
— снимок кости выполняется в переднем и боковой проекции;
— проводится на каждом этапе лечения (после перелома, спустя несколько недель от наложения гипсовой повязки или операции и через несколько месяцев для оценки процессов консолидации). - МРТ : не несет лучевую нагрузку и может выполнятся многократно;
— позволяет более детально оценить место перелома;
— противопоказан после металлического остеосинтеза. - КТ : наиболее информативный метод диагностики переломов;
— позволяет послойно рассмотреть область перелома и выявить любую патологию костной системы;
— несет сильную лучевую нагрузку и производится по строгим показаниям. - Рентгеновская денситометрия : позволяет определить минеральную плотность кости и является эталоном в диагностике остеопороза;
— показан при частых переломах. - УЗИ : является дополнительным методом и позволяет оценить полость и структуры сустава.
Первая помощь
- Устранить воздействие травмирующего агента, к примеру, освободить голеностоп от сдавления его во время ДТП.
- Успокоить пострадавшего и при возможности ввести обезболивающее.
- Вызвать подмогу или скорую медицинскую помощь.
- Избегать грубых движений и не давать пострадавшему встать на поврежденную ногу, что может способствовать еще большему смещению, повреждению нервов и сосудов.
- Зафиксировать травмированную конечность подручными средствами, а при возможности специальными транспортными шинами (провести иммобилизацию). Это можно сделать с помощью доски, арматуры и пр., перевязав бинтами или длинной тканью.
- При открытом переломе наложить стерильную повязку для предупреждения дальнейшего попадания инфекции в рану.
- При наличии артериального кровотечения, что может случится при переломе внутренней лодыжки (пульсирующая и быстро вытекающая алая кровь) наложить жгут подручными средствами выше раны, желательно на бедро, так как наложение его на голень не сможет гарантировать окончательный гемостаз.
- При наличии венозного кровотечения (кровь темного цвета, без пульсации) наложить давящую повязку.
- При закрытых переломах лодыжки и по возможности приложить холод к месту перелома, последний не только уменьшит отек, но и снизит болевой синдром.
- По возможности придать поврежденной нижней конечности возвышенное положение. Это достигается при помощи валика из подручных материалов.
- Самостоятельно нельзя ничего «вправлять», это делает при необходимости только врач-травматолог после рентгена.
Лечение
Существует два принципиально разных подхода к лечению перелома лодыжки: консервативный и оперативный. Показанием к проведению консервативных мер (наложение гипсовой лонгеты) относятся:
- Закрытый перелом одной или двух лодыжек без смещения костных фрагментов и без разрыва связочного аппарата;
- При адекватной репозиции травматологом отломков;
- Невозможность выполнения оперативного вмешательства (тяжелая сопутствующая патология, отказ пострадавшего от операции).
Гипсовая лонгета накладывается по задней поверхности голени и на всю подошвенную часть стопы, после чего надежно фиксируется обычным бинтом. Такая лонгета не должна сильно сдавливать голень, так как это может привести к острому нарушению кровообращения в поврежденной конечности. После наложения гипсовой лонгеты необходимо выполнить повторную рентгенографию для исключения смещения костных фрагментов.
Важно понимать, что снятие гипса происходить только после 6-12 недель и оно зависит от степени консолидации кости, сложности перелома и образования костного мозоля, что периодически оценивается с помощью рентгенологического контроля. То есть на вопрос сколько в гипсе быть при перломе лодыжки, ответ — от 1,5 до 2,5 месяцев. Во время ношения гипсовой лонгеты ни в коем случае нельзя наступать на ногу, так как это может вызвать повторное смещение все тех же отломков и проведение оперативного вмешательства.
Восстановление после перелома может длится от 2 и до 12 месяцев. Оно зависит от общего состояния, возраста, обмена витаминов и микро/макроэлементов, а также сложности самого перелома.
Частые осложнения после гипса и при не нормальном сращении кости
- Ложный сустав в указанной анатомической области;
- Необратимые изменения сустава (артроз);
- Привычный вывих голеностопа;
- Деформация нормального соотношения малой- и большеберцовой кости голеностопа;
- Контрактура голеностопного сустава.
Показания для лечение перелома лодыжки с помощью операции
- Полный разрыв связок голеностопа;
- Полный вывих стопы, сочетающийся со смещением отломков;
- Открытый перелом;
- Различные сложные переломы (застарелые, повторные, отрывом между берцового сочленения, переломы Дюпюитрена);
- Активное кровотечение;
- Образование обширной гематомы.
Все виды оперативных вмешательств при переломах лодыжки делятся на:
Наружный МОС (металлический остеосинтез)
Погружной МОС, который в свою очередь подразделяется на фиксацию отломков лодыжки с помощью:
- Фиксирующей металлической конструкции, которая крепится на наружной поверхности кости;
- Внутри кости;
- Через кость.
При необходимости такой вид оперативного вмешательства может быть дополнен восстановлением целостности связочного аппарата голеностопа. После успешного выполнения оперативного вмешательства рана в обязательном порядке дренируется с помощью полихлорвиниловых трубок для профилактики повторного кровотечения или возникновения инфекции в ней и поверх нее накладывается гипсовая повязка.
Осложнения после операции МОС и их лечение
Среди частых осложнений послеоперационного периода наблюдается присоединение инфекции и образовании гнойного очага. Возникает как в самой ране, так и в проекции шва. Суть лечения состоит в раскрытии раны, ее ревизии и обработке антисептическими веществами с последующим повторным дренированием (для санаций во время перевязки).
Рецидив кровотечения является одним из частых осложнений и может возникнуть вследствие повреждения во время операции сосудистых стволов, несостоятельности лигатуры на сосуде и гнойном расплавлении стенки артерии или вены. Такое осложнение требует неотложного оперативного вмешательства для проведения ревизии, выявления и устранения источника кровотечения.
Также часто случается и остеомиелит кости на которой было выполнено оперативное вмешательство. Последний представляет собой расплавление внутренней части кости с выходом образовавшихся некротических масс наружу при помощи свища. Такое осложнение может возникнуть как вариант отторжения чужеродного материала костью (в данном случае металлической пластинки). Остеомиелит также требует повторного оперативного вмешательства, суть которого состоит в вскрытии секвестра, удалении и дренировании его.
В последнее время все чаще начинают использоваться новые методы лечения осложнений. К последним можно отнести аппарат ультразвуковой кавитации, позволяющий с помощью этого физического эффекта очищать гнойно-некротические очаги в ране и кости без их травмирования, а также VAС систему, которая уменьшает количество перевязок на оперированной конечности путем создания полного вакуума, вследствие чего гибнут все микроорганизмы.
Консервативное лечение послеоперационного периода
- Профилактика присоединения инфекции: назначение антибиотиков и регулярные перевязки раны.
- Обезболивание: снятие боли и создание комфорта для дальнейшего лечения.
- Лечение сопутствующей патологии.
Реабилитация и прогноз
Перелом лодыжки требует начала проведения данного мероприятия уже через несколько недель после наложения гипса или выполнения операции, ведь сколько будет длится реабилитация зависит именно от общего состояния пострадавшего и его усилий. Также она должна проводится и после гипса, особенно если нахождение в нем превышало 6 недель. Это объясняется незначительной атрофией мышц голени и ухудшением микроциркуляции тканей под гипсом.
Гимнастика
Гимнастика после перелома лодыжек является одним из основных реабилитационных мероприятий и включает комплекс упражнений:
Ранний период после травмы (1-2 месяц):
- Сгибание и разгибание пальцев стопы (циклично по 20 раз в 3-4 подхода);
- Сгибание, разгибание и вращение стопы (10-20 раз по 3-4 подхода);
- Махи прямой травмированной ногой в стороны, при этом фиксируясь рукой за спинку стула или стену;
- Сгибание и разгибание травмированной ноги в коленном суставе в положении лежа;
Поздний период после травмы (6 месяцев-1 год):
- Ходьба на носках, а потом на пятках;
- Прыжки на скакалке в среднем темпе по 30 секунд;
- Бег переставным шагом, также в средне интенсивном темпе;
- Приседание на носочках.
Следует отметить то, что гимнастические упражнения в позднем и раннем периоде должны проводится только после фиксации голеностопа эластичным бинтом в виде крестообразной повязки.
Физиотерапия
- Первые 10 дней после фиксации конечности УВЧ-терапия, магнитотерапия и интерференционные токи снижают отек тканей и уменьшают болевой синдром за счет ускорения микроциркуляции. Магнитотерапия противопоказана при МОС. Подробнее о показаниях и противопоказаниях магнитотерапии.
- 10-45 день ультрафиолетовые облучения конечности (субэритемные и эритемные дозы) для улучшения регенерации костной ткани и достаточной выработке витамина D.
- 45-90 день интерференционные токи частотой до 100 Гц для усиления местного обмена веществ.
Прогноз
Прогноз после перелома лодыжек в 70-80% благоприятный и уже спустя 2-3 месяца полностью восстанавливается работоспособность, в 20-30% соответственно возникает стойкое нарушение функции всего голеностопного сустава, примерно 6-8 месяцев, это приводит к длительной реабилитации и дальнейшим осложнениям со стороны костно-суставного аппарата.
Перелом лодыжки

Наиболее частым травматическим повреждением голени является перелом лодыжки. Полное или частичное нарушение целостности костной ткани не только ограничивает двигательную активность и выбивает из привычного жизненного уклада, но и может стать причиной серьезных осложнений. Чтобы избежать неблагоприятных последствий и восстановить здоровье в кратчайшие сроки, требуется правильная организация ортопедического лечения и реабилитации.
Рассказывает специалист ЦМРТ
Дата публикации: 26 Апреля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины перелома лодыжки
Лодыжка – это анатомическая область, расположенная в дистальном отделе голени. 2-х сторонняя костная структура, более известная как наружная (латеральная) и внутренняя (медиальная) щиколотки, является основным стабилизатором голеностопа. Из-за высоких механических нагрузок, приходящихся на голень и стопу, она находится в наиболее уязвимом положении. Спровоцировать перелом лодыжки может:
- удар по внешней или внутренней поверхности ноги
- подворот стопы
- падение с высоты
Самой частой причиной нарушения стабильности голеностопа (около 80%) является перелом наружной лодыжки. Повреждение внутренней щиколотки встречается гораздо реже.
Симптомы перелома лодыжки
Сразу же после травмы в месте нарушения целостности кости возникает сильная боль, не позволяющая встать на пострадавшую ногу. Иногда при однолодыжечных повреждениях пострадавшие могут самостоятельно передвигаться с опорой на пятку.
Очень быстро в области голеностопа развивается локальный отек, появляется гематома и деформация. При пальпации максимальная болезненность ощущается на участке, расположенном на 3-4 см выше верхушки лодыжки. В случае оскольчатых переломов со смещением костных отломков наблюдаются разлитые кровоподтеки, распространяющиеся на тыльную сторону стопы и подошву. Между голенью и дистальным отделом конечности появляется характерный угол, возникает патологическая подвижность, отчетливо слышна костная крепитация (хруст).
Перелом внутренней лодыжки характеризуется более интенсивной болезненностью со стороны медиальной щиколотки, образованной апикальным концом большеберцовой кости. Выраженность клинических проявлений травмы во многом зависит от степени смещения костных отломков и повреждения связочного аппарата.
Классификация
Все переломы щиколоток принято классифицировать с учетом механизма полученной травмы:
- пронационно-абдукционные (чрезмерный поворот стопы наружу)
- супинационно-аддукционные (поворот стопы подошвой кнутри)
- ротационные (чрезмерное подошвенное сгибание)
Переломы могут быть открытыми, закрытыми, изолированными, комбинированными и сочетанными, косыми, поперечными, одно-, двух- и трехлодыжечными. В последнем случае происходит одномоментный перелом медиальной лодыжки, латеральной и края большеберцовой кости.
Диагностика
Для постановки окончательного диагноза используются инструментальные методики:
- рентгенография голеностопа в двух проекциях (оценка состояния отломков кости) (выявление рентгенологически не выявленных, скрытых переломов) (обнаружение травматического разрыва кровеносных сосудов) (детализация повреждения близлежащих мягких тканей)
Самой информативной и безопасной технологией визуализации признана магнитно-резонансная томография. Высокочувствительное исследование становится методом выбора при диагностике сложных и нестабильных переломов лодыжки.
Лечение
Лечение перелома лодыжки может быть консервативным и оперативным. При выборе оптимальной тактики учитываются особенности травмы, возраст, пол пациента, наличие в анамнезе сопутствующих патологий. К консервативным методам относят:
- ручную репозицию отломков
- наложение фиксирующих гипсовых повязок
- иммобилизацию полимерными материалами
- ношение ортопедических брейсов
Параллельно проводится медикаментозная терапия, направленная на обезболивание, снятие воспаления и профилактику тромбоэмболических осложнений. Если консервативные методы не дают должного эффекта, рекомендуется хирургическая коррекция (остеосинтез). Экстренная операция назначается при болевом шоке или синдроме сдавления, который может привести к утрате конечности.
Цитата от специалиста по реабилитации

Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательного аппарата могут существенно снизить уровень активности, как в спортивном плане, так и на бытовом уровне. Реабилитация в “Лаборатории движения” направлена на максимально возможное восстановление, компенсацию нарушенных или полностью утраченных функций. Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления. Специалисты клиники стремятся сформировать ответственное отношение пациента к реабилитационному процессу и своему здоровью.

Реабилитация
Восстановление после перелома лодыжки является очень ответственным этапом, от которого во многом зависит дальнейшее состояние пациента. Специалисты реабилитационного центра «Лаборатория движения» в Санкт-Петербурге, основанного на базе сети диагностических клиник ЦМРТ, разрабатывают индивидуальные реабилитационные программы, направленные на полноценное возобновление или возмещение утраченных функций. Они включают:
Профессиональная реабилитация после перелома лодыжки позволяет ускорить сроки восстановления и завершить лечение без осложнений.

Кинезиотейпирование
Наложение кинезиотейпов – ленты-пластыри для профилактики травм, в период реабилитации.
Фармакопунктура
Введения лечебных препаратов под кожу в биологически активные точки на теле человека.

Лечебная физкультура (ЛФК)
Лечение людей с хроническими болезнями опорно-двигательного аппарата, легких, нервной системы.
Физиотерапия
Различные методы физического воздействия природного и искусственного происхождения.
Лечебный массаж
Направлен на снижение болевого синдрома, снятия спазма, поднятие мышечного тонуса и восстановление.
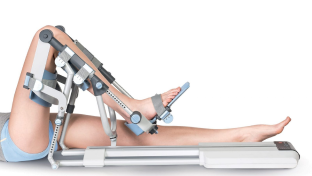
Механотерапия
Занятия на тренажерах Artromot для коленного и плечевого сустава для пациентов после операций и травм.
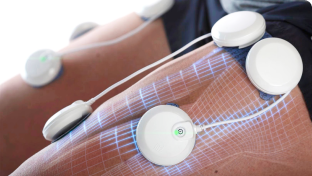
Электромиостимуляция
Помогает восстанавливать двигательную активность после долгой иммобилизации. Снижает болевой.
Последствия
Своевременное полноценная коррекция и последующее восстановление практически сводит к нулю риск развития ряда серьезных осложнений. Среди них следует выделить:
- нарушение геометрии и функциональности голеностопа
- непроходящие боли, деформацию и отек
- несращение кости и формирование ложного сустава
- деформирующий остеоартроз
- хромоту
Профилактика
Главной целью профилактики переломов лодыжки является снижение уровня травматизма. Для этого рекомендуется быть внимательным и осторожным, пользоваться удобной обувью, соблюдать правила техники безопасности при проведении спортивных тренировок, употреблять в пищу продукты, богатые витаминами и минералами, повышающими прочность костей.
Перелом лодыжек
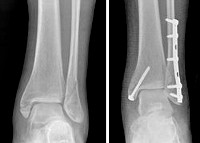
Перелом лодыжек – это нарушение целостности лодыжек в результате травматического воздействия. Обычно возникает при подворачивании стопы кнаружи или кнутри. Проявляется болью, отеком, кровоподтеками, ограничением опоры и движений. В ряде случаев наблюдается крепитация, деформация и патологическая подвижность. Для уточнения диагноза назначают рентгенографию голеностопного сустава. Лечение чаще консервативное: по показаниям осуществляется репозиция, на лодыжки накладывается гипсовая повязка. При неэффективности закрытой репозиции требуется операция.
МКБ-10

Общие сведения
Перелом лодыжек – одна из самых распространенных скелетных травм. Может возникать у пациентов любого возраста и пола, однако чаще страдают люди среднего и пожилого возраста, что обусловлено ухудшением координации движений и общей физической формы. Частота переломов лодыжек резко увеличивается зимой, особенно в период гололедицы. Повреждение может сопровождаться или не сопровождаться разрывом связок, подвывихом и смещением отломков. Бывает одно-, двух- или трехлодыжечным. Прогноз, а также тактика и сроки лечения зависят от особенностей перелома.
Патология может сочетаться с переломами других костей конечностей, повреждением грудной клетки, ЧМТ, переломом таза, тупой травмой живота, повреждением почки и т. д. Изолированные переломы лодыжек, как правило, закрытые. При сочетанной травме нередко наблюдаются открытые повреждения и размозжения. Лечение осуществляют врачи-травматологи.

Причины
Обычно перелом лодыжек является изолированным повреждением, возникает в результате подкорачивания ноги. Реже патология обнаруживается в составе сочетанной травмы. В последнем случае перелом может быть обусловлен ударом, падением тяжелого предмета или сдавлением области голеностопного сустава при автодорожной либо производственной аварии.
Классификация
В зависимости от механизма повреждения в травматологии и ортопедии различают следующие виды переломов лодыжек:
- Пронационно-абдукционные. Возникают при чрезмерном насильственном поворачивании стопы кнаружи. Характерны отрывы внутренней лодыжки у основания в сочетании с переломом наружной лодыжки на уровне сустава или на 5-7 см выше него, в самой тонкой части малоберцовой кости. Возможен разрыв передней межберцовой связки с незначительным (1-2 мм) расхождением берцовых костей. В тяжелых случаях наблюдается разрыв обеих межберцовых связок с образованием выраженного подвывиха кнаружи.
- Супинационно-аддукционные. Возникают при насильственном чрезмерном повороте стопы кнутри. Характерен перелом наружной лодыжки на уровне сустава либо отрыв верхушки наружной лодыжки. Линия излома внутренней лодыжки располагается выше, чем при пронационно-абдукционных переломах, и нередко захватывает нижневнутреннюю часть большеберцовой кости. Возможен подвывих стопы кнутри.
- Ротационные переломы. Образуются при чрезмерном выворачивании стопы (как правило, кнаружи, реже – кнутри). Обычно наблюдается перелом обеих лодыжек на уровне сустава, при форсированном воздействии возможен также отрыв заднего края большеберцовой кости с образованием треугольного отломка.
- Изолированные сгибательные переломы заднего края большеберцовой кости. Образуются при насильственном подошвенном сгибании стопы, выявляются очень редко. Сопровождаются образованием треугольного отломка. Смещение, как правило, отсутствует.
- Изолированные разгибательные переломы переднего края большеберцовой кости. Образуются при насильственном тыльном сгибании стопы или при прямом ударе по передней поверхности голеностопного сустава. При такой травме треугольный отломок образуется не по задней, а по передней поверхности большеберцовой кости, обычно наблюдается смещение фрагмента кпереди и кверху.
- Комбинированные (сочетанные). Возникают при одновременном действии нескольких перечисленных выше механизмов.
В клинической практике переломы одной лодыжки называют однолодыжечными, переломы обеих лодыжек (внутренней и наружной) – двухлодыжечными, переломы обеих лодыжек и переднего или заднего края большеберцовой кости – трехлодыжечными. Одно- и двухлодыжечные повреждения в 50-70% случаев не сопровождаются смещением фрагментов. Трехлодыжечные переломы относятся к категории тяжелых повреждений, при них, как правило, наблюдается выраженное смещение, расхождение вилки голеностопного сустава, подвывих и разрыв связок.
Симптомы перелома лодыжек
Пациент жалуется на боль в голеностопе или области травмированной лодыжки. Выраженность симптомов напрямую зависит от степени повреждения связочного аппарата, а также от смещения лодыжек, стопы и периферического конца большеберцовой кости. При повреждениях без смещения (особенно однолодыжечных) клиническая картина может напоминать ушиб или надрыв связок. Отек локальный, кровоизлияния в области сустава выражены незначительно или отсутствуют. Опора и движения умеренно затруднены. Осевая нагрузка по оси голени болезненна, но возможна. При пальпации боль локализуется выше верхушки лодыжек. Выявляется положительный «симптом иррадиации» – боль в области лодыжек при сжатии костей голени в средней трети.
При переломах со смещением сустав сильно отечен, деформирован. Кожа с синюшным или багровым оттенком, имеются выраженные кровоподтеки, иногда распространяющиеся на тыл стопы и подошву. Лодыжки не контурируются из-за отека. Между голенью и стопой образуется угол, открытый кнаружи или кнутри (в зависимости от вида подвывиха). Отмечается патологическая подвижность, в некоторых случаях определяется крепитация. Движения и опора невозможны из-за боли.
Диагностика
Переломы лодыжек следует дифференцировать с повреждением связок голеностопного сустава. При переломах боль, как правило, локализуется выше, максимальная болезненность определяется при пальпации костей, а не мягкотканных образований. Для постановки окончательного диагноза назначается рентгенография голеностопного сустава в двух стандартных проекциях (боковой и переднезадней). На снимках определяются линии изломов, направление и степень смещения отломков, вид подвывиха и степень расхождения берцовых костей. В сомнительных случаях назначают КТ голеностопного сустава, при необходимости оценить состояние мягкотканных структур – МРТ голеностопного сустава.

Лечение перелома лодыжек
Репозиция и гипсовая иммобилизация
Основной задачей при лечении повреждений лодыжек является точное восстановление нарушенных анатомических соотношений между различными элементами голеностопного сустава, поскольку без такого восстановления нормальное функционирование сустава невозможно. При переломах без смещения соотношение между элементами сустава не нарушено, поэтому достаточно наложить гипсовую повязку сроком на 4-8 недель. При переломах со смещением проводится одномоментная закрытая репозиция.
Репозиция осуществляется под местной анестезией в условиях стационара. При подвывихе сустава кнаружи травматолог одной рукой надавливает на наружную поверхность сустава, а другой – на внутреннюю поверхность голени выше лодыжки. После вправления подвывиха он сдавливает вилку голеностопного сустава, устраняя расхождение берцовых костей. При подвывихе сустава кнутри проводятся аналогичные манипуляции, но руки травматолога располагаются наоборот: одна – на внутренней поверхности сустава, вторая – на наружной поверхности голени выше лодыжки.
При повреждении заднего края большеберцовой кости стопу выводят вперед, производя тыльное сгибание, при повреждении переднего края – назад, производя подошвенное сгибание. Затем на ногу накладывают гипсовый сапожок в положении гиперкоррекции и выполняют контрольные снимки. Пациенту назначают обезболивающие и УВЧ. После спадания отека гипс циркулируют. Срок иммобилизации зависит от характера повреждения и составляет 4 недели при однолодыжечных переломах, 8 недель – при двухлодыжечных переломах и 12 недель – при трехлодыжечных переломах.
Хирургическое лечение
Показанием к хирургическому вмешательству является неустранимое смещение лодыжек, подвывих стопы и расхождение вилки сустава, а также невозможность удержания фрагментов в правильном положении. Кроме того, операции проводят при несросшихся переломах, интенсивных болях, выраженных нарушениях функции и статики. При свежих повреждениях хирургическое вмешательство обычно осуществляется на 2-5 день после травмы, при застарелых – в плановом порядке.
Внутреннюю лодыжку фиксируют двухлопастным гвоздем или винтами. При разрывах межберцового синдесмоза производят сближение берцовых костей, используя длинный винт или специальный болт. Для фиксации наружной лодыжки применяют гвоздь или спицу. При переломах заднего и переднего края производят остеосинтез лодыжек винтом или гвоздем. Затем рану послойно ушивают и дренируют, на ногу накладывают гипс. В послеоперационном периоде проводят антибиотикотерапию, назначают анальгетики, УВЧ и лечебную физкультуру. После снятия гипса осуществляют мероприятия по разработке сустава.
Прогноз и профилактика
Переломы лодыжек без смещения, как правило, хорошо срастаются и в дальнейшем не доставляют неудобства пациентам. Иногда отмечаются нерезкие боли, связанные с изменением погоды или со значительной нагрузкой на сустав. При правильно отрепонированных переломах со смещением изредка развивается посттравматический дистрофический болевой синдром – выраженные боли в стопе и голеностопном суставе, делающие невозможной опору на ногу. Причиной развития такого синдрома являются сосудистые и нейротрофические нарушения. Лечение консервативное – электрофорез с новокаином, парафин, новокаиновые блокады, ЛФК и витаминотерапия. Обычно выздоровление наступает в течение года.
Исходом нерепонированных переломов лодыжек со смещением становятся постоянные боли, деформация и отек сустава, ограничение движений, неустойчивость и неуверенность при ходьбе, хромота. Быстро развивается деформирующий артроз, который еще больше затрудняет опору и движения в голеностопном суставе. В подобных случаях требуются восстановительные операции, которые могут предусматривать иссечение рубцовых тканей, остеосинтез с применением различных металлоконструкций, использование костных трансплантатов и пластику связок. Профилактика заключается в проведении мероприятий по снижению уровня травматизма.
Перелом лодыжки

Каждая лодыжка состоит из наружной – латеральной, и внутренней – медиальной лодыжки, это разные отделы малоберцовой и большеберцовой костей. Снаружи мы их видим как два бугорка с внутренней и внешней стороны голеностопного сустава.
Обе лодыжки образуют «вилку» голеностопного сустава, через которую идет передача веса человека на стопу. Перелом – это нарушение целостности кости, он может затрагивать разные анатомические образования. Возможен перелом только внутренней, только наружной лодыжки, или обеих.
Если кости сместились или раздробились, этот перелом считается осложненным. Дополнительно усугубляет положение подвывих сустава. Иногда осколки прорывают кожу и ткани – тогда перелом становится открытым.
Симптомы перелома лодыжки
Заподозрить перелом лодыжки можно после самого факта травмы: неловко упали, подвернули ногу, спрыгнули с высоты. В момент перелома иногда можно услышать хрустящий звук. Конечность деформируется, выгибается под необычным углом.
После этого появляется боль, обычно именно в области лодыжек, но не всегда. Сустав ограничен в подвижности, на ногу невозможно наступить. Поступенно сустав отекает, нарастает синяк и появляется покраснение.
Лечение перелома лодыжки
Если кости не смещены и нет других осложнений, костных осколков, разрыва связок, обычно достаточно наложить гипсовую повязку на 4 — 8 недель. При таком неосложненном переломе можно обездвижить ногу и с помощью современных ортезов и бандажей. Они изготавливаются из прочной пластмассы или металла, покрытого материей, и закрепляются липучками. Бандаж можно подогнать под размеры ноги, при необходимости снять и протереть кожу, но без разрешения врача это делать нельзя.
Если перелом закрытый, но есть смещение, перед наложением повязки проводят репозицию – вправление сустава. Это делается в стационаре под местной анестезией. После так же накладывают гипс.

Хирургическое лечение необходимо, если не удается устранить смещение костей без операции или есть подвывих и другие осложнения. Хирургическое вмешательство считается очень эффективным, после него лодыжки заживают быстрее и осложнения редки. Операцию проводят обычно спустя несколько дней после травмы.
Вне зависимости от способа, с помощью которого кости поставили в правильное положение, необходимо соблюдать покой. На ногу нельзя наступать, ходить придется с помощью костылей.
Диагностика
Переломы лодыжек необходимо отличить от повреждения связок. Для точного диагноза проводят рентгенографию голеностопного сустава. На снимке травматолог видит, как именно сместились отломки, какова степень тяжести травмы.
Рентген показывает в основном плотные ткани, оценить состояние мягких тканей сложно. В сомнительных случаях дополнительно назначают компьютерную томографию и МРТ.
Современные методы лечения
После фиксации голеностопного сустава в правильном положении нужно много времени, чтобы все поврежденные ткани восстановились. Ускорить процесс выздоровления можно с помощью физиотерапии. Она улучшает кровообращение, облегчает отток лимфы и снимает отек.
Вид терапии назначает врач в зависимости от тяжести травмы. Это может быть прогревание с помощью парафиновых аппликаций, инфракрасной лазерной терапии. Нередко назначают электрофорез с кальцием для ускорения заживления костей, магнитотерапию, иглорефлексотерапию.

Профилактика перелома лодыжки в домашних условиях
Больше всего этой травме подвержены активная молодежь и спортсмены, а также пожилые. Любовь к шпилькам также повышает риск перелома лодыжки, в такой обуви нога неустойчива и часто подворачивается.
Увеличивает вероятность травмы отсутствие физических нагрузок. При этом мышцы ослабевают, все давление приходится на костную ткань, которая может не выдержать нагрузки. У пожилых пациентов риск травматизма тоже возрастает. Это связано с частым развитием остеопороза, при котором кости истончаются и становятся ломкими.
Для снижения риска перелома лодыжки нужно давать себе посильные физические нагрузки, избегать неудобной обуви, следить за уровнем кальция и плотностью костей.
Популярные вопросы и ответы
Эта травма – одна из самых распространенных. На перелом лодыжки приходится до 20% всех повреждений скелета. На популярные вопросы пациентов ответил травматолог-ортопед Сергей Прокофьев.
Как оказать первую помощь при переломе?
Главное – не пытаться встать на поврежденную ногу. Нужно присесть и с помощью аккуратных нажатий прощупать голень, чтобы определить, где именно болит. Далее нужно зафиксировать голеностопный сустав чем угодно, хоть двумя досками с двух сторон, и обмотать сверху бинтом или тканью. Если этого не сделать, возможно смещение отломков костей.
Нужно вызвать «скорую помощь» или доставить пострадавшего в травмпункт. Пока ожидается транспорт, приложите холод к месту боли с двух противоположных сторон. Подойдут, например, бутылки с холодной водой или замороженные продукты.
Если надета обувь с высоким голенищем, то ее не нужно пытаться стащить. Просто ослабьте шнуровку или расстегните молнию. Только если обувь сдавливает голеностопный сустав, ее можно попытаться слегка стянуть, но лучше не стоит. Конечность нужно расположить на возвышении, чтобы снизить отек. Можно принять любые обезболивающие.
Какие могут быть осложнения при переломе?
К сожалению, полностью восстановить сустав не всегда возможно. У 10% пациентов развиваются осложнения. Обычно это происходит при осложненном переломе лодыжки со смещением или подвывихом.
При неправильном вправлении, повреждении сосудов и нервов при травме возможны боли или потеря чувствительности в голеностопном суставе даже после заживления. А если кости срастались неправильно и не была проведена операция, может развиться укорочение одной из костей, хромота.
Сколько длится реабилитация при переломе?
Проходить в гипсе или ортезе придется от 4 до 8 недель, иногда больше. В течение этого времени делается физиотерапия, контрольный рентген. На рентгене определяют, нет ли повторного смещения костей, а затем — насколько хорошо кости срослись. После этого гипс снимают.
Мышцы ноги без движения постепенно атрофируются, подвижность сустава тоже еще снижена. Поэтому необходима реабилитация: физиотерапия, лечебная физкультура, которую назначает врач. Дополнительно выписывают хондропротекторы – это препараты, улучшающие питание суставных хрящей. Цель хондропротекторов помочь хрящу остаться в том состоянии, в каком он находится в настоящее время и профилактика его дегенеративных изменений.
Некоторое время после снятия гипса нужно избегать избыточных нагрузок, бега, прыжков. Как правило, около месяца. Если пришлось прооперироваться, возможно, и дольше.
Перелом лодыжки

Перелом лодыжки — это самое распространенное повреждения кости. Связано это с особенностью ее строения и большой нагрузкой на нее. В большинстве случаев пациенты называют лодыжки щиколотками.
Анатомия голеностопного сустава
Голеностоп соединяет кости стопы с костями голени. Лодыжки – это дистальные отделы большеберцовой и малоберцовой кости.
Строение голеностопа довольно сложное: он образован таранной костью и костями голени, которые связаны между собой хрящевой и мышечной тканью. Каждый сустав имеет разветвленную сеть кровеносных сосудов и нервов, которые обеспечивают трофику тканей и слаженность движения конечности.
В случае травмы все это нарушается и при неправильном лечении никогда не восстанавливается полностью.
Причины и симптомы перелома лодыжки
Главной причиной перелома щиколотки являются прямые (удар) и непрямые (подворачивания нижней конечности) травмы.
Непрямые травмы встречаются чаще. Они могут возникнуть при падении во время гололеда, спортивных тренировок, катание на роликах и сноуборде, подскальзывание на мокром полу и т. д.
Причинами прямых травм лодыжки могут быть автомобильные аварии, падение на ногу чего-нибудь тяжелого и т.д.
Перелом лодыжки сопровождается:
- Болевым синдромом;
- Отеком мягких тканей;
- Гематомами;
- Нарушением функции сустава.
Диагностика перелома лодыжки
Диагностируют перелом лодыжки методом рентгенографии в прямой, косой и боковой проекции.
В сложных случаях назначается компьютерная и магнитно-резонансная томография, ультразвуковое исследование голеностопа.
Первая помощь при переломе наружной лодыжки
При переломе лодыжки пострадавшего нужно доставить в травмпункт. Лучше вызвать карету «Скорой помощи». Когда же нет такой возможности, придется организовать носилки из подручных средств и доставить пострадавшего в ближайшее медучреждение.
До приезда медиков больному нужно оказать доврачебную помощь:
- Освободить ногу от травмирующих факторов, разумеется, если это возможно без дополнительного повреждения конечности.
- Приподнять пострадавшую ногу. Для этого можно сделать валик из одежды.
- При появлении кровотечения наложить лед или что-нибудь холодное, если есть возможность — кровоостанавливающий жгут, который нужно ослаблять на 20 секунд, через каждые 20 минут.
- При нарушении целостности кожных покровов ни в коем случае нельзя пытаться вправить отломки кости.
- При сильной боли дать пострадавшему анальгезирующее средство.
- Когда нет специализированной шины для иммобилизации, а больного надо доставить в медучереждение самостоятельно, нужно наложить шину из подручных средств.
Поврежденную конечность аккуратно согнуть в коленном суставе и расположить ступню, так чтобы пятка была по отношению к голени под прямым углом. Наложить импровизированную шину и зафиксировать ее бинтом, поясом, ремнем и т.д.
Лечение перелома лодыжки
Лечат перелом лодыжки консервативным и хирургическим путем.
Консервативные методы лечения используют в следующих случаях:
- Закрытий перелом без смещения;
- Перелом со смещением, но возможна одномоментная закрытая репозиция;
- Незначительное повреждение связок голеностопа;
- Нельзя провести операцию (риск наркоза при серьезных заболеваниях, отказ пациента, некоторые патологии ССС и ЦНС, декомпенсированный сахарный диабет).
Этапы консервативного лечения перелома лодыжки:
- Закрытое вправление (репозиция) кости.
- Наложение гипсовой повязки.
- Снятие гипса.
Показание к хирургическому методу терапии:
- Открытый перелом;
- Неэффективность закрытой репозиции (вправлении);
- Застарелые травмы;
- Повреждение обоих конечностей;
- Разрыв связочного аппарата голеностопного сустава;
- Повреждение лодыжки с одновременным переломом большеберцовой и малоберцовой кости, разрывом связок и подвывихом стопы кнаружи.
Реабилитация после перелома лодыжки
В течение первых 3 недель после оперативного вмешательства на больную конечность вставать категорически запрещено. Передвижение на костылях возможно только спустя это время. Гипс после хирургического вмешательства обычно накладывают минимум на 2 месяца. После его снятия некоторое время показано ношение эластичного бинта.
Если в качестве фиксаторов были использованы изделия из титана, то с ними можно жить долгое время. Если же фиксаторы выполнены из других металлов, то их нужно удалить максимум через полгода.
Передвижение без костылей разрешено минимум через 3 месяца.
На восстановления сустава требуется от 3 до 24 месяцев.
Время зависит от возраста больного, его физического состояния, сложности перелома.
При реабилитации перелома лодыжки показана:
- Лечебная физкультура;
- Массаж;
- Физиолечение;
- Диета, обогащенная кальцием.
Курс реабилитации подбирается индивидуально в зависимости от тяжести перелома лодыжки.
Перелом лодыжек

Перелом лодыжки – разрыв костной ткани по причине оказанного на нее механического воздействия. Механизм повреждения – подворачивание стопы с внутренним или наружным вывихом. Симптомы перелома лодыжки – внезапная острая боль, формирование обширного отека, кровоподтеки на коже, невозможность опереться на ногу, ограничение движений.
Чтобы подтвердить диагноз «перелом лодыжки», проводится физиологический осмотр пациента, назначаются инструментальные методы диагностики – рентгенография. Лечение консервативное. Если перелом лодыжки сопровождается смещением костных осколков, требуется репозиция закрытого типа. При отсутствии от репозиции положительной динамики прибегают к хирургическому вмешательству.
Особенности травмы
Среди всех видов переломов костей в теле человека перелом лодыжки занимает лидирующее место. Частота получения данной травмы не зависит от половой принадлежности человека, его возраста и степени физической активности. Хотя, как показывает статистика, чаще травма диагностируется у людей пожилого возраста. Объясняется это тем, что у людей в возрасте от 60-65 лет снижается концентрация внимания. Пожилые люди невнимательны при ходьбе, отчего они часто подворачивают ноги.
Перелом лодыжки происходит часто в зимний период, когда люди поскальзываются на льду и других скользких поверхностях. При переломе, исходя из того, насколько тяжелой была травма, может случиться разрыв связок или смещение костных обломков. Лечение перелома лодыжки подбирается индивидуально, в зависимости от тяжести случая.
Повреждение чаще носит изолированный характер, то есть сопутствующие травмы отсутствуют, но бывает и повреждение кости с осложнениями. Сопутствующие повреждения связаны с тяжелыми травмами опорно-двигательного аппарата, что наблюдается при авариях, производственных травмах, падении на конечность груза.
Перелом лодыжки может сопровождаться следующими осложнениями:
- травмирование костей грудного отдела;
- черепно-мозговые травмы;
- повреждения внутренних органов, например, почек и многие др.
Изолированным является закрытый перелом лодыжки. При травме открытого типа происходит повреждение целостности стенок кровеносных сосудов и корешков нервных окончаний.
Типы травм
Перелом кости лодыжки имеет несколько видов, деление на которые происходит исходя из причин повреждения:
- Перелом пронационно-абдукционного типа. Механизм повреждения кости – резкое выворачивание стопы при изначально неправильном положении ноги. В данном случае происходит отрыв костной ткани от ее основания, нарушается целостность наружной кости, проходящей на несколько сантиметров выше сустава, то есть в том месте, где кость наиболее тонкая. Травма может сопровождаться появлением микроскопических трещин на волокнах связки. Редко наблюдается расхождение берцовых костей.
- Перелом супинационно-аддукционного типа. Механизм травмы – чрезмерный поворот лодыжки с приложением силы. Кость ломается возле сустава, либо происходит ее отрыв от верхушки. Часто данный вид перелома сопровождается вывихом стопы во внутреннюю сторону.
- Ротационный перелом: происходит травма в результате сильного выворачивания стопы в наружную или внутреннюю сторону. Характеризуется ротационный тип перелома одновременным нарушением целостности обеих лодыжек, разрыв костной ткани происходит на одном уровне с суставом. Травма часто сопровождается отрывом задней части большеберцовой кости (откалывается кусочек костной ткани, имеющий форму треугольника).
- Сгибательный перелом изолированного характера: сгибание стопы с применением силы либо удар передней голеностопной части. Сопровождается травма появлением отломка треугольной формы, смещение для данного вида повреждения не является характерным.
- Переломы комбинированного типа: воздействие на кость лодыжки сразу нескольких провоцирующих механизмов.
Если была сломана только одна лодыжка, это однолодыжечный перелом, соответственно, при переломе двух и трех костей травмы называются двухлодыжечными и трехлодыжечными. Перелом одной или двух костей не сопровождается смещением. Данное осложнение характерно для трехлодыжечного вида травмы.
Клинические признаки и методы постановки диагноза
Основные симптомы перелома лодыжки – боли в ноге, ограниченность движения нижней частью конечности. Интенсивность боли обусловлена степенью тяжести травмы, наличием или отсутствием сопутствующих повреждений.
Закрытый перелом лодыжки сопровождается формированием небольшого отека, расположенного локально, человек не может опереться на стопу. Боль, когда врач проводит пальпацию нижней конечности, чувствуется выше лодыжки. Иногда после травмы появляется кровоизлияние. Присутствует «симптом иррадиации», который характеризуется усилением боли в лодыжках, когда врач надавливает на среднюю треть голеностопных костей.
Когда закрытый перелом лодыжки сопровождается смещением костных обломков, то интенсивность боли увеличивается, формируется обширный отек, форма сустава деформируется:
- Кожный покров становится синеватого цвета, кровоподтеки хорошо выражены.
- Прощупать контур лодыжки невозможно из-за сильного отека мягких тканей.
- Стопа становится чрезмерно подвижной.
- Человек не в состоянии двигать стопой из-за невыносимой боли.
Чтобы исключить такую травму, как частичный или полный разрыв голеностопных связок, при переломе лодыжки проводится дифференциальная диагностика. Когда происходит перелом кости, болевой симптом проявляется выше травмированного участка, интенсивность симптома усиливается во время пальпации кости, а когда врач прощупывает мягкие структуры, болезненность минимальна.
Чтобы подтвердить первичный диагноз, применяются инструментальные методы обследования. Наиболее информативным в данном случае будет рентген, снимок выполняется в двух проекциях, передней и заднебоковой. На рентгеновском снимке видна линия, по которой проходит излом, определяется степень и сторона смещения костных обломков. При подозрении на осложнения в виде повреждений мягких структур лодыжек или в тех случаях, когда рентген не может дать полной картины состояния кости, назначается магнитно-резонансная и компьютерная томография.
Терапевтические методы
Лечение перелома лодыжки подразумевает восстановление анатомии поврежденной кости. Травматологи Центра спортивной травматологии и восстановительной медицины подбирают методы терапии индивидуально для каждого пациента, исходя из степени тяжести клинического случая.
Если перелом закрытый, смещение отсутствует, лечение заключается во временной иммобилизации конечности путем наложения гипсовой повязки, носить которую нужно от 1 до 2 месяцев. Если травма сопровождается смещением, необходимо проведение репозиции закрытого типа. Проводится репозиция с применением местной анестезии.
Суть данной манипуляции – поставить на место костные обломки. Проводится следующим образом:
- Сначала устраняется подвывих путем надавливания левой рукой на наружную часть сустава, правой рукой на внутреннюю часть голени, расположенную немного выше лодыжки.
- Когда вывих вправлен, врач-травматолог надавливает на голеностопную вилку, чтобы берцовые кости встали на место.
- Если подвывих случился во внутреннюю сторону, во время процедуры репозиции врач воздействует руками на поврежденную конечность в обратном порядке – на внутреннюю часть сустава и наружную сторону голени.
- Если при переломе повредился задний край на большеберцовой кости, врач отводит стопу в обратную, тыльную сторону.
- Если случилось повреждение передней части кости, стопа выворачивается назад к подошве.
После репозиции нога фиксируется специальным сапожком из гипса, после чего проводится контрольный рентген. Для купирования болезненной симптоматической картины назначается прием обезболивающих препаратов. Чтобы ускорить процесс восстановления целостности кости, применяется метод УВЧ.
Когда на коже спадет отек, гипсовую повязку циркулируют. Длительность ношения гипса зависит от вида перелома. Если была повреждена одна кость, иммобилизация конечности длится до 1 месяца, если повреждено 2 кости – срок ношения гипса до 2 месяцев. При сложных трехлодыжечных переломах носить гипс нужно не менее 3 месяцев.
При смещении, которое не удалось устранить путем проведения закрытой репозиции, возникает необходимость в проведении хирургического вмешательства. Другие показания к операции:
- расхождение частей суставной вилки;
- невозможность удержать костные обломки;
- ярко выраженный болевой симптом;
- нарушения статики костей лодыжки.
Если человек обратился за медицинской помощью сразу после травмы, операция проводится после того, как спадет отек, примерно на 20-25 день после перелома. Если перелом застарелый, назначается плановое хирургическое вмешательство.
Фиксация внутренних частей лодыжки проводится с помощью специальных винтов или медицинских гвоздей. Если случилось нарушение целостности синдесмоза, большеберцовые кости в ходе операции сближают с помощью установки болта или винта. Чтобы зафиксировать наружную часть лодыжки, используют спицу или гвоздь.
После фиксации костных частей мягкие ткани ушиваются послойно, устанавливается временный дренаж. Конечность после операции фиксируется гипсовой повязкой. После хирургического вмешательства следует восстановительный период, в ходе которого назначается проведение физиотерапевтических процедур. В обязательном порядке проводится медикаментозная терапия антибиотиками, необходимо это для профилактики присоединения инфекции.
Чего ожидать после перелома?
Если повреждение целостности кости лодыжки было без смещения, после ношения гипса наступает полное выздоровление, и человек может возвращаться к спорту. В течение нескольких лет после перелома возможно появление незначительной боли при смене погодных условий либо после интенсивной физической нагрузки.
Редко после успешного лечения наблюдается развитие болевого дистрофического синдрома, который характеризуется частыми болевыми приступами в области сустава и стопы. Лечение синдрома безоперационное – проводятся парафиновые аппликации, ставится новокаиновая блокада, назначается прием витаминных комплексов.
При отсутствии своевременной терапии перелома со смещением мышцы атрофируются, конечность укорачивается, может возникнуть такое заболевание, как артроз деформирующего типа. В таких случаях в Центре спортивной травматологии и восстановительной медицины проводятся операции по замене разрушенных костных элементов эндопротезами.
Перелом голени – симптомы и лечение
Что такое перелом голени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вахитов-Ковалевич Р. М., ортопеда со стажем в 8 лет.
Над статьей доктора Вахитов-Ковалевич Р. М. работали литературный редактор Вера Васина , научный редактор Никита Геращенко и шеф-редактор Маргарита Тихонова

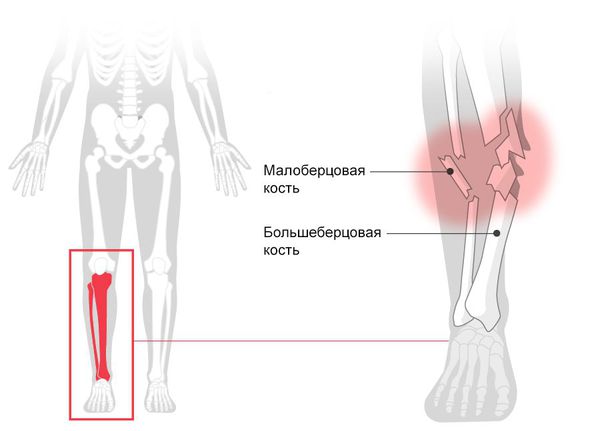
Определение болезни. Причины заболевания
Перелом голени (Fracture of lower leg) — это нарушение целостности большеберцовой или малоберцовой кости. При переломе человек не может опереться на ногу, возникает острая боль, меняется длина и конфигурация голени [1] .
Распространённость
В России травмы крупных костей скелета (плечевой, бедренной и большеберцовой кости) — это основная причина смерти пациентов младше 40 лет [3] . Переломы костей голени занимают первое место среди повреждений длинных трубчатых костей: на них приходится от 20 до 37,3 % случаев [11] .
Причины переломов голени
Повреждения голени чаще всего происходят при автодорожных авариях, падении с высоты, занятиях спортом, катании на коньках и на лыжах.
При переломе голени нередко повреждается несколько костей, например:
- при автодорожной аварии перелом центральной части большеберцовой кости часто сочетается с травмой верхнего конца малоберцовой кости;
- падение с большой высоты может привести к перелому нижнего конца большеберцовой кости и наружной лодыжки.
Чем быстрее оказана медицинская помощь и при необходимости проведена операция, тем реже развиваются осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы перелома голени
Один из первых признаков перелома — это острая боль, которая возникает из-за повреждения мягких тканей. Чаще всего она не проходит, даже если нога зафиксирована и не двигается, и стихает только после медицинской помощи.
Боль локализуется в зоне перелома и усиливается при прикосновении или надавливании. При движениях она может распространяться выше по ноге, но, как правило, человек этого не замечает, потому что боль слишком сильная.
Нарастающий отёк мягких тканей — второй характерный симптом, который развивается в первые часы после травмы. При отёке часто возникает местная ишемия, т. е. ухудшается кровообращение из-за сужения или полной закупорки просвета артерии. Кроме того, из-за отёка в области перелома развивается дополнительное раздражение, повреждаются мягкие ткани и усиливается боль.
Гематома образуется в месте перелома вслед за отёком из-за повреждения мелких сосудов окружающих и костных тканей. Гематома усиливает отёк и боль, поэтому пока не остановится внутреннее кровотечение, отёк будет нарастать — так замыкается круг симптомов. Чтобы его прервать, ногу нужно зафиксировать.
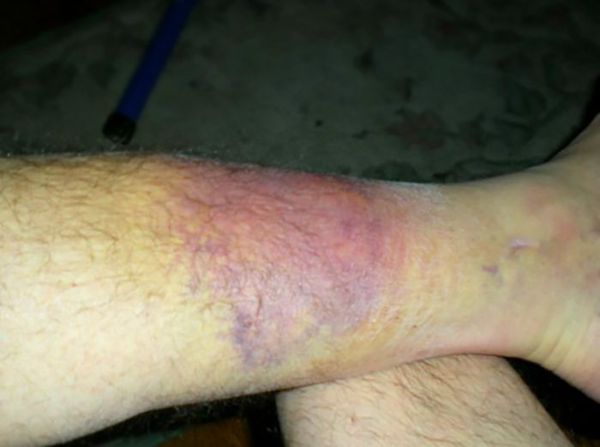
Деформация ноги и невозможность опереться всегда сопровождают переломы голени. Заметить их можно сразу после травмы.
Характерное потрескивание отломков (крепитация), щелчки и выраженный хруст в области травмы — это достоверные признаки перелома голени. Патологическая подвижность голени, нетипичные движения в ноге, которые вызывают острую боль, также свидетельствуют о переломе. Обычно из-за сильной боли пациенты максимально щадят ногу, стараются не шевелить ею и не дают к ней прикоснуться.
Перечисленные симптомы всегда оцениваются в совокупности: чем больше признаков выявлено, тем вероятнее перелом [1] .
Патогенез перелома голени
Выделяют два вида проявлений перелома голени: местные, возникшие в травмированной ноге, и системные, затрагивающие весь организм.
Основное местное проявление перелома голени — это острая боль, которая напрочь лишает желания двигать ногой [4] .
Мышцы голени в момент травмы рефлекторно сокращаются, что усугубляет перелом: острые костные отломки смещаются и повреждают мышечную ткань. Чем толще кость и сильнее развит мышечный каркас, тем вероятнее, что костные отломки сместятся.
При непроизвольном сокращении мышц из повреждённых мелких сосудов начинается кровотечение. В зоне перелома появляется гематома, развивается отёк мягких тканей и боль усиливается.
Вне зависимости от типа перелома, примерно с 10-го дня гематома становится основой для костной мозоли. Костная мозоль — это будущая соединительная ткань, которая при заживлении преобразуется в кость. Период образования мозоли длится до двух недель, в это время могут возникать системные проявления перелома: обостряются хронические заболевания, повышается температура и систолическое (верхнее) давление.
В дальнейшем, благодаря активному кровоснабжению и доставке минеральных элементов, формируется вторичная костная мозоль и перелом срастается.
Важную роль в сращении перелома играет кровоснабжение кости, наличие костных отломков, расстояние между ними и тип фиксации. Переломы без осколков срастаются лучше, чем оскольчатые. Осколки, как правило, лишены кровоснабжения и отдалены друг от друга, поэтому такие переломы считаются сложными и плохо заживают.
После сращения перелома костная мозоль выглядит как нарост, но в дальнейшем перестраивается [5] . В среднем через 3–3,5 месяца человек может вернуться к бытовым нагрузкам, через полгода линия перелома становится незаметной.
При множественных переломах костей голени, обширной кровопотере, длительном травмирующем воздействии и интенсивной боли может развиться травматический шок, при котором нарушаются функции нервной системы, ухудшается кровообращение и дыхание, что усугубляет патогенез перелома.
Классификация и стадии развития перелома голени
В Международной классификации болезней 10-го пересмотра (МКБ-10) перелом голени кодируется как S82.1 .
По сообщению перелома с окружающей средой и повреждением мягких тканей выделяют:
- открытый перелом — кость сообщается с окружающей средой, в открытой ране видны костные отломки;
- закрытый перелом — кожа не повреждена, открытых ран нет.
По повреждению кортикального слоя (самой прочной части костной ткани):
- полный перелом — нарушена целостность кости;
- неполный перелом — костная стенка разрушена не полностью.
Чаще всего при неполном переломе появляется боль и выраженный отёк. Нога подвижна и не деформирована, хруста отломков нет. В народе такой перелом называют «трещиной».
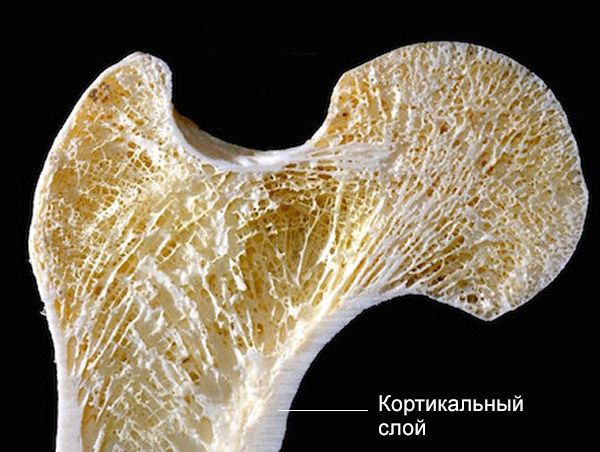
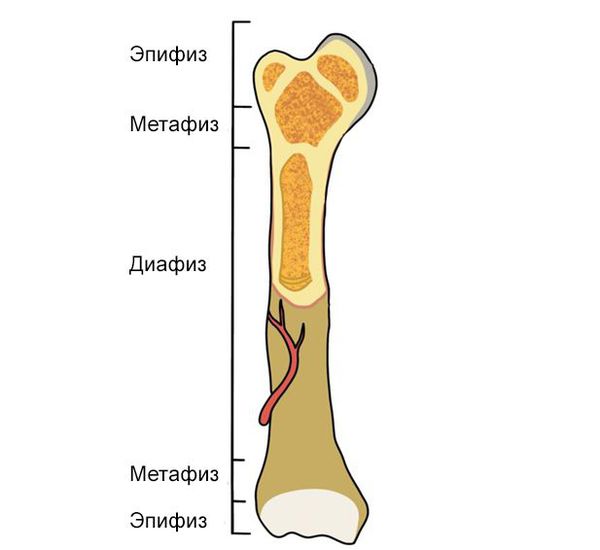
По локализации перелома:
- повреждение диафиза — перелом средней трети голени, тела трубчатой кости;
- эпифиза — перелом конца трубчатой кости эпифизарной зоны;
- метафиза — перелом верхней или нижней трети голени (как правило, в отдельную группу такие переломы не выделяют).
По смещению костных отломков переломы бывают:
- Без смещения — простые переломы, при которых не нужно совмещать костные отломки.
- Со смещением — осложнённые переломы, требующие совмещения костных отломков. При таких переломах голень сильно деформирована, отекает и болит, есть крепитация отломков.
По прохождению линии перелома по кости (заметно только на рентгенограмме):
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- фрагментарные;
- отрывные.
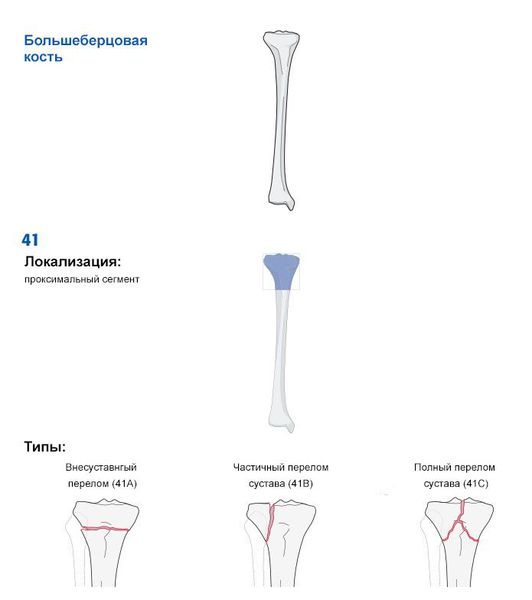
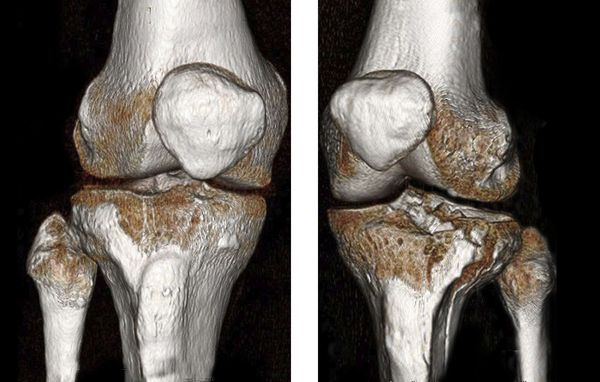
Чтобы упростить постановку диагноза, оценить тяжесть и прогноз травмы, Ассоциацией остеосинтеза была создана универсальная классификация переломов длинных трубчатых костей (AO ASIF Trauma).
Основной принцип данной классификации — это разделение переломов в зависимости от повреждённой кости, её сегмента и типа перелома. Фрагмент из классификации приведён на рисунке ниже [12] .
Осложнения перелома голени
Все осложнения перелома голени могут быть разделены на две группы:
- По времени возникновения:
- ранние — возникают в первые часы после травмы;
- поздние — развиваются в процессе лечения и реабилитации.
- По месту проявления: локальные и системные [7] .
Местные, или локальные осложнения
- повреждение мягких тканей (разрыв мышц, сухожилий и фасций);
- повреждение сосудисто-нервного пучка, онемение ноги и нарушение кровотока;
- местная ишемия тканей;
- контрактуры и атрофия мышц, которые проявляются скованностью движений;
- ложный сустав — несросшийся перелом, нарушение непрерывности трубчатой кости.
Ложный сустав можно распознать по рентгенограмме: видна линия перелома, костные края становятся округлыми, ось кости нарушена. Главная опасность заключается в утрате опорной функции голени, из-за чего пациент не может полноценно ходить.
Общие, или системные осложнения
Такие осложнения могут быть опасны для жизни. К ним относятся:
- Травматико-геморрагический шок, который возникает из-за боли при травме или потери крови. Пациент может потерять сознание, у него сильно понижаются давление и частота дыхания.
- Жировая эмболия — закупорка сосудов каплями жира, которые попали в кровь из участка перелома. Сопровождается помутнением сознания, эйфорией и неадекватным поведением: человек плохо осознаёт свои действия, отказывается от помощи, пытается встать и уйти.
- Тромбоэмболия — закупорка сосудов тромбами, из-за чего возникает ишемия или некроз тканей. В тяжёлых случаях, например при тромбоэмболии лёгочной артерии, пациент может погибнуть. Закупорка мелких сосудов приводит к ишемии тканей, в результате чего они разрушаются и организм отравляется продуктами распада. При закупорке крупных сосудов пациент может потерять сознание, у него резко падает давление и возникает терминальное состояние, близкое к клинической смерти.
Осложнения множественных травм носят комплексный характер: повреждается несколько костей или органов, например перелом ноги может сочетаться с черепно-мозговой травмой.
Диагностика перелома голени
Сбор анамнеза и осмотр
Диагностика всех видов травм начинается со сбора анамнеза — врач спрашивает, какие действия привели к перелому и что делал пациент после травмы.
Затем проводится физикальный осмотр и уточняются симптомы. Выделяют два вида признаков перелома:
- достоверные, к которым относится деформация, патологическая подвижность, укорочение или удлинение ноги и костный хруст (крепитация);
- недостоверные — боль, отёк и невозможность опираться на ногу.
Чем больше выявлено достоверных симптомов, тем вероятнее перелом костей голени.
Инструментальные методы диагностики
Объективно подтвердить диагноз позволяет рентгенологическое исследование голени в двух стандартных проекциях: прямой и боковой [8] . Чтобы избежать ошибок, рентген следует выполнять строго по стандартным укладкам.
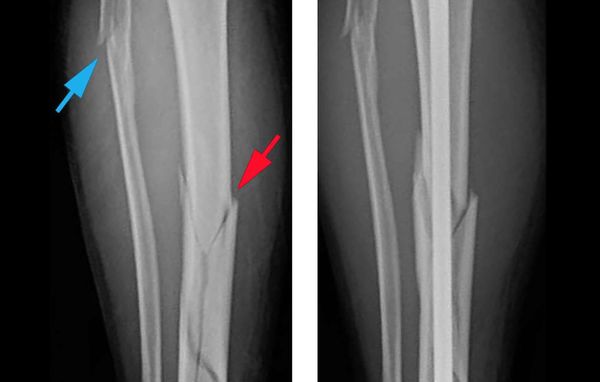
Шок, вынужденное неестественное положение ноги из-за боли, наличие шин и фиксаторов затрудняют диагностику перелома. Если металлические шины или фиксаторы мешают сделать качественный снимок, то их придётся снять. Когда положение ноги не позволяет сделать снимок, её вправляют под местной анестезией.
В некоторых случаях, если требуется детальная диагностика нескольких сегментов голени или пациент находится в тяжёлом состоянии, показана компьютерная томография с 3d-реконструкцией кости. Исследование можно проводить и при вынужденном положении конечности, но такой томограф есть не во всех клиниках. Поэтому в некоторых случаях, если информации недостаточно, делаются уточняющие прицельные рентгеновские снимки отдельных сегментов кости.
К дополнительным методам диагностики относятся:
- рентгеновские снимки под углом;
- рентгеноскопия (просвечивание) — процедура, при которой изображение выводится на светящемся экране;
- томография с введением контрастных веществ — метод, позволяющий выявить метастазы, которые могли стать причиной перелома;
- денситометрия — исследование плотности костной ткани.
Перечисленные диагностические методы применяются в тех случаях, когда причинно-следственная связь между переломом и предшествующими событиями недостаточно ясна. К примеру, если из-за резкого подъёма с кровати возник оскольчатый перелом обеих костей голени.
Лабораторная диагностика
Лабораторные методы при диагностике травм голени вторичны, они позволяют оценить общее состояние пациента и решить, нужно ли ему ложиться в больницу.
- при критически низком уровне эритроцитов и гемоглобина (свидетельствует о сильной кровопотере);
- при высоком уровне лейкоцитов (возникает при нарушениях в работе внутренних органов).
Лечение перелома голени
При поступлении в стационар проводят следующие процедуры:
- Чтобы уменьшить боль, внутримышечно вводят анальгетики центрального действия. Также показано местное обезболивание раствором Новокаина.
- Выполняется закрытая репозиция конечности, т. е. восстанавливают ось ноги, выводят её в правильное положение.
- В зависимости от типа перелома накладывают скелетное вытяжение или гипсовую повязку. Выбирают тот метод, который позволяет оптимально зафиксировать ногу [9] .
Далее лечение сводится к основным принципам травматологии:
- если общее самочувствие пациента стабильно, костные отломки не смещены или смещены незначительно, то показано консервативное лечение;
- при грубом смещении, угловой деформации и укорочении конечности потребуется операция [10] .
Консервативное лечение
При консервативном лечении пациенту накладывают гипсовую повязку. Повязки могут быть как классическими, так и из полимерных материалов. Тип повязки на сращение перелома не влияет, важно качество наложения и адекватная фиксация. От материала зависит только удобство ношения повязки. Фиксаторы в остром периоде практически не используются.
Общие рекомендации по ношению гипса:
- не мочить повязку, иначе кожа под ней будет преть;
- не пытаться самостоятельно ослабить повязку, не обрезать края и не стараться сделать её удобнее;
- не подсовывать под повязку линейку, расчёску и прочие предметы, чтобы почесать кожу;
- следить за тем, чтобы повязка не пережимала ногу слишком сильно;
- если отёк нарастает, то рекомендуется обратиться к доктору и переложить повязку.
Гипс можно снимать только после того, как кости срослись (это видно на рентгенограмме). В среднем это происходит через 3–3,5 месяца.
Хирургическое лечение
Хирургическое лечение состоит в открытой репозиции костных фрагментов и остеосинтезе — операции, при которой восстанавливают правильную ось ноги и придают отломкам нужное положение. Процедура проводится под общей анестезией. Подходящую технику остеосинтеза врач подбирает в зависимости от участка перелома.
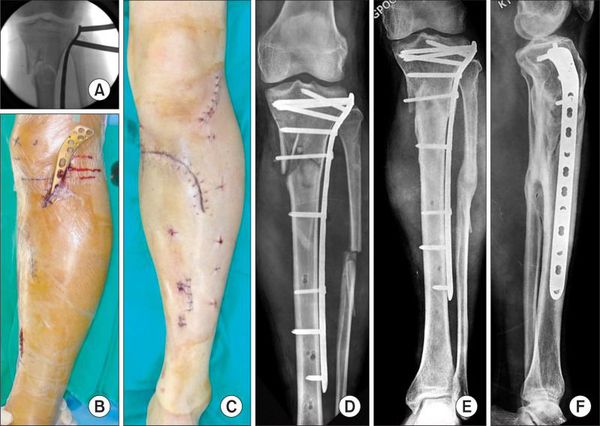
При использовании металлоконструкций кости голени сращиваются в среднем через 3–3,5 месяца после операции. Удалять конструкции по медицинским показаниям можно не ранее, чем через полгода. К таким показаниям относятся риск перфорации кожи и травмы мягких тканей. Также конструкцию нужно убрать, если она мешает разработке сустава, сдвинулась или поломалась.
Если конструкция мешает пациенту, её можно удалить, но не раньше, чем через год.
Аппараты внешней фиксации, например стержневые фиксаторы или аппарат Илизарова, применяют только временно, пока состояние пациента нестабильно и нельзя провести операцию.
Прогноз. Профилактика
Прогноз зависит от вида перелома, возраста пациента, сопутствующих заболеваний и осложнений. Также важно, как быстро человек обратился за помощью, соблюдал ли рекомендации врача и какая тактика лечения была выбрана [1] .
При переломе большеберцовой кости отломки чаще всего смещаются и кость долго сращивается. Большинство переломов диафиза голени, как правило, хорошо фиксируются как при консервативном лечении, так и при оперативном. Хуже заживает перелом нижней трети и опорной площадки голени. Непредсказуемы исходы множественных переломов костей голени и переломы обеих ног.
В целом, если выбрана правильная тактика лечения и своевременно проведена операция, то большинство переломов сращиваются за 3–3,5 месяца.


