Перелом лопатки
Перелом лопатки – это нарушение целостности лопатки в результате травматического воздействия. Происходит довольно редко и обычно сочетается с переломами ребер. Проявляется болью в лопаточной области, отеком и ограничением движений верхней конечности. В некоторых случаях отмечается подкожное кровоизлияние или плечевой гемартроз. Патология диагностируется на основании анамнеза, данных физикального осмотра и рентгенологического исследования. Методика лечения зависит от места перелома лопатки, может заключаться в наложении фиксирующей повязки или скелетного вытяжения длительностью в 1 мес.
МКБ-10

Общие сведения
Переломы лопатки достаточно редко наблюдаются в травматологии, составляют 0,3-1,5% от общего количества скелетных травм. Как правило, возникают одновременно с переломами ребер. Перелом акромиального отростка может сочетаться с переломом либо вывихом акромиального конца ключицы, перелом суставного отростка – с вывихом плеча. Травматическое повреждение чаще выявляется у мужчин трудоспособного возраста, пик заболеваемости приходится на 40-60 лет.
Причины
Переломы лопатки возникают при бытовых, уличных и производственных травмах, автодорожных происшествиях. Локализация повреждения определяется механизмом травмы:
- Прямое воздействие: падение на спину, сильный удар. Преобладает в структуре заболеваемости, наблюдается при переломах углов, ости, тела лопатки.
- Непрямое воздействие: падение с упором на кисть либо на область локтевого сустава при отведенной конечности. Становится причиной переломов шейки, клювовидного, акромиального отростков лопатки, суставной впадины.
Патогенез
Лопатка – плоская парная кость. Располагается по задней поверхности грудной клетки сбоку от позвоночника. Входит в состав так называемого верхнего плечевого пояса и участвует в движениях верхней конечности. Имеет сложную структуру, включающую тело, ость, два отростка, шейку и суставную впадину. Переломы лопатки из-за особенностей ее расположения обычно не сопровождаются выраженным смещением.
Наиболее сложными являются многооскольчатые переломы тела, а также переломы акромиального отростка, шейки лопатки, при которых чаще наблюдается смещение костных фрагментов. Перелом суставной впадины относится к категории внутрисуставных, может оказывать негативное влияние на функцию плечевого сустава из-за нарушения целостности суставной поверхности, особенно при наличии свободно лежащих отломков.
Классификация
В современной травматологии и ортопедии используют систематизацию переломов лопатки с учетом локализации, что позволяет подобрать оптимальную тактику лечения и составить прогноз. Различают следующие виды травм:
- многооскольчатые, поперечные, продольные переломы тела лопатки;
- переломы акромиального и клювовидного отростков лопатки;
- перелом хирургической и анатомической шейки лопатки;
- перелом суставной впадины;
- перелом нижнего и верхневнутреннего углов;
- перелом ости лопатки.
Симптомы перелома лопатки
Клиническая картина определяется локализацией перелома. При повреждениях углов, ости и тела кости возникает болевой синдром, в пораженной зоне появляется отечность, обусловленная кровоизлиянием в близлежащие мягкие ткани. Локальный отек обычно соответствует форме лопатки, интерпретируется как симптом «треугольной подушки». Выявляются умеренные ограничения движений верхней конечности, самостоятельный подъем руки невозможен.
Деформация при переломах со смещением визуализируется не всегда из-за выраженной отечности, которая также затрудняет пальпацию и может стать причиной гиподиагностики. При ощупывании может определяться смещение отломков, костная крепитация, патологическая подвижность. Пальпация области повреждения резко болезненна.
При переломах суставной впадины пациент жалуется на боли в проекции плечевого сустава. Сустав отечен, деформирован, обнаруживается резкое ограничение движений. Контуры окружающих костных структур изменены, отмечается выстояние акромиона, западение тканей под акромиальным отростком. При пальпации иногда выявляется костный хруст.
Переломы клювовидного отростка и акромиона проявляются местной болезненностью и отечностью окружающих мягкотканных структур. В проекции перелома формируется кровоподтек, достигающий максимума к 2-3 суткам. Движения ограничены, пальпация болезненна, иногда обнаруживается крепитация.
Осложнения
Изредка переломы лопатки осложняются травмами плечевого сплетения, подмышечной артерии либо нерва. При нарушении целостности сосуда может наблюдаться интенсивное внутреннее кровотечение. При разрыве и сдавлении нерва отмечаются расстройства чувствительности и движений, которые иногда полностью или частично сохраняются после заживления перелома. При повреждении суставной впадины лопатки возникает гемартроз.
У некоторых больных в отдаленном периоде выявляется «флотирующая» (излишне подвижная) лопатка, развитие которой обусловлено атрофией окружающих мышц. К числу поздних осложнений внутрисуставных переломов относят артроз плечевого сустава, ограничение движений различной степени выраженности. После консервативного лечения внутрисуставных повреждений иногда диагностируются привычные вывихи плеча.
Диагностика
Обследование осуществляется в условиях приемного покоя травматологического отделения, диагноз выставляется по результатам консультации травматолога. Применяются следующие методы:
- Внешний осмотр. В пользу перелома лопатки в зависимости от его локализации свидетельствуют наличие «треугольной подушки», характерное ограничение движений, резкая болезненность. Несомненными признаками перелома являются патологическая подвижность отломков и костная крепитация.
- Рентгенография. Является основным методом инструментальной диагностики. При большинстве переломов выполняют рентгенограммы лопатки в прямой и боковой проекциях. При повреждении суставной впадины показана рентгенография плечевого сустава.
- Другие визуализационные методики. Имеют вспомогательное значение. Для уточнения особенностей перелома и расположения фрагментов при многоокольчатых переломах назначают КТ лопатки. Для оценки состояния окружающих структур производят МРТ мягких тканей.
- Пункция плечевого сустава. Осуществляется при травмах суставной впадины. Является лечебно-диагностической манипуляцией, позволяет подтвердить наличие крови в полости сустава, провести ее эвакуацию.
При наличии сопутствующих травм (повреждений грудной клетки, позвоночника) перечень диагностических методик расширяют. При разрыве либо сдавлении сосудисто-нервного пучка план обследования включает консультации сосудистого хирурга, невролога или нейрохирурга.

Лечение перелома лопатки
Первая помощь
На догоспитальном этапе руку на стороне поражения фиксируют косыночной повязкой либо проволочной шиной. При подозрении на внутрисуставное повреждение или разрыв сосуда прикладывают холод (пакет или грелку со льдом, обернутые полотенцем) к области сустава. При интенсивных болях дают анальгетики. Попытки вправления строго запрещаются из-за возможности развития вторичного смещения.
Консервативная терапия
При поступлении травматолог выполняет местное обезболивание области перелома. Метод иммобилизации определяется локализацией повреждения:
- При переломах без смещения накладывается повязка Дезо, поддерживающая предплечье и фиксирующая плечо к груди. В подмышечную впадину подкладывают валик. На 10-11 день повязку снимают, руку пациента подвешивают на косыночную повязку.
- При переломе акромиона со смещением отломков используется отводящая шина сроком на 4-6 недель.
- Лечение переломов суставной впадины и шейки лопатки со смещением проводится с использованием накожного или скелетного вытяжения сроком на 1 месяц. В последующем накладывают торакобрахиальную повязку на 3 недели.
Полное сращение наступает в течение 1-2,5 месяцев. В первые дни при сильных болях внутримышечно вводят анальгетики. Больным назначают лечебную физкультуру, массаж, физиотерапевтическое лечение. Применяют следующие физиопроцедуры:
- УВЧ – способствует расширению сосудов, активизации кровообращения и тканевого обмена;
- магнитотерапия – стимулирует образование костной ткани;
- интерференционные токи – ускоряют рассасывание кровоподтеков, уменьшают болевой синдром, устраняют отечность;
- лекарственный электрофорез – использование местных анестетиков позволяет снизить выраженность болевого синдрома, применение гидрокортизона уменьшает воспаление.
Хирургическое лечение
Оперативное лечение при переломах лопатки применяется редко. В качестве показаний рассматривают
- внутрисуставные повреждения, если фрагменты смещены на 5 и более миллиметров, линия перелома распространяется на четверть и более суставной поверхности;
- переломы шейки, если отломки смещены более чем на 10 мм, угол наклона суставной впадины изменен на 40 и более градусов;
- подвывихи плеча;
- повреждение верхнего поддерживающего комплекса (вывихи и переломы ключицы).
При изолированных травмах обычно осуществляют накостный остеосинтез лопатки небольшими пластинами. Повреждения поддерживающего комплекса могут потребовать сложных вмешательств с одновременной пластикой акромиально-ключичного сочленения, наружной или интрамедуллярной фиксацией ключицы, иммобилизацией лопатки с использованием винтов либо пластин. После операции верхнюю конечность фиксируют в положении отведения. Пациенту назначают антибиотикотерапию и обезболивающие средства, проводят реабилитационные мероприятия.
Прогноз
Прогноз при переломе лопатки в большинстве случаев благоприятный. Переломы без смещения хорошо срастаются, не влекут за собой негативных последствий. При повреждениях со смещением, особенно внутрисуставных возможны ограничения движений, дегенеративно-дистрофические изменения. При сопутствующих травмах нерва могут наблюдаться невропатии.
Профилактика
Превентивные меры включают профилактику бытового травматизма, соблюдение правил дорожного движения, следование правилам техники безопасности на производстве. При повреждениях верхних отделов грудной клетки важна настороженность травматолога в отношении возможных сопутствующих травм лопатки.
Перелом суставной впадины лопатки причины, симптомы, методы лечения и профилактики
Перелом суставной впадины лопатки — поражение костной ткани, которая соединяет плечо и ключицу. К данной области крепится вращательная манжета. Развитие болезни сопровождается ограничением подвижности. Имеет отличительные признаки, что упрощает диагностику. Заболевание требует консультации врача.
Симптомы перелома суставной впадины лопатки
Врачи выделяют следующие клинические признаки перелома костной ткани лопатки:
- болезненные ощущения острого типа, которые усиливаются при движении верхней конечностью;
- хруст в суставной ткани при движении;
- ограничение двигательной активности спины и поражённой конечности;
- дискомфорт усиливается в ночное время суток или при физической нагрузке;
- нестабильность плеча;
- уменьшенный диапазон движения;
- хроническая слабость;
- возможны кровоподтёки в области травмы;
- отёчность в виде треугольника;
- открытый перелом характеризуется раной, в глубине которой заметны осколки костной ткани;
- при поражении нервного окончания пациенты отмечают уменьшение чувствительности поражённой конечности;
- покраснение кожных покровов в поражённой области;
- тянущие болезненные ощущения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 11 Февраля 2022 года
Содержание статьи
Причины
Перелом костной ткани развивается при физическом повреждении. Выделяют несколько факторов, повышающих вероятность получения травмы:
- косвенные причины, когда физическая нагрузка передается на лопатку через вытянутую верхнюю конечность;
- после удара или в результате падения;
- дорожное транспортное происшествие;
- избыточное напряжение мышечных тканей и связок;
- интенсивные физические нагрузки;
- несоблюдение техники безопасности на производстве;
- заболевания дегенеративного характера;
- избыточная масса тела;
- употребление спиртных напитков;
- прием наркотических препаратов;
- ослабленная иммунная система;
- недостаточная концентрация витаминов в организме.
Стадии развития перелома суставной впадины лопатки
Врачи выделяют несколько стадий после перелома костной ткани:
- катаболическая, протекает в первые 7 дней после разрушения кости. Подразумевает воспаление и некротический процесс, сопровождается интоксикацией организма;
- дифференциальная, протекает со 2 по 3 неделю после перелома. Характеризуется образованием новых клеток, которые участвуют в создании костной ткани;
- первично-аккумулятивная, развивается с 14 дня по 42. Подразумевает формирование сосудистых каналов, поступление витаминов и минералов в пораженную область;
- минерализация, характеризуется завершением формирования новой костной ткани, укреплением связочного аппарата.
Разновидности
В зависимости от степени повреждения, выделяют следующие виды перелома костной ткани лопатки:
- открытый, подразумевает прорывание лопаткой мягких тканей, участки кости выпирают снаружи, их можно разглядеть. Сопровождается кровотечением, представляет угрозу для жизни больного. Объясняется риском болевого шока;
- закрытый, подразумевает сохранение мягких тканей при поражении костной.
По причине возникновения заболевание разделяют на следующие разновидности:
- травматическая, подразумевает перелом после физического контакта, травмы;
- патологическая, характеризуется возникновением перелома из-за других болезней и факторов, например при злоупотреблении алкоголем, наркотиками.
Выделяют переломы без смещения, которые развиваются после физического контакта и со смещением, прогрессирующие при частом сокращении мышц.
Диагностика
Для постановки диагноза пациента направляют на рентгенографию в 2 проекциях, при необходимости дополнительно назначают процедуру в косой проекции. Получить больше информации о состоянии костной ткани помогает компьютерная томография. Установить точный диагноз позволяет МРТ. Данная процедура предоставляет информацию о состоянии костной ткани, сосудистых каналов, нервных окончаний, позволяет установить степень повреждения. В сети клиник ЦМРТ используют следующие методы диагностики:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Перелом суставной впадины лопатки диагностирует и лечит травматолог. В зависимости от сопутствующих симптомов может потребоваться консультация невролога и хирурга.
Лечение перелома суставной впадины лопатки
Курс лечения определяется разновидностью и тяжестью болезни. После травмы и перелома требуется обездвижить конечность. Для избежания болевого шока рекомендуется принять обезболивающий препарат, под область подмышки подложить валик. При наличии костных отломков и смещении вылечить недуг, избежать осложнений помогает оперативное вмешательство. После операции требуется реабилитационный период, подразумевает назначение физиотерапевтических процедур, лекарств, массажа, курса физических упражнений. Избавиться от боли помогают народные рецепты.
Осложнения
При переломе суставной впадины суставная ткань повреждается изнутри. При отсутствии своевременной помощи усиливаются болезненные ощущения, ухудшается функционирование руки, увеличивается риск возникновения следующих осложнений:
- воспалительный процесс суставных тканей;
- хронические болезненные ощущения;
- необратимое ограничение движений позвоночника и верхней конечности;
- увеличенный риск травмирований шейки и отростка лопатки;
- атрофический процесс мышечных тканей;
- хронические вывихи плечевого сустава;
- при любом смещении костной ткани развивается дегенеративный процесс, артроз.
Профилактика перелома суставной впадины лопатки
Снизить риск возникновения осложнения и предотвратить перелом удастся, соблюдая следующие правила:
- избегать физических повреждений;
- соблюдать правила безопасности на производстве;
- отказаться от занятий экстремальными и травматичными видами спорта, например боевыми искусствами;
- соблюдать правила дорожного транспортного движения;
- отказаться от употребления спиртных напитков, наркотических средств, курения;
- избегать стрессовых ситуаций, переохлаждения;
- ежедневно заниматься физической культурой;
- при сидячей работе раз в час выполнять гимнастику;
- после травмы лопатки обратиться к врачу;
- раз в 6 месяцев пропивать курс витаминов;
- ежегодно проходить диспансеризацию для укрепления опорно-двигательного аппарата.
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Переломы лопатки
Лопатка — кость, обеспечивающая соединение плечевой кости с ключицей. У человека эта кость имеет треугольную плоскую форму с тремя углами и похожа на инструмент труда человека – лопату, что и определило ее название.

У лопатки есть тело, клювовидный отросток, ость лопатки, которая переходит в акромиальный отросток, шейка и на самой наружной части лопатки есть суставная (гленоидальная) впадина лопатки , похожая по форме на блюдце. Эта суставная впадина вместе с головкой плечевой кости образует плечевой сустав.
К лопатке крепятся мышцы, которые вращают плечевую кость (вращательная или ротаторная манжета плеча).
Почему возникают переломы лопатки?
Переломы лопатки встречаются сравнительно редко (менее 1% от числа всех переломов) и обусловлено это тем, что лопатка сама по себе подвижна, расположена в толще мышц, которые защищают ее, а также самой формой лопатки. Перелом лопатки может возникнуть в результате падения на спину, на плечо, прямого удара по спине. Очень редко встречаются и переломы лопатки, возникшие в результате сильного падения на руку, локоть – чаще при этом возникают переломы и вывихи плечевой кости, костей предплечья (лучевой и локтевой), переломы и вывихи ключицы, но если в этой цепи самым слабым местом окажется лопатка, то не исключен ее перелом. Перелом лопатки свидетельствуют о высокоэнергетичной травме.
Симптомы
Сразу после перелома возникает боль в области лопатки, надплечья, плеча, которая усиливается при движениях. По задней поверхности надплечья появляется отек, в результате самого удара, послужившего причиной перелома, могут возникать ссадины и раны кожи.
Вскоре после перелома на коже часто можно увидеть синяк, который возникает в результате пропитывания тканей кровью. Этот синяк многие называют гематомой, однако на самом деле это не всегда верно. Это не гематома, а пропитывание тканей кровью – то есть просто синяк. Затем за несколько дней или даже недель этот синяк постепенно опускается вниз по плечу.
Переломы лопатки часто возникают при падении, в результате дорожно-транспортных происшествий – в таких несчастных случаях часто происходят травмы и других органов, переломы других костей. Такое состояние, когда перелом лопатки сочетается с травмами других органов и систем, называют политравмой. По данным разных исследователей перелом лопатки сочетается с другими повреждениями в 35-98% случаев. Наиболее часто встречаются следующие сопутствующие повреждения:
Переломы ключицы (15-40%);
Переломы ребер (25-50%);
Повреждения легких, плевры (15-55%);
Переломы плечевой кости (12%): верхней части, диафиза, нижней части;
Повреждения нервов плечевого сплетения (5-10%);
Переломы костей черепа (25%);
Переломы костей нижней конечности (бедра, голени, 11%);
Повреждения крупных кровеносных сосудов (11%);
Разрывы селезенки (8%)
Диагноз
Перелом лопатки диагностируют по рентгенограммам. Сначала выполняют рентгенограмму в традиционной передне-задней проекции, затем, если возникает необходимость уточнить характер перелома, могут понадобиться рентгенограммы и в других проекциях.
Рентгенограмма: перелом шейки лопатки (красная линия) и основания акромиального отростка (зеленая линия).
Наиболее точная информация о характере перелома может быть получена с помощью компьютерной томографии с пространственной реконструкцией.
Компьютернаятомограмма: перелом тела лопатки.
Компьютернаятомограмма: сложный многооскольчатый перелом тела лопатки
Компьютернаятомограмма: сложный многооскольчатый перелом тела лопатки и нижнего края суставной впадины лопатки
Однако в диагностике переломов лопатки есть одна важная проблема: их часто не диагностируют вовремя. Как мы уже отмечали, переломы лопатки часто встречаются у пациентов с политравмой, когда повреждены другие органы. В таких случаях внимание врачей может быть приковано к другим, порой жизненно важным проблемам, а перелом лопатки диагностируется позднее, когда опасность для жизни уже миновала. К сожалению, при особо тяжелых травмах на лечение других опасных для жизни травм и их осложнений тратится столько времени (несколько недель и даже месяцев), что перелом лопатки успевает срастись со смещением.
Перелом лопатки может произойти в любом ее месте. Типичны переломы суставной впадины, шейки, тела лопатки, клювовидного и акромиального отростков, остит лопатки. Чаще всего встречаются переломы тела лопатки (около 45% от всех переломов лопатки). Могут быть и комбинации этих вариантов переломов. Локализация перелома очень важна, поскольку она определяет тактику лечения. Поскольку к лопатке крепится много мышц, то практически все переломы характеризуются смещением костных отломков.
В некоторых случаях в зависимости от того, как проходит линия перелома через тело лопатки, выделяют поперечные, продольные переломы, однако это деление не имеет особой клинической значимости. Кроме того, переломы могут иметь и сложный, многооскольчатый характер.

Чем опасны переломы лопатки?
Переломы лопатки могут угрожать функции руки по трем принципиальным вариантам:
1) Переломы суставной впадины лопатки, которая покрыта хрящом и контактирует с головкой плечевой кости, называют внутрисуставными, поскольку линия перелома соединяется с полостью сустава. Такие переломы могут привести к нестабильности (вывихам) в плечевом суставе за счет того, что смещенные отломки суставной впадины лопатки не будут удерживать головку плечевой кости. Представьте, что на тарелке лежит футбольный мяч, и у тарелки откололся край с одной стороны – конечно же, мяч будет выкатываться из ложа тарелки без затруднения. Кроме того, поскольку суставная впадина лопатки покрыта хрящом, то ее переломы неминуемо сопровождаются повреждением хряща. В результате может развиться артроз плечевого сустава, чему также будет способствовать даже минимальное смещение костных отломков: ступенька даже в несколько миллиметров будет значительно затруднять скольжение головки плечевой кости по впадине лопатки, и движения в плечевом суставе будут ограничены и/или болезненны.
2) В норме суставная впадина лопатки имеет строгую ориентацию по отношению к оси лопатки. В норме наклон суставной впадины лопатки варьирует от 12 градусов кзади (ретроверсия) до 14 градусов кпереди (антеверсия). Относительно вертикальной оси наклон суставной впадины лопатки составляет в среднем 92 градуса. Эта пространственная ориентация очень важна для правильного функционирования мышц, в первую очередь мышц вращательной манжеты плеча. При переломах шейки лопатки смещение может привести к нарушению этого тонкого биомеханического баланса, что может привести к боли, ограничению движений и разрывам сухожилий вращательной манжеты плеча. Кроме того, изменение наклона суставной впадины лопатки может послужить причиной нестабильности плечевого сустава (возможны привычные вывихи), импниджемент-синдрома.
Ориентация суставной впадины лопатки по отношению к оси лопатки.
3) Лопатка скользит по ребрам при движениях рукой, при дыхании. Перелом тела лопатки со смещением приводит к деформации лопатки, она становится «неровной», в результате чего нарушается нормальное беспрепятственное скольжение лопатки по ребрам, и если перелом так и срастется со смещением, то может возникнуть постоянная боль, хруст при движениях.

Лечение переломов лопатки
Вариант лечения зависит от того, какой характер перелома лопатки. В целом переломы лопатки можно лечить как консервативно (т.е. без операции с помощью обездвиживающей повязки) или оперативно – т.е. выполнять операцию, в ходе которой устраняют смещение отломков и фиксируют их металлическими пластинами, винтами.
Операция необходима в тех случаях, если:
1. Имеется внутрисуставной перелом со ступенькой более 5 миллиметров или если перелом затрагивает более одной четверти окружности суставной впадины лопатки.
2. Имеется подвывих головки плечевой кости (особенно это вероятно при изменении угла наклона суставной впадины лопатки )
3. Поврежден верхний поддерживающий комплекс лопатки.
Подробнее об этих показаниях и о вариантах переломов лопатки мы поговорим ниже.
Переломы суставной впадины лопатки (внутрисуставные переломы). Существует много вариантов внутрисуставных переломов лопатки. Часть переломов затрагивают только края суставной впадины (спереди, сзади, снизу или по всей окружности), а другая часть характеризуется более длинной линией перелома.
Основные варианты внутрисуставных переломов лопатки

Как мы уже отмечали, внутрисуставные переломы угрожают функции плечевого сустава – если не устранить смещение отломков, то это с высокой долей вероятности приведет к возникновению проблем с плечевым суставом, которые будет достаточно трудно лечить. В связи с этим с целью максимального восстановления функции плечевого сустава смещение нужно устранить и фиксировать костные отломки.
Считается, что показанием к операции является наличие ступеньки, обусловленной смещением отломков высотой более 5 мм. Еще одно показание – перелом, затрагивающий более одной четверти окружности суставной впадины лопатки.
В таких случаях выполняют операцию, в ходе которой устраняют смещение (репозиция) и фиксируют отломки различными металлическими конструкциями. Такую операцию называют остеосинтезом. При внутрисуставных переломах для фиксации отломков кости часто используются винты.
Остеосинтез винтами при внутрисуставном переломе нижнего края суставной впадины лопатки. Слева – перелом со смещением. Справа – смещение устранено, восстановлена нормальная форма суставной впадины лопатки, выполнена фиксация двумя винтами.

После операции руку фиксируют слинг-повязкой или отводящей надувной шиной на 3-4 недели, за это время при стабильной фиксации отломков они начинают срастаться и опасность смещения проходит. Ввиду особенностей перелома возможно использование уют не слинг-повязку, а отводящую шину. Приступают к восстановлению движений в плечевом суставе.
Слева: слинг-повязка, справа: отводящая надувная шина, которая облегчает последующее восстановление движений в плечевом суставе.
Переломы шейки лопатки. Переломы шейки лопатки тоже практически всегда сопровождаются смещением отломков кости. В тех случаях, когда смещение превышает 10 миллиметров, или если наклон суставной впадины лопатки в результате перелома изменился более чем на 40 градусов (вокруг вертикальной или саггитальной осей), для максимального восстановления функции необходима операция, в ходе которой устраняют смещение и фиксируют лопатку металлическими конструкциями. Если не устранить смещение костных отломков, то в последующем это может привести к нестабильности плечевого сустава (будут происходить вывихи), импинджемент-синдрому, нарушению функции вращательной манжеты.
Для фиксации отломков при переломе шейки лопатки чаще всего используют пластины и винты. В зависимости от линии перелома может потребоваться длинная пластина, располагающаяся по всему наружному краю лопатки или короткая.
Если перелом шейки лопатки сочетается с переломом ключицы и разрывом клювовидно-ключичных связок, то это приводит к появлению такого феномена, как флотирующая (болтающаяся) лопатка. В таких случаях также целесообразно оперативное лечение, в ходе которого фиксируют не только шейку лопатки, но и ключицу.
Слева – стабильный перелом лопатки, справа – нестабильный перелом лопатки (поврежден верхний поддерживающий комплекс плеча, т.е. имеется перелом ключицы и/или разрыв клювовидно-ключичных связок, характеризующийся вывихом акромиального конца ключицы)
После операции руку фиксируют слинг-повязкой или отводящей надувной шиной на 3-4 недели, за это время при стабильной фиксации отломков они начинают срастаться и опасность смещения проходит. Ввиду особенностей перелома возможно использование уют не слинг-повязку, а отводящую шину. Приступают к восстановлению движений в плечевом суставе.
Переломы тела лопатки. Переломы тела лопатки обычно хорошо срастаются самостоятельно, и операция при таких переломах требуется сравнительно редко. Тем не менее, операция будет необходима в том случае, если есть значительное смещение отломков. К сожалению в научных исследованиях степень смещения отломков при переломе тела лопатки, при которой показана операция, до сих пор не определена. Прежде всего операция остеосинтеза лопатки, в ходе которой устраняют смещение отломков и фиксируют их пластинами и винтами необходимо в том случае, если у человека есть другой перелом, например, перелом бедренной кости или костей колени. В таком случае некоторое время ввиду перелома бедренной кости или костей голени человеку придется ходить с помощью костылей, и перелом лопатки будет значительно мешать опоре на костыль. Остеосинтез лопатки в таком случае позволит облегчить передвижение на костылях.
Во-вторых, как мы уже отмечали, перелом тела лопатки со смещением отломков приведет к тому, что лопатка станет деформированной. Впоследствии это может привести к болезненному скольжению лопатки по поверхности ребер. Такое состояние иногда называют «крепитирующая лопатка». Однако не всякая крепитирующая лопатка будет болезненной, поэтому иногда операцию делают не сразу, а тогда, когда лопатка уже срастется и станет точно ясно, вызывает ли деформация тела лопатки боль.
Варианты остеосинтеза лопатки: показаны три пластины, фиксирующие переломы акромиального отростка (вверху), шейки лопатки и/или тела лопатки (слева) и тела и/или ости лопатки (изогнутая пластина справа). В зависимости от типа перелома может потребоваться одна из этих пластин или сразу несколько.
Изогнутая блокируемая пластина для фиксации переломов лопатки
Требования к пластинам для фиксации переломов лопатки. Они должны быть изготовлены из высококачественных сплавов, иметь большой запас механической прочности, винты должны блокироваться в отверстиях пластины (резьба есть не только на теле винта, но и на его шляпке, соответствующая резьба есть и в отверстии пластины). Качественные пластины и винты изготавливают методом холодного отжима, т.е. резьбу не нарезают плашками, а отжимают холодным прессом, что снижает риск усталостного перелома металла и сохраняет его прочность.
Рентгенограмма: флотирующая лопатка (перелом лопатки сочетался с переломом ключицы и разрывом клювовидно-ключичных связок). Перелом тела лопатки и ключицы фиксированы пластинами и винтами.
После операции руку фиксируют слинг-повязкой или отводящей надувной шиной на 3-4 недели, за это время при стабильной фиксации отломков они начинают срастаться и опасность смещения проходит. Ввиду особенностей перелома возможно использование уют не слинг-повязку, а отводящую шину. Приступают к восстановлению движений в плечевом суставе.
Переломы клювовидного и акромиального отростков. Переломы отростков лопатки встречаются относительно редко и среди травматологов до сих пор нет единого мнения о том, как лучше всего лечить такие переломы. Считается, что при значительном смещении костных отломков лучше делать операцию, но степень этой «значительности» трактуется очень разнообразно. Кроме того, операции стоит отдать предпочтение в том случае, если работа или образ жизни пациента связаны с физическими нагрузками.
Принципиально переломы акромиального отростка можно фиксировать с помощью пластины или винтов, как показано на иллюстрации выше, или с помощью спиц и серкляжа (медицинской стальной проволоки).
Фиксация при переломе акромиального отростка спицами и серкляжем
У некоторых людей на акромиальный отросток состоит из двух частей: самого отростка и добавочной кости– osacromiale или акромиальная кость, которые соединены между собой хрящом. Эта кость является вариантом нормы, и ее наличие обусловлено индивидуальными особенностями развития, когда ядра окостенения лопатки не сливаются. В таком случае на рентгене может показаться, что есть перелом, однако на самом деле никакого перелома нет и это просто индивидуальная особенность строения. Врачи травматологи и рентгенологи должны знать о том, что такая кость встречается и должны знать признаки, по которым на рентгене можно отличить акромиальную кость от перелома акромиального отростка. Часто акромиальная кость имеется с двух сторон, т.е. на обеих лопатках.
Осложнения
После консервативного лечения в зависимости от характера перелома может развиться нестабильность (привычные вывихи) сустава, посттравматический артроз, импинджемент-синдром (синдром соударения), ограничение амплитуды и силы движений ввиду посттравматического артроза или нарушения функции вращательной манжеты плеча, невропатии (часто повреждается надлопаточный нерв), атрофия мышц, флотирующая лопатка.
Хирургическое лечение не исключает развития этих осложнений, но в целом снижает риск их развития.
Боль под правой лопаткой сзади со спины
Лопаткой называется объемная кость, имеющая форму треугольника и выполняющая функцию сочленения трубчатых плечевых костей с парной костью, расположенной сразу под первым ребром (ключицей). Суставная впадина лопатки и головка плечевой кости образуют плечевой сустав – один из самых подвижных суставов в организме человека. Боль под лопаткой чаще всего указывает на поражение плечевого сустава или патологии костно-мышечной системы, например, остеохондроз или миозит подлопаточных мышц. Если болевой синдром имеет четкую локализацию под правой лопаткой, необходимо проведение дифференциальной диагностики на исключение патологий расположенных в данной области органов: бронхо-легочной системы, почек, желчного пузыря. Терпеть подобную боль ни в коем случае нельзя, так как в 80% случаев она указывает на патологии, требующие медикаментозной (а иногда – и хирургической) коррекции.

Основные причины
Чтобы правильно оказать помощь человеку, который испытывает боли под лопаткой с правой стороны, важно точно определить причину ее возникновения. Для этого следует обратиться за медицинской помощью в травмпункт или приемный покой больницы (при подозрении на травму) или на прием к участковому хирургу, ортопеду или невропатологу.
Патологии подлопаточных мышц
К реберной и дорсальной поверхностям лопаточной кости крепится большое количество мышц, например, клювовидно-плечевая, дельтовидная, малая и большая ромбовидная мышцы. В подлопаточной ямке между мышцами груди и плеча расположена плоская подлопаточная мышца, которая крепится к плечевой кости и выполняет функцию пронирования (вращения) плеча и прилегания его к туловищу.

Именно травмы и заболевания мышц являются одной из самых частых причин появления болей в области лопаток, поэтому первичная диагностика всегда направлена на первоочередное исключение патологий костно-мышечного скелета. Ниже перечислены основные заболевания мышц, при которых боль под лопаткой является основным (доминантным) симптомом.
- Растяжение. Это одна из разновидностей травм, при которых в мышечном волокне происходят микроскопические разрывы по причине чрезмерного напряжения. Главная причина в большинстве случаев – повышенная физическая нагрузка при недостаточной степени тренированности. Почти 60% растяжений проходят самостоятельно в течение нескольких дней и не требуют медицинского вмешательства.
- Миозит. Патология представляет собой воспалительный процесс в мышцах, который может развиваться в результате травмы, переохлаждения, нарушения кровообращения или инфицирования болезнетворными бактериями. Наиболее опасен инфекционный миозит, так как при отсутствии своевременного лечения он может привести к заражению крови и развитию системной воспалительный реакции (сепсису).


Миофасциальный болевой синдром развивается на фоне хронических заболеваний позвоночника, сопровождающихся его деформацией: остеохондроза, спондилолистеза, спондилоартрита и т. д. Мышцы при данных патологиях травмируются костными наростами (остеофитами), грыжевыми выпячиваниями, смещенными позвонками. Воспалительные процессы в мышцах также развиваются на фоне компрессии кровеносных сосудов, которая характерна для межпозвоночных грыж и остеохондроза.
Общими симптомами для всех мышечных заболеваний являются боли в месте локализации патологического процесса, усиливающиеся при любой динамической нагрузке, мышечная скованность, ограниченность движений в расположенных поблизости суставах и сочленениях. Боли под лопаткой, связанные с растяжением подлопаточной мышцы, проходят после применения холодных компрессов.

Перелом лопатки
Перелом лопатки – это достаточно редкий вид переломов, составляющий не более 4% от общего числа травм такого характера. Боль при переломе лопаточной кости является главным симптомом, но при этом может сочетаться и с другими признаками.

Таблица. Симптомы перелома лопаточной кости.
| Локализация перелома | Возможные признаки |
|---|---|
| Акромион (акромиальный отросток) | Болезненность имеет умеренную выраженность, сопровождается припухлостью и отечностью мягких тканей, усиливается при надавливании (может сохранять свою интенсивность при движении). Характерным признаком повреждения акромиально-ключичного сустава, образованного суставной поверхностью ключицы и акромионом, является специфический хруст, возникающий даже при легком надавливании на латеральный конец лопатки. |
| Суставная впадина (небольшая ямка в латеральном углу лопатки) | Боли при повреждении суставной впадины более интенсивные, усиливаются при статической и динамической нагрузке, не позволяют совершать движения плечом. Отличительным симптомом является кровоизлияние (как правило, обильное) в полость сустава. Гемартроз проявляется припухлостью, кровоподтеками, образованием кровавых, болезненных гематом в месте повреждения. |
Обратите внимание! Прогноз при переломе лопатки достаточно благоприятный: если больной своевременно обратится за помощью к травматологу, полное восстановление трудоспособности обычно происходит в течение 3-4 недель.

Подлопаточный бурсит
Бурситом называется воспаление синовиальной сумки – полости, изнутри выстланной синовиальной оболочкой и заполненной желтоватой эластичной массой в виде геля, которая содержит большое количество коллагена и необходимых для питания сустава веществ. Подлопаточный бурсит обычно развивается в результате травматического воздействия на плечелопаточный сустав, но в отличие от артроза, при данной патологии на фоне выраженного болевого синдрома сохраняется подвижность сустава.

Воспалительный процесс также может развиваться в результате венозного и лимфатического застоя, нарушения обменных процессов, нехватки питательных веществ и инфицирования слизистых оболочек сустава и синовиальной сумки. Последний вариант наиболее опасен, так как инфекционные бурситы лечатся гораздо тяжелее и чаще проявляются различными осложнениями.
Кроме болевого синдрома, интенсивность которого может отличаться в зависимости от типа воспаления и количества скапливаемого экссудата, симптомами подлопаточного бурсита также могут быть:
- болезненная припухлость;
- интоксикационный синдром с признаками местной и системной гипертермии;
- выраженная отечность тканей в месте воспаления.

При остром бурсите симптомы появляются уже на вторые сутки после травмы или воздействия провоцирующего фактора. Хроническое воспаление может длиться годами, проявляясь смазанной симптоматикой, затрудняющей постановку верного диагноза и своевременное лечение.
Плечелопаточный периартрит
Периартритом называется воспаление в околосуставных тканях: капсуле, связках, мышечном волокне, сухожилиях. Клинически патология проявляется болями и дискомфортом в пораженной области, а также скованностью и снижением подвижности. При распространении воспалительного процесса на кисть возможна ампутация конечности, поэтому лечить заболевание необходимо на ранней стадии, когда патогенетические деформации не имеют яркой клинической выраженности.

Наиболее часто плечелопаточный периатрит развивается у лиц старшего и пожилого возраста, пациентов с тяжелыми гиподинамическими нарушениями и хроническими расстройствами опорно-двигательной системы.
Лечение зависит от стадии и типа воспалительного процесса и включает следующие этапы:
- наложение фиксирующей повязки (иммобилизация пораженного сегмента);
- применение обезболивающих препаратов (в том числе, в виде блокад);
- физиотерапевтические процедуры (электрофорез, магнитотерапия, ультразвук).

Вне стадии обострения хороший терапевтический эффект дают тепловые процедуры в виде аппликаций или аппаратного прогревания.
Поражение плечевого сплетения
В ряде случаев боль под лопаткой сзади со спины может быть неврологическим симптомом, указывающим на поражение плечевого сплетения. Так называется нервное сплетение, образованное нервами плечевого пояса и свободной верхней конечности (это первый грудной спинномозговой нерв, а также нервы нижней половины шейного отдела). К симптомам невралгии плечевого сплетения относится не только боль под лопаткой, но и парестезии, дискомфорт и болевой синдром при отведении руки, распространение болезненных ощущений в грудную клетку и подмышечную впадину.

Клиническая картина может дополняться нарушением тонического напряжения мышц, повышением артериального давления в иннервируемой конечности, патологической слабостью в руках (больному тяжело удерживать даже предметы, имеющие небольшой вес). При появлении подобных симптомов необходимо обращаться к неврологу или хирургу (если тяжело самостоятельно оценить имеющие признаки – к участковому терапевту).
Дифференциальная диагностика
Если болезненные ощущения беспокоят именно под правой лопаткой, необходимо также исключить патологии внутренних органов (боль в этом случае может иметь как локальное, так и отраженное течение). Диагностика подобных болей достаточно сложная, поэтому оценивать болевой синдром необходимо только в совокупности с другими клиническими признаками.
Таблица. Возможные причины болей под правой лопаткой.
В отдельную категорию можно выделить поддиафрагмальный абсцесс. Это нарыв, полость, заполненная воспалительным или гнойным экссудатом, которая образуется обычно в качестве осложнения при прободных язвах кардиального отдела желудка.

Лечение абсцессов почти всегда хирургическое с последующей антибиотикотерапией и противомикробной профилактикой («Метронидазол», «Амоксициллин», «Тетрациклин»).

Что делать, если появилась боль под правой лопаткой?
Самостоятельно принимать какие-либо меры для лечения болей под лопаткой не рекомендуется, так как перечень причин, способных спровоцировать болевой синдром подобной локализации, достаточно обширный. Для их выяснения необходимо обратиться в больницу и пройти необходимое обследование, обязательно включающее рентгенографию лопатки для исключения возможных травм и переломов.
Первая помощь при переломе
При переломе лопатки алгоритм оказания первой помощи обычно выглядит следующим образом.
-
Обезболить место перелома. Если есть возможность и необходимые знания, лучше всего использовать раствор новокаина или прокаина для инъекций. При их отсутствии можно дать пострадавшему любой анальгетик, например, метамизол натрия («Баралгин», «Анальгин»).


После оказания специализированной помощи в травмпункте повязку следует носить еще в течение 14-20 дней.
Растяжение мышц: что делать?
При растяжении подлопаточных мышц наиболее эффективным методом обезболивания в первые два дня являются холодные компрессы (грелка со льдом, мокрая ткань и т. д.). Держать их нужно около 10-15 минут, повторять процедуру – до 5-6 раз в день.

Начиная с третьего дня, лечение обычно включает следующие препараты:
- НПВС в форме мазей и таблеток («Диклофенак», «Ибупрофен», «Нимесулид»);
- согревающие мази с пчелиным ядом или камфорным спиртом («Капсикам», «Випросал»);
- гели и мази с ангиопротективным действием («Троксерутин», «Гепариновая мазь»).

После исчезновения болей показано применение щадящих методик ЛФК и физиотерапевтического лечения, необходимого для полного восстановления поврежденной мышцы.
Обратите внимание! В тяжелых случаях при растяжении подлопаточных мышц может потребоваться использование специального корсета или бандажа, поэтому любое лечение должно назначаться только специалистом.
Чем лечить бурсит?
Для лечения подлопаточного бурсита в большинстве случаев используются антибиотики (преимущественно – фторхинолоны и полусинтетические препараты пенициллинового ряда). Антибактериальная терапия может назначаться и с профилактической целью при асептическом воспалении для предотвращения инфицирования на фоне затяжного или интенсивного воспаления. Для купирования воспалительного процесса используются препараты из группы НПВС («Диклофенак», «Мелоксикам»), а также стероидные гормоны («Гидрокортизон», «Преднизолон»).

При тяжелом течении и неэффективности консервативных методов пациенту назначается хирургическое дренирование синовиальной полости с последующим промыванием антисептиками.
Видео – Боль под лопаточной костью
Подлопаточная боль – тревожный симптом, требующий полноценной и комплексной диагностики. Он может быть как проявлением травм, так и признаком хронических опорно-двигательных патологий, например, остеохондроза. В ряде случаев требуется проведение дифференциальной диагностики с заболеваниями внутренних органов, поэтому самолечение при болях подобной локализации недопустимо.
Переломы края гленоида и собственно впадины лопатки
Переломы края гленоида часто происходят на фоне впервые возникшего травматического переднего вывиха плеча, их частота колеблется от 5 до 50%. Суставные переломы со смещением, захватывающие край гленоида встречаются редко, лечением выбора является открытая репозиция и внутренняя фиксация.
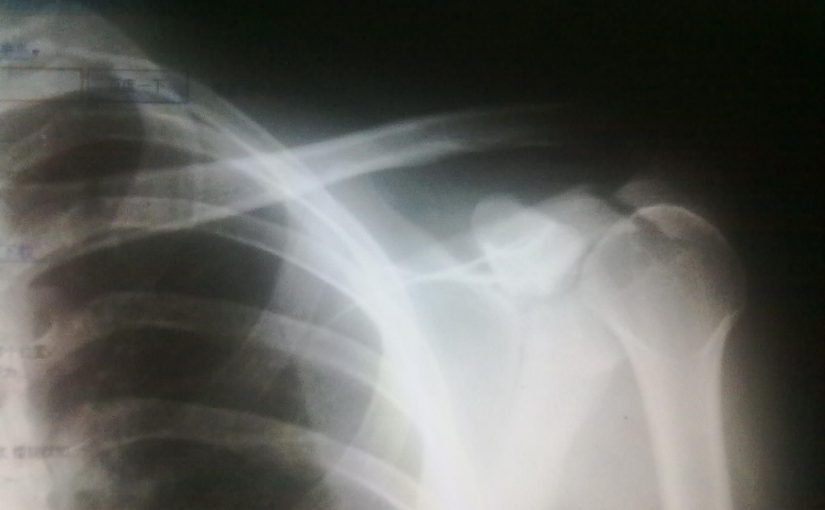
Внутрисуставные переломы суставной впадины лопатки являются результатом продавливания гленоида головкой плечевой кости на фоне воздействия медиально направленной силы.
Клиническое обследование
Большинство пациентов с переломами лопатки доставляются в шоковый зал после высокоэнергетической травмы. Необходимо тщательное обследование, так как возможно наличие сопутствующих, угрожающих жизни повреждений легких, сердца, сосудов.
Полное клиническое обследование на предмет сопутствующих повреждений (особенно головы, грудной клетки, живота и таза) – обязательно. Обследование повреждённой конечности при острых переломах лопатки затруднено по причине высокого уровня встречающихся сопутствующих переломов рёбер на той же стороне. Несмотря на это, необходимо выполнить полное нейроваскулярное обследование.
Лучевая диагностика
Выполнение стандартной рентгенографии обязательно, тем не менее наилучшим методом визуализации переломов гленоида считается КТ . На томограммах отображаются смещение, ангуляция и оскольчатый характер перелома.
Предоперационное планирование с использованием КТ является критически важным для идентификации отломков, определения техники вмешательства и оптимального хирургического доступа.
Использование трёхмерной реконструкции позволяет:
- Дополнять стандартные изображения
- Обеспечивать всестороннюю предоперационную оценку переломов
Классификация
Для классификации переломов суставной впадины лопатки применяется функциональная модификация существующей системы Идеберга, основывающейся на локализации повреждения и сопутствующем поражении тела лопатки, требующем хирургической фиксации.
- Тип I – повреждение края гленоида
- Тип II – повреждение от 30 до 50% верхнего отдела поверхности гленоида вместе с основанием клювовидного отростка.
Другие классификации переломов лопатки
Анатомическая классификация переломов лопатки по Zdravkovic and Damholt:
- Тела лопатки
- Области гленоида
- Шейки лопатки
- Акромиального отростка
- Ости лопатки
- Клювовидного отростка
Типичные переломы лопатки:
- Перелом анатомической шейки
- Перелом хирургической шейки
- Перелом клювовидного отростка
- Перелом верхнего внутреннего угла
- Перелом нижнего угла
Виды переломов лопатки:
- Внутрисуставной перелом
- Перелом шейки лопатки
- Перелом акромиального отростка
- Отрыв клювовидного отростка
- Перелом через incisura scapule
- Перелом через fossa supra и infraspinotus
Лечение перелома лопатки
Консервативное лечение:
Наиболее приемлемым лечением маленьких переломов («отщепов») является консервативное. При более серьёзных, больших переломах со смещением широко применяется открытая репозиция и фиксация.
Maquieira представил отличные результаты консервативного лечения своих пациентов. В течение нескольких лет наблюдения все пациенты отмечали стабильность плечевого сустава и оценивали результаты лечения как отличные. Осложнений и повторных вывихов отмечено не было, дополнительные вмешательства не требовались.
Консервативное лечение переломов края гленоида с большим фрагментом, полученных в результате эпизода травматической передней нестабильности, обеспечивает стабильный функциональный результат с высоким уровнем удовлетворения пациентов.
В течение первых пяти лет после повреждения не было отмечено клинических признаков остеоартроза. При концентрическом вправлении плечевого сустава травматические передние вывихи плеча с переломом края гленоида и большим смещенным фрагментом успешно вылечиваются консервативно.
Оперативное лечение:
Фиксация рекомендована при переломах, захватывающих не менее 25% поверхности гленоида, со смещением более чем на 10 мм, а также при сопутствующей нестабильности.
Нарушение конгруэнтности повышает риск развития посттравматического дегенеративного артроза, сопровождаемого болевым синдромом и утратой функции.
Подвывихи в плечевом суставе и неконгруэнтность суставной поверхности являются показаниями к оперативному лечению. Любые статические подвывихи плеча по данным рентгенологического исследования расценивается в качестве компонента нестабильности, требующей стабилизации.
Реабилитация
Программа реабилитации разрабатывается индивидуально и адаптируется с учётом наличия сопутствующих повреждений, состояния костной и мягких тканей, прочности фиксации, предположительного выполнения пациентом установленного режима, предпочтений хирурга.
В течении первых шести недель конечность иммобилизируется, а упражнения включают пассивные движения. Через шесть недель разрешают активные движения, которые выполняются в течение последующих четырёх недель. Силовые упражнения разрешают не ранее десятой недели.
Осложнения
- Инфекция
- Неправильная консолидация
- Несращение
- Ятрогенные повреждения
Все эти осложнения минимизируются путём тщательной подготовки операции и соблюдения её техники, точной и ранней диагностикой и соответствующим лечением.
Частое осложнение – миграция спиц Киршнера. Минимизируется использованием спиц с нарезкой. Для контроля положения спицы – контрольная рентгенография.
Переломы верхней (проксимальной) части плечевой кости

Плечевая кость – эта та кость, которая располагается между локтем и надплечьем. Обычно плечом называют ту часть тела, которая располагается между шеей и плечевым суставом, но это неверно: плечо располагается ниже.

Плечевая кость, как и все трубчатые кости, состоит из трех частей: верхней (проксимальной), средней (диафиза) и нижней (дистальной).
Верхняя (проксимальная) часть плечевой кости имеет достаточно сложную анатомию и вместе с лопаткой образует плечевой сустав. В проксимальном отделе плечевой кости выделяют головку полусферической формы, за счет чего возможны движения в плечевом суставе. Головка покрыта хрящом. Ниже головки имеется сужение – анатомическая шейка. Под анатомической шейкой располагаются два бугорка – большой и малый, к которым прикрепляются мышцы. К большому бугорку прикрепляются малая круглая, подостная, и надостная мышцы (вращают плечо наружу и удерживают его в суставе). К малому бугорку прикрепляется подлопаточная мышца (вращает плечо внутрь). Все эти мышцы образуют так называемую ротаторную (вращательную) манжету плеча. Между бугорками имеется борозда, в которой проходит сухожилие длинной головки двуглавой мышцы плеча. Под бугорками имеется еще одно сужение, которое называют хирургической шейкой. Подробнее об анатомии плечевой кости и плечевого сустава вы можете прочитать на нашем сайте.

Перелом плечевой кости может произойти в любой из ее частей: проксимальной, средней (диафизе) и дистальной. Как правило, перелом локализуется в одной части, но иногда линия перелома проходит через две (например, перелом затрагивает проксимальную и среднюю части кости). Каждый из вариантов имеет свои особенности, поэтому мы опишем их в отдельных статьях.
Когда возникает перелом?
Чаще всего перелом проксимального отдела плечевой кости происходит у пожилых людей, у которых имеется остеопороз, т.е. кость имеет небольшую прочность. Однако перелом проксимального отдела плечевой кости может возникнуть и у молодых людей.
Типичная травма, при которой появляется перелом – падение на руку, но перелом может возникнуть и при прямом ударе по верхней части плеча. Кроме того, встречаются и так называемые отрывные переломы, и переломовывихи, о которых вы можете прочитать в отдельной статье на нашем сайте.
Симптомы
Сразу после перелома пострадавший чувствует боль в области плечевого сустава, движения становятся резко болезненными, но чаще движения плечом вообще невозможны. Плечо может деформироваться.
Может возникнуть нарушение чувствительности кисти, предплечья или плеча. Онемение или чувство мурашек, иголок может быть обусловлено как повреждением нервов при переломе, так и в результате отека, который при переломе возникает практически всегда.
Через несколько часов после травмы возникает отек, позже, примерно через сутки, в области плечевого сустава появляется синяк (его ошибочно называют гематомой, но на самом деле это просто синяк – подкожножировая клетчатка пропитывается кровью). В течение нескольких дней или даже недель этот синяк может увеличиваться в размерах и «сползать» вниз, даже до кисти.
Первая помощь:
Во-первых, убедитесь, что пострадавший находится в полной безопасности.
Если пациент не может идти, вызовите скорую помощь. В остальных случаях можно добраться до врача самостоятельно на такси – что может оказаться гораздо быстрее.
Не пытайтесь двигать поврежденной рукой. Это может стать причиной повреждения кровеносных сосудов, нервов и мягких тканей.
Если отломки костей выступают из раны (открытый перелом), не пытайтесь их вправить обратно.
При открытом переломе наложите стерильную повязку (остановите любой автомобиль, в аптечке которого должны быть стерильные бинты).
Не накладывайте жгут! Просто туго забинтуйте рану и придайте руке положение выше уровня сердца пострадавшего.
Если наложить повязку затруднительно, просто укройте рану стерильными салфетками или бинтом до прибытия бригады скорой помощи.
Если медицинская помощь недоступна, а пациент должен быть перемещен, обездвижьте (иммобилизируйте) поврежденную конечность с помощью временных шин или косынки.
Временное шинирование может быть осуществлено с помощью дощечек, веток, картона или скрученных журналов. Избегайте чрезмерного сдавливания руки.
Подвесьте руку на косыночной повязке. Косынка представляет собой отрезок ткани со связанными концами, одеваемый на шею и поддерживающий поврежденную руку.

Какие бывают переломы?
Существуют несколько типичных вариантов переломов:
Отрыв большого бугорка, перелом анатомической шейки, перелом хирургической шейки, отрыв малого бугорка, внутрисуставной перелом (раскалывание головки), переломовывих.
Каждый из этих типичных вариантов может сочетаться с другим, так что у конкретного пациента может иметь место сочетание, например, отрыва большого бугорка и перелома хирургической шейки, или любой другой вариант. Кроме того, перелом может быть вколоченным – если один отломок вдавливается в другой. Для описания многообразия возможных вариантов перелома травматологи чаще всего используют классификацию Neer, которая выделяет одно-, двух-, трех- и четырех фрагментарные переломы.
Как мы уже упоминали, к бугоркам прикрепляются мышцы, которые имеют разную направленность. Ввиду этого отломки кости часто смещаются в том направлении, куда их тянут соответствующие мышцы.

Типичные смещения трехфрагментарных переломов (состоящих из трех частей). Слева – отрыв малого бугорка и перелом хирургической шейки, справа – отрыв большого бугорка с переломом хирургической шейки. Большой бугорок мигрирует вверх и назад.
Смещенный вверх и кзади большой бугорок будет нарушать отведение, так как при этом он будет просто соударяться с акромиальным отростком лопатки, ограничивая движения.
Полностью оторванный большой бугорок может смещаться в подакромиальное пространство, и, в таком случае, в последующем также будет невозможно отводить руку вбок.

Смещенный в подакромиальное пространство большой бугорок (отмечен красной стрелкой)
Вообще вариантов переломов проксимальной части плечевой кости очень много, подробнее о них вы можете почитать на нашем сайте.
Диагноз
Диагноз перелома проксимального отдела плечевой кости выставляется по результатам осмотра и дополнительных методов исследования (рентгенологических, компьютерной томографии). Во время осмотра врач расспросит вас об обстоятельствах травмы. Постарайтесь максимально подробно, но при этом лаконично рассказать о том, что случилось. Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.).
Точный характер перелома не всегда можно установить по рентгенограммам, так как вариантов переломов очень много, а на простых рентгенограммах отломки часто наслаиваются друг на друга. Тем не менее, сначала всегда выполняют рентгенограмму в передне-задней проекции. Если перелом простой, то этого достаточно, но если перелом сложный, то необходимо выполнять либо рентгенографию в дополнительных проекциях (косых, осевых и т.д.), либо выполнять компьютерную томографию. Рентгенограммы в дополнительных проекциях технически сложны, часто требуют того, чтобы руке придали особое положение, а это часто невозможно ввиду сильной болезненности. Поэтому чаще хирурги предпочитают компьютерную томографию.
В любом случае выполнять компьютерную томографию до обычных рентгенограмм не всегда целесообразно. Магнитно-резонансная томография имеет меньшую информативность по сравнению с компьютерной томографией при диагностике характера перелома, но иногда, если врач заподозрит повреждение связок или сухожилий, то выполняется и это исследование.
Как лечить переломы проксимальной части плечевой кости?
Существуют два принципиальных способа лечения переломов – консервативный (без операции) и оперативный. Выбор способа лечения делается с учетом характера перелома, смещения костных отломков, образа жизни пациента, и сопутствующих заболеваний.
Все переломы проксимальной части плечевой кости можно условно разделить на два типа:
– те, которые можно с успехом лечить консервативно, т.е. без операции и
– те, которые лучше оперировать.
Безоперационное лечение целесообразно при простых переломах без смещения или с минимальным смещением отломков (менее 1 сантиметра). Кроме того, консервативное лечение показано в тех случаях, когда в силу разных причин рука пациента не функционировала до травмы (после инсульта, например).
Руку обездвиживают с помощью специальных лонгет из гипса или из современных отвердевающих материалов. Существуют и гораздо более удобные по сравнению с обычной гипсовой лонгетой современные ортезы. Конкретный вариант подходящего ортеза или повязки определяется характером перелома. Сроки иммобилизации также определяются характером перелома. Обычно при консервативном лечении длительно обездвиживания больше, чем при оперативном.
В остальных случаях обычно целесообразно оперативное лечение, которое позволяет устранить смещение, фиксировать отломки и раньше начать движения в плечевом суставе.
Вариант фиксации отломков определяется характером перелома. При отрывах большого бугорка его чаще фиксируют проволокой или винтом и проволокой.

Фиксация большого бугорка проволокой.
При более сложных переломах выполняют фиксацию интрамедуллярным штифтом или пластиной.

Фиксация перелома пластиной PHILOS фирмы Synthes.
Требования к пластинам для фиксации переломов проксимальной части плечевой кости весьма высоки. Они должны быть изготовлены из высококачественных сплавов, иметь большой запас механической прочности, винты должны блокироваться в отверстиях пластины, а сама пластина должна иметь дополнительные отверстия для подшивания сухожилий ротаторной манжеты и связок плечевого сустава. Все эти особенности определяют их высокую стоимость, которая в нашей стране легко может превышать 1000 долларов США.

Слева – остеосинтез винтами, справа – остеосинтез пластиной фирмы Arthrex с отверстиями для подшивания сухожилий ротаторной (вращательной) манжеты
Остеосинтез интрамедуллярным штифтом – обычно менее травматичная операция, но она имеет свои ограничения. Как правило, выбор в пользу интрамедуллярного штифта происходит при более простых переломах без отрыва бугорков, или в тех случаях, когда линия перелома распространяется на диафиз. Впрочем, интрамедуллярный остеосинтез возможен и при более сложных переломах, но технически эта операция очень сложна.
У пожилых пациентов одной из основных трудностей, сопутствующей переломам проксимального отдела плеча, является остеопороз. Кость – мягкая, «сахарная», и обычные винты в такой кости легко прорезываются и вся конструкция становится нестабильной.
Кроме того, у пожилых пациентов многооскольчатые переломы часто вообще не срастаются даже при идеальной репозиции (сопоставлении отломков) и фиксации, за счет того, что с возрастом кровоснабжение головки снижается. Поэтому, если врач расценивает кровоснабжение головки у пожилого пациента как недостаточное, то выполняется не остеосинтез, а эндопротезирование – т.е. сустав меняется на новый искусственный.
 |
 |
Эндопротезы плечевого сустава фирмы Zimmer® (Anatomical Shoulder™, инверсные и реверсные)
Осложнения
Помимо того, что операция позволяет устранить смещение костных отломков, ей свойственны и недостатки. В частности, основными осложнениями хирургического лечения являются:
Остеолиз (рассасывание) головки. Такое осложнение обусловлено недостаточным кровоснабжением головки плечевой кости, которая, будучи лишенной питания, постепенно рассасывается. Обычно это осложнение возникает тогда, когда вместо рекомендованного первичного эндопротезирования выполняют остеосинтез. Однако и такой выбор не лишен смысла, так как остеосинтез – это попытка «спасти» сустав. В любом случае риск остеолиза нужно оценивать у каждого пациента индивидуально и на основании этой оценки планировать операцию. Такое осложнение может возникнуть как после операции, так и после консервативного лечения.
Перфорация головки винтами. Если в ходе остеосинтеза будут использованы слишком длинные винты, то они перфорируют суставную поверхность головки и бубут мешать движениям в суставе. Это техническая ошибка и избежать ее можно только тщательно соблюдая правила выполнения операции. В частности, операционная должна быть обязательно оборудована электронно-оптическим преобразователем (ЭОП), который позволяет хирургу выполнить рентгенограммы в нескольких проекциях и убедиться в правильном положении винтов.
Импинджемент-синдром. Это синдром соударения, когда механическое препятствие мешает движениям в суставе. Чаще импинджемент-синдром плечевого сустава обусловлен соударением смещенного большого бугорка или верхнего края неправильно спозиционированной пластины об акромиальный отросток лопатки.
Замороженное плечо. Иногда это осложнение еще называют адгезивным капсулитом, хотя эти понятия не совсем синонимичны. Такое осложнение может возникнуть как после операции, так и после консервативного лечения. Осложнение проявляется резким ограничением движений.
Инфекционные осложнения – остеомиелит. Для профилактики этого осложнения необходимо соблюдать требования асептики, а пациент должен получать антибиотики с профилактической целью (назначают внутривенно за 30 минут до операции). Частота развития этого осложнения составляет менее 1%
Реабилитация
В послеоперационном периоде руку обычно иммобилизируют отводящим ортезом или гипсовой повязкой, могут назначить обезболивающие препараты, такие как парацетамол или аспирин, ибупрофен.
После нормального сращения отломков функция плечевого сустава постепенно восстанавливается, но значительная тяжесть самой травмы иногда не позволяет восстановить функцию сустава полностью.
При стабильной фиксации упражнения для увеличения объема движений и укрепления мышц могут быть начаты, как только уменьшатся болевые ощущения. Необходимы контрольные осмотры врачом и контрольные рентгенограммы, периодичность которых определяет лечащий врач. В ходе этих осмотров врач дает рекомендации по расширению программы реабилитации или, наоборот, советует приостановить упражнения.
Примерные упражнения для реабилитации вы можете посмотреть на нашем сайте (кликните мышкой, чтобы перейти).
Какие вопросы стоит обсудить с врачом?
- Какие у меня индивидуальные риски осложнений при хирургическом и консервативном лечении? Какой метод лечения в моем случае позволит рассчитывать на максимальный успех?
- Как эта травма скажется на функции руки в последующем?
- Могут ли какие-нибудь мои индивидуальные факторы повлиять на исход лечения (сопутствующие заболевания, такие как сахарный диабет и др., вредные привычки)?
- Какой имплант для остеосинтеза оптимален при таком характере перелома?
- Насколько полноценно смогу обслуживать сам себя после операции?
- Когда я смогу вернуться на работу, если моя работа связана с … ?
- Когда нужно проводить контрольные осмотры и рентгенологические исследования?
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Статья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.


