Лечение спондилеза
Согласно международной классификации болезней (МКБ-10) спондилезу позвоночника присвоен код М47. Он отнесен к болезням костно-мышечной системы и соединительной ткани. Под этим названием скрываются хронические дегенеративно-дистрофические процессы в позвоночном столбе. Их характерной особенностью является появление остеофитов – наростов костной ткани по краям позвоночных сегментов. Именно они и вызывают деформацию позвоночника. Чаще всего ее диагностируют у лиц старше 50 лет, но развиваться она начинает намного раньше.
Что представляет собой спондилез?
Из-за наличия заостренных наростов сужается позвоночный канал и межпозвонковые отверстия. По мере развития патологии остеофиты вырастают до внушительных размеров, блокируя подвижность позвонков и сдавливая нервные корешки.
На начальной стадии спондилез представляет собой компенсаторную реакцию организма, который таким образом пытается снизить чрезмерную нагрузку на позвоночник. На этом этапе пока еще нет ярких клинических проявлений, но уже появляется чувство скованности.
Постепенно процесс приобретает патологический характер и может привести к сращиванию позвонков. Это вызывает выраженные болевые ощущения, значительную скованность и чувство тяжести в пораженном участке. Нарушается функционирование сосудов, нервов, мышечных тканей, прилегающих органов, атрофируются мышцы спины, образуются межпозвоночные грыжи.
Спондилез может поразить любой отдел позвоночника и чаще встречается у женщин. У мужчин его диагностируют втрое реже. Эффективность лечения зависит от стадии на момент обнаружения, общего состояния, сопутствующих заболеваний и соблюдения врачебных рекомендаций. При своевременном начале терапии необходимость в операции отсутствует. В противном случае развиваются критические изменения, в результате которых человек теряет трудоспособность и становится инвалидом.
Причины появления спондилеза
Обрастание позвонков остеофитами может быть вызвано следующими причинами.
Возрастными изменениями, которые влекут нарушение обменных процессов, снижение концентрации кальция, фосфора, натрия, магния, коллагена.
Избыточным весом. Костная система рассчитана на определенную нагрузку, и для каждого человека она разная. Ее регулярное превышение дает начало дегенеративно-дистрофическим процессам.
Несбалансированным рационом. Организм с пищей не получает в необходимом количестве витамины, микро- и макроэлементы, необходимые для костных тканей.
Гиподинамией. Причиной спондилеза является не только сидячая работа, но и длительное ограничение двигательной активности в связи с каким-либо заболеванием.
Редкими повышенными физическими нагрузками при малоподвижном образе жизни (например, еженедельные работы на дачном участке).
Постоянными чрезмерными нагрузками. Они приводят к нарушению отлаженной работы позвоночника. Данный фактор является основной причиной спондилеза у мужчин от 40 лет и старше.
Травмами спинного отдела, систематическими микротравмами позвоночника.
Системными заболеваниями соединительных тканей: ревматоидным артритом, красной волчанкой, склеродермией.
Другими заболеваниями позвоночника: остеохондрозом, спондилолистезом.
Врожденными аномалиями, генетически обусловленной патологией хрящевых тканей.
Приобретенной или врожденной деформацией позвоночного столба: кифозом, сколиозом.
Нарушением обменных процессов, в том числе при эндокринных патологиях.
Лечение спондилеза проводится комплексно и направлено не только на снятие симптомов, но и устранение причин.
Явные симптомы спондилеза
К ним относятся болевые ощущения, ограничение подвижности, скованность. Эти проявления различаются по характеру и интенсивности в зависимости от локализации патологических процессов. Например, болевой синдром при спондилезе может носить резкий, ноющий, волнообразный, перманентный (пульсирующий) характер.
Шейный отдел
Спондилез шейного отдела позвоночника наиболее распространен. Многие профессии предусматривают неудобное положение шеи в течение всего рабочего дня. Офисные работники, фрилансеры, программисты, бухгалтеры фактически весь день сидят за рабочим столом. Шейный отдел самый подвижный, больших нагрузок не испытывает, отличается некрупными, уязвимыми позвонками. К причинам шейного спондилеза относят также плоскостопие и некомфортные позы во время сна.
- при повороте головы хрустит шея;
- движение ограничены;
- регулярно ноет затылок;
- болит голова;
- ноют плечевые суставы;
- нарушается сон.
Болевой синдром ярче проявляется в дневное время. Он не исчезает во время отдыха, но становится менее выраженным. Пациент долго не может заснуть из-за невозможности найти комфортную позу, регулярно просыпается.
- Не стабильное артериальное давление;
- Нарушение слуха;
- Снижение остроты зрения;
- Систематическое головокружение;
- Постоянная слабость и сонливость;
- Ухудшение памяти и концентрации внимания.
В запущенных случаях возникает компрессия нерва, немеют верхние конечности, не исключено развитие мышечной слабости и паралича.
Грудной отдел
Грудные позвонки поражаются редко, при этом, симптомы спондилеза отличаются ярко выраженным характером. Характерны постоянные боли в средне- и нижнегрудном отделе позвоночника, которые усиливаются при движении: наклонах в сторону, сгибании-разгибании тела. При болевых приступах может нарушаться дыхание и появиться одышка. Чаще всего встречается односторонний спондилез, распространяющийся на область грудной клетки.
- сбои в работе ЖКТ;
- иногда дискинезия;
- скованность при пробуждении;
- тяжесть и боль в области груди.
Поясничный отдел
Нижняя часть спины теряет подвижность – трудно длительное время находиться в одном положении.
- постоянные изматывающие боли в поясничном отделе;
- прострелы в виде одиночных интенсивных импульсов;
- полная или частичная утрата чувствительности при нагрузках;
- неприятные, ноющие ощущения в бедрах и ягодицах;
- синдром ватных или деревянных ног;
- перемежающаяся хромота.
При спондилезе поясничного отдела боли существенно усиливаются при спуске по лестнице, нахождении в неестественном положении, наклонах туловища. Состояние существенно улучшается в лежачей позе на животе.
При смещении позвонков в сторону брюшной или грудной полости (антеспондилолистез), возможно развитие синдрома конского хвоста. Он сопровождается чрезмерным давлением и отеком нервных окончаний в нижнем отделе спинного мозга. У больного помимо вышеперечисленных симптомов возникают проявления неврологического характера:
ярко выраженный болевой синдром, жжение, покалывание, полная или частичная потеря чувствительности в нижней части спины, в области ягодиц и бедер;
мышечная слабость в ногах;
нарушение координации движений;
потеря контроля над работой кишечника и мочевого пузыря;
Состояние характеризуется стремительным развитием в течение суток и требует неотложной медицинской помощи. Хирургическая декомпрессия уменьшает или полностью устраняет давление на пораженные нервы.
Стадии развития спондилеза
Развитие спондилеза позвоночника проходит в несколько этапов.
I. Поначалу симптомы спондилеза практически отсутствуют. Размеры единичных шиповидных остеофитов не велики и не вызывают дискомфортных ощущений. Фиброзные ткани теряют эластичность и подвергаются начальным изменениям: трещинам и разломам. Симптоматика присуща только пояснично-крестцовому спондилезу в виде периодических, незначительных поясничных болей, которые, как правило, остаются незамеченными. На этой стадии остеофиты находятся в границах позвонков, что затрудняет раннюю диагностику. Первую стадию считают опасной и непредсказуемой, так как она протекает незамеченной для пациента и врачей.
II. Остеофиты продолжают активно разрастаться. Симптомы спондилеза проявляются ограничением движений, ноющими болями, которые усиливаются при физических нагрузках и даже незначительном переохлаждении организма.
III. На третьем этапе патологические процессы приобретают ярко выраженную форму. К врачам обращаются даже неисправимые оптимисты, пытавшиеся справиться со спондилезом позвоночника самостоятельно или игнорировавшие его симптомы. Наблюдается значительное разрастание костных образований с появлением грубых остеофитных комплексов. Они соединяют позвонки и полностью разрушают хрящевую ткань. Человек ощущает сильные боли, теряет трудоспособность, не исключено полное обездвиживание и инвалидность.
Как обнаружить спондилез?
При любых подозрениях на спондилез позвоночника, необходимо обратиться к врачу-вертебрологу или ортопеду, не исключено, что понадобится помощь невролога. Специалист оценивает общее состояние пациента, выслушивает его жалобы, собирает анамнез, проводит пальпацию для выявления очагов поражения.
Клинические проявления спондилеза во многом схожи с другими заболеваниями опорно-двигательного аппарата. Это вызывает необходимость в комплексном обследовании и назначении следующих исследований.
Рентгенографии – для визуализации остеофитов. На рентгеновском снимке они выглядят как ассиметричные, бахромчатые образования неправильной формы. На нем хорошо видно состояние суставов и расстояние между позвонками.
Магнитно-резонансной томографии (МРТ) – для оценки состояния нервов, связок, дисков. Она выявляет место сдавливания нервов, что позволяет точно определить причину болевых ощущений.
Компьютерной томографии (КТ) – для детальной визуализации позвоночника. По ее результатам выявляют стеноз, сопровождающийся сужением позвоночного канала или межпозвонковых отверстий.
Необходимость в электронейромиографии (ЭНМГ) возникает при подозрении на повреждение нервов. В ходе этого исследования регистрируются и анализируются нервные импульсы.
Дополнительная диагностика проводится по усмотрению врача. Он может назначить допплерографию сосудов головного мозга, электрокардиограмму, лабораторные исследования крови.
Как лечат спондилез
Схема лечения определяется врачом на основе диагностических данных. Методы терапии подбираются с учетом индивидуальных особенностей пациента, сопутствующих заболеваний, характера и стадии патологических процессов.
Спондилез позвоночника носит хронический характер, сопровождается необратимыми дегенеративными процессами и полностью не поддается излечению. Лечебные мероприятия направлены на устранение причин патологии, уменьшение клинических проявлений и предотвращение дальнейшего развития дистрофических изменений. Также важно укрепить мышцы и связки позвоночника, улучшить кровообращение.
Медикаментозная терапия
При лечении спондилеза назначают несколько групп препаратов.
Анальгетики и нестероидные противовоспалительные средства, снимающие болевой синдром. В тяжелых случаях помогает новокаиновая блокада и наркосодержащие препараты.
Антидепрессанты. Их действие нацелено на снижение хронического болевого синдрома и вызванное им депрессивное состояние.
Хондропротекторы, восстанавливающие хрящевую ткань и костную ткань. Наиболее рекомендован Артрадол, запускающий механизм обновления поврежденных тканей суставов, хрящей, костей.
Витаминные комплексы. В качестве поддерживающей терапии особенно цены витамины групп А, С и D.
Инъекции гиалуроновой кислоты. Она улучшает питание клеток и предотвращает дальнейшее развитие патологии.
Эффективным дополнением к комплексному лечению спондилеза являются наружные мази и гели с болеутоляющим и противовоспалительным действием. Вместе с Артрадолом они существенно ускоряют выздоровление.
Эффективность лечебной физкультуры и массажа
ЛФК при лечении спондилеза необходима для:
укрепления мышечного каркаса, что предупреждает смещение позвонков и появление межпозвоночной грыжи;
предупреждения развития остеофитов;
подготовки пациента к бытовым нагрузкам.
Специальные упражнения для лечения спондилеза подбираются лечащим врачом в индивидуальном порядке и поначалу выполняются под контролем тренера.
Сеансы массажа помогут избавиться от спазмов и болей, укрепить мышцы, предотвратить сдавливании нервов, активизировать кровоток.
Другие методы
- Ударно-волновая терапия при лечении спондилеза активизирует лимфо- и кровоток, стабилизирует мышечный тонус, разрушает костные наросты. Метод эффективен на начальных стадиях заболевания.
- Лазерная терапия существенно улучшает микроциркуляцию, снижает мышечную напряженность, уменьшает боли.
- Иглорефлексотерапию применяют для снижения болевых проявлений, улучшения проводимости нервных импульсов.
- Эффект электростимуляции и криотерапии заключается в уменьшении болей, замедлении развития патологических процессов.
Оперативное вмешательство
Операция при лечении спондилеза проводится в крайнем случае, когда несмотря на все использованные методы и средства консервативная терапия не привела к желаемому результату. После нее длительное время присутствует выраженная неврологическая симптоматика, часто развивается спинальный стеноз или межпозвоночная грыжа.
Соблюдение режима и рацион
Соблюдение постельного режима при спондилезе рекомендовано не более трех суток. Лежать имеет смысл только в случае выраженного болевого синдрома или полной ограниченности в передвижении. Длительное нахождение в постели опасно тромбозом и мышечной гипотрофией мышц спины.
Жесткой диеты не предусмотрено. Специалисты рекомендуют употреблять продукты, богатые кальцием. В рационе должны обязательно присутствовать сыры, разнообразие молочных и кисломолочных продуктов, обилие зелени и морепродуктов. От приправ лучше отказаться.
Важно соблюдение питьевого режима. Ежедневно требуется выпивать не меньше 2 л жидкости. Рекомендуется обычная очищенная или минеральная негазированная вода, наряду с овощными, фруктовыми соками, компотами из сухофруктов.
Для лечения и профилактики спондилеза важно устранить провоцирующие его причины: нормализовать гормональный баланс, достичь оптимальных показателей массы тела, вести активный образ жизни без чрезмерных физических нагрузок.
Обычная утренняя зарядка не поможет предотвратить развитие заболевания. Рекомендуется посещать бассейн или фитнес-клуб. Занятия должен контролировать опытный инструктор во избежание спортивных травм. При наличии предпосылок к образованию остеофитов и проблем с суставам хорошо подобрать качественный хондопротектор и принимать его курсами 1-2 раза в год. Подпитывать суставы, кости и хрящи очень полезно и не имея пока серьезного диагноза. В этом отношении хорошо себя зарекомендовал Артрадол.
Спондилез – серьезное заболевание, которое влечет опасные последствия. Однако, даже при наследственной предрасположенности его появление и развитие можно предупредить. Для этого важно правильно питаться, давать себе адекватные физические нагрузки, устранять факторы риска. При появлении первых признаков патологии необходимо безотлагательно отправляться к врачу. Надеемся, что наши рекомендации помогут вам чувствовать себя великолепно в любом возрасте.
Спондилез

Спондилез – это патологическое состояние позвоночника, которое характеризуется уплотнением или фиксацией позвонков в результате дегенеративно-дистрофических изменений в межпозвоночных дисках и около самих позвонков (формирование остеофитов). Заболевание может проявляться в разных отделах позвоночного столба. В зависимости от локализации процесса принято выделять шейный спондилез, а также спондилез грудного отдела и поясницы.
Деформирующий спондилез является особой болезнью, при которой наблюдается разрастание костной ткани позвоночника с образованием остеофитов. Со временем такое патологическое состояние может спровоцировать сращивание позвонков с резким ограничением подвижности позвоночного столба и инвалидностью больного человека.
Первые признаки заболевания могут быть диагностированы в возрасте от 20 до 30 лет. Но в это время патологическое состояние редко проявляет себя яркой клинической картиной и практически не мешает человеку вести полноценный образ жизни. Согласно официальной статистике, за медицинской помощью при прогрессировании спондилеза обращаются в равной степени и мужчины, и женщины в возрасте после 50 лет.
Причины развития спондилеза
Спондилез позвоночника относится к полиэтиологическим заболеваниям, так как причины его развития могут быть самые разные. Наиболее часто дегенеративно-дистрофические изменения в позвонках и межпозвонковых дисках с формированием остеофитов возникают в результате:
заболевания, которые сопровождаются деформацией позвоночника;
остеохондроз позвоночного столба, когда происходит повышение давления на суставы в результате стирания позвонков и сужения межпозвонкового пространства;
гиподинамия и отсутствие достаточного количества активных движений в спине;
длительное переохлаждение организма с нарушением иннервации и кровоснабжения позвоночника;
тяжелая физическая работа и сильные нагрузки на позвоночник;
возрастные изменения в костной ткани;
нарушения метаболического характера;
Вне зависимости от причин развития данного патологического состояния, его нельзя оставлять без квалифицированного внимания. Игнорирование проблемы со временем обрастет последствиями и приведет к прогрессированию патологического процесса с появлением его осложнений, нередко ограничивающих элементарные физические возможности человека.
Симптомы и диагностика
Клинические проявления заболевания зависят от разновидности и степени спондилеза. На начальных стадиях формирования патологического процесса симптомы спондилеза являются слабо выраженными и могут восприниматься как признаки других болезней. Со временем в результате прогрессирования нарушений они становятся более ощутимыми и серьезно изменяют привычный образ жизни больного человека.
Наиболее характерным симптомом спондилеза есть боль в области позвоночника. Она может иметь разную интенсивность в зависимости от характера патологического процесса и степени защемления нервных корешков. Среди других признаков, указывающих на развитие дегенеративно-дистрофического заболевания, выделяют:
ограничение возможности совершения полноценных движений в области спины;
снижение амортизирующих свойств;
появление хруста в области спины и шеи;
развитие интенсивных головных болей и головокружения;
возникновение парастезий в виде ощущения онемения в конечностях, «ползания мурашек», тому подобное;
изменение нормальной осанки, искривление позвоночника;
В случае отсутствия своевременного и корректного лечения нарушений при спондилезе происходит полное окостенение позвоночника, которое сопровождается полной потерей его подвижности. При таком варианте развития событий человек теряет возможность работать и становится инвалидом.
Перед назначением лечения пациента обязательно направляют на дополнительные обследования для подтверждения факта наличия у него заболевания и определения степени сложности нарушений. С целью диагностики у человека спондилеза врачи назначают такие мероприятия, как:
рентгенография позвоночника, которая позволяет выделить участки утолщения суставов и остеофиты;
компьютерная томография для диагностирования сужения позвоночного канала и измерения высоты щелей между позвонками;
МРТ, как наиболее информативный метод исследования состояния позвоночного столба, который помогает оценить истинные причины патологического процесса и определить наличие защемленных нервов, сдавленных межпозвонковых дисков, тому подобное.
Современные диагностические методики позволяют точно определить наличие спондилеза, дать оценку его агрессивности, степени сложности патологических изменений и подтвердить или исключить наличие осложнений.
Особенности спондилеза грудного отдела позвоночника
Спондилез грудного отдела позвоночника имеет несколько характерных особенностей. Этот вариант дегенеративно-дистрофического процесса в грудных позвонках на ранних стадиях своего развития протекает практически бессимптомно. Долгое время пациент не предъявляет никаких жалоб. По мере прогрессирования болезни она начинает проявлять себя болезненными ощущениями на фоне ограничения движений в грудном отделе.
Заболевание, которое возникает в грудном отделе, развивается в результате травматических повреждений позвоночника, снижения уровня кальция в организме, врожденных деформаций или возрастных изменений. Оно часто становится причиной появления у пациента кардиопатий с интенсивными болями в области сердца, нарушений со стороны органов дыхательной сферы, мышечного спазма и онемения в конечностях.
Спондилез крестцового отдела
Спондилез пояснично-крестцового отдела позвоночного столба – один из наиболее распространенных диагнозов среди общего числа заболеваний дегенеративно-дистрофического характера. Для этого вида патологии характерными являются люмбоишалгии (боли в пояснице) и онемение в разных участках нижних конечностей.
Классическим диагностическим признаком пояснично-крестцового спондилеза является уменьшение боли в позе эмбриона и при наклонах вперед. Кроме этого, такие пациенты жалуются на утреннюю скованность в пояснице и ногах, а также появление хромоты, которая со временем принимает постоянный характер.
Спондилез чаще затрагивает третий и четвертый поясничный позвонок. Крестец в патологический процесс втягивается уже на достаточно запущенных стадиях заболевания. Долгое время болезнь существует бессимптомно. На поздних этапах ее формирования у больных определяются боли в пояснице тупого характера, которые присутствуют на постоянной основе.
Спондилез шейного отдела
Шейный спондилез – достаточно распространенное явление в неврологической практике. Данное заболевание сопровождается дегенерацией шейных позвонков и образованием остеофитов на уровне С5, С6, С7. Это в свою очередь ведет к развитию радикулопатии со всеми ее последствиями.
При шейном спондилезе у пациента будет проявляться спастический парез в верхних и нижних конечностях, связанный с компрессией позвонков. Если у человека причиной спондилеза шейного отдела позвоночника патологический процесс возникает на фоне травмы, тогда он часто сопровождается синдромом поражения спинного мозга. В результате пареза конечностей со временем ткани атрофируются, что ведет к их дистрофии и потере способности человека к выполнению привычной работы.
Методы лечения спондилеза
В настоящее время современная медицина не обладает средствами для полного излечения спондилеза позвоночника. Поэтому терапия заболевания сводится к облегчению симптомов болезни и предупреждению ее последствий.
Медикаментозное лечение спондилеза – это применение эффективных лекарственных средств, действие которых направлено на купирование основных признаков патологического процесса. При спондилезе пациенту могут быть назначены следующие лекарства:
обезболивающие препараты для устранения болевого синдрома;
нестероидные противовоспалительные средства, которые помогают купировать местное воспаление тканей, устранить отек, снизить болевые ощущения и улучшить подвижность в суставах;
хондропротекторы для предупреждения дальнейшего разрушения хрящевой ткани;
миорелаксанты, которые надежно снимают мышечный спазм при спондилезе и уменьшают боль, связанную с защемлением нервных корешков;
анальгетики наркотической группы при очень сильных болях в позвоночнике.
Важно помнить, что причину спондилеза и препараты для его лечения может озвучивать пациенту только квалифицированный врач после проведения детальной диагностики заболевания с определением его стадии, наличия осложнений, характера течения патологического процесса. Поэтому, чтобы устранить проблему, не стоит заниматься сомнительным лечением, надо сразу обращаться к специалистам и приступать к эффективной терапии болезненного состояния.
Лечение спондилеза позвоночника всегда подразумевает назначение курса физиотерапии, которая включает в себя несколько действенных методик, направленных на купирование болевого синдрома, устранение отечности мягких тканей, улучшение местного кровотока. Более подробно о физиотерапевтическом лечении в клинике можно узнать здесь.
Среди наиболее эффективных физиотерапевтических процедур при спондилезе важно отметить:
ЛФК, которая представляет собой аккуратно подобранную индивидуальную программу упражнений для улучшения функциональности позвоночника;
массаж, предназначенный для усиления притока крови к пораженным участкам, снижения мышечного напряжения, достижения мобилизации двигательных сегментов (информация о массаже при спондилезе: https://cvm-med.ru/service/meditsinskiy-massazh/lechebnyy-massazh-v-naberezhnykh-chelnakh-tsentr-vosstanovitelnoy-meditsiny);
иглорефлексотерапия, с помощью которой удается снизить боль и улучшить проводимость по нервным волокнам.
При неэффективности консервативного лечения или при появлении опасных для нормальной жизнедеятельности пациента осложнений врачи предлагают ему хирургическое исправление проблемы.
В клинике восстановительной медицины в Набережных Челнах работают профессиональные врачи с большим опытом в сфере неврологии, которые обладают всеми необходимыми навыками для грамотной диагностики и лечения спондилеза. При необходимости пациенту будет предложена индивидуальная программа физиотерапии, более подробно о которой ему расскажет специалист после детального обследования и определения степени запущенности патологического процесса. О ценах в клинике можно узнать из прайса или по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62.

Позвоночник – основа опорно-двигательного аппарата, которая несет ответственность за полноценность жизни человека. Под травмой позвоночника подразумевают повреждение позвонков, связок позвоночника или спинного мозга. Тяжесть травмы обусловливается особенностями повреждения, степенью ограничения движений. В зависимости от тяжести повреждения нервных корешков проявляется определенная неврологическая симптоматика.

Каждому человеку знакомо ощущение онемения рук, когда потеря чувствительности в области кистей сопровождается возникновением легкого жжения или покалывания. Подобное явление объясняется нарушением нормального притока крови к дистальным отделам верхних конечностей, спровоцированным сжатием сосудов или нервных волокон. В большинстве случаев такие изменения относятся к числу временных явлений. Чувствительность восстанавливается сразу после смены положения тела, при движении и тому подобных действиях.
2017 — 2022 ©«Центр Восстановительной Медицины» Все права защищены. Полное или частичное копирование материала без разрешения запрещено!
Лицензия №: ЛО-16-01-006209 от 24.08.2017 г. на осуществление медицинской деятельности ООО “Бальзам +”.
Грудной спондилез
Грудной спондилез – это дегенеративное заболевание грудного отдела позвоночника. Сопровождается дистрофией фиброзных колец межпозвонковых дисков, образованием остеофитов в боковых и передних отделах позвоночника, а также постепенным окостенением передней продольной связки. Встречается преимущественно у людей среднего и старшего возраста. В течение длительного времени протекает бессимптомно, в последующем проявляется болями в грудном отделе позвоночника. Может осложняться развитием межпозвонковых грыж. В отдельных случаях выявляется неврологическая симптоматика. Диагностируется на основании опроса, осмотра, данных лучевых исследований. Лечение консервативное: медикаментозная терапия, блокады, физиотерапия, ЛФК.
МКБ-10

Причины
Грудной спондилез – инволюционное поражение грудного отдела позвоночника, обусловленное естественным старением и изнашиванием анатомических структур. Выявляется у 80% людей старше 40 лет. Обычно возникает в возрасте 30 лет и старше, однако может обнаруживаться и у более молодых пациентов. Причиной раннего развития обычно становятся нарушения осанки и чрезмерные нагрузки на позвоночник, обусловленные условиями труда или занятиями спортом. Грудной спондилез протекает более благоприятно по сравнению с шейным и поясничным, реже сопровождается выраженным болевым синдромом и неврологическими расстройствами. Лечение данной патологии осуществляют врачи-вертебрологи, ортопеды и неврологи.
Патанатомия
Грудной отдел позвоночника представлен 12-ю позвонками. Каждый позвонок состоит из цилиндрического тела, дужки и отростков. Тело позвонка несет основную нагрузку, его задняя поверхность вместе с внутренней поверхностью дужки формирует позвоночный канал, остистые и поперечные отростки являются местами прикрепления связок, а суставные отростки соединяются между собой, образуя фасеточные суставы. Между телами позвонков располагаются межпозвонковые диски, напоминающие округлые эластичные прокладки. Диски выполняют амортизирующую функцию и в каком-то смысле играют роль суставов, обеспечивая незначительный объем движений тел позвонков относительно друг друга. Диски имеют сложное строение, состоят из упругого пульпозного ядра, амортизирующего вертикальные нагрузки, и жесткого фиброзного кольца, удерживающего ядро и не позволяющего позвонкам смещаться в стороны.
Грудной спондилез сопровождается дегенеративными изменениями всех соединительнотканных структур позвоночника. Из-за дистрофии волокон прочность фиброзного кольца снижается, и оно перестает удерживать пульпозное ядро, в результате чего возникают выпячивания. Передняя продольная связка оссифицируется. В области фасеточных суставов формируются костные разрастания, развивается остеоартрит. Перечисленные изменения становятся причиной образования межпозвонковых грыж и ограничения подвижности позвоночника. Однако из-за анатомических особенностей грудного отдела позвоночника эти процессы могут долгое время протекать бессимптомно или почти бессимптомно.
Симптомы грудного спондилеза
Основное проявление заболевания – боль в спине. Причиной развития болевого синдрома становится сдавление нервов позвонковой грыжей или остеофитами, расположенными в области фасеточных суставов. Кроме того, боли могут возникать вследствие местного воспаления или давления грыж на связки позвоночника. Со временем боль становится четко локализованной, появляются мышечные спазмы и триггерные точки. Если сдавление нервов отсутствует, пациентов беспокоит боль только в спине, при компрессии нерва возможна иррадиация по боковой и передней поверхности грудной клетки.
При артрозе фасеточных суставов боль уменьшается при выпрямлении спины, усиливается при стоянии и ходьбе. При грыже диска боль усиливается при наклоне вперед, длительном сидении и стоянии, уменьшается при ходьбе и изменении положения тела. При сдавлении спинного мозга возникает миелопатия, сопровождающаяся онемением и покалыванием в нижних конечностях и низлежащих отделах туловища. Очень редкими осложнениями грудного спондилеза являются выраженная слабость в конечностях, нарушение функции кишечника и мочевого пузыря.
Диагностика
Для уточнения диагноза грудной спондилез используют радиологические методы: рентгенографию, КТ и МРТ. Рентгенография позвоночника дает возможность подтвердить наличие остеофитов, уменьшение высоты позвоночных дисков и утолщение суставов. КТ позвоночника позволяет выявить или исключить стеноз (сужение) позвоночного канала. МРТ позвоночника является наиболее информативным исследованием, позволяющим визуализировать нервы, связки и диски. При помощи этого метода можно установить причину болей и обнаружить компрессию нервных стволов. При подозрении на сдавление нервов назначают консультацию невропатолога, ЭНГ и ЭМГ для оценки степени нарушений проводимости и масштабов повреждения нерва. В некоторых случаях применяют радиоизотопное сканирование.

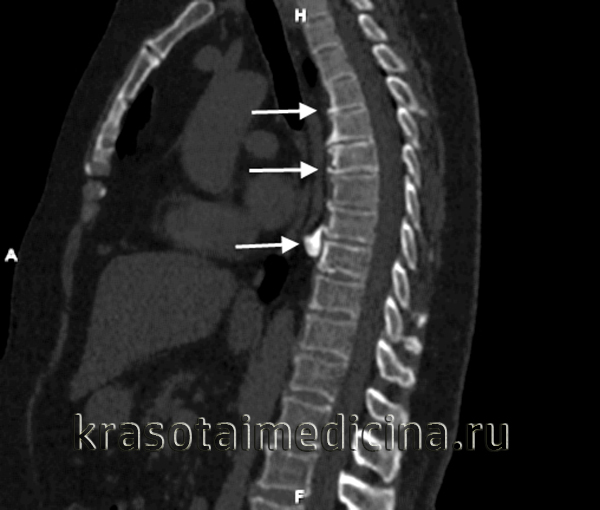
КТ грудного отдела позвоночника. Множественные краевые костные разрастания передних отделов тел позвонков (деформирующий грудной спондилез)
Лечение грудного спондилеза
В настоящее время не существует методов, способных устранить дегенеративные изменения и восстановить нормальную структуру тканей позвоночника. Пациентам с грудным спондилезом назначают симптоматическое лечение, включающее в себя медикаментозную терапию, физиолечение, ЛФК, иглорефлексотерапию, массаж, мануальную терапию и малоинвазивные вмешательства (блокады). Больным рекомендуют ограничить нагрузку на позвоночник при сохранении умеренной физической активности. Как и при остеохондрозе, при грудном спондилезе очень важно регулярно выполнять специально разработанный комплекс упражнений для укрепления мышц спины.
Медикаментозное лечение может включать в себя нестероидные противовоспалительные препараты (напроксен, мелоксикам, ибупрофен), применяемые для уменьшения болевого синдрома и миорелаксанты (тизанидин, циклобензаприн), позволяющие уменьшить мышечные спазмы. При интенсивных болях в период обострения на короткий срок могут быть назначены сильнодействующие анальгетики. При хроническом болевом синдроме иногда показано применение малых доз антидепрессантов (дулоксетина, доксепина, амитриптилина).
Для уменьшения болевого синдрома и улучшения микроциркуляции применяются физиотерапевтические процедуры: парафин, озокерит, электрофорез с новокаином, литием или пелоидином, УФО, диадинамические токи, ультразвук и т. д. Мануальная терапия также позволяет уменьшить болевой синдром, однако, решение об использовании этого метода при грудном спондилезе должно приниматься индивидуально. Иглорефлексотерапия применяется для уменьшения болей и улучшения нервной проводимости. При выраженных болях, устойчивых к действию других лечебных методик, назначаются блокады со стероидными препаратами в область тригерных точек и фасеточных суставов. Хирургическое лечение показано только при наличии выраженной компрессии нервного корешка остеофитом или грыжей диска, а также при выраженном спинальном стенозе.
Прогноз и профилактика
Полное излечение грудного спондилеза невозможно, однако в большинстве случаев заболевание протекает благоприятно. Сдавление нервных стволов и выраженный болевой синдром наблюдаются редко, большинство пациентов полностью сохраняют трудоспособность и могут вести привычный образ жизни. Систематическое наблюдение, регулярное лечение и соблюдение рекомендаций врача позволяет уменьшить боли и сохранить функциональность позвоночника.
Деформирующий спондилез причины, симптомы, методы лечения и профилактики
Деформирующий спондилез — хроническое заболевание позвоночника дегенеративно-дистрофического характера. Сопровождается постепенным отложением солей кальция вдоль передней продольной связки позвоночника (окостенение), формированием костных наростов (остеофитов) в боковых и передних отделах позвоночного столба. Заболевание широко распространено у людей среднего и преклонного возраста, и связано с естественным изнашиванием межпозвоночных дисков, суставов, связок. В более раннем периоде возникает из-за травм, нарушения осанки, систематических физических перегрузок. Болезнь может протекать бессимптомно или проявляется болью, быстрой утомляемостью, уменьшением подвижности.
Симптомы деформирующего спондилеза
Болезнь длительное время протекает бессимптомно или со слабо выраженной симптоматикой. При условии отсутствия сопутствующих патологий, травм, деструктивные процессы развиваются медленно, и могут оставаться незамеченными в течение нескольких лет. Первый признак деформирующего спондилеза — скованность движений в пораженном сегменте позвоночника. Одновременно с тугоподвижностью возникают ощущения тяжести в спине, тупые боли, усиливающиеся к концу рабочего дня или после активных действий. При ущемлении нервных корешков костными наростами характерны неврологические расстройства — нарушение чувствительности, ослабление рефлексов, ощущение жжения, покалывания, ползания мурашек.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Дегенеративно-дистрофические поражения позвоночника возникают по разным причинам. В большинстве случаев спондилез связан с физиологическим старением клеток и тканей человеческого тела, изнашиванием анатомических структур, возрастными изменениями метаболизма. В развитии спондилеза имеют значение и другие факторы, как:
- хронические инфекции;
- неправильное распределение нагрузки на позвоночник;
- повторяющиеся микротравмы передней продольной связки позвоночника;
- переохлаждение;
- нарушение обмена веществ;
- тяжёлый физический труд;
- конституционная предрасположенность;
- искривления осанки, как сколиоз, кифоз, лордоз;
- малоподвижный образ жизни;
- грыжи;
- остеохондроз;
- вынужденное длительное положение тела в одной позе.
Разновидности
Деформирующий спондилез классифицируют по уровню возникновения изменений на следующие виды:
- деформирующий спондилез шейного отдела позвоночника — проявляется скованностью, тупой, ноющей болью в шеи, области предплечья, пальцах рук. Больные жалуются на шум в ушах, нарушения зрения, скачки артериального давления, шаткость походки, трудности при глотании, головные боли;
- деформирующий спондилез грудного отдела позвоночника — начинается с боли в спине, нарастающей при ходьбе, в вертикальном положении тела. При сдавливании нервов боль отдает в грудную клетку. Ущемление спинного мозга сопровождается расстройством чувствительности, слабостью, покалыванием и онемением в нижних конечностях, в некоторых случаях нарушаются функции органов мочевыделительной системы;
- деформирующий спондилез поясничного отдела позвоночника — типична боль в пояснице, чувство “ватных ног”, мышечная слабость в нижних конечностях после физических нагрузок, длительной ходьбы, нарушение походки.
Диагностика
Так как для заболевания свойственный скрытый период течения, то на ранней стадии его обнаруживают случайно при выявлении другой патологии или комплексном обследовании организма. Пациенты с жалобами на боль и тугоподвижность в спине или шеи нуждаются в консультации невролога. Врач проводит внешний осмотр, оценивает степень ослабления рефлексов, кожную чувствительность, силу мышц.
Для уточнения диагноза используют аппаратные методы диагностики: рентгенографию, компьютерную томографию, магнитно-резонансную томографию позвоночного столба. По результатам исследований определяют структурные изменения позвонков, очаги окостенения, высоту снижения дисков. При подозрении на нарушение нервной проводимости выполняют электромиографию, электронейрографию.
В сети клиник ЦМРТ диагностику деформирующего спондилеза проводят разными способами:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Заболевание затрагивает нервные корешки, поэтому его лечением занимается невролог. Он поставит диагноз и назначит эффективное комплексное лечение.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение деформирующего спондилеза
В большинстве случаев лечение амбулаторное, направленное на сдерживание прогрессирования дегенеративно-дистрофических изменений, купирование боли и воспаления, укрепление мышц спины. Всем пациентам рекомендован покой, ограничить физические нагрузки, избегать длительного пребывания в одной позе. Чтобы избавиться от боли, признаков воспалению принимают анальгетики, нестероидные противовоспалительные препараты, глюкокортикостероиды. По показаниям назначают другие лекарства: миорелаксанты, хондропротекторы, антидепрессанты.
Обезболивающее и противовоспалительное действие оказывают физиотерапия: электрофорез, ультразвук, парафин, озокерит, иглорефлексотерапия. После устранения боли начинают массаж и лечебную гимнастику, чтобы улучшить кровообращение, укрепить мышечный корсет. Операции проводят при неэффективности медикаментозного лечения, по факту сдавления нервных корешков грыжей или остеофитами, сужения позвоночного канала.
Специалисты клиник ЦМРТ подбирают индивидуальный курс лечения, который осуществляется разными методами терапии:
Симптомы и лечение деформирующего спондилеза в грудном отделе
Боли в спине и груди могут быть признаком деформирующего спондилеза грудного отдела. Диагностировать болезнь и назначать лечение должен только специалист. Но если диагноз уже поставлен, пациент должен знать, как проводить лечение и профилактику заболевани


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

При возникновении болей или неприятных ощущений в спине человек должен обращаться к специалистам, так как правильно определить заболевание и метод его лечения может только профессионал.
Спондилез – хроническое заболевание. Это патология тканей, прилегающих к позвонкам. Оно вызывает разрушающие процессы в фиброзных тканях рядом с межпозвоночными дисками.
Заключается этот процесс в том, что вблизи краев позвонков появляются наросты в форме шипов, которые называют остеофитами или спондилофитами. Такие отростки вызывают неприятные ощущения и ограничивают подвижность позвоночника. Из-за того, что отростки пережимают и сдавливают нервные окончания, отходящие от позвонков, в грудном отделе возникает боль. При данном заболевании она тупая, ноющая и действует длительный период. Чаще всего обращения к врачу связаны именно с болевыми ощущениями.
Какие лекарства применяются при заболевании
Прежде всего, при данном заболевании назначаются препараты, которые помогают снимать болевые ощущения, воспаления и спазмы мускулатуры.
Обезболивающие средства
Если пациент страдает от сильных болей, ему может быть назначено парентеральное введение анальгетиков. Это – баралгин, кеторол, новокаиновая блокада. В зависимости от того, насколько выражены болевые ощущения, курс инъекций может длиться до нескольких дней. Обычно после этого боли затихают или прекращаются.
Противовоспалительные средства
Данная группа препаратов не лечит заболевание, а лишь дает обезболивающий эффект и снимает побочно возникающие воспаления. Это облегчает общее состояние больного и помогает организму бороться с последствиями. Собственно к лечению спондилеза противовоспалительные препараты прямого отношения не имеют. Назначаются преимущественно средства из группы нестероидных средств. К ней относятся такие лекарственные средства, как диклофенак, ибупрофен, кетонал, мовалис, индометацин. Принимать данные лекарства самостоятельно, без назначения врача, крайне не рекомендуется.
Средства для снятия мышечных спазмов
Назначаются также средства для прекращения спазмов поперечно-полосатой мускулатуры, чаще всего – миорелаксанты центрального действия. Введение таких препаратов проводится непродолжительными курсами. По окончании острого периода следует перейти с инъекций на прием препаратов в виде таблеток.
Следует учитывать, что только прием противовоспалительных нестероидных препаратов недостаточен. При таком заболевании, как спондилёз позвоночника лечение должно включать массаж, физиотерапевтические процедуры и лечебную физкультуру.
Массаж и физиотерапия при спондилезе
Отличное средство при лечении спондилеза – лечебный массаж. Нежелательно обращаться к массажистам-любителям. Неграмотные или неумелые действия могут нанести больному серьезный вред, иногда превышающий вред от самого заболевания. Может случиться и так, что восстановление после такого массажа будет стоить дороже, чем само лечение. Массажист должен иметь хотя бы среднее (а лучше высшее) медицинское образование и диплом, который свидетельствует об окончании специальных курсов.
При данном типе заболевания в ходе лечения обязательно нужно использование физиотерапии. Отлично показали себя в лечении такие методики, как воздействие ультразвуком, электрофорез с новокаином и диадинамические токи.
Существуют и другие методы лечения заболевания:
- Остеотерапия и прикладная кинезиология. Эти подходы позволяют быстро снять болевые ощущения и ускорить процессы метаболизма.
- Мануальная терапия. Во многих случаях дает хорошие результаты. Но как и в случае с массажем, только если специалист применяющий ее – профессионал, а не любитель.
- Рефлексотерапия, или иглоукалывание, устраняет гипертонус и спазмы мышц.
- Гирудотерапия дает быстрое снятие отечности.
Лечебная гимнастика и другие методики
В период, когда острый период болезни преодолен, и боли снизились, рекомендуется занятие лечебной физкультурой. Целью ее является укрепление мышечного каркаса спины. Начинать занятия нужно с профессиональным инструктором ЛФК. Следует соблюдать умеренность и осторожность – важно не только знать, какие упражнения следует выполнять, но и соблюдать технику их выполнения.
Целью упражнений должна быть выработка правильной осанки. Ее нарушение может привести к новому обострению болезни и новому витку развития дистрофических изменений в межпозвоночном пространстве.
Спондилез грудного отдела позвоночника

Спондилез грудного отдела позвоночника представляет собой патологическое состояние, при котором костная ткань начинает разрастаться, образуя остеофиты (острые наросты). Они оказывают негативное влияние на окружающие ткани, провоцируя сильную боль, ограничивая человека в движении. По мере прогрессирования позвонки начинают срастаться, что приводит к инвалидности пациентов. В грудном отделе диагностируется нечасто, так как эта область меньше всего подвержена нагрузкам, но патология часто начинает развиваться в результате микротравм.
Общее определение заболевания
Грудной спондилез – это хроническое заболевание, при котором позвонки разрастаются, начинают между собой соприкасаться, провоцируя неприятную симптоматику. Болевой синдром в области сердца часто путают с начинающимся инфарктом, и проходят обследование у кардиолога. Но в процессе диагноз уточняется, и пациента ставят на учет у врача-вертебролога.
Острые отростки на позвонках сокращают расстояние между сегментами, защемляют нервы, травмируют хрящевую ткань. Со временем они полностью срастаются, и отдел теряют свою подвижность. Диагностируется преимущественно в поясничном или шейном отделе, так как они наиболее подвижны, реже в грудном. В группе риска люди пожилого возраста, чья профессия связана с активной физической нагрузкой. Но начать свое развитие болезнь может намного раньше, не подавая характерных признаков.
Стадии развития
Деформирующий спондилез грудного отдела позвоночника развивается по определенному «сценарию». Каждый этап выделяется характерными признаками, изменениями костной ткани, появлением патологических отклонений. Постоянное действие провоцирующего фактора постепенно приводит к деформации позвонка, сдавливанию рядом расположенных нервных окончаний и кровеносных сосудов.
Выделяют несколько стадий болезни:
- Начальная . В этот период активно формируются костные наросты, как защитная реакция организма на негативное воздействие. Остеофиты постепенно начинают выходить за пределы позвоночной структуры. На данном этапе симптомы незаметны или полностью отсутствуют, так как нервные окончания еще не задеты.
- Вторая . Костные наросты начинают выходить за пределы грудного отдела позвоночника, и соприкасаются друг с другом, начинается процесс срастания. Компрессия корешков проявляется в виде острого болевого синдрома. При наличии инфекционного процесса возможно наличие и других признаков.
- Третья . Срастание позвонков провоцирует острую боль, мышечные зажимы, человек теряет способность нормально двигаться.
Начинать лечение стоит на начальной стадии, когда нет еще критических патологических изменений. Но без выраженной симптоматики, обнаружить его на этом этапе можно только случайно.

Неправильная техника подъема тяжестей, является одной из причин развития патологии
Причины
Провоцируют развитие заболевания разные негативные факторы. Это неравномерное распределение нагрузки на хребет при выполнении профессиональной деятельности или физических упражнений, статическая нагрузка на позвоночник или механическое его повреждение. Кроме этого, выделяют и другие причины:
- Нарушенная техника подъема тяжестей (например, тяжелая атлетика).
- Плохое питание, монодиеты, нарушение метаболизма.
- Постоянное пребывание в неудобной позе (за компьютерным столом, станком, оборудованием и прочее).
- Старческие изменения в организме.
- Генетическая предрасположенность к изменениям.
- Дефицит кальция или острый недостаток поступления питательных веществ.
- Нарушение кровообращения в грудном отделе.
- Переохлаждение, постоянное пребывание на сквозняке.
- Ожирение, избыточная масса тела, увеличивающая нагрузку на позвоночник.
- Сколиоз, кифоз и другие патологии.
Практически те же факторы провоцируют спондилоартроз, но независимо от причин начинать терапию стоит на самых ранних стадиях, чтобы не допустить дегенерацию дисков, костных элементов. Это грозит неприятными последствиями, вплоть до потери способности к самообслуживанию и инвалидности.
Симптоматика
Характерных признаков заболевания не существует, поэтому его часто путают с остеохондрозом или спондилитом. На начальной стадии практически никаких проявлений нет. Обнаруживают его часто случайно, при прохождении диспансеризации или профессионального медосмотра. По мере прогрессирования пациенты могут заметить такие симптомы:
- Неприятные ощущения в области ребер или лопаток.
- Пронизывающая боль в области сердца.
- Тяжесть, сжатость и боль, напоминающие стенокардию.
- Ощущение нехватки воздуха, одышка даже при минимальных нагрузках.
- Онемение или покалывание пальцев.
- Мышечное напряжение и зажатость в верхней части спины.
- Снижение двигательной функции верхних конечностей.
- Ухудшение общего состояния при смене погоды.
- Быстрая усталость, даже при незначительных нагрузках.
- Усиление симптоматики в вечернее время.
Симптоматика заболевания схожа с спондилопатией, поэтому без уточнения состояния, именно такой диагноз и ставят. По мере развития патологический процесс может затронуть работу сердечной мышцы, или соседних органов, легочной части. Болевой синдром бывает разным, некоторые пациенты жалуются на острые приступы, другие на неприятное ощущение ноющего характера. При распространении поражения боль сопровождается сдавливанием или незначительным покалыванием в груди.

Остеофиты хорошо видны на рентген-снимке
Диагностика
Основные симптомы спондилеза грудного отдела позвоночника являются основанием для обращения к врачу. Сначала стоит записаться к терапевту, который направит на консультацию к вертебрологу, неврапатологу и хирургу. После визуального осмотра и опроса пациента назначаются следующие виды исследований:
- Рентген. Проводится в прямой и боковой проекции для получения полной информации относительно состояния пациента. При помощи снимка можно обнаружить изменения размера позвонка, наличие срощенных сегментов или костных наростов, выходящих за пределы хребта.
- Компьютерная томография. Назначается при подозрении на компрессию спинного мозга. При помощи полученных снимков удается выявить точное место сужения канала, причину такого изменения.
- Магнитно-резонансная томография. Применяется при подозрении на дегенеративные изменения хрящевой ткани. Полученные результаты позволяют с высокой точностью определить состояние межпозвоночных дисков.
- Электронейромиелография. Она применяется для исследования состояния нервных окончаний и позволяет выявлять их деформацию.
- Ультразвук. Исследование проводится с целью выявить нарушения кровообращения в головном мозге. Назначается на запущенных стадиях, когда начались необратимые изменения.
- Радиоизотопное сканирование. Позволяет выявить воспалительный процесс и онкологические образования в организме.
Полученные результаты позволяют правильно поставить диагноз и назначить корректную терапию. Начинать лечить патологию без снимков нельзя, так как это не даст нужного результата и может привести к серьезным осложнениям.
Особенности лечения
Правильно подобранная терапия спондилеза позволяет замедлить патологический процесс, устранить проявление болевого синдрома, снять мышечное напряжение и укрепить хрящевую ткань, наладить обмен веществ в организме, укрепить мышечный корсет. Важной задачей, которая стоит перед врачом при выборе методики, не допустить дальнейшего разрастания остеофитов. Основными из них является медикаменты, физиотерапия или хирургическое вмешательство.

НПВС являются основой для устранения воспаления и боли
Медикаментозная терапия
Лекарственные препараты позволяют устранить неприятные болезненные ощущения, купировать отечность и воспаление при спондилезе. Это на время замедляет процесс прогрессирования, но не является полноценным лечением, и используются в комплексе с другими методиками.
Назначают врачи следующие виды медикаментов:
- Нестероидные противовоспалительные препараты («Ибупрофен», «Мовалис», «Диклофенак»). Они помогают избавиться от боли, останавливают процесс воспаления в мягких тканях, нормализовать работу нервных окончаний.
- Анальгетики («Анальгин», «Баралгин», «Новокаин»). Назначаются преимущественно в виде инъекций, для блокировки острой боли, которая не купируется НПВП. Они подавляет чувствительность нервных рецепторов в месте повреждения.
- Миорелаксанты («Мидокалм», «Баклофен», «Тизинидин»). Основное их предназначение устранение мышечного зажима в области поражения, а также снижение давления на нервные окончания. Препараты эффективно расслабляют мышечную ткань, что приносит пациенту облегчение.
- Хондропротекторы («Структум», «Терафлекс», «Дона»). Устраняют причину защемления нервных окончаний, а именно восстанавливают поврежденную хрящевую ткань, улучшают состояние дисков, ускоряют процесс регенерации. Это важно для восстановления нормального качества жизни пациента.
- Мази и гели местного действия («Найз», «Вольтарен», «Кетонал», «Фастум-гель»). Они оказывают согревающее воздействие, что облегчает боль. Воздействие местное, поэтому активное вещество попадает в кровоток в минимальном количестве.
- Витамины группы В («Мильгамма», поливитамины). Они улучшают состояние костной и соединительной ткани, влияют на метаболические процессы и позволяют пациенту быстрее восстановиться. Используются только в комплексе с другими препаратами.
Консервативное лечение актуально на начальных стадиях, когда боль не сильно выраженная и воспаление не распространилось на соседние ткани. Назначает препараты только врач, самолечение на любом этапе опасно для здоровья и жизни человека.
Физиотерапия
После купирования острой боли, в период ремиссии, пациенту рекомендуется посещать кабинет физиотерапии. Методики для лечения спондилеза подбираются всегда индивидуально, в зависимости от возраста, наличия противопоказаний или сопутствующих хронических патологий. В терапии спондилеза грудного отдела хорошо себя зарекомендовали следующие курсы физиотерапии:
- Электрофорез.
- Лазерная терапия. Современная методика позволяет запустить процесс регенерации костной ткани, купировать воспалительный процесс, избавить от неприятной боли. Проводится с использованием специального оборудования.
- Иглоукалывание. Эффективность воздействия иголками на определенные точки доказана давно. Методика достаточно сложная, поэтому требует наличия опыта и квалификации у специалиста. Правильно проведенный сеанс позволяет купировать воспалительный процесс, наладить обмен веществ, расслабить мышечную структуру, восстановить нормальное кровообращение в поврежденной области.
- Массаж. Определенные техники воздействия руками в области поражения позволяют нормализовать кровообращение, способствуют быстрой транспортировке питательных веществ в костную и хрящевую ткань, снимают боль и улучшают настроение пациента. В среднем курс составляет 10 дней. Доверять проведение сеанса стоит только специалистам с достаточным уровнем квалификации.
- Магнитотерапия. Магнитные поля создаются специальным аппаратом, и благотворно воздействуют на поврежденные ткани. В межпозвоночных дисках нормализуется метаболизм, купируется воспалительный процесс.
Если пациент игнорирует рекомендации посещать курсы физиотерапии, и только принимает препараты, эффект от лечения будет недолгим. Поэтому рекомендуется не пропускать посещение специалиста. Также стоит всегда сообщать врачу в процессе, если появляются неприятные ощущения, острая боль, ухудшение состояния.
Хирургическое вмешательство
Когда консервативные методики не дали ожидаемого результата, а состояние угрожает жизни и здоровью пациента, врачи принимают решение проводить операцию. В процессе удаляются костные наросты, а сросшиеся сегменты рассоединяются, таким образом, возвращается подвижность позвоночника.
Хирургия является радикальной методикой, поэтому к ней прибегают только в крайнем случае. После проведения требуется длительная реабилитация. Полученный результат будет стойким, только при полном изменении образа жизни.

Без регулярных занятий лечебной гимнастикой невозможна стойкая ремиссия
Лечебная гимнастика
Одним из важных мероприятий по восстановлению подвижности позвоночника при спондилезе является лечебная гимнастика. Подбирает комплекс упражнений врач, исходя из индивидуальных критериев организма. Во внимание принимаются текущие клинические данные, результаты диагностических процедур, масса тела и возраст пациента, уровень его физической подготовки, наличие патологий в анамнезе.
Лечебная гимнастика при спондилезе, обнаруженном в грудном отделе, направлена на улучшение самочувствия и продления состояния ремиссии. В идеале результатом будет:
- Укрепленный мышечный корсет, улучшенное состояние связок и соединительной ткани.
- Снижение напряжения в спинных мускулах и месте поражения.
- Восстановление подвижности и гибкости позвоночника.
- Снижение давление на межпозвоночные диски и позвонки, уменьшение компрессии.
- Стимуляция кровообращения и метаболизма для эффективного питания поврежденного сегмента.
- Исправление осанки, обучение пациента правильным позам и движениям, для снижения перегрузки грудного отдела.
После постановки диагноза спондилез, лечебная гимнастика становится неотъемлемой частью жизни. Тренировки следует проводить в одно и то же время, соблюдая технику безопасности. Самыми простыми, но эффективными упражнениями считаются:
- Встать прямо, руки по швам, начать тянуть руки вверх, а пальцы ног на себя. Несколько подходов позволяет почувствовать приятное напряжение спинных мышц в грудном отделе.
- Лечь на пол на живот, поднять тело и удерживать его на локтях, при этом таз прижимается к полу.
- Встать ровно, руки развести в стороны и приподнять, сжать кулаки. Нижние конечности на ширине плеч. Делать вращательные движения сначала в одну сторону, затем в другую.
- Встать в исходное положение, развести руки в стороны и на вдохе, постараться свести лопатки вместе. После чего на выдохе снова вернуться в начальное положение.
- Встать на четвереньки, сделать упор в колени и ладони. На вдохе полный прогиб спины вверх, на выдохе – вниз. Повторить несколько раз.
В процессе выполнения упражнений следует соблюдать осторожность. Чрезмерная нагрузка способна спровоцировать обострение, поэтому повышать интенсивность и количество подходов следует постепенно, каждый раз консультируясь с врачом. Важно убедиться в нормальном самочувствии пациента, отсутствии противопоказаний.
Возможные осложнения
При отсутствии своевременного лечения спондилез грудного отдела может стать причиной нарушения дыхательной функции, компрессии внутренних органов. Кроме этого, опасны и другие осложнения:
- Нестерпимая боль, которая устраняется только эпидуральными блокадами.
- Образование протрузий и межпозвоночных грыж.
- Нарушение двигательной активности, паралич.
- Недержание мочи или самопроизвольная дефекация.
- Стеноз позвоночного канала.
- Нарушение половой функции.
Дегенеративные процессы, которые провоцирует спондилез, необратимы, поэтому начинать лечение можно как можно раньше. Консервативное лечение, физиотерапия и ЛФК могут лишь на время замедлить процесс, обеспечить стойкую ремиссию.
Профилактические мероприятия
Предотвратить развитие спондилеза гораздо проще, чем его в последствии лечить. Основные профилактические меры заключаются в умеренных физических нагрузках, постоянном контроле состояния здоровья, правильном режиме питания и соблюдение правил безопасности при занятиях спортом. Также врачи не рекомендуют употреблять в пищу большое количество соли, так как она провоцирует отеки и задержку жидкости в организме.
Полезны для здоровья регулярные тренировки, гимнастические упражнения, направленные на улучшения кровообращения и повышения эластичности ткани в позвоночнике. Помогут также в этом занятия плаванием, йога, зарядка по утрам. Стоит также отказаться от вредных привычек, курения, алкоголя, наркотических средств. При выявлении спондилеза следует незамедлительно начинать лечение для замедления процесса.
Спондилез грудного отдела позвоночника является серьезной патологией, которая не проходит сама по себе и требует комплексного лечения. Диагностируют ее с помощью рентгена, КТ и МРТ, после появления характерной симптоматики. Обращаться к врачу требуется при первых симптомов, не дожидаясь нестерпимой боли или неврологических нарушений. В этом случае терапия даст хорошие результаты.
Лечение спондилеза грудного отдела позвоночника
Спондилез – дегенеративный процесс, который поражает анатомические структуры позвоночника. Это состояние, которое обычно развивается с возрастом, когда кости постепенно изнашиваются от длительного использования, что приводит к образованию костных шпор (остеофитов). Спондилез – общий термин, используемый для описания общего ухудшения состояния позвоночника.
При рентгенологических исследованиях у более 80% людей старше 40 лет отмечаются признаки спондилеза. Считается, что большинство случаев связано с генетической предрасположенностью и наличием перенесенных травм .
Спондилез в грудном отделе позвоночника развивается значительно реже, чем в поясничном или шейном отделах, что связано с анатомической ригидностью этой области позвоночника. Тем не менее, необходима своевременная диагностика и лечение спондилеза грудного отдела позвоночника, что позволяет избежать неврологических осложнений.
Что такое грудной спондилез?
Основное определение спондилеза грудного отдела позвоночника заключается в том, что это состояние, которое может привести к сужению спинномозгового канала в верхней и средней части позвоночного столба, что приводит к компрессии спинного мозга и нервных корешков. В долгосрочной перспективе эта компрессия может привести к повреждению этих структур, вызывая такие симптомы, как слабость и онемение в верхних конечностях, нарушение ходьбы и даже боли, которые иррадиируют в руки.
Боль в спине является одним из наиболее распространенных видов боли, которые беспокоят людей при старении. Эти болевые проявления часто появляются из-за естественного ухудшения состояния костей позвоночника в результате возрастного изнашивания опорно – двигательного аппарата.
Грудные позвонки находятся в середине позвоночника, и объем движений в этом отделе позвоночного столба значительно меньше, чем в шейном и поясничном отделах.
Дегенерация торакального отдела позвоночника не так распространена, как в шее или пояснице. Основной причиной дегенерации являются возрастные факторы риска. Позвоночный столб состоит из нескольких костных сегментов, разделенных подушечками хряща( дисками), которые смягчают удары позвонков друг о друга и снижают общую нагрузку на позвоночник . Эти гелеобразные хрящевые подушечки называются дисками, и со временем естественные инволюционные изменения в организме приводят к обезвоживанию хрящевой ткани дисков и потере функциональности, что приводит к появлению боли в спине. Существует также риск формирования протрузий или грыж дисков, так как спондилез постепенно прогрессирует.
Уменьшение толщины защитного хряща также позволяет позвонкам сближаться друг с другом, что приводит к прогрессирующему повреждению структур позвоночника.
Спондилез грудного отдела позвоночника может также приводить к состоянию, называемому спинальным стенозом, при котором возникает сужение позвоночного канала, что приводит к компрессии нервных структур с развитием боли и другой неврологической симптоматики. Развитие костных шипов ( остеофитов ) может приводить к давлению на спинномозговые нервные корешки , что также приводит к боли.
Причины и симптомы грудного спондилеза
Причины спондилеза грудного отдела позвоночника
Возраст является основной причиной торакального спондилеза. Большинство случаев спондилеза грудного отдела позвоночника развиваются у лиц старше 45 лет. Из-за естественного инволюционного процесса старения, диски в позвоночнике начинают изнашиваться и теряют свою прочность и функции. Это может привести к разрыву фиброзного кольца дисков и формированию грыж дисков или протрузий. Эти деградирующие диски не выполняют свои амортизационные функции, что приводит к чрезмерной нагрузки на суставы, мышцы, связки и к появлению болей в спине.
Симптомы
Поскольку функционально грудной отдел позвоночника не так нагружен, как шейный и поясничный отдел, торакальный спондилез развивается как эффект дегенерации позвоночника в других отделах. Некоторые из распространенных симптомов торакального спондилеза:
- Боль в верхней части спины, особенно утром, когда человек встает
- Скованность в середине или верхней части спины
- Онемение и покалывание в верхних и нижних конечностях
- Слабость мышц
- Дискоординация
- Проблемы с ходьбой
Диагностика торакального спондилеза
Специалистами, которые занимаются диагностикой и лечением спондилеза грудного отдела позвоночника, являются – неврологи, нейрохирурги, ортопеды, врачи физиотерапевты, врачи ЛФК.
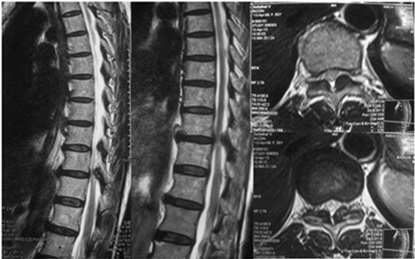
Торакальный спондилез можно диагностировать с помощью физикального осмотра и методов медицинской визуализации :
- Врач проведет сбор анамнеза и истории болезни, а также подробное физическое обследование позвоночника и неврологические тесты.
- Для подтверждения диагноза могут быть назначены методы визуализации, такие как рентген, компьютерная томография или МРТ грудного отдела позвоночника, что позволит определить степень дегенерации грудного отдела позвоночника
Лечение спондилеза грудного отдела позвоночника
Консервативное лечение
Симптомы при спондилезе грудного отдела позвоночника могут варьироваться от легкого и эпизодического дискомфорта, до интенсивного и хронического болевого синдрома. Спондилез поражает фасеточные суставы в позвоночнике, значительно снижая мобильность в двигательных сегментах . К счастью, большинство людей с грудным спондилезом не нуждаются в хирургическом вмешательстве. Наиболее распространены следующие консервативные методы лечения
• Иглоукалывание – популярный метод лечения, используемый для облегчения боли в спине и шее. Крошечные иглы, размером с человеческий волос, вставляются в определенные точки на теле. Каждая игла может быть закручена, электрически стимулирована или нагрета для усиления эффекта лечения. Считается, что акупунктура действует (частично), за счет стимуляции выработки организмом определенных химических веществ, которые помогают уменьшить боль.
• Постельный режим: в тяжелых случаях спондилеза может потребоваться постельный режим (не более 1-3 дней). Долгосрочного постельного режима необходимо избегать, так как увеличивается риск тромбоза глубоких вен.
Использование корсетов: временная фиксация (1 неделя) может помочь облегчить симптомы, но долгосрочное использование корсета не рекомендуется. Корсеты, которые носят длительное время, ослабляют мышцы спины и могут увеличивать боль, если не носить постоянно. Физическая терапия ( ЛФК) более полезна, так как она усиливает мышцы.
• Мануальная терапия: хиропрактики считают, что здоровая нервная система является синонимом здорового тела. Подвывих или нарушение соосности позвонка могут привести к расстройству нервной системы и развитию боли в спине и шее. Спинальные манипуляции, которые врач мануальный терапевт проводит руками, позволяют устранить подвывихи и увеличить мобильность двигательных сегментов.
• Модификация образа жизни: снижение и поддержание здорового веса, употребление полезных питательных продуктов, регулярные физические упражнения, избегание курения являются важными «здоровыми привычками», помогающими функционированию позвоночника в любом возрасте.
Медикаменты
- Мышечные релаксанты: Миорелаксанты помогают облегчить мышечный спазм и боль.
- Наркотики (опиоиды) могут назначаться на короткие промежутки времени для уменьшения острой боли.
- НПВП: нестероидные противовоспалительные препараты (НПВП) облегчают воспаление, которое часто способствует развитию т боли.
Не рекомендуется самостоятельно принимать НПВП, особенно длительно, так как это может привести к серьезным побочным эффектам и неблагоприятному воздействию на организм.
• Физическая терапия – сочетает в себе пассивное лечение с лечебными упражнениями. Пассивные методы лечения включают тепло / лед, ультразвук и электрическую стимуляцию для облегчения мышечного спазма и боли. Терапевтические упражнения позволяют пациенту повысить гибкость и диапазон движений при наращивании мышечной силы.
Пациенты не должны бояться физической терапии. Даже пациенты, испытывающие боль и нарушения при ходьбе, обнаружили, что изометрические упражнения имеют определенную эффективность.
• Спинномозговые инъекции: существует множество типов спинальных инъекций, включая эпидуральное введение стероидов и инъекции в фасеточные суставы. Эти инъекции используют сочетание местных анестетиков и стероидных препаратов для уменьшения воспалительного процесса в нервных тканях и, тем самым, часто помогают уменьшить боль.
•Гидротерапия: благодаря использованию смягчающего воздействия воды, гидротерапия может лечить различные костные и суставные боли. Она отличается от плавания тем, что включает упражнения, которые пациент делает в теплой воде, обычно при температуре от 35-37 градусов.
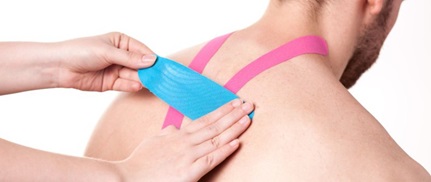
•Тейпинг: Это метод, который используется для предотвращения травм или реабилитации. Специалисты ЛФК специально обучены тому, как эффективно наносить ленту на кожу, чтобы сохранить устойчивость определенных мышц или костей. Преимущества использования этого метода лечения включают:
- Предотвращение травматизма
- Возможность быстрее вернуться в спорт или к работе
- Защита поврежденных мягких тканей, таких как связки, сухожилия или фасции
- Улучшение подвижности
- Уменьшение боли
- Снижение риска повторного повреждения
- Улучшение устойчивости суставов
- Уменьшение отека
•Постуральная перестройка: если симптомы являются результатом многолетней плохой осанки, перестройка позвоночных костей в сочетании с постуральными упражнениями может помочь уменьшить боли в спине. Часто это включает в себя оценку текущей позы, помогая выявлять любые плотные или слабые мышцы, которые могут вызывать боль в спине. Далее врач дает советы о том, как можно внести изменения в осанке – в положении сидя, стоя и управляя объектами должным образом. Также проводится подбор упражнений с растяжением и укреплением мышц спины, что помогает улучшить осанку.
•Воздействие на мягкие ткани: включает в себя оценку и лечение любого повреждения мягких тканей, вызывающего боль и нарушений функций. Мягкие ткани включает связки, сухожилия, мышцы и фасции. Виды лечения мягких тканей включают миофасциальный релизинг, массаж, теплотерапию, растяжение и электротерапию.
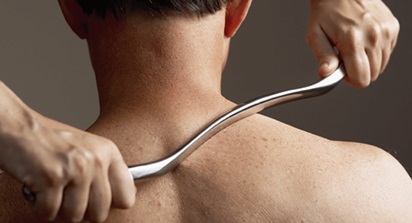
Преимущества лечения мягких тканей включают:
- Более быстрое восстановление после травмы
- Снижение риска повторного повреждения
- Увеличение функциональных возможностей
- Ускоренный процесс заживления
- Повышение мобильности
- Увеличение мышечной силы
- Уменьшение отека
- Увеличение длины мягких тканей
- Увеличение диапазона движений
- Уменьшение боли
Хирургическое лечение
Очень немногим пациентам со спондилезом грудного отдела позвоночника требуется операция, так как консервативные методы лечения, как правило, позволяют добиться уменьшения симптоматики.
Однако у некоторых пациентов может быть стойкий неврологический дефицит; такие симптомы как слабость, нарушения ходьбы или развитие спинальной нестабильности. Тип операции определяется причиной стойкой неврологической симптоматики. Например, может потребоваться хирургическое удаление костных шипов ( остеофитов) или части диска , сжимающих спинномозговые нервные корешки или вызывающих компрессию спинного мозга. В зависимости от объема операции может потребоваться спинальное слияние для стабилизации позвоночника.
К счастью, современные минимально инвазивные хирургические методы лечения позвоночника значительно снижают риски оперативного вмешательства, ускоряют восстановлению функций позвоночника и позволяют пациентам вернуться к нормальной деятельности раньше, чем при использовании традиционной хирургии.


