Мочекислый диатез — всегда ли это проявление нарушенного пуринового обмена?
Мочекислый диатез часто рассматривается как синоним нервно-артритического диатеза, который является одним из вариантов аномалии конституции. Понятие «конституция» характеризует совокупность морфофункциональных свойств организма ребенка, определяющих индивидуальные особенности его реактивности [1–3]. Диатез, или иначе аномалия конституции, характеризует особенности того или иного вида обмена, которые в определенных условиях могут реализоваться в патологию. Для нервно-артритического диатеза характерна повышенная интенсивность пуринового обмена, конечным продуктом которого является мочевая кислота (МК). Как и другие типы диатезов, мочекислый диатез не рассматривается как патология, а является пограничным состоянием, характеризующимся повышенным риском возникновения ряда заболеваний. При этом виде диатеза имеется склонность к дискинезиям желудочно-кишечного тракта с возникновением ацетонемической рвоты, чаще встречается сердечно-сосудистая патология, заболевания нервной системы, артриты, мочекаменная и желчекаменная болезни, сахарный диабет и др. Сам по себе факт нарушения обмена МК, с точки зрения проф. Н. П. Шабалова, является важным, но не единственным маркером этого вида диатеза, который может предрасполагать к некоторым видам патологии. В этом плане в рамках данной публикации хотелось бы поднять вопрос — всегда ли следует рассматривать мочекислый кристаллурический диатез как мочекислый диатез в связи с нарушением пуринового обмена. Прежде всего, следует определиться, что характеризует мочекислый кристаллурический диатез и отличается ли он от мочекислого диатеза в общепринятом понимании? Основным и определяющим признаком этого вида диатеза являются часто возникающие кристаллы МК или ее солей в осадке мочи. Но этот феномен как раз и является одним из признаков, характеризующих мочекислый диатез, в основе которого лежит избыточное образование МК как проявление напряженности пуринового обмена. Поэтому следовало бы рассматривать мочекислый кристаллурический диатез (МКД) как синоним мочекислого диатеза, а значит, и нервно-артритического диатеза. Причины возникновения кристаллов МК и ее солей различны (рис. 1). В клинической практике нередко встречаются дети, в осадке мочи которых часто обнаруживаются кристаллы МК и ее солей при отсутствии каких-либо признаков нервно-артритического диатеза. Иными словами, отсутствует повышенная нервная возбудимость как в грудном возрасте, так и в последующие возрастные периоды. Отсутствует у них и ускоренное психическое развитие, нет эмоциональной лабильности, нет склонности к ацетозу, а потому у них нет повышенного уровня кетоновых тел, аммиака, МК в крови, т. е. не развивается ацетонемический криз. Обращает на себя внимание и тот факт, что у этих детей отсутствует гиперурикозурия, а мочекислая кристаллурия наблюдается даже при отсутствии повышенной осмоляльности мочи, т. е. кристаллурия возникает в неконцентрированной моче. Это позволяет выделять этот вид диатеза как особую разновидность мочекислого диатеза и, во всяком случае, не рассматривать его как проявление нервно-артритического диатеза. Если нет нарушения пуринового обмена, что же тогда лежит в основе этой разновидности диатеза? В основе развития мочекислого кристаллурического диатеза лежит сниженная способность мочи предотвращать образование кристаллов выделяющейся МК и ее солей. Известно, что моча обладает повышенной растворяющей способностью по сравнению с водой. Это обусловлено тем, что моча представляет собой сложный многокомпонентный раствор, содержащий различные ионизированные элементы кристаллических веществ и крупномолекулярные органические коллоидные субстанции. Взаимодействие между ними обеспечивает повышенную растворимость солей в единице объема [4]. Поэтому даже при высокой концентрации кристаллообразующих солей (в данном случае МК и ее солей — уратов) не происходит образования кристаллов. МК и ее соли, как известно, плохо растворяются в кислой моче и тем хуже, чем ниже рН мочи. При этом их концентрация в моче может быть незначительной, и наоборот, если реакция мочи становится нейтральной или щелочной, выпадения кристаллов не происходит даже в условиях гиперурикозурии. Поэтому мочекислый кристаллурический диатез в отличие от мочекислого диатеза целесообразно рассматривать не как проявление нарушенного пуринового обмена, а как следствие ограниченной способности дистального отдела канальца подщелачивать мочу. Эта способность, как известно, связана с функцией аммониогенеза. Аммониогенез всегда связан с древнейшей функцией канальцевого эпителия — ацидогенезом, при котором происходит синтез ионов водорода (Н + ) под действием фермента карбоангидразы, присутствующего в канальцевом эпителии. Образующиеся Н + секретируются в просвет канальца и тем самым подкисляют мочу. Повышенное образование и секреция их наступает при накапливании в процессе обмена кислых валентностей, что способствует поддержанию кислотно-основного состояния организма. В норме повышенный ацидогенез всегда сопровождается усилением образования аммиака под влиянием фермента глутаминазы, отщепляющей аммиак от глутамина. Аммиак диффундирует в просвет канальца и, соединившись с Н + , образует ион аммония (NH4 + ), который и подщелачивает мочу. Недостаточная функция аммониогенеза проявляется ацидурией, когда рН мочи стабильно низкий и не превышает 6.0, что способствует выпадению кристаллов МК. Нарушение этой функции может иметь наследственную природу и носить семейный характер. До недавнего времени этот вариант мочекислого диатеза рассматривался как идиопатический. Нарушение функции аммониогенеза может возникнуть вторично на фоне любой почечной патологии с развитием тубулоинтерстициального синдрома.
| Рис. 1. Причины мочекислой кристаллурии |
Таким образом, рассматривая мочекислый диатез с позиций сегодняшнего дня, следует отличать диатез, обусловленный особенностью пуринового обмена, от диатеза, вызванного нарушенной функцией аммониогенеза. При этом важно выделять первичную форму нарушенного аммониогенеза, которая, скорее всего, имеет семейный характер, и именно эта форма и должна характеризовать этот вид мочекислого диатеза, который в отличие от нервно-артритического диатеза целесообразно назвать МКД. Выделение этой разновидности диатеза позволит более рационально осуществлять профилактику возможного перехода данного вида диатеза в мочекислую нефропатию, а далее — в интерстициальный нефрит дизметаболического генеза или мочекаменную болезнь (рис. 2). При этом диатезе нет никакой необходимости, в отличие от нервно-артритического диатеза, строго придерживаться диеты с ограничением продуктов, богатых пуринами, ибо здесь нет нарушения пуринового обмена, а поэтому нет гиперурикемии и гиперурикозурии. Необходимо лишь поддерживать достаточный диурез и способствовать подщелачиванию мочи периодическим назначением цитратов, соответствующих минеральных вод и ряда других препаратов, стремясь поддерживать рН мочи в пределах 6,4–6,8.
Рис. 2. Эволюция мочекислого кристаллурического диатеза
Мочекислая нефропатия в отличие от МКД — это уже патология, и ее возникновение связывается до сих пор с наличием у таких детей нервно-артритического диатеза, т. е. с нарушением пуринового обмена [5–7]. Однако уратная нефропатия возникает не только в результате нарушения пуринового обмена, когда имеется повышенный эндогенный синтез МК, но и как следствие нарушения транспорта ее в почках, а также из-за низкой ингибиторной способности мочи, реализуемой нарушением образования аммиака дистальным отделом нефрона.
Термин «мочекислая (урикозурическая) или уратная нефропатия» часто используется для определения различных заболеваний, связанных так или иначе с нарушением обмена МК и проявляющихся при этом либо поражением почек, либо только мочевыводящих путей. В первом случае, когда кристаллизация возникает в паренхиме (интерстиции) почек и в ответ на это возникает абактериальный воспалительный процесс, следует говорить об интерстициальном нефрите. Во втором случае, когда кристаллурия возникает лишь в просвете канальцев, это может быть нормой, или характеризовать наличие мочекислого кристаллурического диатеза, или быть проявлением уратной нефропатии.
Основным признаком МКД является возникновение повышенного кристаллообразования. Если кристаллы МК или ее солей образуются в своей массе в просвете канальцев и паренхима почки не поражается, а в осадке мочи имеется только кристаллурия, то это еще не нефропатия. Это может быть нормой, когда при избытке экзогенных пуринов усиливается выделение образующихся мелких кристаллов мочекислых солей и не возникает условий для образования из них микролитов. Когда то же самое наблюдается при отсутствии избытка экзогенных пуринов и нет повышенного эндогенного их образования (нет гиперурикозурии), то следует предполагать наличие МКД.
В практической работе педиатра, а также детского нефролога часто ставится диагноз «мочекислая или уратная нефропатия», если в осадке мочи обнаруживаются кристаллы МК или ее солей. Сам факт наличия кристаллов солей не является основанием для постановки данного диагноза. О дизметаболической нефропатии следует говорить лишь при часто наблюдаемой кристаллурии, сопровождаемой периодически микрогематурией, абактериальной лейкоцитурией, а также дизурией. При этом отсутствует нарушение функции почек, т. к. кристаллообразование и им обусловленный патологический процесс возникают лишь в просвете мочевыделительных путей, не затрагивая воспалительным процессом интерстициальную ткань почек. Однако повышенное образование кристаллов при обменной нефропатии может наблюдаться и в интерстиции почек, что часто обуславливает появление при ультразвуковом исследовании эхоположительных сигналов, которые исчезают при достаточном питьевом режиме. При этом нет воспалительного процесса в интерстиции, возникновение которого будет характеризовать переход обменной нефропатии в интерстициальный нефрит дизметаболического генеза. В этом случае могут быть выявлены нарушения функции почек за счет поражения тубулоинтерстиция в виде снижения концентрационной способности почек, ацидо- и аммониогенеза, что на ранних этапах может быть обнаружено при проведении нагрузочных проб.
В связи с этим следует различать две разновидности мочекислого диатеза — диатеза, обусловленного напряженностью пуринового обмена, протекающего с повышенным выделением с мочой МК и ее солей, и диатеза, вызванного сниженной способностью дистального отдела нефрона подщелачивать мочу. Это способствует ацидурии и выпадению кристаллов МК и ее солей при отсутствии гиперурикозурии. Вторую разновидность мочекислого диатеза в отличие от нервно-артритического варианта мочекислого диатеза следует обозначить термином «мочекислый кристаллурический или ацидурический диатез», носящий часто семейный характер и обусловленный сниженной способностью почек подщелачивать мочу, подчеркивая тем самым, что основным признаком его является ацидурия. Таким образом, требуется дифференцированный подход к пациентам, у которых наблюдается уратная кристаллурия. При выявлении ацидурического диатеза нет никакой необходимости ограничивать ребенка, как, впрочем, и взрослого, в приеме продуктов, богатых пуринами. Лечение и профилактика у таких лиц должны быть направлены на повышенный прием жидкости и на подщелачивание мочи. Что касается фитотерапии, то она должна контролироваться не только величиной диуреза, но и обязательно реакцией мочи
Литература
- Маслов М. С. Аномалии конституции (диатезы) в детском возрасте / Многотомное руководство по педиатрии. Под ред. проф. Тур А. Ф. М., 1960, т. 1, с. 471–524.
- Сергеев Ю. С. Конституция человека, конституциональные типы, аномалии конституции и диатезы у детей // Педиатрия. 2005, № 5, с. 67–71.
- Шабалов Н. П. Диатезы и аномалии конституции как педиатрическая проблема // Педиатрия. 2005, № 5, с. 72–76.
- Томах Ю. Ф., Клепиков Ф. А. Кристаллурические диатезы. Харьков, 1992. С. 24–49.
- Юрьева Э. А., Длин В. В. Обменные нефропатии у детей. В кн.: Дисметаболические нефропатии, мочекаменная болезнь и нефрокальциноз у детей. М., 2005. С. 9–72.
- Коровина Н. А., Захарова И. Н., Гаврюшова Л. П. и др. Дисметаболические нефропатии у детей: диагностика и лечение (руководство для врачей). М., 2007. С. 12–16.
- Малкоч А. В. Дисметаболисеские нефропатии и мочекаменная болезнь. В кн.: Практическое руководство по детским болезням. Т. 6: Нефрология детского возраста. Под ред. Таболина В. А., Бельмера С. Б., Османова И. М. М., 2005. С. 472–516.
- Ривкин А. М., Папаян А. В. Лабораторная диагностика: исследование мочи и клиническая оценка результатов. В кн.: Клиническая нефрология детского возраста. Под ред. проф. Папаяна А. В. СПб, 1997. С. 60–80.
- Архипов В. В., Ривкин А. М. Диагностика функционального состояния почек с использованием фуросемида. Методические рекомендации. Под ред. проф. Папаяна А. В. СПб, 1996. 13 с.
А. М. Ривкин, кандидат медицинских наук, доцент
СПбГПМА, Санкт-Петербург
Контактная информация об авторе для переписки: rivmark@yandex.ru
Мочекислый диатез
Нервно-артритический диатез – конституциональная особенность организма, отличительной чертой которой является высокая интенсивность обмена пуриновых оснований и белкового обмена. Конечный продукт этих звеньев метаболизма – мочевая кислота, а потому данный вид диатеза нередко называют мочекислым.
Мочекислый диатез: причины
В развитии данного состояния (обращаем внимание, что артрический диатез не является заболеванием) большое значение имеет наследственная предрасположенность, умноженная на действие факторов внешней среды. Вначале несколько слов о генетическом факторе. Установлено, что нервно-артритическим диатезом гораздо чаще страдают дети с семейным анамнезом, отягощенным подагрой, мочекаменной болезнью, атеросклерозом и болезнями эндокринной системы.
К агрессивным факторам среды, которые могут стать причиной мочекислого диатеза, относится рацион питания, перегруженный продуктами, которые содержат много белка и пуриновых оснований. Увеличение доли подобных яств в рационе беременной женщины, кормящей матери и ребенка повышает вероятность развития артрического диатеза. Наибольшее значение имеют мясо и мясные субпродукты, бульоны, шоколад и какао.
Мочекислый диатез: симптомы
Данное состояние сопровождается клиническими проявлениями со стороны центральной нервной системы, почек и суставов, а на более поздних стадиях в процесс вовлекаются органы дыхания и сердечно-сосудистой системы.
Наиболее ранними симптомами мочекислого диатеза являются изменения со стороны нервной деятельности. Эта особенность клиники артрического диатеза объясняется тем, что ураты оказывают раздражающее действие на центры нервной системы, что приводит к возбуждению и повышению активности последних.
Нервно-артритический диатез сопровождается постоянным перевозбуждением ЦНС. В возрасте до года это проявляется постоянным криком малыша, который просится на руки к родителям, плохо засыпает или вовсе не спит в их отсутствии. Положительной стороной этих особенностей нервной системы является то, что ребенок с мочекислым диатезом опережает своих сверстников в психическом развитии, он быстрее овладевает речью и рано начинает читать, отличается прекрасной памятью, любознателен и активно интересуется всем, что происходит вокруг.
Негативной стороной мочекислого диатеза у детей является их эмоциональная лабильность, проявления которой нередко приобретают черты невротической симптоматики. Малыш плохо спит, тревожен, нередко спутниками диатеза становятся энурез и ночные страхи. Дети с нервно-артритическим диатезом медленно прибавляют в весе, у них имеет место чрезвычайно стойкое снижение аппетита.
Кроме центральной нервной системы, органами-мишенями при мочекислом диатезе являются почки и суставы. Высокая концентрация солей мочевой кислоты в крови приводит к увеличению их экскреции почечными канальцами, а это приводит к повышению содержания уратов в моче (гиперурикозурия) и образованию кристаллов. Сама по себе кристаллурия и салурия не является патологией, однако, эти симптомы мочекислого диатеза впоследствии могут стать причиной уролитиаза (мочекаменная болезнь).
Соли мочевой кислоты поражают суставы. В детском возрасте в суставных тканях мы не видим стойких морфологических изменений (как, например, при подагре); диатез проявляет себя лишь суставными болями, которые беспокоят детей в ночное время. Гораздо реже при нервно-артритическом диатезе в клинической картине присутствуют признаки поражения дыхательной системы с астматическим компонентом, пищеварительного тракта (склонность к запорам, колит) и аллергический дерматит.
К лабораторным симптомам мочекислого диатеза относится уратурия, предрасположенность к ацидозу и периодическому повышению в крови уровня ацетона и кетоновых тел. Подобные нарушения метаболизма (склонность к кетоацидозу) представляют серьезную опасность, ибо на фоне погрешностей в диете, интенсивной физической или умственной нагрузки они становятся причиной ацетонемической рвоты у детей с мочекислым диатезом.
Ацетонемическая рвота при артрическом диатезе отличается высокой интенсивностью и быстро приводит к обезвоживанию организма и нарушению водно-электролитного равновесия, в тяжелых клинических случаях сопровождается судорожным синдромом и появлением менингеальных симптомов.
При лечении мочекислого диатеза, в клинической картине которого присутствует ацетонемический синдром, для коррекции метаболических нарушений используют обильное питье и солевые растворы, а с целью выведения кетоновых тел назначаются очистительные клизмы и энтеросорбенты. Лучшим сорбентом признан Энтеросгель, который обладает высокой тропностью к токсическим элементам, но не препятствует всасыванию питательных компонентов пищи.
Последствия мочекислого диатеза
Мы неоднократно говорили о том, что сам по себе диатез болезнью не является. Любой диатез – это особенность конституции, которая при действии неблагоприятных факторов среды приводит к развитию определенной патологии. Артрический диатез может трансформироваться в патологию почек (мочекаменная болезнь, уратная нефропатия и интерстициальный нефрит), а повышенное содержание мочевой кислоты в крови может стать причиной подагры и артрита.
Многочисленные ферментопатии и нарушения метаболизма могут стать при мочекислом диатезе причинами эндокринной патологии (диабет), атеросклероза, ожирения и болезней сердечно-сосудистой системы, а постоянное раздражающее действие уратов на ЦНС приводит к невралгии, невротической симптоматике и мигрени.
Дабы нервно-артритический диатез не трансформировался в одно из вышеназванных заболеваний, необходимо своевременно начинать лечение метаболических нарушений и соблюдать рекомендации, касающиеся образа жизни и питания.
Мочекислый диатез: лечение
При артрическом диатезе основным направлением терапии являются рекомендации, касающиеся режима труда, отдыха и диеты. Мочекислый диатез у детей требует строгого дозирования умственных и эмоциональных нагрузок, родители должны оградить ребенка от стресса, положительный эффект будет иметь закаливание и регулярная (посильная) физическая активность.
Еще большее значение для лечения мочекислого диатеза приобретает правильное питание. В рационе ребенка следует уменьшить долю продуктов животного происхождения. Полной элиминации подлежат бульоны, рыбные консервы и субпродукты. Ограничиваем потребление мяса, а основным источником животного белка становятся молочные продукты. Также при нервно-артритическом диатезе следует отказаться от шоколада, кофе и какао, рекомендуется снизить потребление животных жиров. Основу рациона должны составлять крупы и продукты растительного происхождения (кроме шпината и щавеля).
При диагнозе артрический диатез для профилактики эпизодов кетоацидоза, а также с целью выведения из организма солей мочевой кислоты рекомендуется давать ребенку энтеросорбенты. Препаратом выбора при мочекислом диатезе у детей является Энтеросгель, который характеризуется сорбционно-детоксикационными свойствами и способствует восстановлению проницаемости стенки кишечника, чем препятствует обратному всасыванию токсинов в кровь.
Мочекаменная болезнь у детей
Мочекаменная болезнь у детей – это хроническая патология, при которой в мочевой системе образуются конкременты, больше известные как камни. В свою очередь, камни – это плотное скопление солевых и кислотных органический соединений, которое формируется в почках, мочевом пузыре или мочеточниках. Развивается болезнь из-за нарушений обменных процессов в мочевой системе и организме ребенка. Основная сложность терапии заключается в склонности патологии к рецидивированию, из-за которой многие лечебные методы оказываются неэффективными.
Патология представляет собой одно из самых частых заболеваний мочевыделительной системы. Чаще всего камни у детей развиваются в верхних мочевых путях. Преимущественно мочекаменная болезнь сопровождается развитием инфекции – пиелоциститом, пиелонефритом и др.
Болезнь может возникать даже у грудничков, но чаще всего развивается в возрасте от 3 до 11 лет. С одинаковой частотой диагностируется у мальчиков и у девочек, несмотря на то что у взрослых патология зачастую поражает мужчин.
Причины мочекаменной болезни у детей
К развитию мочекаменной болезни приводит кристаллизация солей. Со временем соли превращаются в песок, после – в камни. Причин развития такого механизма довольно много:
- Инфекции. Если микробы проникают в почки или мочевые пути, развивается воспалительный процесс. При этом изменяется состав мочи, формируются камни. Зачастую речь идет о фосфатных камнях. Когда хирург их удаляет, он учитывает возможность инфицирования. Чтобы избежать распространения инфекции по окружающим органам, камень предварительно скрывают в специальном «чехле».
- Заболевания мочевыделительной системы. Ряд патологий провоцируют застой мочи, формирование солевых осадков, развитие очагов инфекции. К таким болезням относятся, например, сужение лоханок, опущение почек, недоразвитость мочеточников и др.
- Патологии паращитовидной и щитовидной желез. Если железы работают неправильно, возникают гормональные нарушения. В результате сбиваются обменные процессы, начинают откладываться соли.
- Несбалансированный режим питания. Недостаток жидкостей, чистой воды, частое употребление фаст-фуда и насыщенных пуринами блюд повышают риск развития патологии.
- Генетика. Генетически у некоторых детей кишечник характеризуется повышенным всасыванием кальция. В результате запускается процесс отложения солевых камней.
- Нехватка ингибиторов. Ингибиторы – специальные вещества, которые тормозят или останавливают процесс кристаллизации солей.
- Травмы мочеполовой системы, в том числе хирургические вмешательства Источник:
О. Л. Чугунова, М. В. Шумихина, Л. В. Павлушкина. Основные факторы риска развития мочекаменной болезни у детей // Педиатрия, 2018, №97 (5), с. 93-103. .
Симптомы и диагностика мочекаменной болезни у детей
Заболевание может долго не проявлять никаких признаков. Часто обнаруживается на случайном обследовании и становится неожиданностью. Если все же симптомы возникают, то проявляются в форме:
- почечной колики, которая сопровождается сильными болями в животе, пояснице, половых органах;
- повышенной температуры;
- уменьшения отхождения мочи;
- примесей крови в моче;
- рвоты, тошноты.
Вовремя начать лечение мочекаменной болезни у детей помогают именно сильновыраженные симптомы. Если патологию своевременно не выявить, могут развиться опасные осложнения: воспаление или нагноение почки, почечная недостаточность, уросепсис (распространение инфекции из почки через кровь в другие органы) и др.
Чтобы поставить диагноз, врач назначает ряд диагностических лабораторных и инструментальных обследований Источник:
Т. В. Отпущенникова, Л. А. Дерюгина Мочекаменная болезнь у детей – причины, диагностика, лечение // Лечащий врач, 2015, №4, с. 64-72. :
- ультразвуковое исследование почек, мочевыводящих путей;
- рентген почек и почечной лоханки с контрастированием (урография и пиелография);
- компьютерная и магнитно-резонансная томография – для исключения наличия злокачественных образований;
- анализ мочи с бактериологическим исследованием;
- биохимический и клинический анализы крови, а также исследование на гормоны щитовидной и паращитовидной желез;
- кристаллография – анализ камня, если он уже начал отходить.
Лечение
Терапевтический план по борьбе с мочекаменной болезнью для ребенка должен составлять не только уролог, но и педиатр, нефролог, а также хирург, если нужна операция. Терапия может быть консервативной и хирургической.
Консервативное лечение
К консервативной терапии прибегают, если у ребенка нет показаний к операции. Это возможно, если не нарушен отток мочи, не развился гидронефроз и другие осложнения. Главная цель такого лечения – убрать симптомы патологии и обязательно устранить факторы, которые спровоцировали формирование камней.
В рамках консервативной терапии проводятся:
- Медикаментозное лечение. Ребенку назначают прием препаратов, которые способствуют растворению камней, купируют спазм, убирают воспаление. Если есть инфекция – необходимы антибиотики, уросептики. Также подбирают лекарства, которые корректируют обмен кальция в организме.
- Диетотерапия. Врач обязательно назначает диету, которая предусматривает пищевые ограничения, о которых мы расскажем ниже.
Консервативная коррекция представляет собой продолжительный процесс и приносит эффект только при условии комплексного подхода.
Хирургическое лечение
Если медикаментозная терапия не приносит результата, рассматривается возможность проведения операции. Вмешательство проводится эндоскопически, под общим наркозом, и контролируется с помощью рентгена. Для дробления камней используют один из современных методов: ударно-волновую дистанционную, трансуретральную, чрескожную контактную литотрипсию и литоэкстракцию. Открытые операции – редкость. Они нужны только при наличии аномалий почек или если у ребенка диагностируют коралловидные камни.
После операции важно не допустить рецидив заболевания Источник:
М. Ф. Трапезникова, В. В. Дутов, А. А. Румянцев. Современные аспекты диагностики и лечения мочекаменной болезни у детей // Врачебное сословие, 2004. № 3, с. 8-12. . Для этого назначается лекарственная противоинфекционная терапия, а также профилактические меры.
Диета при мочекаменной болезни у детей
Лечебная диета – обязательная составляющая лечебного плана, при чем не только в рамках консервативной борьбы с болезнью, но и как важный элемент послеоперационного восстановления, профилактики. Диетические рекомендации врачей предусматривают такие правила:
- соблюдение питьевого режима, прием слабощелочных минеральных вод по назначению врача;
- употребление продуктов с высоким содержанием калия: бананы, курагу, картофель, фасоль;
- ввод в рацион отрубей, продуктов с высоким содержанием клетчатки;
- контроль содержания белковых продуктов в рационе – количество белка должно быть достаточным, но не избыточным;
- ограничение употребления поваренной соли;
- использование цитратных смесей по назначению врача.
Цель диетического питания – активизация обменных процессов и вывода из организма солей, создание щадящей среды для работы почек, снижение отеков. Диета носит индивидуальный характер в зависимости от типа образованных камней. Если мочекаменная болезнь у детей требует строгой диеты, но рацион при этом не сбалансирован по витаминам и минералам, клинические рекомендации дополнительно предусматривают прием витаминных комплексов Источник:
А. В. Малкоч. Дизметаболические нефропатии и мочекаменная болезнь // Нефрология детского возраста: Практическое руководство по детским болезням. М.: Медпрактика-М, 2005, т. 6, с. 472-516. .
Профилактика
Ключевая цель профилактики заболевания – это исключение факторов риска, которые провоцируют формирование камней. Для этого необходимо наладить сбалансированный рацион питания ребенка, регулярно проводить обследование организма, чтобы своевременно выявлять любые инфекции или патологии, не допуская осложнений.
Особенно важны комплексные профилактические меры для детей, у которых уже диагностированы хронические заболевания почек, а также для тех, у кого близкие родственники болеют мочекаменной болезнью. Если у ребенка уже удалили камень, для исключения рецидива родителям необходимо регулярно проводить урологическое обследование, следить за режимом питания. Если соблюдать все профилактические правила, рецидива болезни можно избежать.
Источники:
- Т. В. Отпущенникова, Л. А. Дерюгина Мочекаменная болезнь у детей – причины, диагностика, лечение // Лечащий врач, 2015, №4, с. 64-72.
- М. Ф. Трапезникова, В. В. Дутов, А. А. Румянцев. Современные аспекты диагностики и лечения мочекаменной болезни у детей // Врачебное сословие, 2004. № 3, с. 8-12.
- А. В. Малкоч. Дизметаболические нефропатии и мочекаменная болезнь // Нефрология детского возраста: Практическое руководство по детским болезням. М.: Медпрактика-М, 2005, т. 6, с. 472-516.
- О. Л. Чугунова, М. В. Шумихина, Л. В. Павлушкина. Основные факторы риска развития мочекаменной болезни у детей // Педиатрия, 2018, №97 (5), с. 93-103.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Мочекаменная болезнь

Образование камней в разных отделах мочевыделительной системы трактуется врачами как мочекаменная болезнь. Это заболевание поражает людей разного возраста, протекает по-разному и требует самого серьезного отношения. Помочь в решении проблемы смогут в ЦМ «Глобал клиник», где накоплен значительный опыт в лечении.
Что такое мочекаменная болезнь
Почки, уретра, мочевой пузырь, мочеточник, мочеиспускательный канал — части жизненно важной системы человека, в которых могут накапливаться конкременты (камни). Урологическая болезнь, поражающая мочевыводящую систему, чаще диагностируется у людей зрелого возраста. Дети реже становятся объектами заболевания. У мужчин проблема камней в системе, выводящей мочу, согласно статистике встречается чаще, чем у женщин.
Соли оседают в органах и кристаллизуются, что, собственно, и называют впоследствии камнями. Эти образования мешают нормальному функционированию составляющих мочевыделительной системы. Нарушение их деятельности сопровождается негативными симптомами. Жизнь человека становится неполноценной.
Течение мочекаменной болезни неоднозначно и зависит от:
- параметров, конфигурации камней;
- места локализации кристаллического осадка;
- индивидуальных анатомических особенностей человека.
Мочекаменная болезнь протекает в острой и хронической форме. Нередко стадии обострения заболевания и ремиссионные периоды чередуются, рецидив возникает при несоблюдении профилактических мер, некорректном лечении или его отсутствии.

Классификация камней
В основу классификации могут быть положены форма, место расположения, химический состав и размеры конкрементов.
У камней, образующихся в мочевыделительной системе, могут быть такие формы:
- круглые;
- продолговатые;
- плоские;
- комбинированные (из разных конфигураций);
- коралловидные.
Если в основу систематизации положить химический состав, присущий камням, то можно выделить следующие типы:
- белковые;
- из неорганических соединений (речь идет о карбонатах, фосфатах, оксалатах);
- магниевые;
- из производных мочевой кислоты;
- полиминеральные.
Размерный ряд камней может быть от одного миллиметра до десятисантиметровых «гигантов», вес некоторых экземпляров достигает килограмма и выше.
Врачам, проводящим операции по извлечению субстанций, приходится сталкиваться с камнями различного внешнего вида.
Цвет
Поверхность
Неровная, с шипами
Если рассматривать камни по месту их расположения, то врачи выделяют субстанции, обосновавшиеся в почечной лоханке, в области мочевого пузыря, в мочеточнике, в почках.
Распространенность заболевания
Симптомы мочекаменной болезни фиксируются в сорока случаях из ста обращений к врачам по поводу проблем урологии.
Трудоспособный возраст пациентов – от 20 до 55 лет – самое распространенное время в жизни людей, которых настигает мочекаменная болезнь. Дети не так часто сталкиваются с заболеванием. У людей пожилого возраста чаще происходит рецидив ранее обнаруженной болезни.
У мужчин диагностируют мочекаменную болезнь в 3 раза чаще, чем у представительниц слабого пола.
Заболевание не является уникальным и свойственным какой-либо одной стране, с симптомами болезни сталкиваются жители многих стран мира.
Неблагоприятные факторы
Конкретных причин уролитиаза не существует, но есть ряд факторов, которые неблагоприятно сказываются на здоровье пациента и приводят к мочекаменной болезни.
Существуют негативные моменты внешнего и внутреннего характера.
В первом случае стоит говорить о таких моментах, ведущих к образованию камней:
- Нарушение фосфорно-кальциевого обмена (актуально для пожилых и малоподвижных людей).
- Неправильное питание и увлечение солеными, кислыми, копчеными, консервированными, белковыми блюдами (происходит закисление мочи).
- Атипичная питьевая вода (с избытком солей кальция) является спусковым механизмом для мочекаменной болезни почек.
- Вредные производственные работы.
- Снижение нормы витаминов A и группы B.
- Негативное влияние лекарств с сульфаниламидами и аскорбиновой кислотой.
Потенциальным больным с мочекаменной болезнью свойственны анатомические аномалии:
- опущение почек;
- недоразвитие или отсутствие одной почки;
- недостаточно широкие каналы в мочевыводящей системе.
Перенесенные ранее воспаления или инфекции мочевого пузыря и других мочевыделительных органов также могут стать причиной накопления камней.
Мочекаменную болезнь могут вызвать и внутренние неблагоприятные моменты, связанные с общим состоянием здоровья человека:
- длительные инфекции;
- обезвоживание;
- отравление;
- долгое вынужденное обездвиживание (после операций, в результате травм);
- сбои в работе обменных процессов;
- хронические стадии заболеваний ЖКТ.
Этиология и патогенез мочекаменной болезни
Однозначного мнения врачей по поводу патогенеза болезни нет. Процесс образования камней в мочевыводящих путях может идти по двум направлениям.
Генез формального типа
В качестве основы камня выступает его матрица, которая имеет белковую структуру. Матрица образуется в результате нарушения обменных процессов, инфицирования организма, различных воспалительных заболеваний, атипичном кровообращении в почках.
В составляющих мочевыделительной системы откладываются нерастворимые соединения (конкременты), которые с течением времени накапливаются и увеличиваются.
Почки и другие органы, выводящие мочу из организма, находятся в условиях недостаточного кровотока, что снижает их питание и приводит к сбоям в работе.
Казуальный генез
Этот ход мочекаменной болезни во многом определяет случай, который запускает формальный механизм, описанный выше. Ряд внешних и внутренних факторов приводит к дисфункции путей и органов, выводящих мочу.
Например, большую роль в образовании камней играет питание больного: при увлечении мясными продуктами моча может закисливаться, при переедании молочной и растительной пищи происходит ощелачивание.
Мочекаменная болезнь. Симптомы
Любое заболевание характеризуется определенными признаками. Для мочекаменной болезни характерно:
- болевые ощущения в области поясницы;
- колики в почках;
- присутствие крови в моче (гематурия);
- приступы тошноты и рвоты;
- отхождение камней вместе с мочой;
- затрудненное мочеиспускание.
Среди симптомов заболевания боль является одним из самых показательных проявлений. Она может постоянно изводить больного или появляется периодически. Острый характер боли обычно связан с процессом движения камня. По времени приступы могут длиться от нескольких минут до суток.
Обильная пища, большое количество алкоголя, тряска во время езды, резкие движения могут стать причиной почечных колик.
Примеси крови в моче не всегда определяются на глаз, нужны дополнительные лабораторные исследования мочи.
Мочекаменную болезнь могут сопровождать и общие симптомы: высокая температура, недомогание и слабость. Это связано с сопутствующей инфекцией органов мочевыводящей системы – мочевого пузыря, мочеточника, путей выведения мочи и др.
При образовании коралловых камней в почках (нефролитиаз) у некоторых пациентов появляется еще постоянное чувство жажды и сухости во рту.
Диагностика
Сложность определения мочекаменной болезни состоит в том, что ее проявления могут быть сходны с другими заболеваниями: аппендицит, камни в желчном пузыре, внематочная беременность, язва желудка и пр.
Для уточнения диагноза обратитесь в ЦМ «Глобал клиник», где квалифицированные врачи предложат самые современные методики по выявлению мочекаменной болезни.
Диагностические способы определения образования камней в мочевыделительной системе:
- Консультация врача-уролога, во время которой опытный специалист осмотрит больного и задаст множество вопросов для сбора анамнеза заболевания.
- Применение ультразвука. УЗИ делают для визуализации конкрементов, проверяют почки, мочевой пузырь, мочевыводящие пути.
- Обзорная урография. Помогает оценить состояние почек, место локализации конкремента.
- Анализ крови, мочи (общий и биохимический). Обязательно исследуют мочу на кислотность. Лабораторные исследования выявляют химический состав конкрементов.
- Рентгенография. У 96 пациентов из ста удается обнаружить на рентгеновском снимке тень камня.
- Посев мочи для определения микрофлоры (цель – исключение инфекций).
К компьютерной томографии при подозрении на мочекаменную болезнь прибегают редко, т.к. этот вид обследования не дает полной картины о камнях и влияет не лучшим образом на органы.
Если необходимо провести дифференциацию между мочекаменной болезнью и онкологией мочеточника, врачи используют инвазивный способ — диагностическую ретроградную эндоскопическую уретеропиелоскопию. Итог данной манипуляции – дробление конкрементов или взятие ткани на биопсию.
Высокую информативность диагностики можно получить при проведении ядерного магнитно-резонансного исследования.
Лечение мочекаменной болезни
Заболевание лечат консервативно и хирургическим способом. Для пациентов нужно уяснить сложность, связанную с мочекаменной болезнью: возможность рецидивов и образование новых конкрементов.
Консервативные методы
В комплекс консервативной терапии входят:
- соблюдение диеты;
- обильное питье;
- использование фитонастоев, усиливающих вывод мочи;
- прием лекарств для камнерастворения (с обязательным учетом противопоказаний).
Медикаменты для растворения конкрементов подбираются врачами-урологами с учетом химического состава камней.
Симптоматическое лечение поможет пациентам избавиться от боли (болеутоляющие препараты), воспаления (противовоспалительные лекарства), бактерий (антибактериальные медикаменты).
Физиотерапия назначается только после завершения острого периода мочекаменной болезни.
Хирургические способы
Если консервативная терапия не принесла положительного результата, врачи воздействуют на камни ударной волной (литотрипсия). Особенно эффективен этот метод при конкрементах большого размера и непростой конфигурации.
Ударная волна помогает раздробить конкременты на мелкие части для дальнейшего их вывода из организма естественным или оперативным путем. Если и этот метод борьбы с мочекаменной болезнью неэффективен, то приходится обращаться к врачам-хирургам.
Как быть с мочекаменной болезнью при беременности
Лечение заболевания у беременных женщин проводят с большой осторожностью, чтобы не принести вреда ни плоду, ни будущей матери.
Чаще всего назначают препараты растительного происхождения (цистон, цистенал, канефрон, фитолизин).
Физиотерапия при беременности для борьбы с камнями не подходит.
Придерживаться диеты, пить достаточное количество чистой воды (если нет отеков), не сидеть на месте – вот что рекомендуют врачи будущим мамочкам.
Специалисты высокого уровня ЦМ «Глобал клиник» сделают все возможное для устранения дискомфорта и негативных проявлений заболевания у беременных.
Народные методы
В качестве дополнительного средства, но никак не основного лечения, можно использовать:
- использование трав;
- употребление минеральной воды (подобранной в зависимости от типа камня);
- включение в пищу полезных продуктов – арбуза, капусты, земляники, клюквы.
Все народные рецепты требуют обязательного согласования с лечащим врачом.
Профилактика
Для того чтобы не провоцировать появление мочекаменной болезни, следует соблюдать профилактические меры:
Солевой диатез
Солевой диатез – это группа обменных нарушений с различной этиологией и патогенезом, сопровождаемая кристаллизацией мочи. Патология может протекать бессимптомно, в некоторых случаях появляются жалобы на дискомфорт при учащенном мочеиспускании, боли в поясничной области. Диагноз базируется на результатах УЗИ почек, производится обнаружение солей в моче, определение экскреции оксалатов, фосфатов или уратов в течение суток. Лечение консервативное, зависит от типа кристаллурии, включает прием препаратов, нормализующих обмен веществ, диетотерапию, усиленный питьевой режим.
МКБ-10

Общие сведения
Солевой диатез рассматривается как предшественник мочекаменной болезни. Прогрессирующая обменная патология может привести к нарушению функциональной способности почек или к структурным изменениям на уровне различных элементов нефронов. Солевой диатез выявляют в любом возрасте, чаще – у лиц мужского пола (в соотношении 3:1). В 70-90% кристаллурия связана с нарушением кальциевого обмена, 10% приходится на фосфатурию, 5% составляет уратный нефролитиаз, 3% – цистиновые комплексы. В 5-15% выделяют трипельфосфаты – сложные соединения, включающие ионы аммония, кальций, магний.

Причины
Врожденная патология обусловлена генетическими факторами, вызывающими ту или иную ферментопатию, встречается редко. Причины приобретенных форм уропатии вариативны, могут быть эндогенными и экзогенными. Выделяют следующие факторы, которые приводят к приобретенному выпадению в осадок солей определенного химического типа:
- Оксалурия. Избыточная секреция оксалатов связана с неправильным питанием (злоупотребление шпинатом, томатами, шоколадом, кофе), недостатком пиридоксина, оперативными вмешательствами на кишечнике, токсическим влиянием этиленгликоля.
- Уратурия. Ураты в моче обнаруживают при подагре, хроническом алкоголизме, лекарственной нефропатии на фоне приема салуретиков, НПВС, циклоспорина А. Доказано, что экзогенные факторы – кадмий, свинец, уран, ионизирующее облучение могут вести к повышенному синтезу и экскреции мочевой кислоты.
- Фосфатурия. Этиология развития данной уропатии включает вегетарианское питание, нарушенный кальциевый обмен, патологии ЦНС. Вызывать фосфатурию также могут гипервитаминоз Д, рецидивирующие инфекции, заболевания паращитовидных желез.
Кристаллурии способствует проживание в жарком климате, особенности питания, недостаточное потребление жидкости, прочие экзогенные факторы. К значимым эндогенным факторам риска развития патологии относят:
- аномалии строения системы мочевыделения, связанные с нарушением оттока урины;
- хронические воспалительные урологические заболевания;
- отягощенную наследственность по нефролитиазу, пиелонефриту, гломерулонефриту;
- патологию органов желудочно-кишечного тракта с нарушением всасываемости: гастрит, гастродуоденит, язвенную болезнь желудка, 12-перстной кишки;
- метаболические расстройства.
Патогенез
Процесс кристаллообразования неизбежен при перенасыщении канальцевой жидкости выше предела ее стабильности, когда ингибиторы, препятствующие этому процессу, не вырабатываются в должном количестве, а факторы преципитации, наоборот, находятся в активном состоянии. В урине, содержащей большое количество ионов, слияние катиона и аниона приводит к образованию солевого комплекса, который имеет тенденцию к росту за счет осаждения и объединения других кристаллов.
Определенная роль принадлежит рН мочи, уродинамическим нарушениям, ионной силе. Длительно существующая инфекция, особенно с преобладанием бактерий, продуцирующих уреазу, активизируют кристаллообразование. При солевом диатезе отсутствуют структурные изменения почки, но персистирующая кристаллурия ведет к отложению солевых комплексов с развитием тубулоинтерстициального воспаления, а затем – к мочекаменной болезни.
Классификация
Специалисты в сфере нефрологии рассматривают солевой диатез как доклиническую фазу дисметаболической нефропатии, тубулоинтерстициального нефрита, мочекаменной болезни. Однократное обнаружение кристаллического осадка (особенно после погрешностей в диете, при приеме лекарств) при отсутствии изменений на УЗИ расценивается как физиологическое состояние. В зависимости от этиологического фактора солевой диатез бывает врожденным или приобретенным. По химическому составу выделяют:
- Неорганические кристаллы: кальций оксалат (ведделит, вевеллит) на фоне рН урины 6,0, кальций фосфат (гидроксил-карбонат-апатит) при рН 6,5, магний-аммоний-фосфат (струвит) при рН 7,0, кальциевые кристаллы: фосфат кальция (брушит).
- Органические кристаллы: соли мочевой кислоты – ураты, цистин, ксантин при рН урины 5,5-6.0, урат аммония при рН выше 6,0.
Симптомы солевого диатеза
Клинические проявления многообразны – от полного отсутствия какой-либо симптоматики до выраженных дизурических расстройств: частых позывов на мочеиспускание, резей в уретре, жжения после завершения мочевыделения. Жалобы появляются или усиливаются при погрешностях в питании, злоупотреблении алкоголем, после физической нагрузки.
Большое количество солей может вызвать почечную колику. У детей солевой диатез проявляется разлитой болью в животе, общим недомоганием, слабостью. Интенсивность симптомов пропорциональна выраженности кристаллурии. Типично изменение характеристик мочи: появление запаха, насыщенный цвет, осадок. При вторичной уратной нефропатии также обнаруживаются проявления основного заболевания, например, подагры.
Осложнения
Длительно существующий солевой диатез приводит к отложению кристаллов в тканях почки, повреждению нефронов с развитием гематурии, протеинурии. Тубулоинтерстициальный нефрит осложняется ХПН, особенно если болезнь развивается на фоне первичной дисметаболической нефропатии. Высокая концентрация солей в урине может вызвать камнеобразование. Постоянное раздражающее действие кристаллов на уротелий поддерживает хроническую инфекцию мочевыводящих путей.
Диагностика
Уролог или нефролог максимально подробно выясняет потенциальные факторы риска, при устранении которых кристаллурия в 80% случаев не будет прогрессировать до фазы клинических изменений. Могут потребоваться консультации эндокринолога, гастроэнтеролога, других специалистов. Для подтверждения диагноза используют следующие способы обследования:
- Лабораторные анализы. В моче определяют высокий удельный вес, присутствие кристаллов. Диагностическими критериями являются неоднократное повышение суточного выделения оксалатов, фосфатов, уратов, снижение антикристаллообразующей способности мочи. Биохимические исследования крови и урины помогают выявить предрасполагающие условия, потенциальные осложнения. Положительный тест на кальцифилаксию говорит о нарушении клеточного гомеостаза кальция.
- Инструментальная диагностика. На УЗИ почек, мочевого пузыря в доклинической фазе изменения отсутствуют. Уплотнение чашечно-лоханочной системы, диффузное отложение кристаллов свидетельствуют о дисметаболической нефропатии, при этом в моче пациента обнаруживается минимальная микрогематурия, протеинурия, абактериальная лейкоцитурия.
Дифференциальная диагностика проводится между транзиторной кристаллурией (вариант нормы), мочекаменной болезнью, тубулоинтерстициальным нефритом. Показана оценка мочи в динамике и ряд дополнительных биохимических тестов.
Лечение солевого диатеза
Лечение направлено на нормализацию обменных процессов, для чего пациенту разъясняют важность здорового образа жизни, соблюдения диеты, связанной с типом солей, усиления питьевого режима. Употребление жидкости в количестве 1,5-2,0 л/сутки способствует уменьшению концентрации растворимых комплексов в урине. В ночные часы удельный вес мочи наиболее высокий, поэтому важно добиться ночного мочеиспускания.
Медикаментозное лечение
Прием препаратов направлен на предотвращение кристаллообразования, отхождение солей, восстановление обмена веществ. Осуществляют коррекцию основного заболевания. Используют витамины В6, А, Е, антиоксиданты, соли калия, магния, антиацидотические средства (ксидифон) и пр. С профилактической целью назначают растительные препараты с литолитическим действием. При инфекциях урогенитального тракта в схему включают антибиотики, уросептики.
Диетотерапия
Диета при кристаллурии позволяет уменьшить нагрузку на тубулярный аппарат почки, предотвратить образование конкрементов. Ограничивают поступление белка, продукты, содержащие оксалаты, ураты, фосфаты. Общий принцип — исключение из питания определенных нутриентов, способствующих тому или иному типу гиперкристаллурии. Недопустимы алкоголь, крепкий чай, кофе.
При оксалатном диатезе не полезны фрукты и напитки, содержащие большое количество витамина С (шиповниковый взвар, цитрусовый или томатный сок, клюквенный морс), при фосфатурии их употребление, наоборот, будет приоритетным. Во всех случаях исключают:
- наваристые мясные, рыбные, куриные, грибные бульоны;
- холодец, ливер и субпродукты (печень, легкие, язык, сердечки и пр.);
- колбасные изделия и «быструю еду»: готовые пельмени, голубцы, блинчики;
- жирное мясо, рыбу;
- шоколад, какао, конфеты;
- копчености, специи, соусы и маринады;
- маргарин, майонез, кулинарный жир.
Блюда предпочтительнее готовить на пару или отваривать, питание частое, дробное. У детей образование кристаллов часто провоцирует неправильный питьевой режим – ребенку недостаточно молока, обязательно нужно давать пить еще и воду, особенно в жаркое время года.
Прогноз и профилактика
Прогноз для жизни при вторичном солевом диатезе благоприятный. Врожденная дисметаболическая нефропатия крайне тяжело поддается коррекции и практически всегда приводит к рецидивирующему камнеобразованию. Профилактика подразумевает сбалансированное питание, приверженность здоровому образу жизни, достаточное количество жидкости в рационе.
Пациенты с отягощенным наследственным анамнезом должны быть обследованы на урологические и нефрологические заболевания в детском возрасте. При неоднократном обнаружении кристаллурии с превентивной целью курсами принимают растительные диуретики, назначают санаторно-курортное лечение минеральными водами.
Мочекаменная болезнь
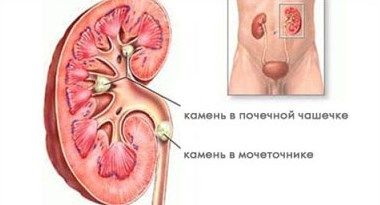
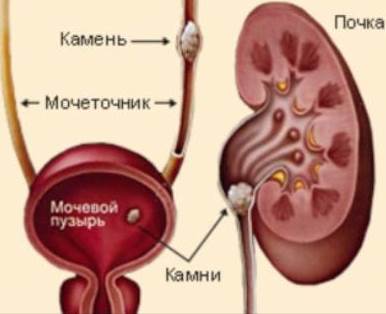
Мочекаменная болезнь (уролитиаз) – это заболевание, характеризующееся образованием камней в мочевыделительных органах. Камни могут обнаруживаться во всех органах мочевыделительной системы, однако, наиболее часто они возникают в почках и мочевом пузыре. Также серьёзную проблему представляют камни в мочеточнике, куда они попадают, спустившись из почек. Мочекаменная болезнь может развиться в любом возрасте, но большинство случаев её первичного выявления приходится на возраст 20-55 лет.
Причины мочекаменной болезни
Появление камней свидетельствует о нарушениях обмена веществ, в результате которых в организме начинают скапливаться нерастворимые соли. Считается, что склонность к мочекаменной болезни является врожденной, однако камни не появятся без влияния одного из дополнительных факторов, среди которых:
- жаркий климат, провоцирующий активное потоотделение;
- состав питьевой воды (жесткая вода способствует камнеобразованию);
- пристрастие к острой, соленой и кислой пище, избыток в пище кальция и животного белка; (А и группы B), ультрафиолета (жизнь “без солнца”);
- сильное обезвоживание, например в результате инфекционных заболеваний;
- малоподвижный образ жизни, в том числе – вынужденная малоподвижность в результате полученных травм;
- хронические заболевания желудка и кишечника (гастрит, колит, язвенная болезнь);
- заболевания почек и других органов мочеполовой системы (пиелонефрит, цистит, аденома предстательной железы, простатит);
- обменные заболевания (например, подагра).
Симптомы мочекаменной болезни
Основной симптом – это боли, локализация которых зависит от того, в каком органе находятся камни. Твердое тело камня травмирует орган, особенно при движении.
Камни в почках проявляют себя болью в области поясницы с одной или с двух сторон (в зависимости от того, в одной ли, или в обеих почках имеются камни). Как правило, боль носит тупой, ноющий характер. Болевые ощущения меняются при движении или изменении положения тела. В моче может обнаруживаться кровь – после приступа сильной боли, ходьбы или физической нагрузки. Также могут отходить камни (камни выносятся током мочи).
При малых размерах камня в почке выраженных симптомов может и не быть.
Камни в мочеточнике вызывают боли, локализация которых меняется вслед за перемещением камня: боль переходит из поясницы в пах, низ живота или половые органы.
Камень может полностью перекрыть просвет мочеточника. В этом случае в почке скапливается моча, вызывая сильнейшую боль (почечную колику). Боль может длиться часами (вплоть до нескольких дней), и прекращается сама только при выходе камня из мочеточника в мочевой пузырь. При почечной колике необходима неотложная врачебная помощь (надо звонить 03).
Камень в нижнем отделе мочеточника может быть причиной частых позывов к мочеиспусканию.
Наличие камней в мочевом пузыре проявляется болью внизу живота, отдающей в область промежности или половые органы, – прежде всего, во время движения или мочеиспускания. Резкие движения также могут провоцировать позывы к мочеиспусканию (симптом учащенного мочеиспускания). Во время мочеиспускания струя мочи может прерываться и возобновляться только при перемещении камня в результате изменения положения тела.
Методы диагностики мочекаменной болезни

Камень – это, по сути, инородный объект, и его существование в органах мочевыделительной системы способно привести к серьёзным последствиям. Камни в почках и мочеточнике со временем приводят к развитию пиелонефрита в острой или хронической форме; а при отсутствии должного лечения рецидивы пиелонефрита и нарушенный отток мочи могут стать причиной гибели почки. Камни мочевого пузыря способны вызвать воспаление слизистой (цистит).
Поэтому при обнаружении у себя симптомов мочекаменной болезни обязательно следует обратиться к врачу. Для подтверждения диагноза обычно делаются ультразвуковое или рентгенографическое исследование, сдаются анализы мочи и крови.
Общий анализ крови позволяет выявить воспалительный процесс, который в значительном числе случаев присутствует при мочекаменной болезни. Однако если воспаления нет, показатели анализа могут оставаться в пределах нормы.
При мочекаменной болезни общий анализ мочи может показать примесь крови (результат того, что камни травмируют органы мочевыделительной системы). Также для мочекаменной болезни характерно присутствие в моче солей и белка. При развитии воспаления в моче выявляются лейкоциты и бактерии.
Для получения более полной картины дополнительно к клиническому анализу могут быть назначены анализы по Нечипоренко и Зимницкому.
Биохимический анализ крови при мочекаменной болезни даёт возможность оценить нарушения метаболизма, ставшие причиной процесса камнеобразования. Обращается внимание на уровень электролитов, креатинина, кальция и фосфора, мочевой кислоты, а также паратироидного гормона.
Биохимический анализ мочи используется для определения состава камней (это необходимо для принятия решения о тактике лечения). Показатели биохимического анализа позволяют судить не только о метаболических нарушениях в организме, но и о функциональном состоянии почек. С этой целью проводится сбор суточного диуреза (суточный анализ мочи).
При обращении с жалобами на боль в животе обычно проводится обзорная рентгенография органов брюшной полости. Данное исследование позволяет обнаружить причину жалоб. В частности, рентген позволят обнаружить тени камней в проекции мочевыделительной системы. Однако существуют камни, не являющиеся рентгенпозитивными; их обнаружить с помощью данного метода нельзя.
УЗИ органов мочевыделительной системы позволяет выявить присутствие камней, их локализацию, количество и размеры. С помощью ультразвука могут быть обнаружены уратные и цистиновые камни, которые не выявляются на рентгеновских снимках. Если УЗИ проводится по результатам обзорной рентгенографии, оно может направлено на обследование конкретного органа – почек или мочевого пузыря. Камни в мочеточниках с помощью УЗИ выявить обычно не удаётся (за исключением самого верхнего и самого нижнего отделов). УЗИ почек также позволяет определить размеры почек, состояние лоханки и чашечек, возможные сопутствующие патологии.
Метод экскреторной урографии предполагает предварительное внутривенное введение рентгеноконтрастного вещества. С помощью экскреторной урографии оценить функцию почек, строение полостной системы и проходимость мочеточников. Используется для окончательного подтверждения диагноза.
Компьютерная томография почек является наиболее информативным методом диагностики. Позволяет увидеть практически все виды камней. Однако по сравнению с рентгенографией и УЗИ это более дорогое исследование.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения мочекаменной болезни
Лечение мочекаменной болезни, в основном, хирургическое – выполняется операция по удалению камней. Если камни образованы солями мочевой кислоты, возможно, их растворение. В этом случае назначается курс специальных препаратов.
Однако если условия, вызвавшие камнеобразование остались прежними, то камни, после их удаления, могут возникнуть снова. Чтобы избежать этого, проводится курс профилактического лечения, включающий в себя соблюдение специальной диеты, медикаментозное лечение, поддержание необходимого водного баланса, лечебную физкультуру.
Обратившись в АО “Семейный доктор” с жалобами на заболевание мочевыделительных органов, Вы получите консультацию квалифицированных врачей-урологов. Их опыт, а также оснащение поликлиник “Семейного доктора” современным оборудованием, включающим собственную лабораторию, позволят быстро и точно установить диагноз и назначить эффективное лечение. Удаление камней проводится в Госпитальном центре “Семейного доктора”.
В настоящее время удаление камней производится, как правило, малоинвазивными методами. К лапароскопии и открытой хирургии приходится прибегать только в крайних случаях. Прежде всего, применяются такие методы как пиелолитотрипсия (камни разрушаются в результате механического, ультразвукового или лазерного воздействия с помощью инструментов, подведенных по естественным мочевыводящим путям) и перкутанная нефролитолапаксия (удаление производится через надрез в поясничной области. Так удаляются большие и коралловидные камни).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Мочекаменный диатез

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Мочекаменный диатез нельзя выделить в отдельное заболевание.
Его можно характеризовать как пограничное состояние, которое впоследствии способно спровоцировать развития ряда болезней: подагра, мочекаменная болезнь и так далее.
Код по МКБ-10
Эпидемиология
У мужчин данное заболевание прогрессирует после сорока, у женщин – после установления менопаузы.

[1], [2], [3]
Причины мочекаменного диатеза
Причины мочекаменного диатеза могут быть различны.
- Наследственная предрасположенность.
- Неправильный рацион питания. Злоупотребление такими продуктами, как шоколад, мясо и мясные субпродукты, маринады, соленые и копченые блюда, насыщенные бульоны, какао.
- Избыточный вес.
- Малоподвижный образ жизни.
- Слишком жесткая вода.
- Болезни эндокринной системы.
- Состояние после химиотерапии вследствие ракового заболевания.
- Заболевания аутоиммунного характера.
- Нарушения работы почек.
- Злоупотребление алкоголем, хронический алкоголизм.
- Травма.
- Трансплантация органов.
- Переохлаждение.
- Длительный прием ряда фармакологических лекарственных средств.

[4], [5], [6]
Патогенез
Патогенез мочекаменного диатеза заключается в нарушении пуринового (белкового) обмена, результатом которого является повышенное образование мочевой кислоты.
Источник мочевой кислоты – ряд продуктов питания и соединения вырабатываемые самим организмом. Если такого продукта с избытком, организм перестает справляться с его расщеплением и выводом из организма, замедляется отток мочи, что приводит к кристаллизации данных солей и формированию песка и камней. При этом сама структура урины меняет свой химический состав, повышается ее кислотность, что и можно наблюдать при проведении лабораторных исследований.
Рост уровня мочевой кислоты приводит к выпадению в урине осадков в виде коллоидных хлопьев, уратов и кристаллических новообразований мочевой кислоты. Такие же кристаллы начинают оседать и в суставных тканях, а так же органах мочевыведения, формируясь в песок и камни.

[7]
Симптомы мочекаменного диатеза
Симптомы мочекаменного диатеза таковы:
- Появление резей в нижней части живота.
- Боли в пояснично – крестцовой зоне.
- Частые и болезненные позывы к мочеиспусканию.
- Выделение с мочой уратов.
- Появление кровяных следов в моче.
- Подташнивание, вызывающее периодические позывы к рвоте.
- Ухудшение аппетита.
- Постепенная потеря веса.
- Нарушение сна.
- Возможны колики в области почек.
- Общая слабость организма.
- Повышенная возбудимость, раздражительность. Эмоциональная нестабильность.
- Возможно появление жажды.
- Тахикардия.
- Возможно повышение температуры тела.
- При особо тяжелой форме патологии может развиваться судорожный синдром и менингеальные симптомы (признаки раздражения мозговых оболочек).
Первые признаки
С момента, когда почечный аппарат начинает функционировать на пределе, человек начинает ощущать первые признаки заболевания.
- Мочеиспускание становится болезненным и частым.
- Появляется неприятная тянущие болезненные ощущения и в нижней части живота.
- В моче можно рассмотреть мутные хлопья, иногда – вкрапления крови.

[8], [9]
Осложнения и последствия
Основные последствия мочекаменного диатеза – это воспаление тканей органов системы выделения, суставов – мест, где преимущественно и происходит оседание уратов.
Осложнения мочекаменного диатеза могут привески к развитию таких заболеваний:
- Воспалительный процесс, затрагивающий органы выделительной системы и опорно – двигательного аппарата.
- Формирование в почках песка и камней (уролитиаз).
- Различные ферментопатии.
- Уратная нефропатия.
- Развитие атеросклероза.
- Гиперурикозурия.
- Нарушения метаболических процессов.
- Интерстициальный нефрит.
- Болезни сердечно – сосудистой системы.
- Подагра.
- Невралгия и мигрень.
- Эндокринные патологии (диабет, ожирение).
- Артриты. Мочекислые соли способны накапливаться и в подкожных и в соединительных слоях. Затвердевая, они становятся болезненными. Их размеры могут колебаться от одного миллиметра до нескольких сантиметров.

[10], [11], [12]
Диагностика мочекаменного диатеза
Диагностика мочекаменного диатеза состоит из ряда исследований:
- Опрос жалоб пациента.
- Осмотр пациента.
- Лабораторные анализы:
- Исследование мочи.
- Исследование крови.
- Ультразвуковое исследование почек и мочевого пузыря.
- При необходимости может быть назначено рентгенографическое исследование.
- При необходимости консультация других специалистов.
- Дифференциальная диагностика.
Своевременный объем необходимых исследований позволяет специалисту подтвердить или опровергнуть наличие в организме пациента рассматриваемого заболевания.

[13], [14]
Анализы
При подозрении на мочекаменный диатез назначаются и лабораторные анализы.
- Исследование мочи, при котором может быть выявлено:
- Уровень мочевой кислоты, превышающий норму.
- Осадок в форме кристаллов мочевой кислоты.
- Повышенная pH кислотность урины.
- Повышенное образование оксалатов вместе с уратами.
- Исследование крови:
- Общий анализ крови, сдвиг лейкоцитарной формулы влево, лейкоцитоз, повышение СОЭ, С-реактивного белка.
- Биохимия крови позволяет определить уровень мочевины, азота и креатинина – повышенные характеристики данных параметров являются косвенными показателями присутствия в организме мочекислого диатеза.

[15], [16], [17]
Инструментальная диагностика
Инструментальная диагностика, позволяющая диагностировать мочекаменный диатез:
- Ультразвуковое исследование. Даже на ранних сроках патологического развития опытный узист способен распознать появление песка или небольших камнях в почках, мочевыводящих путях или подкожно-жировой клетчатке.
- При необходимости может быть назначен рентгенографический метод. Позволяет конкретизировать локализацию патологии. Могут быть распознаны камни менее 3 мм.
- Если заболевание уже отягощено различными осложнениями, то могут быть назначены другие, дополнительные методики исследования.
Дифференциальная диагностика
Дифференциальная диагностика проводится с такими заболеваниями, как подагра, мочекаменная болезнь, цистит, нефрит, пиелонефрит, гломерулонефрит.

[18], [19], [20], [21], [22], [23]
К кому обратиться?
Лечение мочекаменного диатеза
Лечение мочекаменного диатеза делится на два основных этапа. В первую очередь – симптоматическое лечение, направленное на ослабление острой симптоматики. Второй этап – патогенетическое лечение.
Обязательна и корректировка рациона питания. Необходимо исключить или снизить потребление таких продуктов:
Следует снизить долю продуктов питания животного происхождения:
- Мяса.
- Субпродуктов.
- Копченостей.
- Солений.
- Колбасно – сосисочная продукция.
- Убрать из рациона насыщенные бульоны.
- Рыбные и мясные консервы.
- Снизить количество потребляемой овощной консервации.
- Ограничить потребление молочных продуктов.
- Отказаться от шоколада, какао и кофе.
- Исключить из рациона:
- Шпинат, ревень, щавель, бобовые.
- Полуфабрикаты промышленного производства. Они обычно имеют повышенное содержание натрия хлорида.
- Томаты и инжир.
- Соусы.
Для поддержания нормальной работы метаболических процессов, таким больным назначается повышение объемов суточной жидкости, вводятся солевые растворы (регидрон, гидровит, дисоль и другие).
Проводятся очистительные клизмы, назначаются энтеросорбенты. Наиболее эффективными из них являются энтеросгель, полисорб, лактрофильтрум, атоксил, активированный уголь.
При болевой симптоматике назначаются спазмалитики, обезболивающие лекарственные средства: но-шпа, но-шпалгин, нова Т, новагра, новалгин, новаклав.
Назначается тепло, накладываемое в район поясницы. Это может быть шерстяной платок, горячая грелка или принятие лечебных ванны. Но такие процедуры следует проводить очень осторожно, особенно если в анамнезе больного имеются заболевания сердечно – сосудистой системы.
Для того чтобы ускорить растворение солевых конгломератов, назначаются такие лекарственные средства как фитолизон, канефрон Н, уролесан, цистон, риватинекс.
Обязательны противовоспалительные препараты: гексикон, бетадин, полижинакс, микожинакс, тержинан.
Могут быть назначены уросептики. Но стоит помнить, что если в анамнезе больного имеются крупные камни, то мочегонные средства не назначаются, так как если камень сдвинется с места, велика вероятность закупорки мочевыводящих путей с развитием острой симптоматики почечной колики.
Могут быть приписаны антибиотики: пенициллины, канамицин, эритромицин, левомицетин, тетрациклины и другие.
Все лекарственные средства должны назначаться только квалифицированным специалистом.
При тяжелой клинической картине и запущенных случаях болезни лечащий врач может предложить хирургическое лечение.
Лекарства
Для нормализации метаболических процессов, коррекции ацидоза и восстановления водно – электролитного баланса – могут быть назначены такие лекарства: неогемодез, регидрон, ацесоль, квинтасоль, гидровит, реосорбилакт, дисоль, раствор Хартмана и другие
Регидрон выпускается в порошковой форме. Перед употреблением один пакетик лекарственного средства следует растворить, хорошо перемешав в одном литре кипяченой воды комнатной температуры. Приготовленный раствор следует хранить не более суток и при температуре от 2 °С до 8 °С.
Раствор принимают перорально, небольшими порциями. Если пациент принимает данный раствор, то этот объем следует вычесть из суточного потребления жидкости, которое рассчитывается сугубо индивидуально в каждом конкретном случае.
К противопоказаниям регидрона относят нарушения в работе почек (средней и тяжелой степени тяжести), сахарный диабет, потерю сознания, кишечную непроходимость, а так же повышенную индивидуальную чувствительность к компонентному составу фармакологического средства.
Назначают также энтеросорбенты: энтеросгель, лигносорб, полисорб, диосмектит, смекта, лактофильтрум, энтегнин, энтеродез, атоксил, карбосорб, полифепан, активированный уголь.
Энтеросгель выпускаются в форме геля, который принимается перорально за час – два до или после еды. Рекомендованная дозировка – одна столовая ложка трижды в сутки, запивая небольшим количеством воды. Продолжительность лечения в среднем занимает пять дней.
Противопоказанием к назначению энтеросгеля является индивидуальная непереносимость одного или нескольких составляющих препарата, а так же кишечная непроходимость.
Лекарственные средства, расщепляющие солевые конгломераты: фитолизон, канефрон Н, уролесан, цистон, риватинекс.
Комбинированный препарат растительного происхождения фитолизон назначается по одной чайной ложке трижды – четырежды на протяжении суток. Непосредственно перед приемом необходимое количество лекарства следует развести в 100 мл теплой воды. Для получения большей эффективности препарат необходимо пить после еды. Продолжительность лечебной терапии от двух до шести недель. При необходимости после перерыва курс терапии может быть повторен.
К противопоказаниям фитолизина относят повышенную индивидуальную непереносимость одного или нескольких составляющих препарата, а так же если в анамнезе больного имеется острый нефрит, сердечная или почечная дисфункция.
При возникновении приступов боли, пациенту назначаются спазмалитики, обезболивающие лекарственные средства: спазмонет, но-шпа, спаковин, веро-дротаверин, но-шпалгин, Нош-бра, нова Т, спазмол, новагра, новалгин, новаклав.
Сильный спазмолитик но-шпа, в зависимости от характера и интенсивности боли, может быть назначен в дозировке 0,12 – 0,24 г, что соответствует трем – шести таблеткам, разделенных на несколько приемов. Одномоментно можно принять не более 80 мг активного вещества дротаверина.
Но-шпа не допускается к приему, если у пациента имеется индивидуальная непереносимость одного или нескольких составляющих лекарства, а также при сердечной, печеночной или почечной дисфункциях.
Народное лечение
Народное лечение мочекаменного диатеза показывает весьма неплохие результаты, но только если лечение проводится на ранних этапах развития заболевания. Может быть использовано как вспомогательная методика при более поздних этапах болезни.
Практически все рецепты, применяемые при лечении мочекислого диатеза, используют лекарственные травы, которые эффективны в купировании воспалительного процесса, способны бороться с инфекционным поражением тканей, обладают мочегонными свойствами, позволяют улучшить выведение мочевых кислот и песка из выделительной системы. В ряде случаев народные лекарства могут поспособствовать расщеплению небольших камней.

[24], [25], [26]
Лечение травами
Лечение травами способно принести достаточно ощутимую помощь в решении проблемы мочекаменного диатеза. Приведем несколько эффективных рецептов на основе лекарственных трав:
- Понадобиться пять – шесть листьев винограда (культурного, не дикого). Сырье хорошенько вымыть и избавить от черешков.
- Взять стеклянную банку и вниз поместить виноградное сырье. Сверху ввести 175 мл только закипевшей воды.
- Поместить на водяную баню и продержать на огне минут пять – семь.
- Настой отставить и подождать, пока остынет до комнатной температуры и отцедить.
- Наиболее ожидаемый результат получаем при приеме отвара половинной полученной дозировки, непосредственно после приема пищи трижды в сутки.
- Приготовить сбор, взяв: крапивы двудомной – одну долю, золототысячника – две доли, тысячелистника – две доли. Ингредиенты хорошенько перемешать.
- Залить их холодной кипяченой или очищенной водой. Поставить на плиту и с момента закипания выдержать десять минут.
- Отставить на бортик и дать настояться на протяжении 12 часов.
- Состав отжать. Лекарство готово. Его можно принимать.
- Готовим фитосбор, который состоит из золототысячника – три доли, кукурузных рылец – три доли, травы спорыша – две доли, чистотела – три доли, листьев барбариса – две доли.
- Травяной состав ввести в холодную кипяченую или очищенную воду и емкость переместить на огонь.
- Прокипятить минут 15. Оставить остывать, после чего отцедить.
- Употреблять на протяжении дня небольшими порциями до приема пищи.
- Понадобиться столовая ложна сушеных плодов черной смородины, которые следует засыпать в термос. Туда же влить стакан крутого кипятка.
- Термос закупорить и оставить на пару часов настаиваться.
- Отцедить жидкость, жмых отжать.
- Прием данного лекарственного средства не зависит от времени приема пищи. Его следует пить дважды – трижды в сутки.
- Готовим фитосостав, который состоит из травы фиалки – одна доля, листья крапивы – две доли, плодоножки вишен – одна доля, цветки арники – две доли.
- Данные ингредиенты хорошенько смешать и соединить с только что закипевшей водой.
- Оставить на некоторое время настояться и остыть. Состав отцедить, отжав жмых.
- Выпивать в течение всего дня небольшими порциями до еды.
Гомеопатия
При диагнозе мочекаменный диатез, гомеопатия способна предложить такие препараты:
Концентрат Алоэ Вера с клюквой, которую принимают по 30 – 40 капель трижды на протяжении суток, предварительно разведя 50 мл воды. Рекомендуется пить препарат в промежутке между приемами пищи.
Комплекс Сильных Ферментов «Эвалар» принимается по одной таблетке дважды в сутки во время еды. Продолжительность лечения – месяц – полтора.
Витавин назначают перорально, по капсуле дважды в сутки.
Магнум А принимается по одной желейке один раз в сутки.
Могут быть так же назначены: ацидум бензоикум, бриония, камфора, бэлладонна, ляхезис, калькарэя карбоника, алоэ, каустикум, аспарагус, ацидум нитрикум ацидум оксаликум, ацидум фосфорикум, арника, хина, эквисэтум, кантарис, бэрбэрис, калькарэя фосфорика, диоскорэя, коккус какти, ликоподиум и множество других.
Оперативное лечение
Оперативное лечение может быть назначено при тяжелой форме течения мочекаменного диатеза, когда терапевтические мероприятия уже не действенны.
Современной медициной применяется методика дробления камней (например, литотрипсия). Но как показывает практика, даже после удаления образований, возможность их повторное формирование.
Чтобы не допускать принятия радикальных мер, необходимо лечить заболевание еще на ранней стадии.


