Тазовое предлежание плода
Тазовое предлежание плода является довольно распространенным диагнозом, который обычно ставят женщине на 20-22 неделях беременности. Именно в 90% случаев плод размещается головой вниз, а спиной поворачивается в левую сторону. Таким образом он занимает правильное положение, которое еще называют головным предлежанием. Такое положение является наиболее удобным и, что самое важное, безопасным для родов. Но в некоторых случаях малыш может занять совершенно иное положение, которое существенно осложнит предстоящие роды.
Тазовое предлежание плода: что это такое?
Если вас интересует, что такое тазовое предлежание плода, то обратите внимание, что под этим диагнозом подразумевается вариант расположения плода в матке, при котором его тазовый конец расположен ко входу в малый таз женщины. Стоит отметить, что роды в этом случае считаются патологическими, поскольку есть опасность различных осложнений. Но при этом стоит отметить и низкую частоту родов с тазовым предлежанием плода, поскольку встречаются они в 3-5% случаев. Стоит также сказать и то, что главной опасностью во время этих родов является перинатальная смертность плода.
Зачастую диагноз ставят женщине не раньше 22 недели беременности, поскольку до этого срока малыш может занимать различные положения. В период с 32 по 34 недели еще можно исправить положение, используя, например, специальную гимнастику. Если никакие методы не помогли и ребенок все же занял неправильное положение, назначают кесарево сечение. При этом риск осложнений в таком случае существенно ниже, чем при естественных родах.
Классификация тазовых предлежаний плода
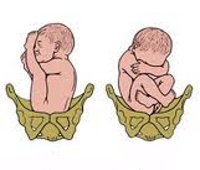
В зависимости от того, какое именно занял положение малыш, выделяют несколько видов тазового предлежания плода. Под ягодичным вариантом подразумевают такое положение плода, при котором его ножки согнуты в тазобедренных суставах, а колени выпрямлены и прижаты к животу. Довольно часто встречается такая патология у женщин, которые рожают впервые. Частота случаев составляет 50-70%. При ножном положении плода оба бедра или одно разогнуты, а ножка находится как раз у выхода из матки. Встречается у 10-30% случаев преимущественно при вторых и последующих родах. Смешанное предлежание плода, когда согнуты и бедра, и ножки, встречается очень редко — в 5-10% случаев.
Особенности течения беременности при тазовом предлежании плода
Многих женщин волнует вопрос, что значит тазовое предлежание плода и почему его принято считать патологией. Стоит отметить, что в некоторых случаях даже с этим диагнозом роды могут пройти без проблем и ребенок родится здоровым. Но в то же время специалисты отмечают, что риск осложнений в результате этой патологии существенно выше. Чтобы избежать проблем, врачи гораздо чаще прибегают к хирургическим методам ведения родов, если у женщины обнаруживается тазовое предлежание плода.
К наиболее распространенным осложнениям, которые могут случиться во время родов относят: слабость родовой деятельности, преждевременное излитие околоплодных вод, внутриутробную гипоксию плода, разгибание и ущемление головки плода. Именно поэтому важно правильно и вовремя диагностировать эту патологию и постараться ее исправить.
Ведение беременности и родов при тазовом предлежании плода
Поскольку врачи понимают, чем опасно тазовое предлежание плода, они обычно тщательно следят за состоянием здоровья женщины и положениями малыша. Если эта патология обнаруживается до 28 недели беременности, поводов для беспокойства не должно возникнуть. Врачам достаточно будет только наблюдать за женщиной. Но если патологию обнаруживаю в период с 29 по 30 недели, то специалисты подбирают тактику ее исправления. Для этой цели могут применяться как традиционные методы, так и нетрадиционные. К последним относятся: ароматерапия, акупунктура, гомеопатия, плавание, световые и звуковые воздействия.
Одним из наиболее популярных и эффективных традиционных методов исправления тазового предлежания плода считается корригирующая гимнастика. Стоит отметить, что она показывает свою эффективность в более чем 75% случаев. Но при этом в некоторых случаях ее категорически нельзя назначать. К таким случаям, прежде всего, относят гестоз, аномалии развития плода и матки, предлежание плаценты. В случае если тазовое предлежание плода сохраняется вплоть до 35-37 недели беременности врачи могут попробовать выполнить наружный поворот плода на головку, разработанный Б.Л. Архангельским. Этот метод показал свою эффективность, которая достигает 87%. Выполнять эту процедуру должен исключительно врач высокой квалификации. Делать это нужно только в условиях стационара, чтобы в случае необходимости могло быть произведено кесарево сечение, а также оказана вся необходимая помощь малышу и матери. После того, как плод перевернули, его необходимо закрепить. Для этой цели обычно используют различные упражнения и бандаж, которые способствуют фиксации плода в благоприятном для родов положении. Стоит также отметить, что даже в случае неудачного окончания процедуры, все же возможны роды естественным путем.
Причины тазового предлежания плода
Выделяют также плодовые факторы патологии: врожденные аномалии развития плода, многоплодие, вестибулярные расстройства и недоношенность. Влияют на занимаемое малышом положении также плацентарные факторы. К ним относится еще предлежание плаценты. Причиной может стать много- или наоборот маловодие, за счет которого плод легко и свободно перемещается, из-за чего его головка не закрепляется в тазовом дне женщины. Но может возникнуть и обратная ситуация, когда ребенок просто-напросто не имеет возможности активно двигаться, если он обвит пуповиной.
Ребенок, который вскоре появится на свет, уже имеет инстинкт самосохранения. Поэтому в случае какой-либо угрозы он занимает наиболее комфортное для себя положение. Кроме всех вышеперечисленных причин, стоит также отдельно сказать о генетической. Существует мнение, что у женщин, которые родились в ягодичном предлежании, есть большой риск, что их малыш также займет неправильное положение перед родами.
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Осложнения родов при тазовом предлежании плода и их профилактика
Если у женщины диагностировали тазовое предлежание плода и за период беременности врачам не удалось исправить эту патологию, роды все же возможны двумя путями: естественным и с помощью кесарева сечения. Выбор определенного способа родов зависит от некоторых факторов. К ним могут относиться такие факторы как: возраст беременной женщины, данные анамнеза, срок беременности, размеры таза, заболевания, вид тазового предлежания, пола и массы плода.
Как уже говорилось выше, роды могут пройти естественным путем. Это возможно только в том случае, если срок беременности составляет не более 37 недель. Вес плода не должен превышать 2500 граммов, а размеры таза матери должны быть нормальными. При этом родиться должна девочка, а не мальчик, а предлежание должно быть ягодичным или смешанным. В ином случае необходимо делать кесарево сечение. Выбрать последний вариант стоит также в том случае, если роды преждевременные, вес малыша составляет меньше 2500 граммов или больше 3500 граммов, он мужского пола, а тазовое предлежание является ножным.
Иногда уже во время естественных родов врач может решить провести кесарево сечение. Обычно это решение принимают в следующих экстренных случаях: слабая родовая деятельность, гипоксия плода, отслойка плаценты, дискоордирнация родовой деятельности, выпадение ножек, ручек или пуповины. Тазовое предлежание плода, роды при котором чаще всего бывают путем кесарева сечения, может стать причиной различных осложнений. При этом стоит сделать акцент на том, что на ход беременности эта патология никоим образом не влияет. Напротив, проблемы могут возникнуть исключительно во время родов.
Какие же могут возникнуть осложнения? Прежде всего, это слабая родовая деятельность. Дело в том, что тазовый конец плода по своему объему существенно меньше головки. Он довольно слабо давит на матку, в результате чего она плохо сокращается, а ее шейка раскрывается очень медленно. Кроме того, во время родов у малыша может запрокинуться головка, что в свою очередь станет причиной травмы. Стоит также отметить и то, что во время родов может зажаться пуповина между головкой малыша и стенкой родового канала. Это затруднит приток кислорода, что станет причиной гипоксии.
Разумеется, многие молодые мамы, когда узнают о наличии патологии, начинают волноваться и искать способы, как от нее избавиться. Однако делать это до 32 недели не стоит, поскольку до этого срока малыш может еще много раз поменять свое положение. И только на 32 неделе, в случае, если малыш не поменял свое положение, можно начинать заниматься гимнастикой. Но при этом стоит обязательно предварительно проконсультироваться с врачом. Все занятия рекомендовано начинать с разминки. Для этого нужно будет немного походить обычным шагом, а затем на носочках. Желательно выполнять комплекс упражнений, который подобрал для вас лечащий врач. Только таким образом можно достичь наиболее эффективного результата.
Тазовое предлежание плода
Тазовое предлежание плода – продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
Общие сведения
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.

Классификация тазовых предлежаний плода
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины тазовых предлежаний плода
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом и т. д. Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Особенности течения беременности
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией и т. д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика тазового предлежания плода
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
Тазовое предлежание плода характеризуется более высоким стоянием дна матки, не отвечающим сроку гестации. Приемы наружного исследования позволяют определить в области лона мягковатую, неправильной формы, малоподвижную часть плода, не способную к баллотированию. В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть – головку плода. Сердцебиение прослушивается выше или на уровне пупка.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Ведение беременности и родов
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода. Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и др.) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и др. показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
Осложнения родов при тазовом предлежании
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Тазовое предлежание плода

Диагноз «тазовое предлежание плода» (далее по тексту ТПП) относится к часто встречающимся. Как правило, он ставится на 20-22 недели беременности и в 90% случаев относится к ситуации, когда эмбрион расположен вниз головой и спиной повернут влево. Данное положение (головное предлежание) считается нормальным и безопасным. Однако в последующем плод может занять абсолютно другое положение, которое спряжено с осложнением проведения родов.
Особенности течения беременности
Для будущих матерей важно понимать, что данная патология не является чрезмерно опасной. Причем в ряде случаев диагностирование ТПП не несет в себе рисков для нормальных родов и здоровья малыша и роженицы. Однако статистика говорит о том, что аномалия все-таки сопряжена с повышенными рисками осложнений. Именно поэтому в ряде случаев показано хирургическое воздействие при ведении родов.
Возможные осложнения:
- СРД;
- гипоксия эмбриона;
- раннее отхождение вод;
- ущемление и разгибание головки плода.
Для нивелирования осложнений важно своевременно диагностировать аномалию.
Классификация
Ножное предлежание. Наблюдается в 11-13% всех ТПП.
Подразделяется на следующие варианты:
- полное (обе нижние конечности);
- неполное (одна нижняя конечность);
- коленное.
Ягодичное. Диагностируется наиболее часто.
Подразделяется на два варианта:
- неполное (ягодицы на входе родовые пути) – 3/4 случаев;
- смешанное (ко входу в малый таз расположены и ягодицы, и нижние конечности) – 1/4 случаев.
В зависимости от конкретного вида ТПП биологический механизм родов имеет индивидуальные особенности.
Так, самостоятельные роды, с минимальными рисками осложнений возможны при наличии неполного ягодичного ТПП, если эмбрион отличается малыми размерами, а таз матери нормальный.
И, наоборот, вероятность асфиксии и выпадения конечностей плода или пуповины высокая, когда диагностировано ножное или смешанное ягодичное ТПП. В этих случаях рекомендуется кесарево сечение.
Причины возникновения ТПП
К наиболее распространенным причинам возникновения ТПП относятся следующие:
- маловодие (ограничены возможности эмбриона занять нужное положение);
- многоводие (высокая подвижность плода не позволяет ему занять во время нормальное положение);
- пуповинное обвитие (активность плода приводит к последующему ограничению подвижности из-за пуповины, которая обматывает его тело); и другие патологии (оказывает влияние на положение эмбриона);
- многоплодие (беременность близнецами ограничивает подвижность малышей из-за дефицита свободного пространства).
Возможные осложнения:
- роды ранее обусловленного срока;
- травматизм матери;
- травматизм ребенка;
- гипоксия (ягодичное предлежание сопровождается пережатием пуповины).
Ведение беременности
Беременные женщины, которые относятся к группе риска, подлежат медицинскому сопровождению, включающему с себя следующие мероприятия:
- исключение недостаточности связи организма матери и ребенка через плаценту;
- профилактика осложнений для ребенка;
- нивелирование нарушений функциональности матки.
Для этого в перечень рекомендаций включено правильное питание и полноценный отдых (ночной и дневной). Это в первую очередь направлено на исключение гипертрофии эмбриона.
Кроме того, профилактическая работа направлена на формирование здоровой психологической картины у беременной женщины (стабилизация нервного состояния, приемы мышечной релаксации, корректирующая гимнастика). В отдельных случаях показаны спазмолитические лекарственные средства, которые употребляются специальными прерывистыми курсами.
Планирование тактики проведения родов начинается на 38-39 недели гестации, когда пациентка помещается в стационар. При удовлетворительном состоянии беременной женщины и эмбриона (ягодичное предлежание неполное, соответствующие размеры таза и плода, физиологическая готовность матери) может быть принято решение о принятии родов естественным способом. В этом случае проводятся профилактические мероприятия для исключения вскрытия плодной оболочки, мониторинг состояния плода и матки, предупреждение гипоксии плода и аномалий родовой деятельности. Кроме того, в перечень мероприятий входит эпидуральная анестезия в процессе родов и акушерская поддержка, ориентированная на быстрейший вывод головки ребенка.
Кесарево сечение показано в следующих случаях:
- отягощенный анамнез беременной женщины (мертворождение, продолжительное бесплодие, невынашивание, резус-конфликт и т.п.); ;
- первые роды в возрасте старше 30 лет;
- предлежание плацены;
- крупный плод;
- нестандартная ситуация при естественных родах (экстренная операция);
- наличие рубца на матке и т.п.
Способы проведения родов
На выбор способа родов (естественным путем или при помощи кесарева сечения) влияют следующие факторы:
- данные анамнеза;
- возраст будущей матери;
- вид ТПП;
- срок беременности;
- наличие патологий;
- размеры таза и плода, пол плода;
Так, для естественных родов могут быть приемлемыми такие условия, как срок беременности до 37 недель, масса плода не более 2 500 гр., пол плода – девочка, ягодичное или смешанное ТПП. Все другие варианты сводятся к проведению кесарева сечения.
Кроме того, решение на проведение экстренного кесарева сечения может быть принято во время проведения родов естественным путем.
Это может быть сопряжено со следующими причинами:
- СРД (слабая родовая деятельность);
- нарушение координации родовой деятельности;
- гипоксия эмбриона;
- отслоение плаценты;
- выпадение пуповины или конечностей.
Будущим матерям важно понимать, что ТПП никоим образом не влияет на ход самой беременности, а беспокоиться о родах при диагностировании предлежания следует не раньше 32-ой недели беременности, так как до этого срока плод с большой вероятностью сможет поменять свое внутриутробное положение. И только после указанного срока будущая мать может приступить к специальным гимнастическим упражнениям. Однако это нужно делать только после консультации с медицинским специалистом. А все упражнения проводить после разминки.
Задом наперед: роды при тазовом предлежании плода
Роды при тазовом предлежании плода. К чему готовиться будущей маме? Техника проведения родов при тазовом предлежании.
Елизавета Новоселова врач акушер-гинеколог
Тазовое предлежание плода — аномалия беременности, которая встречается не так уж редко. Среди будущих мам бытует мнение, что в этом случае роды могут пройти только с помощью операции кесарева сечения. Так ли это на самом деле?

Роды в тазовом предлежании
К 34-й неделе плод занимает постоянное положение в полости матки. Обычно это продольное положение плода — расположение малыша в полости матки, при котором его позвоночник параллелен позвоночнику мамы. Та часть тела малыша, которая расположена в нижнем сегменте матки, перед входом в малый таз, называется предлежащей. Обычно перед “выходом” оказывается головка — самая тяжелая и крупная часть плода. По мере приближения срока родов предлежащая головка опускается все ниже, плотнее прижимаясь к нижнему сегменту матки. Давление головки плода на шейку матки является одним из важнейших факторов, способствующих возникновению схваток и нормальному развитию родовой деятельности.
Однако иногда в конце беременности малыш располагается в матке головкой кверху. При этом в нижней части матки оказывается тазовый конец плода. Такое расположение малыша относительно “выхода” из матки называют тазовым предлежанием.
Причины “переворота”
Причины образования тазового предлежания различны. Чаще всего это те или иные факторы, мешающие правильному расположению плода в матке или способствующие увеличению его подвижности. Перечислим наиболее часто встречающиеся факторы риска развития тазового предлежания плода.
- Преждевременные роды. В этом случае основным фактором, способствующим неправильному положению малыша на момент начала родовой деятельности, является относительно маленький размер тела, позволяющий ребенку свободно менять положение в матке.
- Очередная беременность у многорожавшей женщины. Большое количество предыдущих беременностей способствует перерастяжению матки, что, в свою очередь, приводит к патологической подвижности плода даже в поздние сроки.
- Многоводие также способствует патологической подвижности плода на поздних сроках, так как избыточное количество вод растягивает полость матки и снижает давление стенок на малыша. , напротив, препятствует нормальной подвижности плода в более ранние сроки: стенки матки раньше времени фиксируют малыша и мешают своевременно изменить положение в матке на правильное.
- Многоплодная беременность. “Родственник”, расположившийся по соседству, ограничивает передвижение первого (то есть расположенного ниже) плода и заставляет его принять вынужденное (часто неправильное) положение в матке относительно входа в малый таз.
- Повышенный тонус матки (угроза прерывания беременности) в течение всего периода вынашивания малыша или в третьем триместре приводит к тому, что напряженные стенки органа плотнее обхватывают малыша, мешая ему принять правильное положение.
- Аномалии развития матки. Неправильная форма (седловидная, двурогая матка, перегородка в полости матки) или патологически маленький размер этого органа (инфантильная, то есть “детская” матка) также может послужить препятствием для нормального расположения плода перед родами.
- Неправильное прикрепление плаценты. Низкое расположение плаценты в матке и предлежание плаценты (вариант патологического прикрепления плаценты, при котором она частично или полностью перекрывает внутренний зев шейки матки) может стать препятствием к установлению головки перед входом в малый таз. В этом случае малыш может быть вынужден повернуться головкой вверх.
- Узкий таз. При значительном сужении входа в малый таз плод, не имея возможности хорошо прижаться головкой к нижнему сегменту, также бывает вынужден принять “перевернутое” поположение в полости матки.
- Патологические образования в матке. Наличие злокачественных опухолей, миоматозных узлов (доброкачественного новообразования в матке), крупных полипов на стенках матки, особенно при их расположении в нижнем сегменте, часто является механическим препятствием для головного предлежания плода.
Варианты расположения плода
Тазовое предлежание плода — понятие обобщенное. Говоря о тазовом предлежании, мы имеем в виду продольное расположение малыша в полости матки головкой вверх. Однако встречаются различные варианты тазового предлежания, зависящие от расположения ножек плода и их отношения ко входу в малый таз.
- Чисто ягодичное предлежание — ягодички малыша находятся над входом в малый таз, ножки согнуты в тазобедренных суставах и разогнуты в коленях; таким образом, ножки малыша вытянуты вдоль туловища в сторону головки.
- Смешанное ягодичное предлежание — ножки плода согнуты в коленных и тазобедренных суставах; в этом случае перед входом в малый таз оказываются ягодички и пяточки малыша. Такое предлежание в процессе родов иногда переходит в ножное; тогда первыми из раскрывающейся шейки матки появляются пяточки. Встречается разновидность смешанного ягодичного предлежания, при котором одна ножка плода согнута в колене, а другая вытянута вдоль тел. В этом случае перед входом в малый таз определяются ягодички и одна пяточка малыша.
- Ножное предлежание образуется уже в процессе родов из смешанного ягодичного, когда одна или обе ножки выпадают из раскрывающейся шейки матки.
- Коленное предлежание — очень редкая разновидность тазового предлежания плода. В этом случае в начале родов ножки малыша разогнуты в тазобедренных суставах и согнуты в коленях. В процессе родов коленное предлежание обычно переходит в ножное.
Особенности родов
Роды в тазовом предлежании имеют свои особенности. И по длительности, и по ощущениям, и по механизму, и времени развития тех или иных изменений в процессе родов, и по требованиям к поведению роженицы, и по степени медицинского участия в момент рождения малыша роды в тазовом предлежании значительно отличаются от классического варианта, когда малыш рождается головкой вперед. Можно сказать, что такой вариант развития событий сложнее для мамы и малыша. Это значит, что тазовое предлежание в родах требует большего внимания, большей степени ответственности и высокой квалификации медперсонала. И конечно, готовности будущей мамы — и практической (представление о течении и особенностях процесса, способах самообезболивания и т. п.), и моральной (психологическая подготовка к родам).
В достаточно высоком проценте случаев при тазовом предлежании происходит преждевременное излитие околоплодных вод.
Отличия начинаются еще до начала родовой деятельности, в последние недели перед родами. В это время будущая мама начинает прислушиваться к своим ощущениям, пытаясь уловить приметы предстоящих родов — так называемые предвестники. И здесь ее подстерегает первое разочарование. Дело в том, что при тазовом предлежании плода живот перед родами практически не опускается. Причина отсутствия ожидаемой перемены объясняется очень легко; в отличие от твердой и круглой головки, мягкие ягодички малыша не образуют необходимого плотного пояса соприкосновения с нижним сегментом матки, не осуществляют на него значительного давления, а значит — не способны “утянуть” матку вниз. До последнего момента перед началом схваток при пальпации или проведении влагалищного исследования тазовый конец плода легко отталкивается от входа в малый таз.
С этой особенностью отношения предлежащей части ко входу в малый таз связано еще одно отличие. В достаточно высоком проценте случаев при тазовом предлежании происходит преждевременное излитие околоплодных вод. Из-за отсутствия плотного соприкосновения тазового конца плода с нижним сегментом матки не происходит разделения плодных вод на “передние” (то есть расположенные у входа в малый таз перед ягодичками) и “задние”. В этом случае при первой же схватке весь объем вод устремляется вниз, резко растягивая плодный пузырь и способствуя его скорому разрыву. Преждевременный разрыв плодных оболочек увеличивает риск инфицирования и развития слабости родовых сил.
Следующая особенность связана со скоростью раскрытия шейки матки в первом периоде родов. Дело в том, что процесс раскрытия во многом зависит от давления на шейку предлежащей части плода и плодного пузыря, заполненного “передними” водами. Поскольку ягодички оказывают гораздо меньшее давление на шейку матки, чем головка (как уже говорилось, тазовый конец мягче и меньше в диаметре), а плодный пузырь довольно часто вскрывается в самом начале родов, первый период родов при тазовом предлежании плода обычно затягивается. Даже без развития осложнений период раскрытия шейки матки при тазовом предлежании длится в среднем на 2-3 часа дольше, чем при головном.
Второй период родов — период изгнания — особенно отличается от родов в головном предлежании. Отличия связаны с тем, что при тазовом предлежании наиболее крупная и твердая часть плода — головка — рождается последней. При головном предлежании в период изгнания плода именно головке малыша принадлежит главная и ответственная роль “первопроходца”. Крупная (1/3 часть по отношению к телу плода) и твердая головка работает как буравчик, раздвигая мягкие ткани маминых родовых путей и давая дорогу телу. При тазовом предлежании все происходит “в точности наоборот”. Головка малыша двигается последней, тормозя родовой процесс и усложняя потуги. В этом случае первым продвигается тазовый конец плода; туловище малыша довольно быстро появляется из родовых путей — для его продвижения по влагалищу роженицы не требуется значительного растяжения тканей, а значит — не требуется и серьезных усилий. А вот дальше начинаются сложности. Проблема в том, что родившийся первым тазовый конец плода не может расширить родовые пути матери до той степени, какая необходима для беспрепятственного прохождения плечевого пояса и головки. Головка малыша может задержаться в недостаточно растянутых родовых путях; при этом возрастает риск аспирации (заглатывания в дыхательные пути) околоплодных вод и асфиксии (нарушения дыхательной функции) плоплода. Иногда при родах в тазовом предлежании после рождения туловища плод запрокидывает ручки, находящиеся в родовых путях; в этом случае плечевой пояс плода превращается в “распорку”, препятствующую рождению головы. Поэтому при вступлении в полость таза плечевого пояса и головки малыша акушерская бригада предпринимает специальные меры родовспоможения, позволяющие предупредить осложнения и благополучно завершить роды.
Чего бояться при тазовом предлежании плода?
Выбирая метод родоразрешения при тазовом предлежании плода, врачи учитывают возможный риск развития осложнений родовой деятельности. Акушерам известны осложнения, особенно характерные для родов в тазовом предлежании:
- Преждевременный разрыв плодных оболочек, преждевременное излитие околоплодных вод;
преждевременным считается разрыв плодных оболочек до 4-5 см раскрытия шейки матки — до этого момента плодный пузырь принимает значительное участие в процессе раскрытия, и его преждевременный разрыв может привести к слабости родовых сил. - Выпадение мелких частей плода и пуповины становится возможно после разрыва плодного пузыря благодаря отсутствию плотного пояса соприкосновения между тазовым концом плода и нижним сегментом матки.
- Первичная слабость родовых сил возникает в начале родов вследствие преждевременного излития вод и недостаточного давления тазового конца плода на шейку матки; выражается в медленном раскрытии шейки матки.
- Вторичная слабость родовых сил развивается в процессе родов на фоне общего утомления роженицы затяжными родами; проявляется слабыми, непродуктивными схватками и потугами, прекращением или значительным замедлением раскрытия шейки матки, медленным продвижением плода по родовым путям.
- Запрокидывание ручек и разгибание головки — наиболее грозное осложнение второго периода родов в тазовом предлежании; возникают рефлекторно при рождении туловища.
- Аспирация околоплодных вод — попадание вод в дыхательные пути при попытке вдоха в момент нахождения головки плода в родовых путях.
- Асфиксия — нарушение дыхательной функции вследствие задержки головки плода в родовых путях.
- Травмы родовых путей, вызванные затрудненным рождением головки и плечевого пояса плода.

Прогноз родов при тазовом предлежании
При отсутствии осложнений в родах послеродовый период для мамы и малыша не имеет специфических отличий.
В связи с тем, что процесс родов при тазовом предлежании плода длительнее и сложнее, а также учитывая вероятность развития специфических осложнений, в этом варианте расположения малыша в некоторых случаях рекомендуют оперативное родоразрешение. Показания к кесареву сечению при тазовом предлежании плода расширяются, если во время беременности выявлены следующие особенности состояния мамы и плода:
- крупный плод (вес более 3600 г);
- хроническая гипоксия плода — кислородное голодание малыша во внутриутробном периоде, отражающееся на задержке физического развития и общем состоянии плода; для такого малыша роды в тазовом предлежании могут оказаться слишком сильным испытанием;
- многоплодная беременность с тазовым предлежанием “первого” (то есть расположенного ближе ко входу в малый таз) плода;
- узкий таз; при тазовом предлежании даже незначительное уменьшение размеров таза матери является плохим прогностическим признаком для самостоятельных родов;
- сопутствующие заболевания матери также перевешивают чашу весов в сторону оперативного родоразрешения, ведь роды в тазовом предлежании часто бывают длительнее и сложнее физически для будущей мамы.
Правила поведения
Несмотря на усложненный родовой процесс и риск развития осложнений, физиологические, то есть естественные роды при тазовом предлежании плода все же возможны. Более того, в отсутствие перечисленных показаний к кесареву сечению, при условии хорошего исходного состояния мамы и малыша роды естественным путем все же предпочтительнее для будущего здоровья ребенка и матери. Однако к “родам наоборот” обязательно надо готовиться, а во время самого родового процесса — внимательно слушать и точно выполнять рекомендации персонала родильного дома.
Роды в тазовом предлежании принимает опытный акушер-гинеколог, ему ассистирует акушерка.
Именно доктор, а не акушерка в этом случае непосредственно принимает ребенка в момент рождения; акушерка помогает врачу, удерживая ткани промежности.
В начале родов предпринимаются меры предупреждения раннего разрыва плодного пузыря. Будущую маму укладывают на кровать на бок; вставать обычно не разрешают. Сразу после излития околоплодных вод обязательно производят влагалищное исследование, чтобы уточнить диагноз и исключить выпадение пуповины; если пуповина выпадает, она пережимается туловищем или головкой, при этом прекращается доступ кислорода и питательных веществ к плоду (при выпадении доктор старается заправить пуповину обратно за ягодички плода; если это не удается, роды заканчивают оперативным путем).
Рядом с роженицей в течение всего второго периода находятся доктор и акушерка. Сердцебиение плода выслушивается после каждой потуги либо постоянно фиксируется с помощью КТГ. При развитии слабости родовых сил вводят раствор окситоцина внутривенно капельно. Для предупреждения задержки головки в конце периода изгнания профилактически вводят спазмолитики. В момент появления ягодичек из родовых путей обязательно производят эпизиотомию (рассечение промежности).
При тазовом предлежании собственно рождение малыша состоит из нескольких этапов. Сначала плод рождается “до пупка” (то есть появляются ножки и нижняя половина тела), затем показывается верхняя часть туловища (от пупка до нижнего угла лопаток), затем появляются ручки, и последней рождается самая крупная часть — головка. В рождении ручек и головки малыша доктор принимает активное участие: после появления нижней половины тела плода акушер фиксирует ручки вдоль тела, препятствуя их запрокидыванию, а позднее контролирует выведение головки.
При ножном предлежании плода доктор во втором периоде родов придерживает пяточки малыша у выхода из родовых путей, постепенно “усаживая его на корточки” и переводя таким образом ножное предлежание в смешанное ягодичное. Такие действия врача необходимы для того, чтобы увеличить диаметр предлежащей части и достаточно раздвинуть родовые пути для последующего прохождения головки малыша. В дальнейшем роды ведутся так же, как при ягодичном предлежании.
Квалифицированная подготовка персонала родильного дома, психологическая готовность роженицы, выполнение будущей мамой всех врачебных рекомендаций в процессе родов дают все основания рассчитывать на благополучное родоразрешение. При отсутствии осложнений в родах послеродовый период для мамы и малыша не имеет специфических отличий; сроки выписки из стационара соответствуют аналогичным при классическом варианте родов.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Тазовое предлежание плода
Тазовое предлежание плода — частый повод для беспокойства во время беременности. Однако главное тут — не начинать волноваться слишком рано. Довольно долго малышу будет достаточно места в матке для свободного плавания, кульбитов и элегантных разворотов.
В сроке до 28 недель беременности попкой или ножками к выходу лежит 20–25 % плодов, но лишь 7–16 % остается в таком положении до 32 недель беременности. К сроку родов большинство детишек разворачиваются головкой вниз, готовясь к выходу в большой мир, и только 3–4 % упрямцев продолжают «сидеть на попе ровно» 1 .
Причины тазового предлежания
В большинстве случаев тазовое предлежание возникает без видимой причины, просто как один из вариантов расположения плода в матке. Однако в 15 % случаев найти объяснение такому поведению можно — что-то мешает ребенку занять другую позицию. Так бывает при многоплодных беременностях, при многоводии или маловодии (амниотической жидкости слишком много или слишком мало), при аномалиях развития матки (седловидность или двурогость) или миомах матки, в случаях, когда плацента перекрывает выход из матки.
Как диагностируют «поворот не туда»
Врачи акушеры-гинекологи последние 100 лет определяют расположение плода в матке руками с помощью приемов Леопольда. Когда на приеме или в роддоме врач трогает живот беременной женщины руками, он занимается именно этим — уточняет расположение плода в матке. Точность наружного акушерского обследования довольно высока, но не стопроцентна.
В 1991 году провели любопытное исследование 2 — опытный клиницист осмотрел 138 женщин в сроке беременности от 30 до 41 недель, а после этого всем пациенткам выполнили УЗИ. Эксперт выявил три из восьми тазовых предлежаний и в шести случаях ошибочно диагностировал тазовое. Ошибиться очень просто при ожирении матери, полном мочевом пузыре, миоме матки, многоводии или расположении плаценты по передней стенке. Уточнить предлежащую часть помогает влагалищное исследование или УЗИ.
Часто женщины и сами догадываются, что малыш «сидит на попе»: когда головка плода, подпирающая диафрагму, мешает дышать или ребенок активно пинает маму в нижней части живота.
Попытки «изменить направление»

В сроке 36–38 недель можно предпринять попытку наружного поворота плода. Метод этот непростой и имеет ряд ограничений. Эта процедура проводится под ультразвуковым контролем, контролем сердцебиения плода и только в условиях акушерского стационара, где есть возможность быстро прекратить поворот в случае внезапных проблем (отслойка плаценты или излитие околоплодных вод) и выполнить кесарево сечение.
Считается, что наружный акушерский поворот проходит успешно в половине случаев, но есть особенно хитромудрые плоды, которые после успешного разворота снова возвращаются в исходное положение. Как проводится наружный поворот, любопытные могут посмотреть на сайте ВОЗ.
Методики ведения родов
Помощь при родах в тазовом предлежании имеет свои особенности. Первое пособие было предложено французским врачом Жаком Гиему (Jacques Guillemeau) в 1609 году. Позднее многие выдающиеся врачи предлагали свои варианты ведения таких родов. В нашей стране принято пособие, предложенное Наполеоном Аркадьевичем Цовьяновым в 1928 году. Суть метода — сохранять членорасположение плода до рождения головки.
Немецкий ученый Эрих Брахт в 1936 году предложил аналогичный метод ведения родов, но в сочетании с давлением на головку через дно матки. Эти методы живы до сих пор, но у нас в стране это «пособие по Цовьянову», а в Германии — «метод Брахта».
Читайте также:
Кесарево сечение — панацея или нет?
Сделают ли кесарево?
В России до 1959 года роды при тазовых предлежаниях велись через естественные родовые пути, но для снижения родового травматизма и перинатальной смертности было предложено завершать беременность с тазовым предлежанием кесаревым сечением. Однако в настоящее время в нашей стране тазовое предлежание само по себе — не повод для операции.
Должны быть дополнительные факторы риска, например — тазовое предлежание плода с предполагаемой массой плода 3600 и более граммов, тазовое предлежание в сочетании с другими относительными показаниями к операции, тазовое предлежание одного плода при многоплодной беременности. В таких случаях операция проводится в плановом порядке в сроке 39 недель беременности.
В сущности, основные страхи врачей связаны с невозможностью точно определить, пройдет ли рождающаяся последней головка плода через тазовое кольцо матери. Кроме того, роды в тазовом предлежании часто осложняются выпадением петель пуповины. В этом случае рождающийся малыш пережимает пуповину, перекрывая собственное кровоснабжение.

Имеет значение и то, что ряды акушеров-гинекологов, умеющих виртуозно выполнять пособия, стремительно редеют, поэтому вполне возможно, что скоро кесарево все же станет преобладающим методом для таких случаев.
Женщинам, планирующим естественные роды в тазовом предлежании, стоит серьезно подойти к выбору врача и родовспомогательного учреждения, оценив соотношение рисков.
1 Hickok DE, Gordon DC, Milberg JA. The frequency of breech presentation by gestational age at birth: a large population-based study // Am J Obstet Gynecol. 1992 Mar; 166(3): 851-2.
2 Thorp JM Jr, Jenkins T, Watson W. Utility of Leopold maneuvers in screening for malpresentation // Obstet Gynecol. 1991 Sep; 78 (3 Pt 1): 394-6.
Тазовое предлежание плода – почему возникает такая особенность

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Тазовое предлежание плода |
| Автор: Женский журнал jlady.ru |
| 07 Октября 2011 |
|
Во время беременности, примерно на 28 неделе срока, перед врачом женской консультации встает задача в определении той части плода, которую можно прощупать в нижней области матки. Называется это предлежащей частью плода, и именно она, пройдя родовые пути, первой появляется в нашем мире. Наиболее удачным вариантом считается продольное расположение головкой вниз, оно же головное предлежание. Это обусловлено тем, что головка является самой крупной частью тела ребенка в диаметре и с её прохождением связаны основные проблемы во время родов. После её выхода рождение ножек, ручек, и туловища младенца протекает легко и не так болезненно. К сожалению, такая ситуация возникает не всегда, и существуют случаи, когда плод в матке предлежит плечиком, то есть располагается поперечно, или вовсе упирается в нижнюю часть матки ножками или ягодицами. Хотелось бы подробнее остановиться на втором случае, так называемом тазовом предлежании плода. Стоит учитывать, что до 36 недели положение плода может поменяться, поэтому определение тазового предлежания плода на 28 недели беременности не может быть окончательным диагнозом. Помимо этого на сегодняшний день разработано множество приемов и специальных упражнений, направленных на изменение позиции ребенка в более благоприятную сторону. Врачи различают ягодичное, ножное и коленное, тазовое предлежание плода. В свою очередь ягодичное подразделяется на чисто ягодичное предлежание и смешанное. В первом случае в нижней части матки предлежат ягодицы ребенка, а его ножки вытянуты по направлению туловища, при этом они разогнуты в коленях и согнуты в области таза. Во втором случае у входа в таз расположены ягодицы вместе с ножками, которые согнуты в коленях и тазобедренных суставах. Ножное предлежание может быть в полном и неполном варианте. В ситуации полного ножного предлежания ко входу в малый таз обращены обе ножки, немного разогнутые в коленных и тазобедренных суставах. При неполном – предлежит лишь одна нога, которая разогнута в суставах, а вторая лежит выше и согнута в области таза. Последний вид тазового предлежания плода – коленный, характеризуется расположением в нижней части матки согнутых коленей ребенка. Как правило, тазовое предлежание обнаруживают у 3-5% беременных, при этом наиболее распространенным является чисто ягодичное предлежание (около 67% случаев), реже можно встретить смешанные ягодичные (20%) и ножные (13%). Причины возникновения проблемыЧто является причиной возникновения тазового предлежания плода? В большинстве случаев тазовое предлежание появляется в результате падения возбудимости и тонуса матки. Тем самым снижается её способность сокращаться для изменения и корректировки положения плода в пространстве матки. По мнению специалистов, к наиболее серьёзным факторам развития тазового предлежания плода относятся:
Почему тазовое предлежание является патологией?Это объясняется тем, что роды в ситуации тазового предлежания плода сопровождаются различного рода осложнениями (асфиксия плода, родовые травмы) намного чаще, чем при головном. К тому же, в случае с тазовым предлежанием плода, зачастую возникает необходимость хирургического вмешательства. Как правило, таковое планируется заранее, особенно, если это тазовое предлежание плода 38 недель и более. Определение тазового предлежания плода происходит во время осмотра врача акушера-гинеколога, а в дальнейшем подтверждается при прохождении УЗИ. В большинстве случаев диагностика данной патологии не вызывает серьёзных трудностей, но в случаях повышенного тонуса матки, многоплодной беременности, ожирения и сильного напряжения мышц передней стенки живота могут возникнуть небольшие проблемы. При проведении осмотра специалист над входом в малый таз нащупывает крупную округлую часть плода, которая имеет мягкую консистенцию и перетекает в туловище плода. В нижней части матки, как правило, прощупывается головка ребенка, при этом отмечается высокое стояние дна матки. Биение сердца обследуемого плода обычно прослушивается в районе пупка матери и чуть выше. В свою очередь УЗИ, кроме предлежания, позволяет выявить аномалии в развитии плода, его размеры, а также установить расположение плаценты. При обнаружении тазового предлежания плода определяют его вид, степень разгибания головки, расположение ножек плода и пуповины. Кроме этого проводится допплерометрия (УЗИ кровотока), которая позволяет исследовать маточно-плацентарный кровоток и выявить наличие патологии пуповины. В некоторых случаях для изучения состояния плода при данном виде предлежания врачи применяют амниоскопию. Она заключается в наблюдении за плодом и окружающими его водами через плодные оболочки посредством введения в шейку матки специальной трубки. Ввиду риска повреждения плодных оболочек и потери околоплодной жидкости данная методика применяется исключительно для диагностики состояний угрожающих плоду (переношенная беременность, гипоксия и др.). Каждой будущей матери, в независимости от вида предлежания, проводят измерение размеров таза – пельвиометрию. Как правило, стандартного наружного измерения для выявления возможных патологий недостаточно, поэтому дополнительно применяются компьютерная томографическая пельвиометрия и рентгенпельвиометрия. Использование данных методов позволяет более точно определить тип тазового предлежания плода и диагностировать его. Ведение беременности при тазовом предлежании плодаПротекание беременности при наличии тазового предлежания в большинстве случаев аналогично таковому при головных предлежаниях. При достижении срока в 32 недели специалисты женской консультации должны предложить использовать ряд упражнений по переводу тазового предлежания в головное. Наиболее распространенными являются следующие упражнения:
По оценкам врачей эффективность такого комплекса составляет примерно 75%. Специальную зарядку выполняют по назначению врача, который ведет беременность и определяет тазовое предлежание плода в 33 недели плюс-минус 1-2 недели. Однако существует ряд противопоказаний для использования упражнений такого рода. К ним относятся предлежание плаценты, опухоли матки, рубцы на матке от предыдущих операций, поздний токсикоз и сложные экстрагенитальные заболевания. При отсутствии результата от выполнения гимнастических упражнений рекомендуется провести профилактический наружный поворот на головку. Данная процедура проводится в промежутке между тридцать третьей и тридцать седьмой неделями в акушерском стационаре под контролем аппарата УЗИ. Перед проведением поворота плода пациентке вводят специальные средства для расслабления матки. Подходит такая процедура не каждому, и существует целый ряд противопоказаний:
В заключение хотелось бы сказать, что для современной медицины тазовое предлежание не является серьезной проблемой и малыш появляется на свет здоровым. Так что не стоит расстраиваться по этому поводу и омрачать самые счастливые дни – дни ожидания вашего чуда! Тазовое предлежание плода
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам. У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования. Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter. Тазовое предлежание плода – это положение плода, которое характеризуется расположением тазового конца плода относительно плоскости входа в малый таз. При тазовых предлежаниях плод расположен в продольном положении, предлежит тазовый конец, головка находится в области дна матки. Частота тазового предлежания – 3-3,5 % от общего количества родов, а при недоношенной беременности каждые пятые роды происходят в газовом предлежании. Тазовое предлежание является обычным положением плода в конце II триместра беременности. Но в связи с относительно большим объемом тазового конца в сравнении с головкой большинство плодов в III триместре приобретают головное предлежание. Причинами возникновения тазового предлежания при доношенной беременности могут быть: многоводие, многоплодие, опухоли матки и яичников, сниженный мышечный тонус матки, аномалии развития матки, предлежание плаценты, узкий таз, аномалии развития плода. Чаще всего встречается ягодичное предлежание – 63-75 % всех случаев тазовых предлежаний. Смешанное – 20-24 %, ножное – 11 – 13 %, Позиция плода при тазовых предлежаниях определяется так же, как и при головных.
[1], [2], [3], [4], [5], [6] Классификация тазового предлежанияягодичное предлежание (сгибательное):
ножное предлежание (разгибательное:
[7], [8], [9], [10], [11] Диагностика тазовых предлежанийДиагностика тазовых предлежаний основывается главным образом на умении пальпаторно отличить головку плода от ягодиц. При наружном акушерском обследовании необходимо использовать приемы Леопольда:
Во время аускультации сердцебиение плода выслушивается в зависимости от позиции справа или слева выше пупка. Может наблюдаться высокое стояние дна матки. Диагностика тазового предлежания обычно вызывает затруднения при выраженном напряжении мышц передней брюшной стенки и повышенном тонусе матки, при ожирении, двойне, анэнцефалии. При влагалищном исследовании во время беременности через передний свод пальпируется объемная, мягковатой консистенции предлежащая часть плода, которая отличается от более плотной и округлой головки. При внутреннем акушерском обследовании в родах (при раскрытии шейки матки) возможна пальпация различных частей в зависимости от предлежания:
УЗИ – наиболее информативный метод диагностики. Такой метод исследования позволяет определить не только тазовое предлежание, но и массу плода, положение головки (согнута, разогнута). По величине угла между шейным отделом позвоночника и затылочной костью плода различают четыре варианта положения головки, чго имеет существенное значение для определения тактики ведения родов в случае тазового предлежания:
[12], [13], [14], [15] Течение и ведение беременности при тазовом предлежанииТечение беременности при тазовом предлежании не отличается от такого при головном предлежании, но достаточно часто встречаются и осложнения. Наиболее частым и неблагоприятным по своим последствиям является раннее или преждевременное излитие околоплодных вод. В большинстве случаев это происходит при ножном предлежании. При ведении родов в женской консультации предварительный диагноз тазового предлежания плода устанавливают в сроке беременности 30 нед., а окончательный – в 37-38 нед. В сроке беременности 30 нед. проводят мероприятия, которые способствуют самоповороту плода на головку. Для этого рекомендуют:
С 32-й по 37-ю неделю назначают комплекс корригирующих гимнастических упражнений по одной из существующих методик (И.Ф. Дикань, И. И. Грищенко). Основные элементы корригирующей гимнастики:
Противопоказания к проведению гимнастических упражнений:
Учитывая особенности течения беременности при тазовых предлежаниях плода, на этапе наблюдения этих беременных в женской консультации нужно всесторонне оценивать состояние плода, плацентарного комплекса с использованием современных методов диагностики (УЗИ, допплерометрия, КТГ). Наружный профилактический поворот плода на головку не проводят в условиях женской консультации в связи с высоким риском осложнений:
В случае сохранения тазового предлежания плода в сроке 37-38 нед. беременности проводится госпитализация в акушерский стационар по показаниям:
В случае доношенной беременности в стационаре III уровня до начала родов возможно проведение наружного поворота плода на головку при наличии проинформированного согласия беременной. Перед проведением поворота проводят УЗИ, оценивают состояние плода (БПП, при необходимости допплерометрия), определяют готовность женского организма к родам. |





