Гиперплазия эндометрия матки
Гинекологические заболевания для женщины – очень серьезная проблема. На сегодняшний день медицинская практика показывает, что число пациенток, страдающих от этого вида болезней, регулярно увеличивается. К одной из распространенных женских заболеваний относится гиперплазия эндометрия, которая является доброкачественно й опухолью и может со временем перерасти в рак матки.
Различают несколько разновидностей данного заболевания:
1. Аденоматозная гиперплазия эндометрия, которая имеет и другое название — атипичная гиперплазия эндометрия матки, представляет собой самую тяжелую форму заболевания, является предраковой стадией. В 10% случаях данное заболевание перерастает в злокачественные образования.
2. Очаговая гиперплазия эндометрия или по-другому — полиповидная гиперплазия эндометрия. В этом случае болезнь возникает очагами, а не равномерно. Эти образования постепенно увеличиваются и могут достигать 2-5 см. Есть вероятность развития раковой опухоли.
3. Простая железистая гиперплазия эндометрия – самая простая форма, носящая доброкачественны й характер. Риски развития злокачественных опухолей в этом случае составляют лишь 2-6%.
4. Железисто-кистоз ная. Данная разновидность болезни предполагает, что клетки начинают активно расти.
Симптомы гиперплазии эндометрия
Основным симптомы гиперплазии эндометрии является длительная задержка месячных, после чего возникает сильное кровотечение со сгустками. Болезненные месячные также являются одним из признаков гиперплазии эндометрии. Кроме того, о наличии у женщины этой болезни свидетельствует невозможность зачатия ребенка.
Причины гиперплазии эндометрия
- Плохой обмен веществ.
- Возрастные изменения половых органов.
- Нарушение гормонального фона.
- Наличие сопутствующих заболеваний, к примеру, гипертонии, сахарного диабета и др.
- Воспаления половых органов.
- Генетическая предрасположенно сть.
- Заболевания щитовидной, поджелудочной железы.
- Нарушение иммунитета.
- Частые аборты, хирургическое вмешательство также могут выступать одной из причин гиперплазии эндометрии.
Чем опасна гиперплазия эндометрия
Гиперплазия эндометрия – серьезное заболевание, которое можно спровоцировать развитие неприятных последствий, к которым относят:
1. Развитие кровотечения.
2. Образование гинекологических заболеваний: аденомиоз, полипа матки, кисты и т.д.
3. Перерастание заболевания в рак матки.
Гиперплазия эндометрия в менопаузе и постменопаузе
Во время климакса толщина матки составляет не более 5 мм. Иначе гиперплазия эндометрия в менопаузе способна провоцировать развитие бесконтрольного деления клеток, что может привести к раковым опухолям. В зону риска входят женщины старше 50 лет, имеющие лишний вес, высокое давление, сахарный диабет.
В менопаузе данное заболевание может вызвать серьезные последствия для здоровья. Наиболее опасной разновидностью заболевания выступает атипическая форма. Но не стоит пугаться, это лечиться. В тяжелых ситуациях врачи прибегают к процедуре удаления матки у пациентки. Это крайний вариант.
Гиперплазия эндометрия в постменопаузе – также распространенное явление. Это заболевание развивается в связи с гормональными перестройками организма. В данный жизненный период возникновение кровотечения является серьезным симптомом заболевания. Именно в постменопаузе снижается сопротивление организма к болезням. Вероятность перерождения гиперплазии эндометрии в рак очень высока. Лечение гиперплазии эндометрия в постменопаузе должен осуществлять квалифицированны й специалист.
Профилактика, диагностика и лечение гиперплазии эндометрия
Основным методом профилактики эндометрии является своевременное лечение болезней репродуктивной системы. При употреблении контрацептивов важно, чтобы уровень эстрогенов не превышал прогестероны. Следует правильно питаться, чтобы не допускать ожирения, так как это также провоцирует развитие эндометрии. Также рекомендуется регулярно посещать гинеколога.
Как выявляется данное заболевание? Существует несколько методов диагностики:
2. Эхосальпингограф ия.
5. Раздельное диагностическое выскабливание предоставляет наиболее полное представление о характере и степени развития заболевания, вместе с тем выступает отличным спеособом лечения заболевания.
Существует несколько методик лечения гиперплазии эндометрии. К основным из этих методов относят:
1. Аблация внутренней слизистой оболочки матки (эндометрий) – хирургическая операция, с помощью которой удаляется функциональный, базальный и мышечный (миометрий) слой ткани.
Данный способ, безусловно, является лучшей альтернативой хирургическому вмешательству, с достижением таких же положительных результатов. К аблации прибегают в следующих случаях:
— если пациентка не хочет удалять матку;
— в случае имеющихся отклонений и противопоказаний к лапаротомии и гормональной терапии.
Аблация противопоказана в случае онкологического заболевания слизистой оболочки. Операция выполняется, если имеются результаты исследований тканей эндометрия, исключающие отклонения.
Термин аблация подразумевает под собой несколько путей выполнения: электродеструкци ю и резекцию эндометрия. В настоящее время в научном медицинском мире идут множественные споры о преимуществах и недостатков каждого из этих видов.
2. Электродеструкци я эндометрии.
Данный метод основан на использовании электрода, который вращается на большой площади. Энергетические импульсы концентрируются в точке соприкосновения инструмента со слизистым слоем. Контакт высушивает ткань. Прохождение энергии к внутренним слоям эндометрия затрудняется. В данном случае специалисты прибегают к использованию немодулированног о тока. Они держат рабочую часть электрода на небольшом расстоянии, что позволяет распылять энергию, и не создает обильного течения крови в месте операции.
3. Резекция эндометрии при помощи электрохирургиче ского вмешательства.
Глубина удаления зависит от толщины внутреннего слизистого слоя матки. Она определяется появлением коричневой мышечной ткани. На задней стенке матки выполняется небольшой канал до миометрия, который имеет ограничение уровнем внутреннего зева.
Лечение гиперплазии эндометрии без выскабливания невозможно. Диагностическое выскабливание полости матки при гиперплазии эндометрия является обязательной процедурой.
Гиперплазия эндометрия матки и беременность
Совместимость гиперплазии эндометрии и беременности — важный для многих женщин вопрос . При наличии данного заболевания беременность не может наступить из-за отсутствия овуляции, наступившей на фоне гормонального сбоя. Кроме того, в изменения в структуре клеток не дают слизистой оболочке матки принять эмбрион. Но даже если беременность наступила, не стоит радоваться, так как вероятность вынашивания плода минимальна. Также беременность при наличии этой болезни может привести к раку.
Можно ли забеременеть при гиперплазии эндометрии? Вполне, но при обнаружении заболевания следует делать прерывание беременности, проходить полное лечение и только после этого делать новые попытки зачатия. Очень важно диагностировать это заболевание на начальных стадиях, чтобы приступить к его лечению. Таким образом, риски серьезных последствий сводятся к нулю.
Профессиональный гинеколог поможет справиться с этим недугом. Если вы ищете отличного специалиста, то смело обращайтесь к специалисту с большим практическим опытом — Дмитрию Николаевичу Субботину. Записаться на первичный осмотр к гинекологу можно по телефону, указанному на сайте, либо написав письмо на электронную почту: dr.dsubbotin@yan dex.ru.
Гиперплазия эндометрия матки
Аденомиоз, или гиперплазия эндометрия матки – это заболевание, при котором в мышечном слое матки разрастается ткань, которая по своему строению подобна эндометрию. Этот патологический процесс приводит к тому, что толщина эндометрия превышает норму, в связи с чем начинаются сбои в женской половой системе, нарушается выработка гормонов и снижается иммунитет.
Наиболее часто такому заболеванию подвергаются женщины в период климакса.
Причины и симптомы гиперплазии
Причинами таких заболеваний, как аденомиоз или гиперплазия эндометрия матки являются сбои в процессе выработки гормонов эстрогена и прогестерона. Возникают эти заболевания в случае повышения уровня эстрогена на фоне пониженной выработки прогестерона. Такое состояние может возникать в организме женщин любого возраста. У молодых женщин заболевание может привести к бесплодию.
К факторам риска относятся наследственность и заболевания, перенесенные в подростковом периоде, вызвавшие нарушения менструального цикла. Гиперплазия эндометрия, причины которой не так и многочисленны, чаще всего может поражать женщин, страдающих ожирением, артериальной гипертонией и сахарным диабетом. Часто возникает гиперплазия эндометрия в менопаузе.
В группе риска находятся и женщины с такими заболеваниями, как мастопатия, миома матки и расстройства функции печени, которая ответственна за метаболизм гормонов.

Гиперплазия эндометрия, причины которой могут также заключаться в перенесенных ранее операциях (диагностические выскабливания, аборты) или гинекологических заболеваниях, при несвоевременной диагностике может перерасти в злокачественную опухоль.
Аденомиоз или гиперплазия эндометрия, симптомы которой – кровотечение, межменструальные выделения или нерегулярность менструального цикла, увеличивает риск онкологии матки.
Чтобы своевременно диагностировать это заболевание, необходимо два раза в год проходить профилактические обследования у гинеколога, даже если нет явных причин для беспокойства. Особенно это касается женщин в период менопаузы. Гиперплазия эндометрия, симптомы которой могут и не проявляться, – заболевание достаточно серьезное.
Виды патологии
Существуют несколько видов аденомиоза или гиперплазии эндометрия матки, которым могут подвергаться женщины в климактерическом периоде. Классификация зависит от того, насколько глубоко и каким способом разросся эндометрий:
- Железистая гиперплазия эндометрия – самый распространенный вид патологий эндометрия матки, характеризируется разрастанием железистых клеток. Железистая гиперплазия эндометрия матки считается менее опасной, чем, скажем, атипическая дисплазия. Но если ее вовремя не начать лечить, развивается благоприятная почва для онкологических заболеваний женской репродуктивной системы.
- Железисто-кистозная гиперплазия эндометрия – более опасный вид заболевания, чем железистая гиперплазия эндометрия матки. Она характеризуется не только разросшимися железами, но и кистозными доброкачественными новообразованиями на яичниках, стенках матки и ее просветах. Если болезнь вовремя не была обнаружена и не вылечена, железисто-кистозная гиперплазия эндометрия в 5% случаев переходит в рак эндометрия.
- Очаговая гиперплазия эндометрия – заболевание, при котором ткань матки разрастается на ограниченном участке. Такое состояние требует наблюдения, чтобы исключить злокачественную опухоль. Очаговая гиперплазия эндометрия матки зачастую представлена несколькими полипами.
- Атипическая гиперплазия эндометрияматки вызывает наибольшую онконастороженность. Чаще всего, диагностируя эту патологию эндометрия, врачи убеждаются в дальнейшем, что это карцинома или рак, которые лечатся в большинстве случаев только путем хирургического вмешательства.
Следует помнить, что не только атипическая форма заболевания представляет опасность для жизни. В запущенной форме и железистая или железисто-кистозная гиперплазия эндометрия могут привести к развитию онкологических заболеваний в дальнейшем.
Беременность при гиперплазии эндометрия
Зачастую гиперплазия эндометрия матки, или аденомиоз, диагностируется, когда женщина проходит обследования в поисках причин бесплодия. Так как гиперплазия эндометрия вызвана гормональным сбоем в организме, часто при этом заболевании овуляция у женщины просто не происходит, вследствие чего беременность становится невозможной или срывается на небольших сроках.
Даже если женщина забеременела, высока вероятность патологического развития плода. Да и вынашивание ребенка при наличии доброкачественных новообразований очень опасно, поскольку оно ускоряет развитие злокачественных процессов.
Гиперпластические процессы в менопаузе
В период климакса толщина эндометрия матки не должна быть больше 5 мм. В противном случае гиперплазия эндометрия в менопаузе может вызывать бесконтрольное деление клеток, в том числе и раковых. Повышенный риск заболеть имеют женщины после 50 лет, с лишним весом, повышенным кровяным давлением и диабетом.
Гиперплазия эндометрия в менопаузе несет большую опасность для здоровья. Особенно опасна атипическая форма болезни, которая может перерасти в рак матки.
Однако гиперплазия эндометрия в менопаузе поддается лечению. В самых запущенных случаях врачи могут предложить удаление матки. Но это – крайний вариант, когда лечение уже невозможно. Если женщина находится в детородном возрасте, врачи будут делать все возможное, чтобы не прибегать к хирургическому вмешательству. Гиперплазия эндометрия в менопаузе лечится с помощью гормональной терапии.
Чем раньше обнаружена гиперплазия эндометрия в менопаузе, тем больше шансов на успешное лечение. Поэтому важно при наличии симптомов сразу обратится к врачу.
Диагностика и лечение болезни
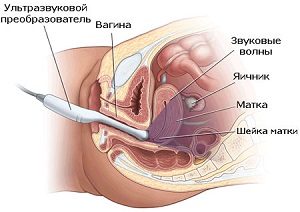
Гиперплазия эндометрия в менопаузе и в детородном возрасте диагностируется с помощью трансвагинального УЗИ. При исследовании измеряется толщина эндометрия. Также может проводиться диагностика с помощью аспирационной биопсии, однако, она является неинформативной в случае очаговой гиперплазии.
При подозрении на гиперплазию проводят также диагностическое выскабливание эндометрия с последующим гистологическим исследованием полученных материалов. Это самый достоверный метод диагностики такого заболевания как гиперплазия эндометрия в менопаузе или в репродуктивном возрасте.
Также полость матки при подозрении на гиперплазию осматривается с помощью оптического зонда до выскабливания и после него. Может проводиться и исследование матки с помощью радиоактивного фосфора.
Гиперплазия эндометрия, лечение которой зависит от запущенности заболевания, возраста женщины и сопутствующих болезней, сегодня может проводиться с помощью комплекса гормональных препаратов.
При гиперплазии эндометрия в менопаузе и при заболевании у женщин в детородном периоде используются различные методы.
Лечение гиперплазии эндометрия гормональными препаратами назначается индивидуально и проводится с учетом всех противопоказаний и определенных условий. Гормонотерапия противопоказана в случае фиброзных полипов в полости матки.

Заболевание требует лечения, которое может длиться от нескольких месяцев и более года. Контрольное ультразвуковое исследование нужно проводить каждые 3 месяца лечения.
Лечение гиперплазии народными средствами является скорее вспомогательным методом к гормонотерапии. Может использоваться как при консервативных методах лечения, так и при хирургических вмешательствах для улучшения эффекта. Народное лечение гиперплазии эндометрия нужно согласовывать с врачом. Отвары трав принимаются внутрь, а также проводятся спринцевания.
Профилактики гиперплазии эндометрия матки как таковой не существует. Но, чтобы заболевание было обнаружено раньше, посещайте гинеколога дважды в год, особенно при нарушенном менструальном цикле или обильных менструальных кровотечениях.
Гиперплазия эндометрия в менопаузе – очень коварное заболевание, потому в этот период уделяйте своему здоровью максимум внимания. Также для профилактики заболевания в любом возрасте необходимо контролировать свой вес, избегать употребления большого количества пива, которое содержит фитоэстрогены, не допускать абортов.
Гиперплазия эндометрия – причины, симптомы, лечение

Акушер-гинеколог, эндовидеохирург, пластический хирург (интимная пластика), оперирующий хирург-гинеколог. Высшая категория. Член Европейского общества косметической и реконструктивной гинекологии и Российского общества акушеров-гинекологов. Выполнено более 2000 оперативных вмешательств. Принимает в Университетской клинике. Стоимость приема 1500 руб.
- Запись опубликована: 08.01.2019
- Время чтения: 1 mins read
Утолщение внутреннего слоя матки (гиперплазия эндометрия) чаще всего возникает в подростковом и климактерическом периодах. Однако заболевание может начаться в любом возрасте, особенно на фоне имеющихся гормональных нарушений. Болезнь приводит к кровотечениям, бесплодию и может провоцировать рак матки.
Почему возникает гиперплазия
Слизистая маточная оболочка состоит из двух слоев. Внутренний (базальный) постоянно выстилает поверхность матки изнутри, а наружный (функциональный) ежемесячно нарастает и отторгается во время критических дней.
В первой половине цикла в организме женщины вырабатываются эстрогены, под воздействием которых эндометрий утолщается. Во второй фазе после овуляции концентрация эстрогенов падает, а прогестерона – растёт. Это запускает процесс отторжения функционального слоя, который впоследствии должен выйти вместе с менструальной кровью.
Но при гормональном дисбалансе, когда эстрогена вырабатывается много, а прогестерона – недостаточно, слизистый слой нарастает, а отторгнуться не может, значительно утолщаясь.
В базальном, не отторгающемся слое увеличивается размер желез, а также разрастается ткань (строма). Гипертрофические процессы приводят к образованию полипов – выростов на слизистой.
Иногда полипы обильно покрывают внутреннюю поверхность слизистой матки. Такое состояние, называемое полипозом, мешает имплантации эмбриона и ведет к бесплодию.
Крупные наросты закрывают вход в маточные трубы, мешая попаданию в них сперматозоидов. Если мужская половая клетка при полипозе сможет проникнуть в яйцевод и оплодотворить яйцеклетку, зародыш все равно не сможет спуститься в матку, застряв в трубе, перекрытой полипом. Возникает внематочная беременность.
Полипозные наросты могут закрывать вход в цервикальный канал, мешая оттоку менструальной крови. У женщины образуется гематометра – кровяное скопление в маточной полости.
Нарастающая слизистая не может утолщаться бесконечно, поэтому со временем она всё равно начинает отторгаться с развитием кровотечений. Кровопотеря приводит к анемии (малокровию), проявляющейся плохим самочувствием, слабостью, исчезновением аппетита, похудением, снижением защитных сил организма.
Проявление заболевания провоцируют:
- Нарушение работы желез внутренней секреции – яичников, гипофиза, щитовидной и поджелудочной желез, влияющих на гормональный фон и нарушающих баланс эстрогенов и прогестерона.
- Подростковый и климактерический возраст, во время которых часто возникают гормональные сбои.
- Поликистоз яичников. При этом заболевании продуцируется избыточное количество мужских гормонов андрогенов, вызывающих гиперплазию.
- Лишний вес. В жировых клетках образуется гормон эстрон, относящийся к эстрогенам, что приводит к гормональному дисбалансу – основной причине заболевания.
- Патологии печени, при которых печёночная структура плохо утилизирует эстрогены, повышая их концентрацию в крови.
- Стрессы и неврозы, вносящие разлад в работу организма.
- Отсутствие беременности до 35-летнего возраста.
- Слишком раннее половое созревание или поздний климакс.
- Неблагоприятная наследственность – заболевание часто наблюдается у женщин, являющихся близкими родственницами.
Типы гиперплазии эндометрия
- Железистая – содержит множество желез. Поверхность слизистой матки становится неровной с многочисленными складками и выраженным сосудистым рисунком.
- Железисто-стромальная, при которой толщина слизистой увеличивается за счёт разрастания функционального и базального слоев.
- Железисто-кистозная содержит увеличенные железы и мелкие кисты. Внутренняя поверхность матки ярко-красная, покрыта складками. Протоки желез и сосуды деформированы и расширены.
- Атипичная, или аденоматозная – самая опасная форма, часто переходящая в рак. В этом случае железы, расположенные в слизистой, приобретают аномальную ветвистую форму и соединяются в крупные очаги.
- Полиповидная (базальная). При этом варианте гиперплазии внутренняя поверхность матки покрывается многочисленными полипами.
По характеру протекания и развития гиперплазия может быть:
- Активной – клетки эндометрия постоянно делятся, поэтому слизистый слой быстро увеличивается в размерах. При такой форме у женщины возникают тяжёлые маточные кровотечения.
- Покоящейся – характерной для предклимактерического и климактерического периодов. В этом случае имеется небольшое утолщение слизистого слоя, но кровотечений, как правило, не возникает.
- Диффузной – занимающей всю внутреннюю поверхность матки.
- Очаговой – выглядящей в виде опухолевидных очагов, склонных к злокачественному перерождению.
Согласно международной классификации, принятой в 1994 г. Всемирной Организацией Здравоохранения, все типы гиперплазии делятся на группы согласно опасности возникновения рака:
- Неатипические – без клеточной атипии. В этом случае в образцах тканей не находят неправильно развитые, деформированные и уродливые клетки. При простой форме наблюдается утолщение эндометрия и изменение его структуры, однако кровеносные сосуды распределены равномерно и отсутствуют очаговые скопления желез. Более сложные комплексные варианты имеют выраженные изменения в тканях и неправильно развитые железы и сосуды. Однако атипия не обнаруживается и в этом случае. Эта группа перерождается в рак крайне редко.
- Атипические – при обследовании клеточных образцов обнаруживаются неправильно развитые клетки, имеющие два ядра и другие отклонения от нормы. Особенно опасны сложные формы, при которых выявляют большое количество ненормальных развитых клеток желез, кист и других патологических очагов. Это состояние считается предраковым. Частота злокачественного перерождения при этих формах болезни доходит до 50%.
Однако не стоит думать, что предраковая патология обязательно перейдет в рак в ближайшие месяцы. Очаги атипической гиперплазии могут существовать в организме много лет, не подвергаясь озлокачествлению. Поэтому женщина может избавиться от болезни, не допуская развития онкопатологии.
Симптомы гиперплазии эндометрия
Основным проявлением болезни являются обильные или мажущие кровотечения, возникающие в критические дни или в период между менструациями. Цикл становится нерегулярным. Длительные задержки сменяются кровотечениями, неутихающими неделю и более. Иногда цикличность критических дней сохраняется, но межменструальный период сокращается до 21 дня и менее.
При очаговой форме появление кровянистых выделений, напоминающих мясные помои, часто указывает на переход процесса в рак матки.
Поскольку заболевание сопровождается нарушением обменных процессов, у женщин часто наблюдаются увеличение массы тела, оволосение по мужскому типу, скачки артериального давления, перепады настроения.
Поскольку такие симптомы бывают и при других заболеваниях, женщину надо детально обследовать. Только тогда можно поставить правильный диагноз и начать лечение.
Методы диагностики гиперплазии эндометрия
- УЗИ матки – ультразвуковое исследование толщины слизистого слоя. Процедура проводится несколько раз за менструальный цикл. В норме толщина эндометрия постепенно увеличивается с 3 мм в первой фазе до 15 мм во второй, а при гиперплазии этот показатель составляет более 15,5 мм. При толщине слоя свыше 20 мм можно предположить злокачественное перерождение тканей матки. На заболевание указывает неоднородность тканевых структур – наличие мелких включений в виде кист, расширенных желез, кровяных сгустков.
- Раздельное диагностическое выскабливание слизистой полости матки и цервикального канала с обследованием полученных образцов на дисплазию (предрак) и раковые клетки. Процедуру лучше проводить накануне критических дней.
- Гистероскопия – исследование матки с помощью прибора гистероскопа, снабженного камерой, передающей изображение на монитор. Обследование проводится на 5-7 день цикла. Во время диагностики выявляется тип гиперплазии и ее тяжесть. Врач может взять образцы тканей на биопсию, прижечь кровоточащие сосуды или срезать имеющиеся одиночные полипы.
- Цитологический метод применяют в лабораторных условиях для исследования содержимого, полученного при выскабливании или биопсии. При обнаружении измененных клеток женщину направляют к онкологу для более детального обследования и последующего лечения.
Лечение гиперплазии эндометрия
Лечебная тактика подбирается с учетом возраста больной, желания родить детей, тяжести кровотечения и наличия сопутствующих заболеваний.
Девочек-подростков лечат кровоостанавливающими препаратами, витаминами и средствами от анемии. В случае неэффективности лечения показаны гормональные контрацептивы, назначаемые в течение 3-6 месяцев для нормализации менструальной функции. Выскабливание и другие хирургические манипуляции проводятся строго по жизненным показаниям.
Женщинам в репродуктивном периоде выскабливают разросшийся эндометрий с исследованием удаленных тканей. Для восстановления гормонального фона назначают комбинированные противозачаточные средства или другие гормональные препараты.
Пациентки должны постоянно находиться под врачебным контролем для исключения начавшегося ракового перерождения маточной ткани. В дальнейшем, после заживления тканей, женщине, не желающей пока заводить детей, назначаются комбинированные контрацептивы или устанавливается спираль Мирена.
Она представляет собой Т-образное устройство, содержащее контейнер с левоноргестрелом. При его применении в сутки выделяется 20 мкг гормона, что достаточно для подавления нарастания эндометрия. Методика практически не даёт побочных явлений, обеспечивая не только лечебный, но и контрацептивный эффект.
При желании женщины забеременеть в ближайшее время, ей назначают препараты, нормализующие менструальный цикл и стимулирующие овуляцию. Пациенткам, не планирующим больше беременность, делается абляция – удаление базального и функционального слоев слизистой оболочки.
Процедура проводится с использованием лазерного, электромагнитного и радиоволнового методов. Преимущества лечения – возможность обойтись без удаления матки, которое часто сопровождается смещением соседних органов и другими осложнениями. При рецидиве заболевания процедуру можно провести заново, пока не удастся добиться прекращения месячных – аменореи.
После такого вмешательства, как правило, менструации больше не приходят и маточных кровотечений не наблюдается. Поскольку процедура часто приводит к бесплодию, ее назначают только женщинам, не желающим больше иметь потомство.
Немолодым пациенткам, у которых уже заканчивается репродуктивный возраст, назначается лечение андрогенами – мужскими половыми гормонами, подавляющими менструальную функцию. В результате наступает менопауза и кровотечения прекращаются.
Удаление матки показано только при сочетании гиперплазии с другими патологиями – миомами, фибромиомами и обнаружением злокачественных опухолей.
Пациентке, страдающей гормональными нарушениями, вызванными неправильной работой гипофиза, яичников, щитовидной и поджелудочный желез, показана консультация эндокринолога. Женщинам с избыточной массой тела назначается диетотерапия, поскольку ожирение является одним из факторов риска рецидива заболевания.
После окончания лечения пациентки подлежат врачебному наблюдению в течение полугода для исключения рецидивов болезни и развития онкологических процессов. Однако рецидив может возникнуть и в более позднем периоде. В этом случае необходимо обратиться к врачу и провериться.
Лечение гиперплазии эндометрия матки
Утолщение внутреннего маточного слоя под воздействием гормонов с изменением структуры ткани. Чаще встречается у женщин после 35-40 лет. Лечение гиперплазии эндометрия матки – компетенция врача-гинеколога. Основной фактор риска гиперплазии – чрезмерное влияние прогестерона на рост клеток эндометрия. Толщина слоя продолжает увеличиваться в нехарактерную фазу менструального цикла, что приводит к формированию гиперплазии. При наличии диагноза необходимо постоянное медицинское наблюдение и своевременное лечение.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Основные факторы роста эндометрия
Основная причина развития гиперплазии – дисбаланс гуморальной регуляции в женском организме. Также существуют факторы, способствующие развитию болезни:
- Возрастной гормональный сбой, гипоталамо-гипофизарные нарушения, приводящие к нарушению баланса прогестерона и эстрогена.
- Заболевания, связанные с нарушениями обмена – дисфункция щитовидной железы, ожирение, сахарный диабет.
- Наличие гормонопродуцирующих опухолей.
- Длительная нерациональная гормонотерапия.
- Отягощенная наследственность по женской линии.
- Хронические инфекции половой системы.
- Травмирование внутреннего маточного слоя матки в процессе родов, абортов, выскабливании с целью диагностического исследования.
- Психосоматические нарушения.
Гиперплазия эндометрия полости матки чаще всего возникает на фоне половых изменений. Патологическое утолщение эндометрия, связанное с психосоматикой, встречается реже и связано с активацией гормонов стресса.
Репродуктивная функция очень важна для каждой женщины. Для того, чтобы сохранить здоровье как можно дольше, необходимо регулярно посещать врача-гинеколога. Рекомендуется проходить гинекологическое обследование не реже 2 раз в год. При появлении настораживающих симптомов – немедленно проконсультироваться у специалиста.
Гиперплазия в подростковом возрасте и менопаузе
У девочек в подростковом возрасте встречаются нарушения со стороны гипоталамо-гипофизарной системы. Это влечет за собой нарушение созревания фолликулов и ведет к их преждевременной атрезии. Атрезия фолликула – это процесс обратного развития путем рассасывания и замещения соединительной тканью. В норме в яичниках вырабатываются фолликулы, имеющие разную жизнеспособность.
Как правило, это 1-2 доминантных фолликула, остальные – нежизнеспособные клетки. На фоне гормонального сбоя все клетки, вырабатываемые яичниками, претерпевают преждевременную атрезию. В результате нарушается последовательность созревания и отторжения эндометрия, что приводит к его гиперплазии. В подростковом возрасте обычно встречается гиперплазия эндометрия матки без атипии.
В период менопаузы происходит угасание детородной функции. Концентрация половых гормонов существенно снижается. В этот период вероятность утолщения эндометрия достаточно велика. Характерны нерегулярные менструации или их отсутствие, на фоне которого вдруг появляются кровянистые выделения в середине цикла, схваткообразные боли внизу живота и другие настораживающие симптомы. Если замечены подобные признаки гиперплазии эндометрия, лучше решение – обратиться к гинекологу для консультации и возможного лечения.

- Малоинвазивная процедура. В тот же день наши пациентки отправляются домой.
Виды гиперплазии эндометрия
В зависимости от механизма развития патологии выделяют несколько типов гиперплазии:
Железистый тип – активное деление железистых клеток с сохранением выделительной способности. Происходит расширение просвета трубчатых желез, которые расположены группами. Данная форма носит доброкачественный характер. Атипичная железистая гиперплазия эндометрия матки формируется редко. Как правило, заболевание протекает легко, и также легко лечится.
Кистозный тип – очень похож на железистую гиперплазию. Железы значительно увеличиваются в размерах, их клетки стремительно делятся. Существенным отличием является то, что железа изнутри покрыта эпителием нормального строения. Кистозный эндометрий способен перерождаться в раковую ткань. Именно поэтому рекомендуется своевременное лечение гиперплазии такого вида.
Очаговая гиперплазия – характерно наличие гормоночувствительных очагов эндометрия, которые начинают активно разрастаться. Диаметр очагов составляет от нескольких миллиметров до десятков сантиметров. Локальная гиперплазия эндометрия матки может перерождаться в раковый процесс в местах формирования очагов.
Смешанная гиперплазия эндометрия – присутствуют признаки и железистой и кистозной формы роста эндометрия. Структура клеток напоминает пузырь. Это связано с затрудненным оттоком слизистого отделяемого эндометрия. Формируется под влиянием эстрогенов.
Аденоматоз, или гиперплазия эндометрия матки с атипией наиболее опасное перерождение эндометрия. В половине случаев при несвоевременном лечении гиперплазии процесс переходит в злокачественный. В структурах тканей происходит активное деление, мутация, перестройка ядра. В этом случае показан радикальный метод лечения – удаление матки.

Симптомы гиперплазии эндометрия
Первая группа симптомов напрямую связана с маткой и ее функциями. В 98% случаев в клинической картине присутствует симптоматика, связанная с кровотечениями:
- обильные длительные месячные после задержки в 2-4 месяца; выделения могут быть со сгустками крови и слизи, или наоборот скудными мажущими
- гиперплазия эндометрия матки в пременопаузе, когда менструальный цикл утрачивает стабильность, проявляется длительными и внеочередными кровотечениями; иногда перерыв между месячными не превышает 2 недель
- появление болей и спазмов во время менструальных кровотечений, которые отсутствовали раньше или были менее интенсивны
Вторая группа симптомов гиперплазии носит общий характер и почти всегда сопровождает гиперплазию эндометрия наряду с кровотечениями:
- формирование мастопатий, миомы свидетельствуют о гормональном дисбалансе, который провоцирует гиперплазию
- кровянистые выделения после полового акта или использования тампонов, после гинекологического осмотра
- метаболические нарушения в виде колебаний уровня инсулина, признаков ожирения
- схваткообразные боли в матке вне менструальных кровотечений
- не вынашивание беременности или невозможность оплодотворения
- хронические воспалительные процессы в матке
При появлении описанных симптомов гиперплазии необходимо обратиться к врачу гинекологу для квалифицированного лечения.
Женская матка – это мышечный орган, имеющий небольшие размеры (в среднем не более 5-7 см). Во время беременности она увеличивается в несколько раз, а через несколько недель после родов сокращается до прежних размеров. Медицине известны множество случаев, когда при обследовании женщины выявляются две матки. Это происходит из-за сбоя в эмбриональном развитии плода. Во внутриутробном периоде орган формируется из двух трубок, которые, соединяясь, образуют один полый. Иногда по каким-то причинам этого не происходит и обе трубки формируются в две отдельных матки.
- 9 562 пациентки сделали процедуру в нашей клинике. 189 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим данную процедуру по методике, разработанной в нашей клинике.
- Удаление полипов — это лазерная полипэктомия (удаление полипов из матки лазером). Точечная локализации, незначительное поражение окружающих тканей (проникновение составляет 0,4 мм).
- Для визуализации процесса используем специальный эндоскопический прибор – гистероскоп.
Диагностика гиперплазии эндометрия
Для подтверждения диагноза и определения наиболее оптимального пути лечения применяется несколько методов. Среди них – ультразвуковое исследование, эхосальпингография, гистероскопия, выскабливание полости матки при гиперплазии эндометрия и другие. Ниже об основных видах исследований.
УЗИ. Проводится с помощью датчика, который вводится во влагалище. Точный метод исследования, позволяет выявить патологию в 90% случаев. Во время осмотра оценивается толщина слоя, полипозные образования, наличие характерных очагов. Не требует специальной подготовки. Возможно провести в день обращения пациентки к врачу.
Эхосальпингография – исследование маточной полости и труб. С введением специального раствора с контрастным веществом, или без него. Через полость влагалища сканируют состояние органов. Хорошо видны кистозные узлы, очаговые изменения, утолщение слоя, полипы эндометрия.
Биопсия. Забор образцов тканей эндометрия на исследование структуры клеток. Применяется эндоскопическое оборудование. По результатам возможно выявить видоизмененные, потенциально злокачественные клеточные элементы и своевременно начать лечение атипичной гиперплазии эндометрия матки. Забор материала сложный, требует высокой квалификации гинеколога.
Выскабливание. Представляет собой механическое воздействие на эндометрий. Проводится с целью диагностики, а также лечебной целью в случае длительного кровотечения. После выскабливания, удаленные ткани исследуются под микроскопом на предмет онкопатологии. Выскабливание применяется часто, поскольку не требует наличия высокотехнологичной аппаратуры.
Радиоизотопный метод. Внутривенно вводится контрастное вещество, которое накапливается в гиперплазированных очагах эндометрия, что свидетельствует о наличии патологии. Обычно в качестве контрастного вещества используются радиоизотопы фосфора.
Гормональное лечение гиперплазии эндометрия
Лечение гиперплазии эндометрия матки возможно в любом возрастном периоде. Основной принцип – принять своевременные меры и не допустить малигнизации процесса. Терапия включает в себя два основных направления – гормонотерапия и хирургическое вмешательство. В лечении гормональными препаратами существует несколько подходов:
- Комбинированные оральные контрацептивные препараты (КОК) подходят молодым нерожавшим девушкам, для которых выскабливание – крайне нежелательный подход. КОК назначают при железистой и смешанной форме. Лечение длится от полугода до 12-24 месяцев. За это время менструальный цикл приобретает стабильность, регулируется выработка прогестерона, толщина эндометрия приходит в норму.
- Препараты-антагонисты гонадотропина рилизинг-гормона снижают выработку эстрогенов и замедляют рост эндометрия. В результате происходит атрофия слизистой и уменьшается риск развития рака. Длительность лечения зависит от исходного состояния эндометрия, но в среднем это 5-10 недель.
- Аналоги прогестерона синтетического происхождения. Искусственный гормон замедляет рост эндометрия. Нормализуется менструальная функция. Применяется при всех формах заболевания в течение 4-6 месяцев.
Гормональное лечение гиперплазии эндометрия матки в постменопаузе не всегда оправдано, поскольку детородная функция частично или полностью утрачена.
| Описание | Цена, руб. |
|---|---|
| Биопсия шейки матки сургитроном | 4000 рублей |
| Выскабливание полости матки | 6000 рублей |
| Прием гинеколога с расширенной консультацией | 1800 рублей |
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Хирургическое лечение гиперплазии эндометрия
Операция в полости матки – инвазивная процедура, применяемая в осложненных ситуациях, когда консервативная терапия неэффективна или не оправдана. Среди щадящих методик лечения выделяют применение лазера для прижигания патологических участков. После лазеротерапии слизистая матки восстанавливается и нормально функционирует. Лечение эффективно при очаговой форме болезни.
Лечение жидким азотом или криодеструкция используется реже, но по эффективности сравнима с лазером. Самой травматичной для женщины считается “чистка” или выскабливание полости. Внутренний слой полностью извлекается из матки с помощью хирургического инструмента – кюретки. Операция проводится под наркозом в стационарных условиях. Лечение гиперплазии эндометрия матки в менопаузе и постменопаузе нередко заканчивается полным удалением матки – гистерэктомией. перед радикальным вмешательством оценивается состояние яичников. Если изменений после лечения нет, удаляют только матку.
Получить квалифицированную консультацию врача-гинеколога можно в нашем медцентре. Гинекологи имеют большой опыт в лечении заболеваний женской репродуктивной системы. Гиперплазия эндометрия матки – это серьезный повод обратиться за медицинской помощью и пройти тщательное обследование. Наша клиника оснащена самым современным оборудованием. Записаться на прием можно по телефону, указанному на сайте, или через форму обратной связи. После администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
Диагностическая и лечебная тактика у пациенток с патологией эндометрия в периоде перименопаузы
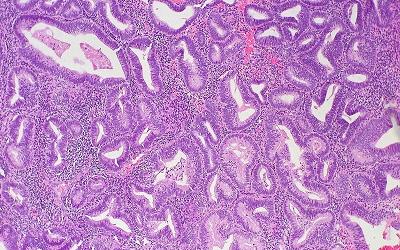
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе? Какие дополнительные методы исследования можно применять для уточнения диагноза? Рисунок 1. Железиста
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе?
Какие дополнительные методы исследования можно применять для уточнения диагноза?
 |
| Рисунок 1. Железистая гиперплазия эндометрия климактерического периода (трансабдоминальное сканирование) |
Предшествующий менопаузе продолжительный период постепенного перехода к полному угасанию репродуктивной функции женщины имеет свои особые характеристики, проявляющиеся в изменении отдельных звеньев нейрогуморального контроля функций определенных органов и систем.
На современном уровне развития медицинской науки удается регистрировать самые незначительные отклонения в «нормальном» течении данного процесса с позиции обнаружения патологических изменений, требующих своевременной медицинской коррекции для профилактики предшественников и рака эндометрия.
До сегодняшнего дня в гинекологии не удается радикально изменить онкоэпидемиологическую ситуацию и разработать стратегию, которая позволила бы решить проблему ранней диагностики и эффективного лечения рака эндометрия — опухоли, уносящей ежегодно более 5 тыс. жизней. При этом нельзя не отметить, что вопросы ранней диагностики рака эндометрия в менопаузе решаются достаточно эффективно ввиду разработки и внедрения оптимального алгоритма диагностического исследования.
Между тем возникновение патологических состояний эндометрия начинается задолго до наступления менопаузы, чему предшествует не только широкий спектр доброкачественных заболеваний органов женской половой системы, но и определенный, наследуемый по родительской линии генетический фон, что в совокупности позволяет создать диагностический алгоритм раннего обнаружения предшественников и начального рака эндометрия.
Период перименопаузы остается еще недостаточно изученным по совокупности оценки нейрогуморальных процессов, происходящих в организме женщины и проявляющихся в органах-мишенях, одним из которых является матка и собственно эндометрий.
Нельзя не отметить, что различные аспекты проблемы перименопаузального периода постоянно находятся в зоне повышенного внимания онкологов. Это касается и вопросов выяснения причин аномальных маточных кровотечений этого периода, изучения состояния эндометрия с помощью современных диагностических методов — УЗИ, гистероскопии, МРТ и морфологического исследования, а также определения терапевтической тактики при сопутствующих перименопаузе симптомах и заболеваниях, включая тонкие методы генного анализа и др.
 |
| Рисунок 2. Диагностические маршруты больных с гиперпластическими процессами эндометрия в перименопаузальный период |
Поэтому важно формирование индивидуализированной концепции клинического подхода к признакам патологических состояний этого периода, и в частности аномальных маточных кровотечений, доминирующими причинами развития которых являются гиперпластические процессы и рак эндометрия.
Диагностическое выскабливание, традиционно выполняемое при аномальных маточных кровотечениях, оказывается малоэффективным в диагностике начальных форм рака эндометрия, провоцирует развитие внутреннего эндометриоза, миомы матки, усугубляя и осложняя их течение, что экономически обременительно для гинекологических стационаров.
Вместе с тем практически повсеместное назначение гормонотерапии при гиперпластических процессах, сопровождающихся аномальными маточными кровотечениями, в свою очередь не всегда оправданно, так как существенно повышает стоимость лечения и может оказывать отрицательное влияние на психосоматическое состояние больных, обострять течение хронических заболеваний органов сердечно-сосудистой системы и свертывающей системы крови.
Поэтому сегодня необходимо совершенствование традиционных подходов к диагностике и лечению больных с гиперпластическими процессами эндометрия в перименопаузальном периоде, сопровождающимися аномальными маточными кровотечениями, в строгом соответствии с возрастными характеристиками обследуемых и учетом факторов риска.
Научное рассмотрение данной проблемы, в частности, стало возможным благодаря привлечению современных подходов к оценке реальной клинической ситуации с использованием возможностей компьютерного анкетирования, трансабдоминальной/трансвагинальной сонографии, цветного доплеровского картирования, гистероскопии с прицельной биопсией и морфологического изучения картины эндометрия в периоде перименопаузы в сочетании с анализом результатов остеоденситометрии.
На основе привлеченного клинического материала, обобщающего наблюдения за 392 женщинами в возрасте 45-55 лет в перименопаузальном периоде, нами изучены признаки, характеризующие состояние эндометрия в перименопаузальном периоде в сочетании с оценкой показателей минеральной плотности костной ткани.
Рассматривая ультразвуковое исследование основным, неинвазивным и безвредным, что позволяет применять метод многократно, исследовали объем и качество диагностической информации, предоставляемой с его помощью у женщин перименопаузального периода. При проведении этих работ были выявлены следующие моменты, касающиеся больных с клиникой аномальных маточных кровотечений.
1. Традиционное трансабдоминальное сканирование должно являться первым диагностическим этапом при появлении каких-либо симптомов в течение перименопаузального периода и обязательным для пациенток данной возрастной группы (45-55 лет), особенно при наличии положительных онкоанамнестических данных.
Этот метод позволил установить без диагностического выскабливания подслизистую миому (27,6%), внутренний эндометриоз (9,2%) и в сочетании с аспирационной биопсией — атрофию эндометрия (36,2%), а также осуществлять динамическое наблюдение за больными в рамках диагностического центра.
2. Стойкое увеличение размеров срединных маточных структур (М-эхо) более 7 мм с эхографическими признаками нечеткости М-эхо (появление гиперэхогенных структур и утрата визуализируемой границы эндометрий — миометрий) у 19,3% обследованных потребовало подключения уточняющих современных ультразвуковых технологий — трансвагинального УЗИ, доплеровского цветного картирования. Это позволило уточнить размеры и структуру эндометрия, обнаружить наличие полипов эндометрия (14,3%), а также зон эндометрия, наиболее подозрительных с позиции пролиферативных процессов, не свойственных данному периоду жизни женщины, — атипическая гиперплазия — у 3%, рак эндометрия — у 2% обследованных.
Эффективность трансабдоминального УЗИ в перименопаузальном периоде составила по критерию точности 82,5%, чувствительности — 78,4% и специфичности — 87,3%. Эти показатели выявили целесообразность использования примерно у 15% больных перименопаузального периода возможностей трансвагинального и доплеровского УЗИ, подтвердивших, что размеры М-эхо, устойчиво определяемые при динамическом УЗИ в перименопаузе 6-8 мм с утратой четкости контура эндометрий/миометрий свидетельствуют о вероятности злокачественной трансформации, что особенно согласуется с динамическим снижением индекса резистентности с 0,6-0,8 до 0,4-0,5 при доплеровском сканировании.
 |
| Рисунок 3. Клинические подходы к индивидуальному лечению гинекологической патологии перименопаузального периода |
По данным морфологического исследования, причинами кровотечений в перименопаузальном периоде была и атрофия эндометрия — 5,1%, и полипоз эндометрия — 14,3%, а в части случаев — рак эндометрия — 2%. Однако у большинства больных имели место гиперпластические процессы эндометрия, среди которых потенциальная опасность, по нашим данным, связана с морфологическими признаками эстрогенной стимуляции — 98 (25%) обследованных. Наличие повышенной минеральной плотности костной ткани у таких больных (7,4% из числа обследованных) явилось одной из причин их включения в группу риска по онкопатологии эндометрия.
Таким образом, для периода перименопаузы характерны следующие признаки состояния эндометрия:
- по данным УЗИ, при нормальном течении перименопаузы М-эхо имеет размеры в диапазоне 4-7 мм, однородную структуру и четкие границы «эндометрий/миометрий» в поперечной и продольной плоскости;
- стойкое увеличение размеров М-эхо свыше 7-8 мм при динамическом контроле с прослеживаемой гетерогенностью и утратой четкости границы в сочетании с морфологической картиной прогрессирующей гиперплазии эндометрия без признаков наступления атрофических изменений требует прицельной биопсии эндометрия для исключения злокачественной трансформации;
- появление при цветном доплеровском картировании зон гиперваскуляризации с тенденцией к снижению индекса резистентности с 0,8 до 0,5-0,4 является неблагоприятным показателем состояния эндометрия и свидетельствует о возникновении атипической гиперплазии эндометрия (иногда начального рака эндометрия).
Морфологические признаки атипической гиперплазии, обнаруживающиеся в процессе мониторинга при длительном приеме прогестагенов, также свидетельствуют о персистенции патологического процесса, особенно в конце перименопаузального периода.
На основе анализа полученных данных были разработаны индивидуальные диагностические маршруты, позволившие с привлечением соответствующих современных методов исследования уточнить состояние эндометрия у каждой конкретной больной на основе принципов функционально щадящего лечения, исключив применение инвазивных и агрессивных методик при отсутствии объективных медицинских показаний к их использованию.
Интерпретация полученных нами клинико-диагностических данных дала возможность распределить всех обследуемых в перименопаузе пациенток, как обращающихся впервые, так и направленных специалистами других областей, на три самостоятельных потока:
1. Благоприятный анамнез и показатели УЗИ, морфологического исследования аспирата и минеральной плотности костной ткани (М-эхо менее 7 мм, четкие границы; морфология аспирата — атрофия, гиперплазия эндометрия с децидуоподобной реакцией; нормальная или сниженная минеральная плотность костной ткани) ограничивают объем диагностических мероприятий ежегодным трансабдоминальным УЗ-контролем;
2. У женщин до 50 лет с благоприятным онкоанамнезом и показателями трансабдоминального и трасвагинального УЗИ и денситометрии (остеопения, остеопороз, норма) с морфологически верифицированной железистой, железисто-кистозной гиперплазией эндометрия с/без микрофокусов атипической гиперплазии эндометрия в начале перименопаузального периода возможно консервативное ведение с УЗ-контролем в условиях цветного доплеровского картирования с гистероскопией и прицельной биопсией эндометрия;
3. УЗ-признаки увеличения М-эхо с появлением его гетерогенности, снижением индекса резистентности менее 0,5 и атипической гиперваскуляризацией в сочетании с морфологической картиной атипической гиперплазии 2-3-й степени и повышением минеральной плотности костной ткани — специальное лечение.
Была разработана индивидуальная терапевтическая тактика для пациенток перименопаузального периода с различными показателями комплексного динамического диагностического исследования:
1. При благоприятном онкоанамнезе, УЗ-признаках нормального течения перименопаузы или атрофии эндометрия специальное лечение не показано;
2. УЗ-признаки симптомной миомы матки и симптомного внутреннего эндометриоза (неэффективное гормональное лечение) не требуют диагностического выскабливания, а состояние эндометрия оценивают по результатам аспирационной биопсии (по показаниям после гистероскопии) — хирургическое лечение в гинекологическом стационаре;
3. УЗ-признаки гиперплазии эндометрия у больных моложе 50 лет при благоприятном онкоанамнезе и морфологической картине железистой гиперплазии с фокусами атипической гиперплазии 1-й степени и индексом резистентности более 0,5 позволили на I этапе, после терапевтической аблации эндометрия, ограничиться гормонотерапией прогестагенами и ультразвуковым контролем каждые три месяца в условиях диагностического центра;
4. Ультразвуковые морфологические признаки прогрессирующей атипической гиперплазии эндометрия перименопаузального периода требуют хирургического лечения в специализированном стационаре.
Таким образом, данная стратегия позволяет повысить эффективность обнаружения доброкачественных и злокачественных заболеваний эндометрия с обоснованным привлечением современных диагностических методов, а также индивидуализировать тактику ведения женщин перименопаузального периода с патологическими процессами эндометрия.
О патогенезе гиперпластических процессов эндометрия в постменопаузе

Камолова, Х. Д. О патогенезе гиперпластических процессов эндометрия в постменопаузе / Х. Д. Камолова, Д. А. Парпиева, О. С. Юлдашева. — Текст : непосредственный // Молодой ученый. — 2019. — № 11 (249). — С. 149-151. — URL: https://moluch.ru/archive/249/57233/ (дата обращения: 10.02.2022).
Известно, что одной из причин патологических кровянистых выделений из полости матки в постменопаузальном периоде могут быть гиперпластические процессы эндометрия. По существующим представлениям такое состояние эндометрия обусловлено абсолютной или относительной гиперэстерогенией и больные подлежат лечению препаратами прогестероноподобного действия. Однако в ряде случаев эта терапия не дает ожидаемого положительного эффекта. Большинство авторов объясняют это морфологическими изменениями в яичниках. Но данное объяснение не может считаться исчерпывающим, так как у значительной части больных, оперированных по поводу гиперпластических процессов после неэффективной прогестеронотерапии, при исследовании операционного препарата обнаруживается соответствующие возрасту атрофические изменения в яичниках. В связи с этим нам представляется целесообразным рассмотреть другие возможные патогенетические механизмы возникновения гиперпластических процессов эндометрия в постменопаузе.
Одним из важных морфологических признаков гиперпластических изменений эндометрия является пролиферация железистого эпителия, которая, по всей видимости, может быть вызвана не только избыточным влиянием эстерогенов. Ряд авторов считают, что всякая атрофичная ткань легко подвержена влиянием любых неспецифических раздражителей, так как является тканью со сниженной или отсутствующей функцией. Неспецифический раздражитель в этом случае ведет к диффузной гиперплазии эпителия и стромы, а затем — к развитию очаговых пролиферативных изменений. Любой фактор, способный вызвать воспаление, может явиться таким неспецифическим раздражителем. Понятно, что объектом описанных выше изменений может стать любая стареющая ткань, в том числе эндометрий и эндоцервикс в постменопаузе.
Некоторые авторы полагают, что первичные хронические эндометриты возникают часто после менопаузы, так как тонкий атрофичный эндометрий является хорошей средой для бактериального роста. При достаточной длительности заболевания возникает фиброз стромы и гиалинизации волокон, железы же в этом случае могут быть кистозно-расширенными из-за блокады выводных протоков. Это может создавать впечатление толстого эндометрия, хотя выстилающий железы эпителий тонкий. Клиника и диагностика таких изменений изучена недостаточно. Имеющиеся обстоятельные исследования посвящены хроническому неспецифическому эндометриту у больных детородного возраста.
Данные литературы и собственные наблюдения позволяют считать, что у больных с подобными состояниями эндометрия на основании клинического течения заболевания (рецидивирующие кровянистые выделения из матки в постменопаузе) и результатов гистологического исследования (отдельные гиперплазированные железы) нередко ставится ошибочный клинический диагноз железистой гиперплазии эндометрия и проводится традиционная гормонотерапия, которая, как правило, оказывается неэффективной, что свидетельствует о ее несоответствии патогенезу заболевание. Все это позволило нам предположить, что у данной категории пациенток патогенетическая терапия должна заключаться в применении препаратов, оказывающих не антиэстерогенное, а противовоспалительное, репаративное и анаболическое действие.
Нами обследованы 46 женщин в постменопаузе. Все больные жаловались на скудные кровянистые выделения из половых путей, у 10 из них отмечались бели, у 6 — болевой синдром. Сочетание всех трех симптомов имелось у 2 больных.
Средний возраст больных составил 60,1 года, средний возраст наступления менархе — 14,9 года, т. е. был выше, чем у популяции, средний возраст наступления менопаузы – 49,5 года, средняя продолжительность периода постменопаузы к моменту обследования составляла 11,6 года. Среднее количество беременностей равнялось 4,2, причем первичного бесплодия не было ни у одной больной. Ни у кого из больных в течение жизни резко не менялось масса тела.
В анамнезе у обследованных больных имелось указания на перенесенные в детородном возрасте воспалительные процессы эндометрия (у 8), эндоцервикса (у 10), придатков матки (у 6), влагалища (у 6), многочисленные внутриматочные манипуляции, в частности искусственное прерывание беременности, диагностическое выскабливания, а у 4 больных — на лечение дисфункциональных маточных кровотечений по Грамматикати.
Рецидивирующая симптоматика отмечалась у 38 больных, 12 женщин в прошлом безуспешно лечились 17-альфа-оксипрогестерона капронатом по поводу рецидивирующей гиперплазии эндометрия.
Из сопутствующих заболеваний, кроме «нормальной» возрастной патологии, наиболее часто встречался анемия средней степени тяжести (26 женщин).
При клиническом обследовании у больных не выявлялось выраженных эндокринно-обменных нарушений: у 24 женщин — 0 баллов в отношении I патогенетического варианта гиперпластических процессов, у 22–1 балл, из них у 10 обусловленный ожирением, носившим универсальный характер, у 12 — интерстициальной миомой матки, размеры которой не превышали величины матки при 7-недельной беременности.
При гинекологическом исследовании у 12 больных определялась миома матки, у 6 — спаечный процесс в области придатков матки, у 4 — опущение стенок влагалища и шейки матки. У остальных больных при гинекологическом исследовании патологии не выявлено. Симптом «зрачка» отсутствовал у всех больных. У 28 женщин отмечены также гиперемия и полипоз уретры.
При цитологическом исследовании влагалищных мазков выявлена I-IIреакция вагинального эпителия у всех больных, однако при цитологическом исследовании аспирата и смыва из полости матки у всех 46 больных выявлена пролиферация железистого эпителия, из них у 10 резко выраженная. Кроме того, у 10 из 46 больных обнаружены отдельные признаки клеточный атипии. В содержимом из полости матки у 16 больных определялись также элементы воспаления (макрофаги, гистиоциты, клетки в состоянии лизиса) у 12- бесструктурные массы и элементы клеточного распада.
При гистерографии у 28 из 46 больных получена рентгенологическая картина, характерная для гиперпластического процесса в эндометрии- неровность, зазубренность контуров не увеличенной, а иногда и слегка уменьшенной полости матки. На этом фоне у 8 больных отмечены более выраженные дефекты наполнения.
Гистероскопия с раздельным диагностическим выскабливанием произведена 32 больным. При определении показаний к гистероскопии учитывались результаты предыдущих диагностических выскабливаний и проведенных нами исследований. С помощью гистероскопии у 24 больных выявлен тонкий эндометрий на всем протяжении, у 4- мелкополипозные разрастания, у 4- полипы эндометрия на фоне атрофичной слизистой.
Учитывая отсутствие клинических и лабораторных признаков гиперэстерогении, а также выявленные признаки воспалительного процесса у 28 больных, мы предположили, что и у остальных женщин причиной пролиферации эндометриального эпителия является хронический воспалительный процесс эндометрия.
В связи с этим всем 46 больным нами проведено местное и общее лечение препаратами, оказывающими противовоспалительное, репаративное и анаболическое действие. Для местного применения в виде внутриматочных инстилляций использовали димексиддиметилсульфоксид, ферментные препараты (химотрипсин, лидаза, РНКаза, ДНКаза), гидрокортизон. При отсутствии противопоказаний больным назначался продигиозан внутримышечно. Для стимуляции анаболических процессов в эндометрии применялись анаболические стероиды или заместительная циклическая гормонотерапия с соблюдением дозировок, соответствующих уровню гормонов при естественном менструальном цикле. Курс лечения состоял из 8 внутриматочных инстилляций, проводимых через день, инъекций продигиозана в эти же дни. Прием анаболических стероидов или циклическую гормонотерапию продолжали до 3 мес. Клинический эффект оценивали через 2 недели и через 3 месяца после окончания инстилляций. В эти же сроки проводили контрольные исследования: через 2 недели — цитологическое исследование аспирата из полости матки, а через 3 месяца — радиоизотопное и цитологическое исследование.
У всех больных полечен положительный клинический эффект. При первом контрольном цитологическом исследовании получены следующие результаты: пролиферация железистого эпителия сохранилась у 16 больных, из них у 1 имелся выраженный гиперпластический процесс, отдельные признаки клеточной атипии обнаружены у 4, элементы воспаления — у 15, бесструктурные массы и элементы клеточного распада — у 11 больных. Таким образом, при первом контрольном исследовании отмечено снижение пролиферативного и стабильность воспалительного компонентов, однако увеличилась частота цитологических признаков клеточного распада.
При втором контрольном цитологическом исследовании получены следующие результаты: пролиферация железистого эпителия сохранилась у 4 больных, элементы воспаления обнаружены у 6, бесструктурные массы и элементы клеточного распада — у 4 больных. Цитологических признаков выраженного гиперпластического процесса не было обнаружено ни у одной больной. У 32 больных при цитологическом исследовании аспирата из полости матки не было отмечено никаких патологических изменений.
Полученные нам результаты позволили предположить еще необсуждавшийся в литературе возможный вариант патогенеза гиперпластических процессов эндометрия.
В постменопаузальном периоде происходит закономерная возрастная атрофия наружных и внутренних половых органов. В этих условиях все или почти все из биологических барьеров, препятствующих проникновению инфекции во внутренние половые органы, оказываются нарушенными или отсутствующими. В результате у части женщин в постменопаузе, особенно с отягощенным гинекологическим анамнезом, вполне вероятным становится развитие хронического эндометрита и эндоцервицита на фоне атрофичного эндометрита и эндоцервикса. Дальнейшее развитие этого процесса, как видно, может идти разными путями: деструктивный гнойный воспалительный процесс, нередко с развитием пиометры, или длительно текущий продуктивный воспалительный процесс с дегенеративно-пролиферативными изменениями, нарушением репарации и дифференцировки клеточных структур.
Нельзя исключить, что полученные нами и другими авторами данные о пролиферасивной активности железистого эпителия у значительной части больных в постменопаузе с гистологически установленной атрофией эндометрия объясняются именно дегенеративно-воспалительными изменениями.
Известно, что длительное существование активно пролиферирующих клеток, в данном случае клеток эндометрия, независимо от причины, вызвавшей пролиферацию, облегчает реализацию гипотетического онкогенного фактора. Понятно, что терапия препаратами с прогестероноподобным действием может быть эффективной лишь в том случае, если пролиферация вызвана гиперэстерогенией. Если же пролиферация обусловлена воспалительным процессом на фоне атрофии, прогесинотерапия, по нашему мнению, не обоснована, так как усугубляет дегенеративно-катаболические процессы в эндометриальном эпителии.
На основании всего сказанного выше можно предположить следующие этапы развития гиперпластических процессов в постменопаузе на фоне атрофии эндометрия: 1) атрофия эндометрия и эндоцервикса, 2) хронический атрофический эндометрит и эндоцервицит, при которых цитологическиопределяются элементы воспаления и некоторая пролиферация железистого эпителия, 3) резко выраженные пролиферативные изменения с образованием микрополипов; при гистероскопии в этих случаях выявляется атрофия и полиповидные участки эндометрии, при цитологическом исследовании — выраженная пролиферация железистого эпителия, при гистерографии — признаки гиперпластического процесса, 4) полипы эндометрия или эндоцервикса.
По мнению S. Ficcavento, цитологическая диагностика полипа или полипозной гиперплазии не фоне атрофии эндометрия очень трудна, так как в этих случаях наблюдается такая же цитологическая картина, как при неспецифическом эндометрите.
Доказательством обоснованности предложенного нами объяснения патогенеза гиперпластических процессов эндометрия в постменопаузе является высокая эффективность проведенного нами лечения.
Таким образом, у части женщин с кровянистыми выделениями в постменопаузе цитологические, рентгенологические и эндоскопические признаки гиперпластического процесса в эндометрии, по-видимому, обусловлены воспалительно-дегенеративными изменениями. Прогестеронотерапия таким больным не показана, так как она усугубляет дегенеративно-катаболические процессы в эндометрии. Патогенетически обоснованным и эффективным является применение средств с противовоспалительным и репаративно-анаболическим действием.
Эффективное лечение гиперпластических процессов эндометрия, развивающихся на фоне его атрофии, может явиться профилактикой рака тела матки.
- Бодяжина В. И. хронические неспецифические воспалительные заболевания женских половых органов. — М., 2008.
- Бохман Я. В., Самотыя Е. Е. // Онкологические аспекты ановуляции. – Псков, 2012. — С. 78–87.
- Вихляева Е. М. // Гинекологическая эндокринология. — М.,2010.- с. 396–434
- Габуния М. С., Антонова Л. В., Бреусенко В. Г. // Акушерство и гинекология — 2011 — № 5. — С. 39–42
Основные термины (генерируются автоматически): больной, железистый эпителий, гиперпластический процесс эндометрия, полость матки, клеточный распад, элемент воспаления, гиперпластический процесс, изменение, постменопауза, признак.


