Плохая спермограмма. Что делать?
Для того чтобы говорить о наличии или отсутствии у мужчины отклонений качестве спермы, спермограмма должна быть выполнена по нормам ВОЗ, а оценка морфологического строения сперматозоидов по строгим Критериям Крюгера. Существует протокол проведения исследования, нарушение которого приводит к искажениям результатов:
- сперма должна исследоваться там же, где пациент сдает образец
- анализ начинается в течении 60 минут после разжижения
- проводить анализ и давать заключение должен специалист эмбриолог-сперматолог, а не обычный лаборант.
Если очень грубо упростить подход к оценке результата спермограммы, то плохая спермограмма, это результат, который не укладывается в нормальные значения. На самом деле, как и в других анализах, отклонения от нормы могут быть критическими и некритическими. Чаще всего, при небольших отклонениях от нормы серьезных поводов для беспокойства нет.
с оценкой морфологии сперматозоидов по Крюгеру
без оценки морфологии
Некритичные отклонения спермограммы:
- изменение степени вязкости спермы;
- изменение уровня рН;
- увеличенный объем круглых клеток;
- большое время разжижения спермы.
Шансы на естественную беременность при таких отклонениях все равно очень высоки. Т.е. с такой спермограммой можно забеременеть и скорее всего это не повлечет никаких рисков для плода и успешной беременности. Андролог может назначить дополнительные анализы спермы.
Критичные отклонения спермограммы:
- повышенные лейкоциты в сперме (пиоспермия, лейкоспермия)
- сперматозоиды отсутствуют (азооспермия)
- сперматозоидов мало (олигозооспермия)
- мало или нет сперматозоидов нормальной формы (тератозооспермия)
- низкая подвижность сперматозоидов (астенозооспермия)
Повышены лейкоциты: лейкоспермия или пиоспермия
Лейкоспермия — индикатор воспаления в мочеполовых органах мужчины. Стратегия врача будет направлен на поиск и лечение причин воспаления. Считается, что инфекции и воспаления становятся причиной 15% мужского бесплодия. Самые неблагоприятные случаи связаны с хроническими заболеваниями. Повышенные лейкоциты в сперме сами по себе не являются заболеванием или его причиной. Это симптом. Для выяснения причин воспаления андролог назначит дополнительные анализы. После лечения надо сдать спермограмму повторно для контроля.
Азооспермия: сперматозоиды отсутствуют
У азооспермии есть 2 типа проблем: проблема с доставкой сперматозоидов в семявыводящие протоки и проблемы с производством сперматозоидов. При проблемах с доставкой азоспермия называется обструктивной. И вся стратегия лечения в этом случае направлена на устранение обструкции (закупорки). Лечение хирургическое, однако благоприятный прогноз выше, чем при необструктивной азооспермии.
Необструктивная азооспермия связана с производством сперматозоидов. Стратегия лечения — искать причины нарушения производства и восстанавливать сперматогенез или временно стимулировать его. В случае гормональных нарушений может помочь гормональная заместительная терапия. Подробнее о стимуляции сперматогенеза.
Олигозооспермия — низкая концентрация сперматозоидов
Олигозооспермия может быть легкая, умеренная, тяжелая или экстремальная олигозооспермия. Чем ниже количество сперматозоидов, тем меньше шансов на естественную беременность. При умеренной и тяжелой олигозооспермии рекомендуется заморозить сперматозоиды. Потому что, если состояние будет прогрессировать и в конечном счете разовьется азооспермия, можно будет использовать сперму для вспомогательных репродуктивных технологий. Олигозооспермия часто сочетается с плохой морфорлогией сперматозоидов и низкой подвижностью.
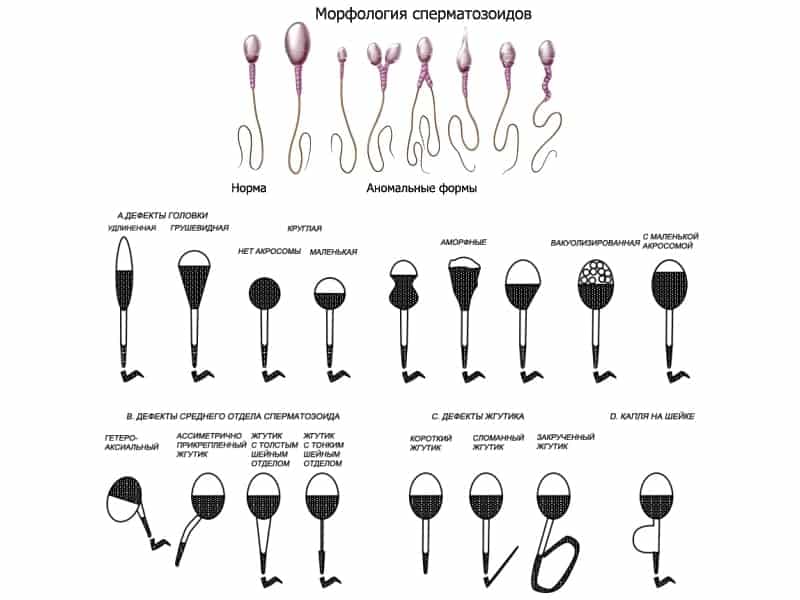
Тератозооспермия: плохая морфология
Морфология — физческая форма сперматозоида. Она должна быть идеальной: овальная голова и длинный хвост. Только идеальный сперматозоид способен быстро двигаться и оплодотворить яйцеклетку. Ненормальная морфология — это дефекты головы и хвоста. В соответствии с последними рекомендациями ВОЗ, сперматозоидов с нормальной морфологией должно быть более 14%. Если их от 4% до 14%, то вероятность наступления беременности снижается. Это значит, что может потребоваться больше времени (циклов) для успешного зачатия. Если нормальных сперматозоидов менее 4%, вероятность наступления естественной беременности практически нулевая. Подробнее об оценке морфологии по строгим критериям Крюгера читайте здесь.
Астенозооспермия: низкая подвижность сперматозоидов
Сперматозоиды должны двигаться поступательно, т.е. по прямой линии или большими дугами. Астенозооспермия напрямую связана с бесплодием. Потому что сперматозоиды с нарушениями подвижности не могут добраться до яйцеклетки и оплодотворить ее. Причины, вызывающие плохую подвижность сперматозоидов могут быть те же, что вызывают их низкое количество или плохую морфологию. В любом случае, андролог назначит дополнительные анализы и сделает предположение о причинах такого состоянияи назначит лечение.
Часто проверить правильность предположения врача-андролога можно только начав курс лечение. Если результаты спермограммы улучшаются, т.е. организм реагирует на лечение, значит вы вместе с врачом движетесь в верном направлении. Контрольная спермограмма в процессе лечения так же важна как и само лечение.
Возможна ли беременность при плохой спермограмме?
Еще раз прочитайте выше о критичных и некритичных отклонениях от нормы в спермограмме. Некритичные меньше влияют на возможность оплодотворения. Кроме того каждая патология спермы может быть выраженной или нет. И снова выраженная будет больше препятствовать зачатию.
Мужское бесплодие лечится эффективнее женского. Сперма сильно подвержена влиянию внешних факторов, поэтому быстро реагирует на лечение и коррекцию сперматогенеза. К неизлечимым случаям можно отнести необструктивную азооспермию, нарушения сперматогенеза, вызванные генетическими заболеваниями, сильнейшим облучением или интоксикацией. Но даже в казалось бы, безнадежных случаях можно временно стимулировать образование здоровых сперматозоидов или воспользоваться репродуктивными технологиями. Главное – не терять времени, потому что время и возраст партнеров играют определяющую роль в лечении бесплодия.
Лечение
Лечение зависит от причин. То, что написано в заключении спермограммы не является диагнозом. Это фиксация текущего состояния эякулята и сперматозоидов. Если будут выявлены воспалительные процессы, врач сосредоточится на их купировании. Может потребоваться прием антибиотиков. При некритических отклонениях в спермограмме или невыясненных причинах, лечение может заключаться в приеме витаминов и микроэлементов и коррекции образа жизни (режим отдых-работа, снижение уровня стресса, физическая активность, регулярные прогулки на свежем воздухе) – это клинически подтвержденные способы коррекции показателей качества спермы. Так же процесс образования спермы можно стимулировать приемом медикаментов.
НАШИ СПЕЦИАЛИСТЫ
Все доктора и сотрудники лаборатории сперматологии имеют высокую квалификацию и многолетний опыт работы.
Что значит плохая спермограмма?

Иногда по результатам такого анализа доктор сообщает неутешительную весть – спермограмма плохая. Сразу возникают вопросы: что делать, как исправить ситуацию, и получится ли вообще зачать ребеночка? Для начала нужно разобраться, что в целом представляет собой плохая спермограмма.
Если говорить простым языком, это значит, что сперма мужчины непригодна для оплодотворения яйцеклетки женщины и зачатия ребенка. Причин тому может быть много – от уменьшенного объема эякулята до низкой подвижности сперматозоидов и др.
В целом, даже если есть нарушения в морфологии, мужчина может иметь детей. Однако шансов на успешное и скорое зачатие у него намного меньше. Стоит разобраться в основных показателях спермограммы и узнать, насколько существенно отклонение от нормы.
Физические и морфологические характеристики спермограммы
К числу физических показателей относятся:
- объем семенной жидкости – нормальный показатель составляет 1,5 мл и более после 3–5 дней воздержания, а если эякулята будет меньше, падает и вероятность зачатия;
- время разжижения – в норме составляет не больше часа, в противном случае есть проблемы с простатой;
- вязкость – определяется длина нити, образуемая спермой при поднятии палочкой, этот показатель в норме должен быть до 2 см;
- кислотность – в норме pH не менее 7,2, но показатель этот дает мало информации, поскольку сильно зависит от образа жизни мужчины, питания, нагрузок и пр.;
- цвет и запах – почти не имеют значения, но иногда указывают на воспалительные процессы.
После того как лаборант изучил физические показатели, он начинает оценку под микроскопом. Тут появляются сведения о морфологических характеристиках спермы. Специалист определяет:
- Концентрацию сперматозоидов – нормально, когда в 1 мл спермы их не меньше 15 млн.
- Общее содержание спермиев – не меньше 40 млн.
- Процент живых сперматозоидов – от 58%.
- Наличие лейкоцитов – до 1 млн в миллилитре эякулята, иначе это свидетельствует о воспалении.
- Наличие макрофагов, эритроцитов и амилоидных телец – в норме их нет вовсе.
- Наличие агглютинации и агрегации – склеивания сперматозоидов, в норме этого не должно быть.
Все результаты тщательно фиксируются, а данные указываются в результате лабораторных исследований. Определяется любое отклонение от нормы, после чего доктор начинает искать его причину и способ устранения.
Если вы столкнулись с плохой спермограммой, значит, в вашей жизни есть некоторые факторы, ухудшающие показатели спермы. Стоит рассмотреть их, чтобы знать, что придется поменять.
Из-за чего ухудшается качество спермы?
Привести к плохим результатам анализов способны:
- хронические болезни органов репродукции, инфекции;
- варикоцеле – варикозное расширение вен яичка и семенного канатика;
- опухоли и проблемы в эндокринной сфере;
- проблемы с функционированием яичек;
- нехватка клеток Лейдига – отвечают за выработку тестостерона в яичках;
- крипторхизм – когда яичко не опустилось в мошонку;
- болезни головного мозга или проблемы на хромосомном уровне;
- вредные привычки – наркотики, курение, алкоголь;
- постоянные стрессы и тяжелая работа, перегрузки организма;
- воздействие высоких температур, радиации, рентгена, солей тяжелых металлов (приводят к отравлению);
- недоедание и авитаминоз;
- слишком частые или слишком редкие сексуальные контакты.
Причин, по которым можно столкнуться с проблемами при зачатии, очень много. Если показатели спермы стали хуже, к примеру, из-за болезни, доктор назначит вам лечение, вы выздоровеете, и показатели улучшатся.
Но бывает и так, что в целом все в порядке, а результаты анализов плохие. Если причина не в заболеваниях, то понадобится поменять свой образ жизни и некоторое время следовать врачебным указаниям. Ведь сегодня каждый из нас сталкивается со стрессами, вместо полноценной еды перекусывает на ходу и страдает от нехватки физической активности. Все это имеет колоссальное значение, если речь об улучшении показателей спермограммы.
Что делать, чтобы улучшилась спермограмма?
На улучшение качества спермы может понадобиться около 72–74 дней – этот промежуток времени нужен, чтобы произошло созревание сперматозоидов. Важно неукоснительно следовать рекомендациям врача:
- Придерживайтесь здорового образа жизни – откажитесь от алкоголя, сократите количество сигарет, если не можете бросить вредную привычку. Больше времени проводите на свежем воздухе, а также принимайте прохладный душ, избегайте саун и горячих ванн.
- Улучшите кровообращение в малом тазу – для этого больше двигайтесь и меньше сидите. Гуляйте, плавайте, выходите на пробежки.
- Не переедайте и не голодайте – очень важно сбалансированное питание. В рационе должны присутствовать мясо, печень, молочные и кисломолочные продукты, овощи и фрукты. Особенно полезны бананы, курага, киви, цитрусовые.
- Откажитесь от продуктов с искусственными добавками типа красителей и подсластителей.
- Секс должен быть регулярным – не режа раза в 2–3 дня. Если реже – активность сперматозоидов снизится, а если чаще – уменьшится количество активных сперматозоидов.
- Не допускайте перехода болезней в хроническую стадию, лечитесь вовремя.
- Откажитесь от сдавливающего нижнего белья из синтетики.
- Минимизируйте стрессы и высокие физические нагрузки.
- Избегайте приема лекарств, а если это невозможно – сообщите доктору об этом.
Совокупность перечисленных действий позволит значительно улучшить показатели спермограммы. Самое главное – не нарушать рекомендации и хорошо заботиться о своем здоровье. От того, насколько ответственно вы подошли к соблюдению врачебных рекомендаций, зависит, как скоро вы испытаете счастье быть родителем здорового ребеночка.
Плохая спермограмма. Ваши вопросы урологу-андрологу
Отправляя запрос, я принимаю условия Пользовательского соглашения и даю своё согласие www.estetmedicina.ru на обработку моих персональных данных, в соответствии с Федеральным законом от 27.07.2006 года №152-ФЗ «О персональных данных», на условиях и для целей, определенных Политикой конфиденциальности.
Задать вопрос онлайн
Отправляя запрос, я принимаю условия Пользовательского соглашения и даю своё согласие www.estetmedicina.ru на обработку моих персональных данных, в соответствии с Федеральным законом от 27.07.2006 года №152-ФЗ «О персональных данных», на условиях и для целей, определенных Политикой конфиденциальности.
Заказать обратный звонок
Отправляя запрос, я принимаю условия Пользовательского соглашения и даю своё согласие www.estetmedicina.ru на обработку моих персональных данных, в соответствии с Федеральным законом от 27.07.2006 года №152-ФЗ «О персональных данных», на условиях и для целей, определенных Политикой конфиденциальности.
Мы собрали часто задаваемые вопросы на тему мужского репродуктивного здоровья от наших читателей и побеседовали с Андреем Лычагиным, уролог-андролог, врач клиники «Я здорова!»

– Андрей Сергеевич, можно ли вылечить простатит? Каков протокол лечения?
Можно, но нужно сначала разобраться, какой простатит: острый или хронический. Для хронического простатита как такового протокола лечения не существует. Все подбирается индивидуально. Никогда не занимайтесь самолечением.
– Какие меры необходимо принять при астенотератозооспермии?
Астенотератозооспермия — снижение подвижности и качества сперматозоидов. Первое, что нужно сделать — обратиться к доктору. Если это первичная спермограмма, необходимо сдать второй раз через две недели, и с этими анализами придти на прием. Важно: сдавать спермограмму в специализированных центрах или клиниках ЭКО.
MAR-тест
– МАR-тест 95 %. Какой способ лечения?
При иммунологической форме бесплодия способ лечения — ЭКО. При положительном МАR-тесте более 50% вопрос решается в сторону ЭКО. При пограничных значениях (30-40%) сначала выявляют иммунные проблемы.
– Вопрос по спермограмме: морфология 3%, ДНК-фрагментация 20%. Может быть причиной невынашивания беременности?
Именно фрагментация (разрывы) ДНК сперматозоида может приводить к замершей беременности. Так называемый, мужской фактор. Пограничное значение — 15%. Когда ДНК-фрагментация выше, мы категорически не рекомендуем ни планировать беременность, ни вступать в программу ЭКО. Надо сначала снижать фрагментацию.
Задать вопрос урологу-андрологу:
Аденома предстательной железы
– Можно ли полностью вылечить простатит или аденому? Или только поддерживать?
Аденома предстательной железы проявляется у всех взрослых мужчин рано или поздно. У некоторых она бывает в очень позднем возрасте, а кто-то до этого просто не доживает. Она образуется от неправильной работы предстательной железы, а также при уменьшении сексуальной активности мужчины. Главное при простатите и аденоме — профилактика: здоровый образ жизни, регулярная половая жизнь, борьба с инфекциями. Простатит легко возникает, если у человека есть хронические очаги инфекции: кариозные зубы, аденоиды и т.д.
– Когда необходимо делать операцию при аденоме предстательной железы?
Операцию необходимо делать тогда, когда есть нарушения уродинамики: проблемы отхождения мочи, частые позывы, затрудненное мочеиспускание, и когда не эффективна лекарственная терапия.
– Через какое время после лечения гиперпролактинемии восстанавливается фертильность у мужчин?
При гиперпролактинемии нужно снижать уровень пролактина, так как он влияет на репродуктивную функцию.
Морфология сперматозоидов
– Влияет ли на морфологию сперматозоида эшерихия коли?
Любая кокковая палочка, которая находится в эякуляте, негативно влияет на качество сперматозоидов. Ее надо лечить. Только под контролем БАК-посева.
– Насколько опасен поликистоз почек и как с ним правильно жить в 62 года?
Обычно с поликистозом почек пациенты встают на учет к урологу в поликлинике. По показателям крови контролируют — сохранять или убирать почку.
Химио-лучевая терапия
– Есть ли шанс восстановить сперматогенез при диагнозе азооспермия, если в анамнезе химио-лучевая терапия, нашли микрокальцинаты и картина хронического простатита? Гормоны в пределах нормы.
Здесь основное нарушение — токсическое влияние химио- и лучевой терапии на канальцы яичек, отчего появилась азооспермия. Обычно при таких обстоятельствах резко повышается уровень гормонов ФСГ, что тормозит выработку сперматозоидов. Если после химио-лучевой терапии в течение пяти лет не появились сперматозоиды, то надо обратиться к врачу и рассмотреть возможность получения сперматозоида путем биопсии яичка.
– Муж не может похудеть — явно выраженный «пивной живот». Что делать?
Если у него «пивной живот», значит у него есть метаболический синдром. Это проблемы как в углеводном обмене, так и с гормонами. Я рекомендую обратиться к терапевту, сдать биохимический анализ на углеводные нарушения, а также анализ на половые гормоны. Похудением мужчин занимается либо врач-андролог, который разбирается в эндокринологии, либо эндокринолог.
– После курса ХГЧ-клостилбегита появились высыпания на спине и груди. Не проходят уже несколько месяцев.
Это произошло скорее всего из-за слишком высоких доз назначенных препаратов. Когда слишком высокий тестостерон, побочным проявлением может быть акне. Наверняка вы наблюдали в тренажерных залах, что мужчины, которые употребляют анаболические стероиды, имеют прыщи на спине и лице.
– Можно ли улучшить показатели морфологии или сразу идти на ЭКО?
В нашей клинике, если пациент идет на ЭКО, он всегда проходит врача-андролога. Потому что мы готовим мужчину к проведению ЭКО.
– Как лечить кандидоз у мужчин? Появляется раз в полгода.
Если это кандидоз, нужно выявить этот грибок. Для этого есть анализы — БАК-посев. Обычно кандидоз лечится совместно в паре.
Задать вопрос урологу-андрологу:
– Показатели подвижности сперматозоидов у моего мужа всего 2%. Можно ли увеличить их качество с помощью физических упражнений?
Да, показатели спермограммы — это зеркало здоровья мужчины. Поэтому если есть нарушения, обязательно заниматься спортом, ходьбой, правильное питание.
Азооспермия
– Можно ли вылечить азооспермию?
Азооспермия — это когда отсутствуют сперматозоиды в эякуляте. Здесь нужно разобраться из-за чего эта проблема. Может быть генетический фактор, нарушение половых гормонов, травмы яичка, которые привели к обструкции. Поэтому только после выяснения причин назначаем терапию. Единственный вид азооспермии, который не лечится — генетическая, либо запущенные гормональные нарушения.
– При первичном бесплодии секреторной азооспермии нужна ли эмпирическая стимуляция?
Даже если мы понимаем, что при биопсии яичка можем получить сперматозоиды, мы подготавливаем мужчину.
– За сколько до приема врача нужно сдать спермограмму?
В нашей клинике «Я здорова!» можно сдать спермограмму за час. Анализ у нас делают быстро. Также из эякулята мы можем взять дополнительные анализы.
– Расскажите, что показывает МАR-тест? Каково его значение при азооспермии?
МАR-тест при азооспермии не делают, потому что это невозможно. МАR-тест — это оценка иммунологического бесплодия, то есть когда сперматозоиды облеплены иммунными клетками. Тогда у них нарушается оплодотворяющая способность, они не могут проникнуть в яйцеклетку. Если вам сделали МАR-тест при азооспермии, вас просто обманули.
– Мой муж пять лет употреблял «травку». Может ли это быть препятствием к зачатию?
Канабис негативно влияет на качество спермы: ухудшает морфологию. Но сперма обновляется примерно каждые три месяца. Поэтому после паузы год-два или если употребление прекратилось, можно восстановиться.
Мало сперматозоидов
– Четыре миллиона сперматозоидов в общем объеме эякулята. Можно ли это исправить или только ЭКО?
Четыре миллиона — это тяжелая патология. В норме должно быть больше 39 миллионов. Значит есть нарушения: либо секреторные, либо преграды. Нужно обследоваться.
– После операции на варикоцеле зачатие произошло через два года. Через четыре года после рождения ребенка ухудшились показатели спермограммы. Показана ли в этом случае повторная операция?
Операция показана в том случае, если есть рецидив варикоцеле. Если вам сделали УЗИ и врач диагностировал, что присутствует ретроградный кровоток, нарушение кровоснабжения — тогда да. Но показатели могли ухудшиться и по другим причинам.
– У мужа азооспермия. Тестостерон — 54, ФСГ — 24, АМГ — 6, ингибин – 67. Кариотип без патологий. Наш уролог говорит, что надеяться на биопсию не стоит. Какие еще анализы сдать?
Самая острая причина здесь — высокий ФСГ и низкий ингибин. Шансы получения сперматозоидов даже при биопсии не велики. Я рекомендую делать микрохирургическую биопсию яичка, когда у андролога во время операции присутствует оптика, чтобы максимально провести ревизию яичка и найти канальцы, в которых наверняка есть сперматозоиды.
– Как вы относитесь к гирудотерапии?
Я сторонник традиционной медицины. Гирудотерапию в области урологии я не признаю.
Варикоцеле
– Поставили диагноз варикоцеле второй степени. Нужно ли делать операцию? Можно ли зачать без нее?
Пограничный возраст, когда делают операцию — 37 лет. Вначале рекомендую сделать анализ спермы на фрагментацию ДНК сперматозоида.
– Сколько живут сперматозоиды?
Сперматозоиды живут от 2 до 4 дней. Иногда до 5 дней. После полового акта до момента оплодотворения сперматозоид двигается по женским половым путям иногда несколько дней. Поэтому я говорю: не надо заниматься высчитыванием дней и тщательно высчитывать овуляцию. Надо просто жить раз в три дня регулярной половой жизнью.
– Что нужно проверить мужу, чтобы быть уверенным, что проблема не в нем. Нормозооспермия, гормоны в норме, инфекций нет.
Плохая спермограмма: причины, методы лечения, последствия
Спермограмма представляет собой исследование эякулята с целью определения фертильности мужчины и выявления заболеваний репродуктивной сферы. Сперма проверяется на соответствие физико-химических и морфологических характеристик нормам, установленным Всемирной организацией здравоохранения (ВОЗ) в редакции от 2010 года. Плохая морфология сперматозоидов определяется исследованием по строгим критериям Крюгера.
Если полученные результаты не укладываются в референсные значения, врачи объявляют о «плохой» спермограмме. Иными словами, сперма считается непригодной или условно пригодной для оплодотворения яйцеклетки.
Показатели спермограммы: нормы и отклонения
Отклонения могут быть критичными, при которых оплодотворение затруднено или невозможно естественным способом, и некритичными, поддающимися коррекции. В большинстве случаев небольшие отклонения от нормы не являются серьезной причиной для беспокойства.
К критичным отклонениям относятся:
- пиоспермия, лейкоспермия — диагностируется при повышенном количестве лейкоцитов. Присутствие лейкоцитов в сперме говорит о воспалительном процессе. Инфекционные заболевания лежат в основе мужского бесплодия в 15 % случаев. Сложнее всего поддается коррекции лейкоспермия, вызванная хроническими заболеваниями;
- олигозооспермия — малое количество сперматозоидов;
- тератозооспермия, или плохая морфология спермограммы, — в сперме присутствует большое количество морфологически неправильных сперматозоидов;
- астенозооспермия — в образце недостаточное количество подвижных половых клеток;
- азооспермия — в представленном материале сперматозоиды не обнаружены. В основе патологии могут лежать разные причины. Одни из них связаны с непроходимостью семявыносящих путей (обструктивная азооспермия). Этот диагноз можно устранить хирургическими методами. Необструктивная форма связана с нарушениями сперматогенеза и требует дополнительных исследований для установления причины. В зависимости от факторов, лежащих в основе нарушения, назначают стимуляцию сперматогееза, гормональную терапию, вспомогательные репродуктивные технологии (ЭКО, ИКСИ).
Даже если по результатам спермограммы поставлен один из этих диагнозов, отчаиваться не нужно. Современная медицина располагает методиками, позволяющими обеспечить оплодотворение в самых, казалось бы, безнадежных случаях. В любом случае необходимо обсудить с врачом тактику и стратегию лечения и тщательно выполнять его указания.
Из некритичных отклонений следует отметить:
- изменение вязкости эякулята;
- повышенную или пониженную кислотность. Изменения могут быть вызваны протекающими в организме воспалительными или инфекционными процессами;
- большое количество незрелых круглых клеток. Чаще всего это указывает на значительную половую активность — сперматозоиды просто не успевают сформироваться;
- большое время разжижения спермы.
Чаще всего плохая спермограмма с подобными отклонениями не повлечет за собой каких-либо фатальных последствий для течения беременности и здоровья будущего малыша. Тем не менее за такой спермой следует наблюдать в динамике. Обычно андролог рекомендует дополнительные исследования и повторную сдачу анализа после окончания курса лечения.
Из-за чего ухудшается качество спермы
Возможные причины плохой морфологии спермограммы:
- генетические заболевания;
- аутоиммунные патологии;
- нарушения гормонального фона;
- онкопатологии;
- хронический стресс;
- травмы;
- осложненная экологическая обстановка;
- отравление тяжелыми металлами;
- воздействие радиации;
- вибрационные нагрузки;
- вредные привычки: злоупотребление алкоголем, табакокурение, применение наркотических и сильнодействующих веществ.
Как улучшить показатели спермограммы
Что делать в случае, если результаты обследования неудовлетворительны? При плохой морфологии спермограммы необходимо проводить комплексные лечебные мероприятия по четырем основным направлениям:
- диагностика и лечение основного заболевания, которое повлияло на ухудшение качества спермы;
- составление сбалансированного рациона питания;
- медикаментозная терапия, направленная на улучшение качества семенной жидкости;
- ведение здорового активного образа жизни.
Терапевтические направления
При нарушении процесса сперматогенеза проводят следующие терапевтические мероприятия в зависимости от этиологии основного заболевания:
- при варикоцеле единственным методом лечения является хирургическое вмешательство;
- для лечении водянки яичка прибегают к склерозированию сосудов;
- дисбаланс работы эндокринной системы устраняется посредством гормональной терапии;
- лечение половых инфекций производится в зависимости от возбудителя при помощи антибактериальных препаратов;
- для устранения обструкции семявыносящих каналов используются хирургические методы;
- для улучшения морфологических показателей спермы хорошие результаты дает применение витаминов и БАДов.
Роль правильного питания
Процесс сперматогенеза напрямую зависит от общего состояния организма мужчины. Не последнюю роль в этом играет правильное питание. При плохих показателях спермограммы следует особое внимание уделять рациону, включив в него на ежедневной основе полезные и питательные продукты, богатые витаминами, макро- и микроэлементами, необходимыми для нормализации процесса сперматогенеза.
- Витамином Е и аскорбиновой кислотой богаты овощи, фрукты, зелень.
- Цинк содержится в жирных морепродуктах, красном мясе, овощах, шоколаде и орехах.
- Для пополнения запасов фолиевой кислоты следует обогатить свой рацион бананами, дынями, абрикосами, бобовыми — фасолью, горохом, чечевицей, а также грибами и печенью.
- Коэнзим Q10 содержится в сардинах, сое, курином мясе и яйцах, цельнозерновых продуктах.
- L-карнитин присутствует в диетическим мясе — баранине, крольчатине, мясе птицы, а также печени трески, молоке и сельди.
- Для поддержания уровня аргинина нужно регулярно употреблять в пищу кедровые орехи, арахис и соевые продукты.
В то же время следует ограничить, а лучше полностью исключить копченые, соленые и жирные блюда, сладкие, в том числе газированные, и кофеиносодержащие напитки, алкоголь и блюда быстрого приготовления.
Лекарственная терапия
Для улучшения процесса сперматогенеза врач может назначить общеукрепляющие витаминные комплексы и БАДы, а также лекарственные препараты, содержащие:
- фолиевую кислоту;
- йод;
- янтарную кислоту, действие которой направлено на повышение стрессоустойчивости и иммунитета, улучшение работоспособности и снижение усталости;
- цинк — для повышения уровня тестостерона;
- витамин D;
- селен.
Категорически не рекомендуется заниматься самолечением и принимать медицинские препараты без согласования со своим лечащим врачом.
Образ жизни и профилактика
Трудно поверить, но для лечения плохой спермограммы порой достаточно пересмотреть свой образ жизни, и тогда с течением времени ситуация значительно улучшится без применения кардинальных мер. Вот несколько рекомендаций, которые следует соблюдать:
- избегать физических и эмоциональных перегрузок;
- поддерживать оптимальный вес тела;
- нормализовать режим сна;
- включить в распорядок дня умеренную физическую активность;
- носить просторное нижнее белье из натуральных тканей;
- не допускать перегрева и переохлаждения;
- поддерживать умеренную сексуальную активность.
Можно ли забеременеть при плохой спермограмме
Если отклонения в спермограмме не относятся к разряду критических или вызваны временными причинами, вероятность зачатия достаточно высока.
В случае тяжелых патологических состояний может быть рекомендовано применение ВРТ. Так, методы ИКСИ и ЭКО при плохой морфологии спермограммы могут дать шанс зачать генетически собственного ребенка.
Спермограмма: можно ли забеременеть
Спермограмма – это основной анализ, который назначается мужчине при подозрении на наличие диагноза «бесплодие». Этот метод позволяет выявить мужское бесплодие. Поэтому ответ на вопрос «можно ли забеременеть при плохой спермограмме» будет очевидным.
Спермограмма при бесплодии также назначается в период подготовки к ЭКО или при планировании беременности. По ее результатам врач может дать исчерпывающий ответ, почему не наступает беременность при условии регулярного незащищенного секса.
Почему спермограмма может показать плохие результаты?
Если плохая спермограмма – не забеременеть. Это утверждение не совсем осведомленных людей. На самом деле есть показатели, которые влияют на фертильность мужчины, и показатели, которые особого значения не имеют.
Но, для начал рассмотрим вопрос, почему результаты исследования спермы могут показать плохую клиническую картину?
- Злоупотребление алкоголем.
- Систематическое курение до одной или более пачек сигарет в день;
- Неблагоприятные условия на работе, при которых оказывается воздействие химических средств.
- Переохлаждение органов мочеполовой системы, повлекшее за собой развитие воспалительных процессов.
- Регулярное перегревание половых органов, особенно яичек, продуцирующих сперматозоиды. Это может быть связано с работой или ношением слишком теплых и тесных вещей.
- Частые походы в баню, сауну, солярий, а также прием горячих ванн.
- Малоподвижный образ жизни.
- Лишняя масса тела.
- Неправильное питание.
- Прием сильнодействующих лекарственных препаратов и прочее.
Нередко показатели спермограммы ухудшаются на фоне присутствия воспалительных процессов в органах малого таза. По такой причине не ставится диагноз мужское бесплодие. Спермограмма будет лучше после прохождения эффективного лечения, назначенного врачом.
Эффективна ли спермограмма при бесплодии?
Когда мужчина обращается к специалисту с проблемой невозможности зачать ребенка, первое, что он делает – назначает детальный анализ спермы. После подготовке к процедуре по всем правилам, мужчина сдает анализ и ждет результатов.
Какие же результаты могут указывать на абсолютное бесплодие:
- Отсутствие сперматозоидов в образце спермы;
- Существенное снижение процента присутствия живых сперматозоидов;
- Тотальное снижение активно подвижных сперматозоидов;
- Генные мутации спермиев;
- Агглютинация, подтвержденная несколькими анализами и т.д.
Мы гарантируем конфиденциальность ваших данных
Если оказалась такая плохая спермограмма у мужа, как забеременеть, подскажет врач. Возможно, придется воспользоваться донорским генетическим материалом.
Какие показатели можно поправить после лечения?
Если по результатам анализа выявлено наличие воспалительного процесса, то улучшить параметры спермы поможет только правильное эффективное лечение. Для таких целей назначаются антибиотики, а также препараты, которые могут повлиять на качество спермы. После лечения основной проблемы пациенту назначают повторную спермограмму. В зависимости от выбранной тактики лечения, период между процедурами может составлять 2 недели-3 месяца.
Возможно зачатие при плохой спермограмме и можно забеременеть, если перед повторной процедурой наладить свой образ жизни и избавиться от вредных привычек. Последний фактор влияет на такие показатели спермограммы:
- Количество спермы;
- Ее качество;
- Подвижность сперматозоидов;
- Их выживаемость;
- Количество спермиев в 1 мл биологического материала.
Другими словами, у пьющего или часто курящего человека шансы зачать ребенка существенно снижаются.
Какая вероятность беременности при плохих показателях спермограммы?
Многие пары интересуются, если плохая спермограмма, можно ли забеременеть? Нужно сразу отметить, что не все показатели исследования оказывают особое внимание на фертильность мужчины. Например, если обнаружены незначительные морфологические изменения, то при необходимом количестве спермы и ее не сильной вязкости может произойти зачатие.
Если изменения носят существенный характер, при этом есть подозрения на наличие генетической патологии, то беременность может закончиться выкидышем, несмотря на то, что она все-таки наступит.

При планировании беременности и ее долгого отсутствия не нужно полагаться на случай. Если при выполнении всех условий зачатие не наступает, то уже нужно насторожиться. При своевременном устранении проблемы шансы на успешное зачатие значительно возрастут. Понять, может ли быть беременность при плохой спермограмме, поможет врач, который назначит дополнительные анализы и повторное исследование спермы.
Как забеременеть, если у мужа спермограмма с отклонениями от нормальных показателей?
Как выше было указано, есть важные и неважные показатели фертильности мужчины. Если результаты исследования спермы показывают отклонения от нормы, при это предполагаемый диагноз не подтвержден другими анализами, то есть все шансы забеременеть даже с плохой спермограммой.
Если долгожданная беременность не наступает, можно попробовать изменить рацион питания. Вот несколько рекомендаций, касательно составления меню для мужчины:
- Нужно включить в ежедневный рацион свежие фрукты и овощи;
- Орехи помогут улучшить показатели спермы, даже если они по результатам исследования находятся в пределах нормы;
- Предпочтение нужно отдать нежирным сортам мяса;
- Печень способствует нормализации кровообращения;
- В блюда нужно добавлять больше зелени, особенно петрушку;
- В пользу пойдут цельнозерновые изделия, а также бобовые культуры, к которым относят гречку, пшеницу, рис, чечевицу, овес.
Перед тем, как забеременеть с плохой спермограммой, лучше проконсультироваться с врачом. Возможно, он назначит повторное исследование спермы в другой клинике, где предусматривается сбор эякулята в строгих условиях лаборатории. Для прохождения повторного анализа нужно подготовиться так же, как и для исследования, проведенного ранее.
Мнение эксперта При таких симптомах, как следы гноя в семени, нужно на время полностью отказаться от планов зачать малыша. Желательно как минимум использовать плотные презервативы, а еще лучше одновременно с этим эякулировать вне влагалища.

Харитонова Маргарита Александровна Заместитель заведующей эмбриологической лаборатории, к.б.н. Опыт работы 17 лет (в эмбриологии 7 лет)
Зачем рисковать, если можно немного подождать, пока качественные показатели сперматозоидов придут в норму.
Сперма – физиологическая жидкость, которая вырабатывается у каждого мужчины определенными половыми органами. Представленная биологическая субстанция – семенная жидкость, в которой главными компонентами являются сперматозоиды, а также ряд других составляющих.

Все компоненты семенной жидкости являются органическими и вырабатываются тестикулами мужского организма. Когда наличие мужских гамет в биологической жидкости значительно уменьшается, тогда сперма превращается в вязкую совсем прозрачную жидкость. Мужчина начинает вырабатывать сперму в период полового созревания, этот возраст начинается от 12 лет и заканчивается в глубокой старости.
Мужчины часто задают вопрос, при нормальных условиях жизни какой должна быть семенная жидкость, сперма в норме какого цвета? Так вот, у всех мужчин все по-разному, она имеет различные цветовые оттенки, все зависит от рациона питания и сферы жизнедеятельности, активности половой жизни. Половой секрет мужчины чаще всего представляет собой белесовато – серую мутную вязкую тягучую слизь, неоднородную и липкую по консистенции, с определенным характерным запахом. Если сравнивать этот запах с чем-то, то его можно сравнить с запахом сырого каштана, этот запах ей придает предстательная железа, так как в ней вырабатывается секрет сперин, имея легкий запах хлора. Сперма не является полностью жидкой, она представлена плотной слизью, если посмотреть на нее через промежуток времени, то можно увидеть более жидкие структуры, так как под действием ферментов она разжижается. Но бывают случаи, когда мужчина отмечает изменения окраски семенной жидкости, но это совсем не означает, что это свидетельствует о болезни. Семенная жидкость имеет многочисленные оттенки: бледно – желтую, соломенную. Цвет спермы в норме зависит от содержания сперматозоидов, а именно спермиев – это эякулят, в книгах он описывается как белесоватая жидкость. Если содержание эякулята снижено, то сперма приобретает более желтый яркий цвет, если содержание спермии совсем низкое, то цвет семенной жидкости будет зеленоватый, а вот если концентрация эякулята резко повышена, то сперма приобретает не белый цвет, а серый, я бы сказала, более темный цвет. Но встречаются и другие случаи, когда сперма приобретает розовый цвет, это состояние проявляется за счет пропотевания эритроцитов (красных кровяных телец) в семенную жидкость. Такое состояние называется гемоспермией. Если цвет спермы изменяется на более красный, то и моча приобретает иной цвет, кровь может попадать в сперму на любом участке организма, особенно если в нем локализуется воспаление.
Такое состояние неблагоприятно для мужчины и требует немедленного обращения к специалисту. Так как следующим этапом будет бурая сперма, это уже преобладание хронического процесса или длительного заболевания, то такой оттенок может свидетельствовать о раке.
Мы гарантируем конфиденциальность ваших данных

Зеленоватый цвет в семенной жидкости проявляется, когда в половые органы попадает инфекция. Инфекции половой или мочевой системы могут осложниться гнойным расплавлением, тогда к оттенку семенной жидкости присоединится неприятный запах. По оттенку спермы можно также проанализировать собственное здоровье и пересмотреть свой образ жизни, рацион питания, изменить регулярность половой жизни, но конечно, безусловно диагностическим подтверждением патологии будет спермограмма. В зависимости от результатов обследования специалист выберет обследование и дальнейшую тактику лечения.
Существуют примеры, когда сперма изменяет свой цвет, это провоцируется как инфекционными заболеваниями, так и образом жизни. Цвет биологической жидкости может изменяться от приема лекарственных препаратов, особенно, если обратить внимание на оттенок спермы во время приема антибактериальных препаратов, цвет становится желтый. От рациона питания, как говорилось выше, также зависит оттенок эякулята, особенно если употреблять красители или красящие ингредиенты, свеклу, морковь и другие, нередко может наблюдаться изменение цвета мочи. На оттенок спермы влияет не только рацион и медикаменты, но и частота половых контактов. Если у мужчины было длительное воздержание, то оттенок спермы будет более насыщенным и темным, с обладанием опалесценции. А вот если половых контактов большое количество, то и оттенок спермы будет более прозрачным и сама структура будет более жидкой, без признаков опалесценции.
Сперма в своем составе имеет несколько основных компонентов – эякулят (или ее называют половая плазма), сперматозоиды и половые клетки яичек (форменные элементы половых органов).
В состав биологической жидкости также входят белки в больших количествах, цитраты, энзимы, флавины, аминокислоты, фосфор, калий. Фруктоза входит в состав спермы лишь для того, чтобы обеспечить питание сперматозоидам. Также состав спермы обогащается секретами предстательной железы: фосфатазной кислотой, кальцием, натрием, протеолитическими ферментами. А вот цинк, как отдельный элемент, играет немаловажную роль в жизнедеятельности сперматозоидов–он повышает способность сперматозоида к оплодотворению.
Плохая спермограмма: можно ли улучшить ее показатели?

Для оценки возможности наступления зачатия и выявления причин бесплодия супругам необходимо пройти комплексное обследование, в ходе которого может потребоваться лечение и улучшение показателей спермограммы.
Это – современный метод исследования спермы с целью определения оплодотворяющей способности мужчины. Зачастую наступление беременности невозможно из-за нарушений, которые могут быть выявлены при помощи данного метода. Плохая спермограмма не означает, что мужчина не сможет стать отцом, ведь современной медицине известны способы улучшения показателей анализа. Неудовлетворительная спермограмма предполагает комплексное и всестороннее лечение мужчины, после которого он сможет стать отцом.
Какую информацию предоставляет развернутая спермограмма?
Развернутое исследование отличается от стандартного количество рассматриваемых при этом параметров, на основании которого можно сделать вывод о необходимости применять лечение спермограммы, выполняемой повторно после терапии. При развернутой спермограмме учитываются следующие показатели:
- качественные;
- химические;
- физические;
- клеточный состав сперматозоида;
- наличие и состояние включения в клетки (антител, лейкоцитов и эритроцитов).
Плохая спермограмма подразумевается в том случае, когда присутствуют какие-либо отклонения от нормы в данных показателях.
Нормальные показатели спермограммы
Всемирная организация здравоохранения установила нормы показателей, которые позволяют расшифровать спермограмму и при необходимости назначить соответствующее лечение.
- Объем спермы считается нормальным при показателе более 1,5 мл.
- В данном объеме должно содержаться не менее 39 миллионов сперматозоидов, в противном случае требуется лечение спермограммы.
- Из общего числа сперматозоидов, согласно нормам, около 15 миллионов должны быть способными к оплодотворению. Часто для естественного зачатия будет достаточным около 550 тысяч. Если же спермограмма показала содержание сперматозоидов ниже установленного, требуется незамедлительное лечение.
- Из них должно присутствовать 58% жизнеспособных, 40% – подвижных, не менее 4% без отклонения в морфологии в этом случае спермограмма считается правильной, а лечение может не требоваться.
- В норме патологии головки, шейки и хвоста не должны превышать 60%.
- Водородный показатель – 7,2-7,8; вязкость спермы – 1-0,5см. Даже незначительное отклонение данных дает плохую спермограмму.
- На разжижение эякулята должно затрачиваться не более часа.
- Присутствие лейкоцитов в сперме считается нормальным, если их количество не превышает 2-10 мл/мл.
- Присутствие антител допускается только в подростковом возрасте. У мужчин среднего возраста их наличие указывает на заболевание и требуется лечение спермограммы.
- Эритроциты также должны отсутствовать в материале. Если в ходе исследования были обнаружены эритроциты, то мужчине требуется повторная спермограмма лечение которой может осуществляться в течение длительного времени.
Возможные отклонения при плохой спермограмме
Для лечения мужского бесплодия в большинстве случаем используется спермограмма. Расшифровка спермограммы – это процесс, который позволяет выявить наличие отклонений, которые влияют на наступление зачатия. Обычно она выполняется в течение суток после сдачи анализа. При небольших отклонениях от нормы, у мужчины нет серьезного повода для беспокойства, так как плохая спермограмма может быть улучшена различными способами. Отклонения в показателях могут быть следующими:
- увеличенное количество клеток с округлой головкой;
- неразжижение спермы;
- изменение консистенции семенной жидкости;
- изменение уровня рН.
Данные отклонения оставляют вероятность наступления беременности на относительно невысоком уровне. Однако существуют более серьезные нарушения спермограммы, которые требуют серьезного лечения. Пациенту следует дополнительно выполнить исследование гормонального фона и обследование на наличие воспалительных заболеваний.
Причины отклонений, отображенных на плохой спермограмме
Неудовлетворительный результат анализа может быть вызван значительно сниженным объемом семенной жидкости. Увеличение объема может быть достигнуто благодаря своевременному лечению спермограммы. Согласно установленным нормам малым объемом считается выделение менее 1,5 миллилитров спермы. В этом случае возникает потребность в ЭКО или инсеминации. Данное нарушение может возникнуть в результате травм яичек, после которых остались рубцы, или воспалительным процессом в яичках. Врач с учетом индивидуальных особенностей выбирает оптимальное для пациента лечение, после которого спермограмма выполняется повторно.
Также причиной бесплодия может быть малая концентрация сперматозоидов, в норме в 1 миллилитре должно содержаться не менее 12 миллионов сперматозоидов. Нормализация гормонального баланса позволяет существенно увеличить их концентрацию. Однако перед приемом препаратов для улучшения спермограммы требуется обследование и консультация у специалиста. Если же причина данного нарушения заключается в образовавшихся после травмы рубцах, то семейной паре рекомендуется воспользоваться вспомогательными репродуктивными технологиями, так как невозможна нормальная спермограмма лечение в данном случае будет неэффективным.
Достаточно распространенной причиной бесплодия является неподвижность сперматозоидов, которая может быть вызвана различными дисбалансами внутреннего и внешнего характера. Спермограмма позволяет выявить данную проблему и начать лечение пациента. В данном случае лечение пациента и исправление спермограммы должно начаться с отказа от вредных привычек, в частности курения. Кроме этого следует исключить возможное действие радиации, вибрации.
Плохая спермограмма при высоком содержании лейкоцитов
Высокое содержание лейкоцитов – лейкоцитоспермия, которых в норме должно присутствовать на 1 мл не более одного миллиона, указывает на воспаление половой системы. В данном случае назначается дополнительное обследование, и лечение спермограммы в этом случае выполняются пациентам повторно. Часто именно вялотекущие заболевания, которые проявляются практически бессимптомно, дают в результате плохую спермограмму.
При лейкоцитоспермии активно вырабатываются простагландины, так как организм пытается побороть инфекцию. Результатом исследования в это период будет плохая по различным показателям спермограмма. Однако при этом фертильная функция подавляется. Кроме этого качество спермы заметно ухудшается при воспалениях в семявыводящих путях. Острые воспалительные процессы могут вызвать непроходимость вследствие рубцевания. В этом случае пациенту делается спермограмма, лечение после которой должно осуществляться в соответствии с поставленным диагнозов.
В этом случае пациент должен понимать, что плохая спермограмма не является приговором. Так как в современной медицине существуют способы ее улучшение. Правильно расшифрованная спермограмма позволяет назначить специалисту правильное лечение, тем самым повысить шансы семейной пары на зачатие ребенка.
Какими способами можно улучшить плохую спермограмму?
Шансы на зачатие и рождение здорового малыша существенно повысятся, если будущий отец:
- полностью откажется от вредных привычек. Даже нечастое их присутствие в жизни мужчины дает неудовлетворительную спермограмму, требующую лечения.
- сделает контакт с токсичными химическими веществами минимальным.
- будет придерживаться умеренных физических нагрузок, которые облегчат лечение спермограммы.
- перестанет часто посещать сауны и бани.
- будет работать с ноутбуком только за столом, а не на коленях.
- исключит из гардероба тесное нижнее белье, которое может быть одной из причин плохой спермограммы.
- будет больше времени проводить в движении, а не в сидячем положении.
- наполнит жизнь положительными эмоциями. Так как стрессы отражаются на качестве спермы, негативным последствием может быть отрицательная спермограмма лечение.
- будет придерживаться правильного питания.
Прием препаратов для улучшения спермограммы
При получении неудовлетворительных результатов специалисты не рекомендуют пациентам производить самостоятельно лечение и улучшение спермограммы. Так как часто препараты для улучшения спермограммы могут иметь побочные действия или не подходить в соответствии с индивидуальными особенностями организма. Положительное воздействие на лечение спермограммы оказывают препараты, содержание различные витамины и минералы. Наиболее популярными на данный момент являются следующие средства: сперматон, спермаплант, спермактин, профертил. Данные препараты для улучшения спермограммы должны использоваться только по назначению специалиста.
Сколько стоит выполнение спермограммы?
Материальная сторона вопроса является немаловажной при проблеме бесплодия. Существуют люди, которые считают, что спермограмма лечение является дорогостоящей процедурой, которую они не могут себе позволить. Однако, как известно, на здоровье не нужно экономить.
Стоимость спермограммы зависит от используемого оборудования и местонахождения пациента. В среднем она может варьироваться от 1500 до 5000 тысяч рублей. Последующая спермограмма, лечение которой производилось на протяжении определенного времени должна выполняться в том же месте, для получения достоверных результатов. Клиника «Центр ЭКО» в Волгограде предоставляет возможность клиентам сделать анализ, на основании которого будет предложено лечение и улучшение спермограммы.
Анализ спермограммы необходим не только мужчине, который состоит в бездетном браке и желает зачать ребенка, но и в иных случаях. Так как зачастую обследование и лечение спермограммы позволяет выявить упомянутые ранее заболевания и патологии.


