Как проявляются боли в поджелудочной железе и что делать?
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
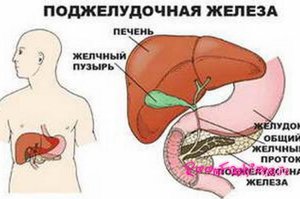
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Препарат, содержащий ферменты поджелудочной железы
Какие ферментные препараты может назначить врач для помощи при боли в поджелудочной железе? При заболеваниях этого органа часто прописывают комбинированные средства, которые содержат панкреатические ферменты (амилазу, протеазу и липазу). Современные препараты — такие как, к примеру, Микразим® — выпускаются в доступной для организма форме. Микразим® — это не таблетки, а капсулы с гранулами ферментов. Каждая капсула покрыта оболочкой, которая защищает ферменты от воздействия желудочного сока. Они растворяются только в кишечнике, где и требуется их помощь. Без этой защиты желудочная кислота нейтрализовала бы большую часть средства. Ферменты препарата действуют очень быстро: уже спустя 30 минут после растворения гранул отмечается их максимальная активность, аналогичная активности ферментов человеческого организма. Под воздействием Микразима® улучшается переваривание и всасывание в организм необходимых питательных веществ. В процессе переваривания ферменты постепенно теряют свою активность и выводятся из желудочно-кишечного тракта.
Противопоказания препарата: индивидуальная непереносимость компонентов, обострение хронического панкреатита и острый панкреатит.
Регистрационный номер препарата Микразим® в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 16 января 2018 года. Лекарственный препарат включен в перечень ЖНВЛП.


Если симптомы нарушения пищеварения наблюдаются регулярно, это может свидетельствовать о дефиците ферментов поджелудочной железы.
В детском возрасте поражения поджелудочной железы чаще связаны с заболеваниями других органов ЖКТ. Их диагностика затруднена, поскольку клиническая картина «маскируется» симптоматологией основного заболевания*.
Белоусов Ю.В. «Панкреатит и панкреатопатия: классификационные характеристики, принципы диагностики и лечения у детей». «Здоровье ребенка», 2012. № 8 (43). С. 129-133.

Нарушение пищеварения — это не самостоятельное заболевание, а комбинация симптомов, характерных для заболеваний органов пищеварения.

Ощущения тяжести и переполнения желудка, боль в животе, тошнота и дискомфорт — все эти симптомы могут свидетельствовать о диспепсии.
Для переваривания порции калорийной пищи (около 150 г) необходимо от 10 000 ЕД активных ферментов*. Именно столько их содержится в одной капсуле Микразим ® ,что позволяет средству способствовать улучшению пищеварения.
*Для переваривания калорийной пищи массой 150 г, исходя из того, что для переваривания 500 г калорийной пищи необходимо как минимум 30 000–35 000 ед липазы. И. Ю. Кучма «Ферментные препараты в лечении заболеваний желудочно-кишечного тракта». «Провизор», 2009, №7.
*При внешнесекреторной недостаточности поджелудочной железы при хроническом панкреатите.


Препарат Микразим ® может использоваться в составе комплексного лечения ряда заболеваний пищеварительной системы, в частности при болезнях, связанных с нарушением работы поджелудочной железы.

Боль в поджелудочной при панкреатите может напоминать боль при остеохондрозе, так как нередко она отдает в спину, и может казаться, что болит именно позвоночник. Однако для остеохондроза, в отличие от панкреатита, не характерна тошнота. Кроме того, при панкреатите боль не усиливается при пальпации позвонков.
Причины боли поджелудочной железы

Нормальное функционирование поджелудочной железы необходимо для полноценной работы всей пищеварительной системы. При развитии различных заболеваний этого органа у пациента появляются боли, локализующиеся в области левого подреберья или живота. Довольно часто больные жалуются, что она отдает в поясницу и носит опоясывающий характер. В этой статье мы рассмотрим, почему болит поджелудочная железа, причины этого симптома, а также основные меры помощи пациенту с патологией этого органа.
Причины появления симптома
Появление неприятных ощущений в животе и левом подреберье или боль в этой области могут быть связаны с различными патологиями. Немало заболеваний поджелудочной железы может привести к появлению таких симптомов. Поэтому всем людям следует знать, в каких случаях необходимо как можно скорее обратиться к врачу, чтобы успеть предотвратить тяжелые осложнения.
Острый панкреатит может развиться вследствие воздействия различных факторов. Возникновению воспалению способствуют следующие причины:
- Нарушение пищеварительных процессов – они могут привести к развитию воспаления в железе в тех случаях, когда в крови повышается концентрация липидов. В результате повышается нагрузка на поджелудочную, которая вынуждена вырабатывать большее количество пищеварительных ферментов. Нерегулярные погрешности в диете, которые сопровождаются употреблением большого количества жирной пищи, не приведут к болезни. Но если пациент постоянно предпочитает есть нездоровую еду, рано или поздно клетки железы истощаются, возникает воспаление, сначала острое, которое затем перейдет в хроническую форму. Кроме переедания, употребления большого количества жирной пищи, привести к панкреатиту может и голодание. Развитие болезни в таком случае связано с недостаточным поступление белка в организм, нарушением процессов синтеза биологически активных веществ.
- Вредные привычки . Особую роль в развитии панкреатита у человека играет чрезмерное употребление алкогольных напитков, однако курение также способствует возникновению воспалительных изменений в железе. Эти факторы также, как и жирная пища, усиливают выработку пищеварительного сока, который со временем начинает разрушать клетки органа. Кроме того, такие привычки приводят к нарушению кровообращения в железе, в результате чего в нее не поступает необходимое количество кислорода, возникает гипоксия. Все это способствует развитию воспалительных явлений.
- Патология желчевыводящей системы и печени . При наличии воспаления этих частях пищеварительной системы нарушается весь процесс переваривания пищи. Когда нарушается отток желчи по протокам, эта жидкость может попасть в панкреатические протоки, оказывая повреждающее действие на их стенки.
- Лекарства – прием некоторых препаратов приводит к усилению образования и выбрасывания пищеварительных соков и ферментов. При длительном употреблении таких лекарств и наличии предрасположенности возможно развитие панкреатита. Установлено, что риск возникновения панкреатита возрастает при приеме некоторых антибиотиков (относящихся к группе сульфаниламидов), мочегонных средств, иммунодепрессантов.
- Иммунные нарушения . Аутоиммунные патологии развиваются, когда в организме человека появляются антитела к собственным клеткам. Тогда иммунитет, цель которого заключается в борьбе с чужеродными агентами, начинает уничтожать ткани различных органов. Такой процесс может поражать и поджелудочную железу – тогда развивается аутоиммунный панкреатит.
- Нарушение кровоснабжения железы из-за различных сосудистых патологий . Если болезнь развивается постепенно, то наиболее вероятно возникновение хронической формы панкреатита с незначительно выраженной клинической картиной (тупая, ноющая боль). При обострении или при острой ишемии органа возникает резко выраженный болевой синдром со всеми дополнительными симптомами, характерными для этой болезни.
- Глистные инвазии , например, аскаридоз. Паразиты, которые находятся в пищеварительном тракте раздражают стенку кишки, вызывают реакцию, напоминающую аллергическую. В некоторых случаях аскариды могут попадать в желчный или панкреатический проток, где со временем развивается воспаление. Постепенно процесс распространяется и на саму железу, что приводит к появлению клиники панкреатита. Стоит только отметить, что такая причина заболевания довольно редка, но тем не менее в некоторых случаях встречается.
- Возрастные особенности – этот фактор нельзя считать основной причиной панкреатитов. Тем не менее, с возрастом у человека нарушается работа всех органов и систем, в том числе и пищеварительной. В совокупности с какой-либо из перечисленных выше причин возрастные особенности могут способствовать развитию воспалительных заболеваний поджелудочной железы.
Кроме всех перечисленных причин болезни, не стоит забывать и о механическом повреждении железы вследствие травмы. Из-за расположения органа он нечасто страдает при ушибах или проникающих ранениях. Обычно при этом повреждаются и другие органы, расположенные поблизости – желудок, печень, селезенка. Пациент при этом находится в тяжелом состоянии, ему требуется неотложная медицинская помощь.
К этой группе причин можно отнести и различные медицинские вмешательства. Например, боли в области поджелудочной железы обязательно возникнут после оперативного вмешательства на этом органе. Возможно повреждение и раздражение протоков при выполнении таких диагностических процедур, как ЭРХПГ. Это эндоскопическая процедура, которая заключается во введении в двенадцатиперстную кишку и желчные протоки зонда и введение контрастного вещества.
Заболевания поджелудочной железы могут возникнуть из-за многих причин. При этом чаще всего у пациента имеется сразу несколько факторов, влияющих на состояние пищеварительной системы. Поэтому проявления панкреатита и других заболеваний этого органа часто не ограничиваются только болью, нередко болезнь сопровождается симптомами нарушения пищеварения. Знание всех особенностей клинической картины, характерной для панкреатита, необходимо для того, чтобы определить причину беспокойства.
Как еще может проявляться патология поджелудочной железы
Главный симптом панкреатита и других болезней поджелудочной железы – это сильная, острая боль в боку или животе, часто имеющая опоясывающий характер. Вместе с этим нередко появляется тошнота и рвота, интенсивность которых увеличивается по мере роста выраженности болевых симптомов. Кроме того, существует ряд проявлений, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе:
- повышение температуры тела;
- диарея, продолжающаяся несколько дней – при этом часто в стул может быть плохо переваренным, включать в себя частицы малоизмененной пищи;
- снижение массы тела за короткий период времени;
- нарушение настроения, сна, работоспособности;
- постоянное ощущение голода, более сильное в утренние часы;
- метеоризм, вздутие живота, провоцируемые приемом пищи;
- позывы к мочеиспусканию, возникающие во время или сразу после еды.
На начальных этапах развития воспалительного процесса пациенты могут не жаловаться на то, что у них колит в боку. Часто болезнь начинается с признаков нарушения пищеварения (тошноты, диареи), которые больные пытаются вылечить самостоятельно. Особенно характерно появление рвоты в утренние часы, во время еды. Это связано с возникновением спазма желудка, который исчезает только после опорожнения его полости.
В зависимости от тяжести заболевания рвотные массы могут быть кислыми или горькими. Если панкреатит несвязан со значительным воспалением поджелудочной железы, пациент может самостоятельно пережить обострение заболевания. Тогда он не обращается к врачу, но повышается риск перехода патологического процесса в хронический. Этот вариант опасен тем, что велика вероятность того, что болезнь зайдет слишком далеко, и будет непросто добиться стойкой ремиссии.
В некоторых случаях болевой синдром отсутствует или слабо выражен. Определить наличие заболевания тогда можно по появлению чувства распирания в левом подреберье. Оно возникает при увеличении больной железы из-за отека и застоя панкреатического сока.
Патологии поджелудочной железы в большинстве случаев можно определить только по клинической картине. Практически нет сомнений в диагнозе, если у пациента заболело под левым ребром, особенно когда боль распространяется на поясницу. Подтвердить нарушение работы пищеварительной системы можно по наличию рвоты и диареи.
Как определить, что болит именно поджелудочная железа
Острая боль в области живота или в боку может быть связана не только с заболеваниями этого органа. Многие другие патологии пищеварительной системы проявляют себя похожим образом. Например, на боль часто жалуются пациенты:
- с острым аппендицитом;
- осложнением язвенной болезни – прободением стенки желудка или двенадцатиперстной кишки;
- приступом острого холецистита.
Вместе с заболеваниями пищеварительного тракта подобная симптоматика может возникать и при болезнях других органов – остеохондрозе позвоночника, обострении пиелонефрита, почечной колике из-за наличия камня в мочевыводящих путях.
По клиническим проявлениям определить точную причину боли удается далеко не всегда. Даже опытным врачам нередко необходимо прибегать к выполнению различных диагностических процедур и лабораторных исследований. При заболеваниях поджелудочной железы важно провести биохимический анализ крови, который при панкреатите покажет повышение уровня амилазы.
Отличить боль при остеохондрозе от панкреатогенной можно и в домашних условиях. Для этого следует ощупать позвоночник на всем его протяжении. Если симптом связан с поражением этой части скелета, будет отмечать локальная болезненность на определенном отрезке.
Лечение
Так как среди причин боли поджелудочной железы наибольшее значение играют воспалительные процессы, лечение должно начинаться как можно раньше. Связано это с тем, что панкреатические ферменты могут повредить не только экзокринную часть органа, которая отвечает за выработку пищеварительных соков, но и эндокринную, которая продуцирует инсулин. Поэтому длительное заболевание панкреатитом может стать причиной развития вторичного диабета, который вылечить невозможно.
После уточнения причины появления симптомов врач назначает медикаментозную терапию. Кроме того, в лечении панкреатита важнейшую роль играет диета. В первые дни обострения противопоказано употреблять любую пищу. Это связано с необходимостью снизить нагрузку на больной орган. Вместо еды, пациентам показано пить много щелочной жидкости. Для уменьшения болевого синдрома больным прикладывают пузырь со льдом к животу, вводят обезболивающие средства.
Не рекомендуется принимать препараты самостоятельно без назначения доктора. Это связано с тем, что многие лекарства при панкреатите могут только усугубить ситуацию. Допускается для снижения выраженности боли выпить спазмолитик, например, Папаверин.
В некоторых случаях приходится прибегать к хирургическому лечению панкреатита. Прежде всего это касается тяжелых форм острого заболевания. Когда из-за действия панкреатических ферментов развивается панкреонекроз, консервативная терапия, основанная только на использовании лекарств, не будет эффективной.
Зная, от чего может болеть поджелудочная железа, можно вовремя предотвратить развитие осложнений и переход патологического процесса в хронический. Стоит помнить, что повреждение тканей органа ферментами часто оказывается необратимым. Поэтому профилактика и раннее начало лечения играют важнейшую роль в сохранении здоровья пищеварительной системы у пациентов с панкреатитом.
Почему болит поджелудочная железа: причины, симптомы, лечение
Поджелудочная железа выполняет важную роль в организме. Прежде, чем пища попадет в кишечник и начнет усваиваться там, на нее оказывается воздействие панкреатического сока, вырабатываемого поджелудочной железой. Этот сок расщепляет пищу на мелкие частички, что значительно облегчает работу кишечника. Если функция поджелудочной железы нарушается, то происходит сбой во всем желудочно-кишечном тракте.
Причины болей в поджелудочной железе

Поджелудочная железа вызывает сильные боли
Боли в поджелудочной железе обычно имеют опоясывающий характер. Начинаются они в левой верхней части живота и распространяют на грудь и спину. Рассмотрим основные причины, почему болит поджелудочная железа. Самая распространенная причина – острый панкреатит, или другими словами, воспаление поджелудочной железы. При этом заболевании поджелудочная железа буквально переваривает саму себя, что и приводит в приступам боли. Панкреатит может возникать по самым различным причинам, однако часто причину определить невозможно:
- Неправильное питание. Частое употребление жирной, острой и жареной пищи может явиться причиной как единичного приступа боли, так и острого панкреатита. Жирная пища плохо усваивается и приводит к нарушению оттока панкреатического сока и изменению его состава. Это может спровоцировать боль, тошноту.
- Травмы поджелудочной железы. Такие повреждения могут возникнуть вследствие ножевого или огнестрельного ранения, сильного удара в область живота, сотрясения при автомобильной аварии, иногда в случае падения с высоты. Травмы могут возникнуть также при операции по удалению язвы желудка.
- Злоупотребление алкоголем. Как известно, алкогольные напитки негативно влияют на многие органы, и поджелудочная железа не исключение. Как и жирная, жареная пища, алкоголь нарушает отток панкреатического сока, что может привести к панкреатиту.
- Прием некоторых препаратов. Отдельные лекарства, такие как иммунодепрессанты, антибиотики и кортикостероиды, негативно сказываются на работе поджелудочной железы. В этих случаях поправить здоровье можно, отказавшись от препаратов и соблюдая диету.
- Недоедание. Как и переедание, недоедание приводит ко многим проблемам. Имеется в виду не просто голодание, а регулярное отсутствие в рационе белковой пищи. Это неизменно приводит к панкреатиту.
- Камни в желчных путях. Камень, продвигаясь по желчным путям, нарушает отток панкреатического сока и вызывает отек поджелудочной железы, что приводит к боли, тошноте, рвоте, головокружению.
- Заболевания желудочно-кишечного тракта. Иногда боли, вызванные приступом панкреатита, являются следствием других заболеваний ЖКТ.
Первая помощь и лечение
Причин болей может быть несколько
Лечение может назначить только врач. Лечить самого себя, не зная точного диагноза, опасно. Сильную боль в животе никогда не нужно терпеть и заглушать обезболивающими таблетками. Даже если вы снимите приступ, обследоваться необходимо. Поэтому, если у вас появились боли в животе, необходимо обратиться к гастроэнтерологу, а при острых «скрючивающих» болях незамедлительно вызывайте скорую помощь. Однако пока скорая в пути, вы можете облегчить свое положение.
Спазмолитики помогут снять спазм сфинктера желчного протока, что обеспечит отток панкреатического сока в просвет кишки. Лучше отдать предпочтение не таблеткам, а внутримышечным инъекциям. Они подействуют быстрее и эффективнее. Конечно, уколы должен делать знающий человек: член семьи, соседка- медсестра и т.д. Колоть самого себя без определенных умений и в положении «эмбриона» нежелательно. Можно приложить холод к животу. Но это должен быть не ледяной холод типа замороженного мяса, а грелка с холодной водой или лед, завернутый в пакет и полотенце. Это не столько облегчит боль, сколько поможет снять отек.
Обильное питье при остром панкреатите необходимо. Пить нужно не менее 2 л воды в день. Но именно воды и лучше минеральной без газа. Горячее и сладкое питье, как при простуде, не даст ожидаемого эффекта. Во время сильного приступа желательно отказаться от еды на сутки или перейти на жидкую пищу. После тщательного осмотра врач назначит лечение. В сложных случаях необходима госпитализация и операция по частичному или полному удалению поджелудочной железы. Если боль вызвана желчным камнем, возможна операция по его удалению.
Лечение острого панкреатита проходит исключительно в стационаре под наблюдением врача. Первым делом необходимо снять болевой синдром при помощи обезболивающих средств (наркотических и ненаркотических). Часто обезболивающие сочетают с препаратами, уменьшающими выработку желудочного сока, чтобы замедлить разрушение фермента поджелудочной железы (Омепразол, Пантопразол). Если панкреатит носит хронический характер, врач может прописать ферменты, чтобы облегчить работу поджелудочной железы (Панкреатин, Креон, Фестал).
Болеутоляющим эффектом обладает и физиотерапия. Электрофорез с новокаином могут назначить в период, когда обострение уже идет на спад. Незаменимым элементом лечения является щадящая диета, позволяющая поджелудочной железе восстановиться. Из рациона необходимо исключить жирное мясо, свежую выпечку, копчености, наваристые бульоны, фастфуд, газированные напитки, крепкий чай и кофе.
Профилактика заболеваний поджелудочной железы
Операция на поджелудочной железе
Чтобы избежать проблем с поджелудочной железой, необходимо следить за своим питанием и избавляться от вредных привычек. В современной мире, где ежедневно приходится сталкиваться со стрессами, есть сухомятку по дороге на работу, поджелудочная страдает очень часто. Если соблюдать некоторые правила, можно значительно облегчить работу этого важного органа.
- Сократить потребление алкоголя. Немногие в наше время полностью отказываются от алкоголя. Однако можно пить правильно, как говорится в народе. Заедать алкоголь жирной копченой колбасой или салом категорически нельзя. Несколько стопок крепкого, но качественного алкоголя принесут меньше вреда, чем 2 литра самого светлого пива.
- Правильно питаться. Если вам не под силу всю жизнь есть паровые котлеты и каши, то этого и не потребуется. Достаточно лишь соблюдать меру в употреблении сладкого и мучного, не запивать жирный шашлык холодным пивом, не есть на голодный желудок шоколадки, чипсы и прочий фастфуд, заменить газировки не менее вкусными морсами и компотами.
- Внимательно относиться к лекарствам. Принимать таблетки без назначения врача опасно, особенно антибиотики как только появились первые признаки простуды. Поэтому у любителей самолечения проблемы со здоровьем только растут в геометрической прогрессии.
- Не запускать проблемы с ЖКТ. Как известно, к заболеваниям поджелудочной железы могут привести болезни других органов: желудка, печени, желчного пузыря, сосудов. Важно вовремя обращаться к врачу, чтобы пролечить все фоновые заболевания, приводящие к панкреатиту.
- Отказаться от курения. Это довольно трудная для исполнения, но очень важная мера профилактики. Курение само по себе способно вызвать панкреатит и опухоль поджелудочной железы, к тому же никотин усиливает негативное воздействие алкоголя на организм.
- Соблюдать режим питья и питания. Помимо употребления полезных продуктов, правильное питание состоит в дробном приеме пищи небольшими порциями 4-5 раз в день. А вот есть на ночь очень не рекомендуется. Пить нужно не меньше 2 литров воды в день. В этот объем не входят прочие жидкости – чай, кофе, супы, жидкие кисломолочные продукты, соки.
Народная медицина рекомендует такой рецепт для поддержания работы поджелудочной железы: петрушку, лимон с кожурой и чеснок пропустить через мясорубку, подержать в холодильнике в течение недели и принимать перед едой по половине столовой ложки.
Возможные последствия
Если долгое время игнорировать сигналы организма, это может привести к самым неблагоприятным последствиям.
Операция. Запущенная форма панкреатита и рак поджелудочной железы требуют хирургического вмешательства. Полное удаление железы также имеет свои негативные последствия помимо болевого синдрома. Это и сахарный диабет, о котором мы еще скажет отдельно, и диарея, и повышенное газообразование. При раке удаляться может не только поджелудочная, но и часть желудка.
- Сахарный диабет. При панкреатите нарушается выработка инсулина в крови, что в результате может привести к такому опасному заболеванию, как сахарный диабет.
- Абсцесс поджелудочной железы. Абсцесс обычно возникает при тяжелой форме панкреатита, сопряженного с употреблением алкоголя. Это заболевание представляется собой нагноение отмерших тканей поджелудочной железы. При этом возникают сильные боли в животе, повышение температуры, снижение аппетита, при пальпации обнаруживается опухолевое образование в животе.
- Панкреонекроз. Это очень серьезное заболевание, наступающее вследствие острого панкреатита, в результате которого начинают отмирать клетки тканей поджелудочной железы. Это сопровождается сильной болью в животе, может открыться внутрибрюшное кровотечение. Пациентам, страдающим панкреонекрозом, приходится проходить через множество неприятных процедур: диализ, операции, спинные катетеры, дренажные трубки. Лечение довольно долгое и болезненное.
- Летальный исход. Самое страшное последствие из всех возможных. Смерть может наступить в результате рака или панкреонекроза. Рак поджелудочной железы встречается довольно редко и обычно у мужчин. Поскольку он часто обнаруживается уже на последней стадии, процент смертности довольно высок.
- Тромбоз вен. Панкреатит может привести к хроническому тромбозу селезеночной вены. В результате происходит увеличение селезенки, наблюдается рвота с кровью, боли. Иммунитет организма также страдает, больной становится мишенью для вирусных инфекций.
- Холестаз. Одним из осложнений хронического панкреатита является холестаз – заболевание, связанное с нарушением поступления желчи в двенадцатиперстную кишку, другими словами, это застой желчи в печени. У больного желтеют кожные покровы, появляется кожный зуд, обесцвечивается кал.
Очень часто негативные последствия становятся результатом самолечения, когда затягивается время настоящей помощи. Чтобы этого не случилось, важно при появлении болевого синдрома как можно быстрее обращаться к специалистам.
Почему поджелудочная железа дает сбои в работе, расскажет видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Если болит поджелудочная железа симптомы и лечение
Симптомы и лечение, а также причины воспаления и особенности питания
Когда болит поджелудочная железа, какие симптомы сопровождают ее воспаление? Прежде, чем ответить на этот вопрос, нужно понять, а с чего, собственно, начался панкреатит. Какие причины приводят к тому, что в поджелудочной образуется воспалительный процесс. Вас ждет подробная симптоматика заболевания, разновидности болевых ощущений, особенности течения панкреатической болезни. Симптомы, когда болит поджелудочная железа , можно спутать с иными проявлениями дисфункции системы пищеварения, поэтому диагностикой должен заниматься квалифицированны й специалист. В статье вы также найдете ответы на волнующие вопросы о питании, периоде реабилитации, методах лечения и т.д.

Симптомы острого панкреатита самого частого заболевания поджелудочной железы у человека
Боли в поджелудочной железе: причины воспаления
Поджелудочная железа принимает участие в переваривании жирной, белковой и углеводистой еды. Среди ее функций также регуляция углеводного обмена, который осуществляется панкреатическими островками, выделяющими глюкагон и инсулин в кровь.
Медики насчитывают немало факторов, оказывающих негативное влияние на состояние этого важнейшего органа. Так, причины боли поджелудочной железы , могут заключаться в:
Частом употреблении алкоголя.
Наследственной предрасположенно сти.
Осложнении желчнокаменной болезни.
Отравлении и интоксикации организма.
Вирусных и инфекционных заболеваниях.
Паразитических и грибковых поражениях.
Осложнениях после хирургических манипуляций и др.
Больная поджелудочная железа , симптомы которой можно спутать с другими заболеваниями пищеварительной системы, требует контроля со стороны гастроэнтеролога .
Симптомы больной поджелудочной железы: как понять, что именно болит?
Болит живот – с таким недомоганием зачастую обращается пациент ко врачу, не понимая, что именно его беспокоит. Определить источник боли – значит сделать первый шаг на пути к снятию болевого синдрома и последующему выздоровлению. Мы рекомендуем непременно направляться к доктору для достоверной диагностики и постановки диагноза.
В домашних условиях узнать, где именно произошел сбой, можно по характеру и локализации боли. Симптомы больной поджелудочной , печени, кишечника и пр.:
Проблемы в работе печени проявляются ноющие, боль отдает справа вверху живота.
При нарушениях желчного пузыря болевые ощущения острые, которые от верха могут распространиться на спину и даже под лопатку.
Отличительной чертой панкреатической боли является острый режущий характер в районе спины, слева, справа и посередине живота. Если беспокоит поджелудочная железа, верные симптомы – то, что особенно плохо становится лежа, полегче – сидя, наклонившись вперед.
Разрыву селезенки свойственна чувствительность и боль слева вверху живота, а также синюшность вокруг пупка.
О нарушениях в работе кишечника вы узнаете от болевых ощущений, локализующихся в любой области брюшной полости ввиду своего строения, а также поноса/запора, кровяных выделениях или слизи в кале.
Боль в желудке сосредотачиваетс я слева вверху, имеет ноющий характер, сопровождается рвотой и тошнотой.
Воспаленный аппендицит проявляется острой болью в нижней правой части живота, а также вокруг пупка.
Какие симптомы, когда болит поджелудочная указывают на острое воспаление, а какие говорят о хроническом панкреатите?
Симптомы дисфункции поджелудочной железы: как болит при остром панкреатите
Панкреатит имеет две основных разновидности: острый и хронический. Острый панкреатит – это стремительно развивающееся воспаление органа, вызванное самопоглощением железы ферментами. Своевременное обращение к специалисту – верный шанс на выздоровление. В противном случае вас ожидают серьезные осложнения или даже летальный исход.
Когда болит поджелудочная, какие симптомы говорят об остром воспалении:
Рвота и тошнота.
Резкая боль, которая из живота начинает при движении отдавать в спину.
В отличии от хронической формы, точная причина острой разновидности может остаться неизвестной. Пациент проходит лечение под наблюдением в больнице. В зависимости от тяжести поражения, подбирается индивидуальная терапия и составляется рацион. Единичный приступ может не иметь серьезных последствий, тогда как при повторном – привести к диабету или другим заболеваниям.
Симптомы, когда болит поджелудочная железа, по данным статистики в 7% случаев могут не проявиться болью и остаться незамеченными – это так называемый латентный панкреатит, сопровождаемый маслянистым калом, потерей веса, общей вялостью и пр.
Как болит поджелудочная: симптомы хронического панкреатита
Хронический панкреатит – прогрессирующий воспалительный процесс, в ходе которого улучшения и стабилизация сменяются острыми приступами. Боль – один из первых признаков нарушения функции поджелудочной железы. При хроническом течении болезни она может локализоваться в любом отделе органа: головке, теле или хвосте – в зависимости от того, где именно располагается очаг.
Если беспокоит поджелудочная железа, симптомы выглядят следующим образом:
Воспаление головки железы отдает в правое подреберье.
Тело поджелудочной посылает болевой сигнал в подложечную область;
Когда воспалительный процесс сосредоточен в хвосте органа, болит, в первую очередь, левое подреберье.
Если воспаление охватило весь орган, боли могут носить опоясывающий характер, случаются прострелы в спину, грудь, под левую лопатку.
Нередко боль может проявиться стреляющими ощущениями в пах, копчик, бедро или промежность.
Затрудняет диагностику и тот факт, что помимо вариантов локализации разнится и характер болей: от легкого ноющего до сильнейшего режущего. Они могут держаться постоянно или накатывать волнами.
Как правило, после приема пищи больная поджелудочная демонстрирует симптомы . Обычно минут через 15, хотя в ряде случаев и через полчаса, начинаются спазмы. Недомогание вызывают и физические нагрузки из-за растяжения капсулы поджелудочной. Чтобы заглушить боль, сидеть нужно немного наклонившись вперед.
Симптомы, когда болит поджелудочная железа , не ограничиваются болевыми приступами. Сюда относятся также метеоризм, потеря аппетита, снижение веса, слабость, запоры, диарея, поносы. Проявиться могут и признаки эндокринного заболевания: постоянная сухость во рту, невосприимчивост ь сахара, жажда.
Поджелудочная железа: боли от неправильного питания
Рацион для больных панкреатитом подбирается индивидуально. Врач составляет сбалансированное меню, которое отвечает всем требованиям: нормы белков, жиров и углеводов, суточная калорийность, индивидуальная непереносимость тех или иных продуктов.
Как проявляет себя поджелудочная железа, когда болит , вам уже известно. А знаете ли вы, что от несоблюдения режима питания, состояние мгновенно ухудшается? Любое послабление в диете может послужить толчком для нового витка воспаления и привести к тяжелым осложнениям.
Мясо, рыба и птица должны быть непременно нежирных сортов.
Овощи, фрукты и ягоды очищаются от кожуры, вымачиваются, тушатся или варятся.
В обязательном порядке исключаются копчености, соленья, все острое, жирное и жареное, пряности, специи и сдоба.
Из напитков разрешены чаи, компоты, отвары, морсы домашнего приготовления.
Кисломолочные товары магазинного происхождения употребляются с максимально свежим сроком годности и минимальным процентом жирности. Молоко в неразбавленном виде – под запретом, как и яйца.
В течение дня пища принимается пять или шесть раз небольшими порциями с интервалом в среднем в три часа.
Важнейшую роль играет понимание, как болит поджелудочная железа. Симптомы у женщин в целом идентичны с мужской симптоматикой. Однако представительниц ы прекрасного пола – в группе риска и болеют панкреатитом в разы чаще. По медицинским наблюдениям, женщины более ответственно относятся к собственному здоровью и скорее подмечают неладное. Но ответственное отношения все ровно не уберегает их от воспалений железы.
Симптомы поджелудочной боли: как от них избавиться?
Если болит поджелудочная, вышеописанные симптомы – верные сигналы обращения ко врачу. Поле обследования и сдачи анализов начинается лечение.
Холод, голод и покой – три составляющие выздоровления после перенесенного острого приступа. В первые сутки показаны строгий постельный режим и полный отказ от еды. Допустимо пить до 6 стаканов в сутки травяных отваров и настоев. На болевую зону прикладывается лед. В тяжелых ситуациях назначаются обезболивающие препараты.
Медикаментозное воздействие проводится комплексно в больничных условиях. Клиническая картина, результаты мочи и крови ложатся в концепцию лечения, которое включает:
Из-за чего болит поджелудочная железа
Поджелудочная железа – важная часть пищеварительной системы организма человека. Она помогает расщеплять углеводы, белки и жиры, благодаря выработке инсулина и гликогена, а так же принимает непосредственное участие в регулировке переваривания и расщепления пищи. Если происходит сбой в работе поджелудочной железы, страдает весь желудочно-кишечный тракт. Организм предупреждает, что железа не справляется с нагрузками. Боли в области поджелудочной железы могут говорить о целом ряде патологий. Следует вовремя выявить причины болей и начать лечение заболеваний поджелудочной железы, чтобы предотвратить серьезные последствия.
Симптоматика болей поджелудочной железы
Поджелудочная железа – неотъемлемая часть других органов ЖКТ. Если происходят боли, это может привести к проблемам со здоровьем во всем организме. Существует несколько разновидностей болей в зависимости от разных заболеваний поджелудочной железы:
При панкреатите возникает резкая боль, отдающая в спину и грудину. Болит под лопаткой с левой стороны. Человек не всегда может вынести болевые ощущения, возможна потеря сознания от болевого шока. В горизонтальном положении тела или после еды боль при болезни поджелудочной железы усиливается. Если панкреатит перешел в хроническую стадию, появляются резкие покалывания, боль и тяжесть в желудке, причины? Если запустить лечение, возможен летальный исход. Нередки заболевания кисты и рака поджелудочной железы.
Так же можно выделить несколько ярко выраженных симптомов при заболеваниях поджелудочной железы:
 Боли в правом и левом подреберье
Боли в правом и левом подреберье
- Боли воспалительного характера. При воспалении возникает боль не только в области железы, но и во всем верхнем участке тела. Боль опоясывает и сковывает;
- Тошнота, рвота. Характерный признак заболевания железы. После рвоты горький вкус во рту;
- Поднятие температуры;
- При горизонтальном положении острые боли.
- После приема пищи боль, тошнота со спазмом в желудке;
- В хронической стадии – нарушение дыхания, тяжесть и давление на ребра;
- Вздутие живота, нарушение пищеварения, диарея.
Почему болит поджелудочная железа
Если человек ощущает хотя бы некоторые из симптомов при воспалении поджелудочной железы описанных выше, следует незамедлительно обратится к врачу.
 Причина болей в поджелудочной железе может быть банальное переедание
Причина болей в поджелудочной железе может быть банальное переедание
Почему болит поджелудочная железа? Существует ряд причин:
- Неправильное питание. При регулярном употреблении жирной, жареной, острой, копченой пищи, фаст-футов, майонеза, газировки нарушается работа поджелудочной железы;
- Вредные привычки. Курение и употребление алкоголя наносят непоправимый вред организму человека. Страдает и поджелудочная железа;
- Нарушение обмена веществ;
- Различные патологии. Причины: появление глистов, камни, воспалительные процессы;
- Прием гормональных средств, антибиотиков;
- Гормональные и возрастные перемены;
- Рак поджелудочной железы;
- Кисты;
- Острый панкреатит;
- Сахарный диабет. Нарушается выработка инсулина в крови;
- Жировой некроз.
Стоит особое внимание уделить болезни – панкреатит. Причины возникновения заболевания могут быть все, что описаны выше. Однако часто точную причину определить не удается. Чаще всего панкреатит появляется из-за:
- Частого употребления жирной пищи, которая не усваивается организмом. И нарушает отток панкреатического сока, меняет его состав;
- Травмы железы. Если человек получил ранение, ударился животом, упал с высоты, перенес операцию и т.д. – это может стать причиной появления болезни;
- Алкоголизм, чрезмерное употребление алкоголя. Пьющие люди нередко сталкиваются с панкреатитом.
- Отказ от белковой пищи, частые голодания, вегетарианство;
- Заболевание ЖКТ.
Панкреатит в зависимости от болей может говорить о воспалении разных частей железы:
 Воспалительный процесс в поджелудочной железе
Воспалительный процесс в поджелудочной железе
- Воспалительный процесс в головке поджелудочной железы. Возникает при боли в правой стороне ребер;
- Воспаление хвоста железы. Возникает при боли в левой части ребер;
- Воспаления тела железы. Боль в эпигастрии.
- Воспаление всей железы. Боль в области спиты и живота, сковывающая.
Панкреатит – очень серьезное заболевание, требующее незамедлительного лечения у врача, а возможно и госпитализации. Оно приводит к отмиранию клеток железы, может открыться внутреннее кровотечение. Возможет летальный исход. Так же болезнь может привести к тромбозу вен, страдает иммунитет. Так же при несвоевременном выявлении диагноза панкреатит может осложниться холестазом – застой желчи в печени. Главное помнить, что выявить причины и назначить лечение может только специалист.
Лечение и первая помощь при болях в поджелудочной железе и профилактика заболевания
Лечение печени и поджелудочной железы народными средствами назначает строго врач-гастроэнтеролог. Не нужно заниматься самодеятельностью или пить пачками болеутоляющие лекарства. Если боль носит нестерпимый характер, следует незамедлительно вызывать скорую помощь.
 При остром воспалении,необходимо на время отказаться от пищи
При остром воспалении,необходимо на время отказаться от пищи
Заглушить ненадолго боль помогут:
- Спазмолитики смогут временно убрать боль, но затягивать нельзя, необходимо наблюдение медиков;
- В больнице могут сделать обезболивающее внутримышечно;
- Так же снизить боль поможет холодный компресс;
- Обильное питье, не меньше двух литров в день;
- Отказ от еды, переход на теплый бульон;
- Госпитализация.
Медикаментозное лечение назначает врач. Первым делом обычно снимают боль, чтобы снизить выработку желудочного сока. Чтобы уменьшить разрушение фермента железы, назначают: Пантопразол или Омепразол. Для облегчения работы железы могут назначить: Панкреатин, Фестал. При госпитализации назначают физиотерапевтические процедуры. Назначают лекарства для нейтрализации соляной кислоты в желудке. Вводят специальную диету. При остром течении заболевания могут провести операцию.
 Отказываемся от вредных привычек
Отказываемся от вредных привычек
Профилактика заболеваний:
- Следить за питанием, диеты;
- Избавление от вредных привычек;
- Не баловаться лекарствами без надобности;
- Вовремя лечить гастрит и другие заболевания ЖКТ;
- Питаться 5 раз в день, пить 2 литра воды;
- Ежедневно пить народное лекарство: петрушка, лимон с кожурой, чеснок перемолоть и выпивать по 1 столовой ложке.
Человек своими руками губит собственное здоровье. При здоровом образе жизни боли в поджелудочной железе, симптомы можно избежать. Здоровья Вам!
Симптомы заболеваний поджелудочной железы
Заболевания поджелудочной железы, ее дисфункции и патологии оказывают выраженное влияние на самочувствие и общее здоровье человека. Основные функции поджелудочной железы – продукция пищеварительных ферментов и выработка инсулина, гормона, регулирующего энергетический обмен глюкозы в тканях.
Заболевания поджелудочной железы подразделяются на последствия нарушений развития, повреждений, воспалительных процессов и злокачественных поражений органа. Какие симптомы заболевания поджелудочной железы? Клиническая картина зависит от причины болезни или патологии и стадии: острой или хронической, а также от индивидуальных особенностей больного. При болезнях поджелудочной железы симптомы могут также различаться в зависимости от возраста пациента и скорости обменных процессов, но не коррелируют с полом: признаки заболевания поджелудочной железы у женщин и симптомы заболевания поджелудочной железы у мужчин аналогичны.
При самостоятельной предварительной диагностики наличия признаков болезней и деструктивных процессов железы необходимо помнить, что некоторые воспалительные процессы и дисфункции имеют достаточно похожую симптоматику, и определить заболевание возможно только при помощи лабораторных и инструментальных методов обследования.
Поджелудочная железа: симптомы заболевания воспалительной этиологии
Неинфекционные воспалительные процессы в тканях поджелудочной железы являются наиболее распространенной причиной возникновения дисфункций и патологий этого органа. Большинство процессов воспалительного характера выражаются клинической картиной панкреатита, сопровождающегося отеком, распадом и отмиранием тканей железы.
Длительные воспалительные процессы приводят к замещению железистой ткани соединительной, нарушениям анатомической структуры и функций поджелудочной железы.
Первичный воспалительный процесс неинфекционного характера может осложняться наслоением бактериальных инфекций, образованием кист, воспалением области брюшины, внутренними кровотечениями и иными осложнениями заболевания. В зависимости от симптоматики и клинической картины выделяют острый и хронический виды панкреатита.
Острый панкреатит
Наиболее частая причина развития острого панкреатита – осложнение желчекаменной болезни при нарушении диеты, избытке жирной пищи, алкоголя. Средний возраст возникновения первого эпизода острого панкреатита – 40-50 лет.
Среди разновидностей заболевания выделяют:
- острую интерсцитиальную (отечную) форму панкреатита;
- острую геморрагическую форму;
- острую гнойную форму панкреатита;
- острый панкреонекроз с тотальным или частичным отмиранием тканей.
При проявлении симптоматики панкреатита на фоне холецистита диагностируют холецистопанкреатит. Острый панкреатит может проявляться разнообразно и не иметь выраженной, однородной клинической картины, что затрудняет постановку диагноза.

Боль как симптом острого панкреатита
Острая форма заболевания всегда сопровождается болевыми ощущениями. В зависимости от отечной или некротической разновидности, а также от вовлечения в воспалительный процесс органов и тканей брюшины боль может быть острой, тупой, тянущей, режущей и т. п.
Отечная форма панкреатита вызывает болевые ощущения вследствие сдавливания отечными тканями нервных окончаний, растяжения капсулы органа и блокирования протоков.
Некротизация тканей при панкреонекрозе может вызывать настолько выраженную боль, что провоцирует угрожающее жизни состояние – болевой шок.
Локализуются болевые ощущения в эпигастральной области, могут распространяться по всему животу и в большинстве случаев иррадиируют в позвоночник, что обусловлено расположением поджелудочной железы и спецификой ее иннервации. В редких случаях требуется дифференциальная диагностика от проявлений инфаркта миокарда и стенокардии, так как болевые ощущения могут возникать за грудиной, в области сердца, и иррадиировать в район ключицы.
Боль при остром панкреатите не коррелирует с приемом пищи, являясь выражением воспалительного процесса и нарастающих патологических изменений. Болевые ощущения являются длительными или постоянными, уменьшаясь при приеме обезболивающих и противовоспалительных препаратов.
Диспепсия при панкреатите
Диспепсическая симптоматика острого панкреатита выражается в тошноте, рвоте после еды с включениями непереваренной пищи, нарушениями дефекации: запорами, поносами или их чередованием. Диспепсические явления часто возникают на начальной стадии панкреатита как следствие нарушения диеты. Наиболее частыми «провокаторами» считаются жирные виды пищи, алкоголь, грибы, мед, томаты и их продукты обработки. Некоторые медикаменты также способны провоцировать начало заболевания, в числе лекарственных средств – препараты групп антибиотиков, сульфаниламидов, нитрофуранов, цитостатиков и т. д.
Особенности тошноты и рвоты как признаков острого панкреатита
В абсолютном большинстве случаев при панкреатите рвоте предшествует ощущение тошноты, возникающее вследствие раздражения так называемого блуждающего нерва. 8 из 10 приступов тошноты заканчиваются выбросом рвотных масс, не приносящим облегчения больному.
Рвота при панкреатите – признак интоксикации организма. На первом этапе рвотные массы состоят из содержимого желудка, при дальнейшем развитии заболевания отмечаются включения желчи, что говорит о забросе с желудок содержимого двенадцатиперстной кишки. Объем масс и частота приступов зависят от стадии заболевания и могут быть достаточно значительными, выраженными, мучительными, приводящими к гипоосмотической дегидратации организма.
Дегидратация: степени выраженности обезвоживания
Дегидратация при отсутствии своевременной терапии развивается от начальной стадии до угрожающей летальным исходом. На первом этапе при потере менее 3% массы тела из-за вывода жидкости больные ощущают слабую жажду, частота дыхания несколько повышена.
На втором этапе при потере от 3 до 9% массы тела отмечается выраженное ощущение жажды, сухость слизистых поверхностей, симптомы потери влаги кожными покровами: собранная в складку кожа не расправляется сразу, тургор понижен. Отмечается ускорение сердечных сокращений, снижается объем выделяемой мочи, ее цвет становится темнее.
Третий этап сопровождается неврологическими проявлениями (спутанностью сознания, замедленностью реакции, сонливостью, нарушениями речи), понижением кровяного давления, нарушениями ритма сердцебиения вследствие электролитного дисбаланса, ацидозом. Данная стадия может приводить к гиповолемическому шоку, развитию полиорганной недостаточности и прекращению жизнедеятельности.
Функциональные расстройства кишечника
Нарушение продуцирования панкреатических ферментов для пищеварительного процесса и снижение выделения желчных кислот приводят к повышенному газообразованию, вздутию живота, метеоризму на начальной стадии воспалительного процесса в поджелудочной железе. Ферментная и желчная недостаточность вызывают также длительные запоры, отсутствие стула или затруднения процесса дефекации в течение нескольких дней. Далее отсутствие стула сменяется расстройством кишечника с калом жидкой консистенции. Такие периоды задержки каловых масс и разжижения характерны для панкреатитов.
Кожные проявления симптоматики нарушения деятельности поджелудочной железы
Воспаленная поджелудочная железа из-за отечности органа оказывает давление на окружающие органы, чаще всего препятствуя оттоку желчи, что проявляется бледностью или желтушностью кожных покровов.
При выраженных нарушениях дыхания, кислородной недостаточности отмечается синюшность носогубного треугольника, ногтей на руках и ногах. Пятна синюшного цвета также могут проявляться на животе в районе пупка или по бокам.
Другие симптомы
Отмечается также повышенное слюноотделение, тахикардия, ряд симптомов, позволяющий диагностировать панкреатит при пальпации, как-то:
- болезненность при пальпации угла между ребрами и позвоночником в левой части;
- боль при нажатии в 2 см под пупочной ямкой в направлении внутрь и вверх;
- усиление болевых ощущений после нажатия на живот, в момент отвода рук.
Лабораторные исследования и показания при остром воспалительном процессе поджелудочной железы
Основную диагностическую ценность имеют показатели формулы крови. Характерными для острой формы панкреатита изменениями показателей являются лейкоцитоз как признак воспалительного процесса и рост уровня амилазы.
Норма содержания амилазы в сыворотке крови составляет 65 единиц, при повышении референтного показателя в два раза рассматривают острый панкреатит как вероятный диагноз. Критической концентрацией амилазы считается 1000 единиц, данное состояние расценивается как угрожающее жизни и требует неотложной хирургической помощи.
Несмотря на высокую диагностическую ценность показателей амилазы ее соответствие норме не является точным маркером отсутствия воспалительного процесса. В первые часы развития заболевания острой формы, а также на этапе некротизации тканей уровень амилазы может соответствовать норме.
При расшифровке анализов ориентируются также на показатель скорости оседания эритроцитов, гематокрит, референтные показатели глюкозы, липазы, трипсина, ингибиторов панкреатических ферментов и эластазы.
Поджелудочная железа: симптомы иных заболеваний и патологий
Заболевания и дисфункции, поражающие поджелудочную железу, не ограничиваются воспалительными процессами. Хотя для большинства патологий характерны болевые ощущения, диспепсические явления и особенности формулы крови, симптоматика различается в зависимости от вида болезни, ее формы, этапа и обширности патологии.
Лабораторные исследования мало информативны. УЗИ, биопсияПревышение референтных норм глюкозы и гликированного гемоглобина в крови
| Заболевание/симптом | Панкреатит в хронической форме | Рак | Кистозные изменения железистой ткани | Сахарный диабет I типа |
| Болевые ощущения | В периоды обострений | В зависимости от локализации и объема новообразования | В зависимости от размера и локализации, могут отсутствовать | Отсутствуют |
| Диспепсия | В периоды обострений и при нарушении диеты: запор, понос, тошнота, рвота | Неустойчивый жирный стул, тошнота, на поздней стадии – профузный понос, рвота | В зависимости от локализации кисты: учащенный стул, вздутие (киста на головке железы), запор, тошнота, обесцвеченный кал (тело, хвост железы) | Ощущение тошноты, рвота при кетоацидозе. Обостренный голод при гипогликемии |
| Особенности клинической картины | Обострения при нарушении правил рациона питания | Желтушность, бледность кожных покровов, потеря веса до истощения | Выражены на поздних стадиях и бактериальном нагноении болью и возможностью пальпации кист | Повышенная жажда, учащенное мочеиспускание, кожный зуд, сухость слизистых. Кетоацидоз, гипогликемия |
| Лабораторные показатели и методы диагностики | При обострениях аналогичны острому панкреатиту | В картине крови – анемия, лейкоцитоз, повышенное СОЭ. Ультразвук, биопсия |
Язвенные изменения железистой ткани данного органа классифицируются в зависимости от стадии: эрозивной, обострения и хронической с возможным осложнением при пенетрации в ткани и органы брюшины. Симптомы язвы схожи с клинической картиной панкреатита с дополнениями в виде изжоги и саливации.
Терапия проводится под строгим контролем специалистов. При лечении необходимо помнить, что без соблюдения диеты, ограничения жирных, жареных, копченых блюд, некоторых видов продуктов (грибов, томатов, меда) и алкогольных напитков болезни будут обостряться и прогрессировать.
Как болит поджелудочная железа: характер боли и симптомы заболеваний
 Негативные изменения в функционировании поджелудочной железы сказываются на работе всего организма. Поджелудочная железа остро реагирует на воспалительные и деструктивные процессы. Типичной патологией болезни поджелудочной железы являются симптомы острого панкреатита. Панкреатит значится наиболее частым заболеванием поджелудочной железы. Это заболевание неинфекционное. Характеризуется воспалением ткани железы и отеками, распадом и отмиранием железистой ткани. Нарушается функционирование железы и разрушается ее анатомическое строение. Ситуация может усугубиться вплоть до образования бактериального нагноения, появления кист и наличия кровотечения.
Негативные изменения в функционировании поджелудочной железы сказываются на работе всего организма. Поджелудочная железа остро реагирует на воспалительные и деструктивные процессы. Типичной патологией болезни поджелудочной железы являются симптомы острого панкреатита. Панкреатит значится наиболее частым заболеванием поджелудочной железы. Это заболевание неинфекционное. Характеризуется воспалением ткани железы и отеками, распадом и отмиранием железистой ткани. Нарушается функционирование железы и разрушается ее анатомическое строение. Ситуация может усугубиться вплоть до образования бактериального нагноения, появления кист и наличия кровотечения.
Однако многие заболевания имеют весьма схожие симптомы и поставить точный диагноз сможет лишь квалифицированный врач, опираясь на лабораторные исследования.
Острый панкреатит: симптомы
Поджелудочная железа является одной из составляющих пищеварительной системы. Она выполняет двойную функцию:
- Вырабатывает ферменты, которые расщепляют жиры, белки и углеводы, и тем самым следит за процессами переваривания пищи.
- Железа синтезирует инсулин и глюкагон, обеспечивая устойчивость внутренней системы организма; регулирует белковые, углеводные и жировые обмены.
Боли в поджелудочной железе
 Важным свидетельством наличия панкреатита является боль. Она может быть разной в зависимости от объема поражения органа. В худшем случае в процесс воспаления могут быть втянуты листки брюшины. При пальпации поджелудочной железы проявление боли будет интенсивнее при отпускании, нежели при надавливании.
Важным свидетельством наличия панкреатита является боль. Она может быть разной в зависимости от объема поражения органа. В худшем случае в процесс воспаления могут быть втянуты листки брюшины. При пальпации поджелудочной железы проявление боли будет интенсивнее при отпускании, нежели при надавливании.
При отеке растягиваются капсулы поджелудочной железы, сдавливаются нервные окончания и переполняются протоки продуктами секреции, что и вызывает характерную боль.
Длительно время выявляется несоответствие между болью с большой интенсивностью и тем, что мышцы передней брюшной стенки не производят защитного напряжения. При пальпации живот мягкий.
Локализация боли в разных местах – в левой, в правой или средней части надчревья объясняется местонахождением очага патологии в одной из частей железы – хвосте, головке или теле.
Распространение боли в области спины обусловлено расположением самой железы и особенностями возбуждения органа.
Обычно боль не соотносится с приемом пищи. Имеет постоянный и продолжительный характер. Боль нарастает по мере увеличения патологических изменений в железе. Очень редким проявлением боли является ее локализация в загрудинном пространстве или области сердца с расширением в область ключицы. В этом случае очень важно отделить боль поджелудочной железы от сердечной боли.
В течение панкреонекроза боль может привести к шоку, который может спровоцировать гибель пациента.
Диспепсические явления
Панкреатит сопровождается диспепсией – тошнотой, нарушением аппетита, рвотой и неустойчивым стулом. Диспепсия обычно возникает на начальной стадии заболевания из-за нарушения диеты (употребления жирного, конченого, помидоров, алкоголя и меда). Можно привести частый случай, ставший классикой, – употребление водки, а на закуску помидор и холодная котлета. Иногда патологический процесс может быть спровоцирован лекарственными препаратами. Например, приемом антибиотиков, вальпургиевой кислоты, цитостатиков, нитрофуранов, сульфаниламидов и др.
 Тошнота и рвота. Первое предшествует второму, что напрямую связано с раздраженностью блуждающего нерва, который иннервирует железу. Рвота возникает в большинстве случаев и не приносит никакого облегчения. Появление рвотных позывов обусловлено процессом интоксикации. Поначалу в рвотной массе присутствует съеденная пища, а впоследствии в рвотных массах может оказаться внутреннее содержимое двенадцатиперстной кишки. Частота рвоты и объемы рвотных масс приводят к обезвоживанию организма с потерей воды и электролитов. Значительные потери солей приводят к гипосоматической дегидратации.
Тошнота и рвота. Первое предшествует второму, что напрямую связано с раздраженностью блуждающего нерва, который иннервирует железу. Рвота возникает в большинстве случаев и не приносит никакого облегчения. Появление рвотных позывов обусловлено процессом интоксикации. Поначалу в рвотной массе присутствует съеденная пища, а впоследствии в рвотных массах может оказаться внутреннее содержимое двенадцатиперстной кишки. Частота рвоты и объемы рвотных масс приводят к обезвоживанию организма с потерей воды и электролитов. Значительные потери солей приводят к гипосоматической дегидратации.- Обезвоживание. Обезвоживание различается по степеням. Первая степень – происходит потеря 3% веса пациента. Больной обеспокоен слабой жаждой, слизистые еще влажные. Жажда неярко выражена, ее заменяет одышка и учащенное дыхание. Вторая ступень – потеря 9% массы больного. Слизистые сухие, жажда ярко выражена. Падает упругость кожи. Нарушения в системе кровообращения приводят к учащенному пульсу и сердцебиению. Уменьшается объем мочеиспускания. Моча темнеет. Третья степень – потеря 90% массы тела. Больной заторможен и сонлив. Артериальное давление понижено. Слизистые и кожа сухие. Сердечный ритм расстроен. Путается речь и сознание.
- Неустойчивый стул. Запоры сменяются поносами и наоборот. Начальная стадия заболевания проявляется вздутием живота больного и задержками стула. Это связано с тем, что желчные кислоты и панкреатические ферменты не попадают в достаточном количестве в кишечник. Через несколько дней запора стул может быть жидким.
Кожные изменения
На коже панкреатит проявляется бледностью или желтушностью, что происходит из-за сдавленных от отека желчных протоков. Может возникнуть синюшность носогубного треугольника и пальцев. Такие синюшные пятна могут возникнуть и на коже живота – обычно от пупка справа.
Боли поджелудочной железы: симптомы
Обычно могут быть определены только врачом при надавливании пальцами на живот больного.
Различают следующие симптомы:
 Мэйо-Робсона – боли при надавливании в левый реберно-позвоночный угол.
Мэйо-Робсона – боли при надавливании в левый реберно-позвоночный угол.- Дудкевича – болезненная пальпация при надавливании внутрь и косо вверх. Точка воздействия – 2 см ниже пупка.
- Чухриенко – проявляется при надавливании ребром ладони в области надчревья. Надавливание производится толчкообразным движением.
- Щеткина-Блюмберга – при прощупывании живота боль усиливается при движении от тела после надавливания. Что весьма характерно для перитонита.
Лабораторные признаки
Воспаление и деструкция поджелудочной железы изменяют клинические и биохимические анализы мочи и крови.
Клинический анализ крови
При воспалении увеличивается скорость оседания эритроцитов и проявляется значительный лейкоцитоз. Деструкция и наличие гнойной инфекции проявляется в увеличении количества сегментоядерных и палочкоядерных лейкоцитов. Из-за обезвоживания повышена гематокритная величина ( мужчины: >54 %, женщины: >47 % ). Возрастает уровень глюкозы – свыше 5.5 ммоль/л.
Биохимический анализ крови
При исследовании биохимии крови часто наблюдают за уровнем амилаза, который в первые 12 часов протекания болезни поднимается выше 125 Ед/л. Появление некроза вызывает распад амилазы. Повышение липаза, трипсина и уровня ингибиторов ферментов весьма показательно для заболевания. В первые два дня весьма специфично повышение эластазы крови.
Но не каждая лаборатория может выявить этот фермент. Повышение норм АЛаТ, ЛДГ и АСаТ говорит о клеточном распаде. От желтухи растет число общего и непрямого билирубина. Снижение уровня наличия хлоридов, магния и кальция говорит о смещении кислотно-щелочного баланса в организме – ацидозе.
Изменения в моче
Увеличивается относительная плотность, появляется белок, лейкоциты и эритроциты. Причиной изменения является обезвоживание организма или поражение почек токсинами. Диастаза мочи превышает 100 Ед при норме в 64 Ед. Свидетельством нарушения белкового и углеводного обменов является появление в моче сахара и кетоновых тел.
Симптомы других заболеваний поджелудочной железы
 Кроме острого панкреатита, существуют и другие заболевания, поражающие поджелудочную железу. В этих случаях симптомы зависят от стадии развития патологии.
Кроме острого панкреатита, существуют и другие заболевания, поражающие поджелудочную железу. В этих случаях симптомы зависят от стадии развития патологии.
Большинство заболеваний поджелудочной железы имеют характерные симптомы – боль, диспепсия. Особенности проявляются в специфических признаках и диагностике.
- Рак поджелудочной железы. Характер боли может быть как эпизодический, так и постоянный. Зависит от местоположения опухоли и стадии заболевания.
- Муковисцидоз. Присутствуют болевые схватки по всему кишечнику.
- Киста поджелудочной железы. При малых размерах кисты боль тупая и непостоянная, выражена слабо или вообще не ощущается. Ярко выраженная боль возникает от кисты значительных размеров, которая сдавливает протоки, нервные стволы и растягивает капсулы органа. При поражении головки – боль в правой части надчревья, при протекании процессов в хвостовой части – боль в левой части.
- Панкреатит хронический. Если процесс не обострен, то болевой синдром не проявляется. При обострении чувствуется острая или тупая боль в эпигастральной области с расширением в область поясницы. Либо присутствуют боли опоясывающего характера различной степени интенсивности.
- При сахарном диабете первого типа боли отсутствуют.
- Панкреонекроз. Сильные ярко выраженные острые боли в области надчревья или за грудиной с иррадиацией в ключицу или спину. Пик боли может вызвать шоковое состояние, которое, в свою очередь, может привести к потере сознания.
Диспепсические симптомы
- Рак поджелудочной железы. На начальной стадии заболевания при нарушении диеты эпизодически появляется тошнота, неустойчивый жирный стул и пониженный аппетит. Отмечаются потери в массе тела. Живот характерно вздут. Поздняя стадия заболевания сопровождается частой рвотой и профузным поносом.
- Муковисцидоз. Наличие частого жирного стула с объемами, в несколько раз превышающими норму. Аппетит снижен, метеоризм.
- Киста поджелудочной железы. Живот вздут, худоба и учащенный стул происходит при поражении головки органа. Патология тела и хвоста выражена обесцвеченным стулом, запорами, эпизодическими приступами тошноты.
- Панкреатит хронический. Стул неустойчивый – запоры сменяются поносами. При нарушении диеты – частый жирный стул. Постоянная тошнота, рвота либо пищей, либо желчью.
- Сахарный диабет первого типа. Вес сильно снижен. Слабость и ощущение голода при гипогликлемическом состоянии. Если у пациента кетоацидоз, то состояние характеризуется тошнотой и рвотой.
- Панкреонекроз. Живот вздут, задержка стула.
Специфические признаки
 Рак поджелудочной железы. Желтуха, бледность. Поздняя стадия выражается крайней истощенностью организма.
Рак поджелудочной железы. Желтуха, бледность. Поздняя стадия выражается крайней истощенностью организма.- Муковисцидоз. На коже откладываются кристаллы соли, слабость, сухость в ротовой полости.
- Киста поджелудочной железы. Крупные образования можно прощупать через брюшную стенку. Нагноение кисты характеризуется болью в животе и высокой температурой.
- Панкреатит хронический. Употребление маринадов, а также жирной, копченой и жареной пищи провоцирует обострение.
- Сахарный диабет первого типа. Увеличивается объем выделяемой мочи, жажда, зуд слизистых и кожи. Гипогликемия и кетоацидоз.
- Панкреонекроз. Острая брюшная боль, велика вероятность болевого или токсического шока.
Лабораторные данные и диагностика
- Рак поджелудочной железы. Скорость оседания эритроцитов ускорена – больше 30 мм/час. Анемия и лейкоцитоз. УЗИ выявляет образование округлой формы. Диагноз подтверждается исходя из результатов биопсии.
- Муковисцидоз. Показание эластазы кала понижена. Потовый тест с высоким содержанием хлоридов. Диагностика ДНК.
- Киста поджелудочной железы. Уровень ферментов в моче и крови повышен незначительно. При помощи УЗИ обнаруживается жидкостное образование.
- Панкреатит хронический. В фазе обострения повышается эластаза крови. Снижена эластаза кала.
- Сахарный диабет первого типа. Содержание сахара в крови превышает 6.1 ммоль/л. Уровень гликемированного гемоглобина > 6.5 %.
- Панкреонекроз. УЗИ выявляет деструкцию поджелудочной железы.
Заключение
Лечением железы может заниматься только врач. Только квалифицированный специалист сможет провести соответствующие исследования, правильно поставить диагноз и прописать курс лечения.
Источники:
http://schsite.ru/diagnostika/prichiny-boli-podzheludochnoy-zhelezy
http://pishhevarenie.com/boli/pochemu-bolit-podzheludochnaya-zheleza-prichiny-simptomy-lechenie/
http://pankreotit-med.com/esli-bolit-podzheludochnaya-zheleza-simptomy-i-lechenie/
http://pankreaza.ru/prichiny/iz-za-chego-bolit-podzheludochnaya-zheleza.html
http://med.vesti.ru/articles/zabolevaniya/simptomy-zabolevanij-podzheludochnoj-zhelezy/
http://pechen.guru/podzheludochnaya-zheleza/kak-bolit-podzheludochnaya-zheleza-harakter-boli-i-simptomy-zabolevaniy.html
http://schsite.ru/diagnostika/povyshennyy-sahar-krovi-rebenka

 Тошнота и рвота. Первое предшествует второму, что напрямую связано с раздраженностью блуждающего нерва, который иннервирует железу. Рвота возникает в большинстве случаев и не приносит никакого облегчения. Появление рвотных позывов обусловлено процессом интоксикации. Поначалу в рвотной массе присутствует съеденная пища, а впоследствии в рвотных массах может оказаться внутреннее содержимое двенадцатиперстной кишки. Частота рвоты и объемы рвотных масс приводят к обезвоживанию организма с потерей воды и электролитов. Значительные потери солей приводят к гипосоматической дегидратации.
Тошнота и рвота. Первое предшествует второму, что напрямую связано с раздраженностью блуждающего нерва, который иннервирует железу. Рвота возникает в большинстве случаев и не приносит никакого облегчения. Появление рвотных позывов обусловлено процессом интоксикации. Поначалу в рвотной массе присутствует съеденная пища, а впоследствии в рвотных массах может оказаться внутреннее содержимое двенадцатиперстной кишки. Частота рвоты и объемы рвотных масс приводят к обезвоживанию организма с потерей воды и электролитов. Значительные потери солей приводят к гипосоматической дегидратации. Мэйо-Робсона – боли при надавливании в левый реберно-позвоночный угол.
Мэйо-Робсона – боли при надавливании в левый реберно-позвоночный угол. Рак поджелудочной железы. Желтуха, бледность. Поздняя стадия выражается крайней истощенностью организма.
Рак поджелудочной железы. Желтуха, бледность. Поздняя стадия выражается крайней истощенностью организма.
