Панкреатит у детей: причины, признаки и особенности лечения
У детей младшей возрастной группы панкреатит возникает в связи с пороками развития поджелудочной железы.
Панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с разрушением ткани поджелудочной железы) 1 .
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов 2 :
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней ЖКТ * ;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Симптомы панкреатита у детей
Главными симптомами панкреатита у детей являются 2 :
- жалобы на резкие боли в верхней части живота, которые часто отдают в поясницу и ребра;
- тошнота;
- метеоризм;
- расстройство стула;
- белый налет на языке;
- прогрессирование других болезней ЖКТ * ;
- частая рвота.
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.

Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы 2 .
Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Реактивный панкреатит у детей
Реактивный панкреатит развивается у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Реактивный панкреатит развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы 3 :
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах.
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования. При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить 2 :
- обзорную рентгенографию органов ЖКТ * ;
- компьютерную томографию;
- УЗИ;
- МРТ ** .
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий 2 :
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон ® .
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки 2 :
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе.
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.
Употребление ферментных препаратов
Поскольку панкреатит связан с поражением поджелудочной железы, это значит, что полноценно выполнять свою функцию этот орган уже не может. Функция подежелудочной железы заключается в том, чтобы обеспечивать организм пищеварительными ферментами:
- амилазой для расщепления белков;
- протеазой дляр асщепления углеводов;
- липазой для расщепления жиров.
Качественная “работа” ферментов влияет на развитие ребенка, поскольку именно с помощью них он получает из пищи необходимые питательные вещества.
Если у ребенка диагностирован хронический панкреатит, то важно осознать, что восстановиться полностью поджелудочная железа не сможет. Для поддержания пищеварительного процесса может потребоваться прием ферментных препаратов. Такую терапию называют заместительной, поскольку с помощью этих средств возможно компенсировать возникшую нехватку пищеварительных ферментов, т. е. заместить. Признанным препаратом для приема детьми является препарат Креон ® . Он содержит комплекс ферментов, идентичных тем, что вырабатываются организмом. Ключевым отличием Креон ® является наличие сотен мелких частиц внутри капсулы. Эти частицы были разработаны для лучшего пищеварения и получили название минимикросфер. Именно маленький размер помогает препарату встроиться в физиологический процесс для максимально точного его повторения 2 .
Если капсулу сложно проглотить, то ее можно вскрыть и добавить частицы к мягкой пище, пюре или соку с кислым вкусом. Кроме того, Креон ® удобен для подбора индивидуальной дозы, поскольку детям, особенно маленьким, доза подбирается по массе тела 4 .
Самое важное, что интересует маму при выборе лекарства для ребенка – безопасность. При приеме Креон ® организм не перестает сам переваривать пищу 2 , Креон ® лишь дополняет собственное пищеварение 4 . Более того, Креон ® разрешен детям с рождения 4 и имеет более 300 научных публикаций. Подробнее о правилах приема можно узнать здесь.
читайте также
Креон ® 10000
Креон ® или другие капсулы?
Креон ® или проверенная таблетка?
Преимущества Креон ®
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Ферментные препараты: что считать аналогами?
Что отличает Креон® 10000 от других препаратов на основе панкреатина?
«Горшочек, вари!». Что делать, если «несварение желудка» усложняет нам жизнь?

Сайты по ссылкам на данной странице не принадлежат компании Abbott. Компания Abbott не несет ответственности за содержимое ресурсов третьих сторон, предоставляя внешние ссылки исключительно для удобства пользователей и не подразумевая данным действием одобрение или поддержку веб-ресурсов, на который указывают ссылки.
© 2022 ООО “Эбботт Лэбораториз”, 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
18+ Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Материал разработан при поддержке компании ООО “Эбботт Лэбораториз” в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Трудности диагностики хронического панкреатита у детей
Для цитирования: Корниенко Е.А., Заичкина А.А., Фадина С.А. Трудности диагностики хронического панкреатита у детей. РМЖ. 2006;6:483.
Вопросы диагностики патологии поджелудочной железы относятся к наиболее сложному разделу гастроэнтерологии. Симптомы, свойственные панкреатиту, выявляются примерно у 10–12% детей с хроническими гастродуоденальными заболеваниями. Однако, как правило, они не сопровождаются гиперамилаземией, стеатореей, не имеют выраженных структурных изменений по данным УЗИ, поэтому трактуются практическими врачами, как функциональные нарушения поджелудочной железы. Излюбленными диагнозами при этом являются «диспанкреатизм» и «реактивный панкреатит», причем термины эти используются как эквивалентные без достаточного обоснования сущности лежащей в основе их патологии. В то же время, следует учитывать, что в МКБ–10 нет диагнозов «диспанкреатизм» или «реактивный панкреатит». Однако существуют «дисфункциональные расстройства билиарного тракта» (К82.8), которые подразделяются на 2 подтипа: дисфункции желчного пузыря и дисфункции сфинктера Одди. Последние, в свою очередь, делятся на 4 варианта, три из которых соответствуют билиарной дисфункции, а четвертый – панкреатической дисфункции. Для панкреатического варианта дисфункции сфинктера Одди характерны «панкреатические» абдоминальные боли, иногда возможно незначительное повышение уровня амилазы в крови. При этом не характерны структурные изменения паренхимы железы и снижение ее функции. Таким образом, при отсутствии признаков панкреатита и наличии характерных жалоб диагноз «дисфункция сфинктера Одди, панкреатический вариант» может быть использован в детской практике как наиболее приемлемый.
Термин «реактивный панкреатит» нередко используют вместо рекомендуемых МКБ–10 «рецидивирующего панкреатита» (К86) и «хронического панкреатита» (К87), имея в виду вторичный его характер на фоне уже имеющейся патологии органов пищеварения (обычно гастродуоденальной). Однако термин «реактивный панкреатит» не отражает ни истинный механизм развития патологии, ни степень повреждения или функциональное состояние железы. Скорее, широкое его использование на практике является некоей уловкой, когда врач, не имея достаточных оснований для постановки диагноза «хронический панкреатит», не желает продолжать диагностический поиск и ставит ни к чему не обязывающий неопределенный диагноз, не понимая, по сути, о чем идет речь – о функциональной патологии или об уже сформировавшемся хроническом заболевании. Тем более, что и то, и другое может сопровождаться фоновой гастроэнтерологической патологией. Эти диагностические сложности обусловлены отсутствием в повседневной врачебной практике надежных клинических и лабораторно–инструментальных критериев хронического панкреатита у детей.
Если обратиться к определению «хронического панкреатита», то в большинстве руководств указываются 2 основных его признака – стойкие структурные изменения в железе (обычно фиброз, реже – изменения протоковой системы) и функциональная недостаточность. В настоящее время, когда наряду с УЗИ на практике все шире используются такие методы визуализации, как компьютерная томография, магнитно–резонансная томография, эндосонография, ретроградная холангиопанкреатография, диагностика структурных изменений становится возможной уже на ранних стадиях патологии. В арсенале современной медицины имеется надежный неинвазивный метод оценки внешнесекреторной функции поджелудочной железы – определение эластазы–1 в кале. Более широкое их применение может решить проблему диагностики хронического панкреатита у детей.
Целью нашей работы явилась комплексная оценка клинических, лабораторных и морфологических признаков патологии поджелудочной железы у детей и отработка диагностических критериев хронического панкреатита.
Материал и методы. Под нашим наблюдением находилось 47 детей в возрасте от 9 до 17 лет (20 мальчиков, 27 девочек) с клиническими симптомами, свойственными рецидивирующему панкреатиту. Дети поступали в стационар с жалобами на повторные боли с преимущественной локализацией в эпигастрии и левом верхнем квадранте живота, сопровождавшиеся теми или иными диспепсическими симптомами; при объективном исследовании определялась болезненность при пальпации в проекции поджелудочной железы. У всех детей имела место фоновая гастроэнтерологическая патология: у 45 – гастродуоденальная (у 1 язвенная болезнь двенадцатиперстной кишки, у 44 – хронический гастродуоденит), у 3 – желчно–каменная болезнь, у 10 – лямблиоз. Оценка клинической симптоматики проводилась по специально разработанной анкете с балльной оценкой жалоб, анамнестических данных и объективных признаков болезни. Всем пациентам проведено исследование клинических и биохимических анализов крови, 3–кратное копрологическое исследование, ФЭГДС с биопсией из желудка и двенадцатиперстной кишки и последующим морфологическим исследованием биоптатов, УЗИ органов брюшной полости с исследованием сократительной способности желчного пузыря и измерением размеров поджелудочной железы натощак и постпрандиально. Для более точной оценки структурных изменений железы пациентам была проведена эндосонография. Для оценки внешнесекреторной функции поджелудочной железы у всех больных исследован уровень эластазы–1 в кале. Учитывая сходство клинических симптомов у всех детей, подразделение их на группы проводилось в зависимости от наличия признаков структурных изменений в железе (по данным УЗИ и эндосонографии) и признаков нарушения внешнесекреторной функции железы (по данным эластазного теста). Критерием внешнесекреторной недостаточности мы считали снижение уровня эластазы–1 в кале ниже 200 мг/г. В соответствии с выбранными критериями мы выделили 3 группы больных: 1–ю составили 15 детей, у которых были обнаружены ультразвуковые признаки фиброза железы и обнаружено снижение уровня эластазы–1 в кале. По нашему мнению, дети этой группы могут рассматриваться, как пациенты с хроническим панкреатитом (ХП). Во 2 группу вошли 20 детей, у которых имели место ультразвуковые признаки структурных изменений поджелудочной железы, но уровень эластазы–1 был нормальным. Учитывая рецидивирующий характер болевого синдрома и отсутствие у них функциональной недостаточности железы, эти пациенты рассматривались нами, как больные рецидивирующим панкреатитом (РП). В 3 группу включены 12 детей, у которых не было ультразвуковых изменений структуры железы и не было признаков снижения ее функции, но поскольку у них имели место боли в зоне проекции железы, мы диагностировали у них панкреатический вариант дисфункции сфинктера Одди (ДСО).
Результаты
Возрастной состав трех сравниваемых групп не имел достоверных различий, но в 1 группе были дети только старше 12 лет. Половых различий не выявлено, во всех группах лишь немного преобладали девочки.
Структура фоновой патологии у больных всех сравниваемых групп была представлена преимущественно хроническим гастродуоденитом. Он был диагностирован у 80% детей 1 группы, 86% 2 группы и 92% 3 группы. В 80–83% во всех трех группах он был ассоциирован с инфекцией H. pylori. У 1 пациента 3 группы диагностирована язвенная болезнь двенадцатиперстной кишки. Желчно–каменная болезнь обнаружена у 1 ребенка 1 группы и 2 детей 2 группы, в этой же группе у 2 больных имели место аномалии желчного пузыря (перегибы). Нарушение сократительной функции желчного пузыря было диагностировано по данным эхохолецистографии у всех наблюдавшихся нами пациентов, ПДФ желчного пузыря в 1,2,3 группах составил соответственно 0,94, 0,92, 0,9. Лямблиоз выявлен у 30% детей 2 и 3 групп и 14% в 1 группе. Таким образом, сходная фоновая патология имела место у всех больных сравниваемых групп, у всех отмечены признаки дисфункциональных расстройств билиарного тракта, следует подчеркнуть лишь тот факт, что желчно–каменная болезнь и аномалии желчного пузыря выявлены только в группах больных панкреатитом.
Клиническая симптоматика во всех сравниваемых группах была представлена преимущественно болевым синдромом (рис. 1). У большинства детей 1 группы боли имели среднюю (57%) продолжительность, у 28% были длительными. Они были в 70% ноющими, умеренными по интенсивности (43%) с преимущественной локализацией в эпигастральной области (71%), реже в левом подреберье (28%). Сходный болевой синдром имели дети 3 группы, у которых также доминировали ноющие (84%) боли в эпигастральной области (84%) средней продолжительности (66%), умеренной интенсивности (100%). Наиболее яркий болевой синдром наблюдался у больных 2 группы, у 70% которых отмечены длительные боли, в 40% интенсивные схваткообразные, в 50% сильные, с преимущественной локализацией в левом подреберье (60%). В этой же группе была более отчетливой связь с приемом пищи, боли возникали после еды, особенно после погрешностей в диете (62%). В 1 группе такая связь отмечена у 43% больных, в 3 – только у 16%. Болевой индекс был также максимален у детей 2 группы (20,2±2,3), в 1 группе он был немного ниже, но не имел достоверных отличий (18,5±2,5, р>0,05), а в 3 группе был достоверно ниже, чем у больных панкреатитом 1 и 2 групп, и составил 13,1±3,4 (р
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Увеличенная поджелудочная железа у ребенка: почему возникает проблема и какими симптомами сопровождается
Увеличенная поджелудочная железа у ребенка воспринимается как признак патологии. Проблема может носить локальный или тотальный характер. При этом ребенка беспокоит специфическая симптоматика: боль в животе, тошнота и рвота. Процесс может быть обусловлен патологическими или физиологическими процессами в организме.
Причины увеличения поджелудочной железы у детей
Условно у состояния несколько причин возникновения, в зависимости от характера увеличения. Поджелудочная железа выполняет важную функцию: вырабатывает ферменты, которые способствуют перевариванию пищи и превращению еды в вещества, которые кишечник сможет переработать.

Итак, рассмотрим причины увеличения органа у ребенка, в зависимости от того, какой характер оно носит:
Виной всему могут быть системные аутоиммунные процессы, протекающие в организме.
Обильное выделение густых секретирующих жидкостей, возникающее при определенных заболеваниях органа, которые носят врожденный характер. В том числе и при муковисцидозе.
Увеличение органа наблюдается и при закрытой травме живота.
Подобное явление беспокоит в случае тяжелого отравления, в том числе и медикаментозными препаратами.
Врожденные аномалии в развитии ПЖ, характеризующимися изменением его формы также могут стать причиной увеличения.
Воспалительный процесс в тканях поджелудочной, который часто наблюдается при панкреатите.
Болезни желудка и органов системы пищеварения: язвенные и иные повреждения слизистой.
Наличие на определенном участке органа кистозного образования. Киста может быть истиной или ложной.
Воспалительный процесс хронического типа течения, который стал причиной структурных изменений в тканях органа.
Образование в органе конкрементов.
Воспаление, ставшее причиной образования абсцесса (гнойника).
Наличие в тканях органа опухолей доброкачественного или злокачественного характера.
Тотальным называется полное увеличение органа, а не конкретной его части. Что встречается довольно редко и свидетельствует о перечисленных выше патологиях.
Локальным называют увеличение железы, определенной ее части. Что встречается чаще.
Когда орган увеличивается в размерах, то причин у этого явления может быть несколько и не все они связаны с патологий, подобные проблемы возникают:
- При введении первого прикорма.
- На фоне потребления большого количества жареной и вредной пищи.
- Как следствие приема определённых медикаментозных препаратов.
Орган увеличивается в подростковом возрасте, на фоне гормональных изменений в организме. Это явление носит временный характер и проходит самостоятельно, не требуя приема препаратов.

Симптомы увеличения
Признаки помогут понять родителям, что с ребенком что-то не так, обратить внимание рекомендуется на поведение малыша, а также на жалобы, которые он предъявляет к состоянию своего здоровья.
Какие симптомы указывают на развитие патологических процессов:
- болевые ощущения при еде или после приема пищи, напоминающие тяжесть в животе;
- ощущение горечи после приема пищи, неприятный привкус во рту;
- жжение в желудке, которое возникает на постоянной основе или беспокоит после еды;
- тошнота и рвота, горечь, отрыжка с желчью;
- повышение температуры тела, нарушение процесса пищеварения, изменение консистенции стула и его характеристик;
- значительное снижение аппетита, слабость, апатия, отказ от пищи.
Стоит обратить внимание на общее состояние малыша, первые признаки схожи с отравлением, но постепенно симптоматика будет нарастать, значительно ухудшая самочувствие ребенка.
При панкреатите боль может беспокоить после приема пищи, как следствие малыш отказывается от еды, много капризничает и жалуется на жжение в области желудка. Боль может отдавать в правую руку.
Если виной всему воспаление, то беспокоит повышение температуры тела, показатель может достигать 38 градусов и подниматься выше.
Увеличение в размере сказывается и на работе других органов, у ребенка могут проявится признаки гастрита или язвы. Для постановки точного диагноза потребуется консультация врача.
Способы диагностики
Чтобы поставить пациенту точный диагноз врачу придется оценить симптоматику, которая беспокоит ребенка. Поможет в этом сбор анамнезе. Также придется пройти через ряд процедур, которые в педиатрии считаются обязательными:
- Потребуется исследовать органы брюшной полости с помощью ультразвука.
- Следует сдать пробы крови на печеночные ферменты: АСТ и АЛТ.
- Кровь на гормоны, определить уровень сахара.
- Потребуется биохимический и общий анализ мочи.
- Еще следует сдать кал на лабораторное исследование.
Врач проводит пальпацию передней брюшной стенки, ощупывает ее, выявляя степень выраженности болевого синдрома.
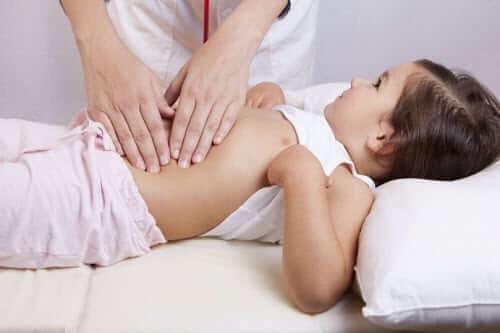
Информативной считается ультразвуковая диагностика, она помогает определить в каком состоянии находятся органы системы пищеварения. В случае наличия конкрементов, структурных изменений и очаговых поражений, врач визуализирует изменения (видит их), ставит диагноз и подбирает пациенту лечение.
Лечение
Когда у ребенка наблюдаются проблемы с органом, ему назначают лечение, оно может быть:
Заключается в приеме препаратов, которые снижают выраженность воспаления, уменьшают неприятную симптоматику и помогают восстановить процесс пищеварения.
Подразумевает удаление образования, опухоли, камня, абсцесса и включает последующее восстановление.
В зависимости от причины возникновения проблемы, подбирается лечение, этим занимается врач, он же контролирует эффективность терапии. При необходимости корректирует ее.
Если говорить о препаратах, то это могут быть антибиотики, а также лекарства, снижающие вязкость секрета. В педиатрии применяются определенные медикаменты, нередко лечение носит комбинированный характер и подразумевает под собой использование нескольких средств.
Что касается хирургической коррекции состояния, то она возможна в случаях, когда без операции убрать неприятные симптомы невозможно.
Если виной всему опухоль, то ее удаляют, не затрагивая тканей органа. Когда это невозможно, то проводят частичную резекцию ПЖ, удаляют часть поджелудочной вместе с образованием.
При абсцессе вскрывают гнойник, его полость промывают, а пациенту назначают антибиотики курсом.
Решение о том какая операция будет проведена ребенку принимается лечащим врачом, длительность восстановления после хирургического вмешательства зависит от причины возникновения неприятных симптомов. А также продолжительности течения патологического процесса в организме.
При панкреатите назначают препараты, содержащие такой фермент, как панкреатин. Он способствует поддержанию функции железы: ускоряет расщепление углеводов, белков и жиров.
Панкреатин содержится в препарате с одноименным названием, а также в лекарственном средстве под названием Креон.
Рассмотрим перечень других медикаментов, которые могут быть назначены ребенку:
- Октреотид – препарат носит гормональный характер, содержит в составе вещество, которое купирует чрезмерную секрецию желудочного сока.
- Пирензепин- стимулирует регенерационные процессы в тканях пораженного органа, содержит ферменты, снижающие непродуктивную активность железы.
- Фестал – содержит ферменты, ускоряющие процесс пищеварения и помогающие справится с болью.
- Дюспаталин — помогает купировать воспаление и стимулирует нормальную функцию предстательной железы.
Выписать также могут лекарства, способствующие восстановлению микрофлоры желудка и кишечника. Это препараты с полезными бактериями: Линек, Аципол, Бифидумбактерин.
Не стоит самостоятельно подбирать ребенку медикаменты, это может привести к обратному эффекту и стать причиной тяжелых осложнений.
Питание при увеличенной железе
Немаловажную роль при лечении отводят питанию пациента. Если виной всему панкреатит, то на несколько дней рекомендуют голодную диету. Когда ребенку можно пить только воду. После постепенно вводят пищу, оценивая реакцию организма.

В целом питание должно быть таким, чтобы не «нагружать» пораженный орган, не нарушать его функциональной деятельности.
Таблица разрешенных продуктов
Если железа у ребенка увеличена, то диета считается обязательной, поскольку прием определенных продуктов может усугубить ситуацию, ухудшить самочувствие малыша и усилить боль.
Разрешенными к приему считаются продукты, которые легко перевариваются не создавая определенных проблем системе пищеварения.
Что нужно есть, чтобы не возникло проблем в работе железы или перечень разрешенных продуктов:
Не запрещается кушать:
Овощи и фрукты: кроме тех, что содержат большое количество грубой клетчатки, а это значит, что свекла и капуста под запретом. Вопрос о том, можно ли ребенку бананы, яблоки и апельсины стоит уточнить у врача.
Обезжиренный творог, без добавления сметаны.
Диетическое мясо: телятина, индейка, баранина.
Рыба нежирных сортов: хек, минтай, кета, камбала.
Еду можно варить, запекать в духовом шкафу, тушить. Не запрещается использовать пароварку. Пища должна поступать в протертом виде, что облегчает ее переваривание и усвоение питательных веществ.
Если прописывают строгую диету, то она основывается на употреблении в пищу овощей и воды, постепенно добавляют мясо и продукты, содержащие белок.
Лучше кушать небольшими порциями, а еду принимать часто 5-6 раз в стуки, это поможет снизить нагрузку на пораженный орган.
Таблица запрещенных продуктов
На время лечения и после его завершения, ребенку не следует увлекаться следующими продуктами, поскольку они могут нанести организму серьезный вред:
Сладкие газированные напитки, выпечка, жареные блюда, а также мясо в копченом, соленом и ином виде. Полуфабрикаты, фаст-фуд. Различные сладости, чипсы, шоколад, пакетированные фруктовые соки. Конфеты и печение, бисквитные торты, а также другие кондитерские изделия, булочки, пирожки, жевательные резинки, сухарики.
Любые специи под запретом, как и соль в чрезмерном количестве, а также уксус и продукты его содержащие: различные салаты и маринады.
Номинально под запретом находится вся еда, которая раздражающим образом действует на слизистую органов пищеварительной системы, нарушает ее работу и приводит к сбою.
Осложнения
Нарушения в работе такого органа могут привести к тяжелым последствиям:
- Если речь идет о воспалении, то оно из острой формы перейдет в хроническую, приведет к структурным изменениям в тканях ПЖ.
- Помимо этого, воспаление может привести к образованию абсцесса или гнойника, если его не удалить, то возрастает вероятность развития сепсиса.
- Доброкачественная опухоль может «переродиться» в рак, потребуется операция по поводу резекции органа.
Без поджелудочной человек не сможет нормально жить, даже незначительные изменения в работе органа приведут к тому, что придется компенсировать состояние путем приема препаратов.
Еще одним осложнением считается развитие такого заболевания, как панкреонекроз. Это когда клетки органа подвергаются некротическим изменениям, то есть отмирают. Процесс необратим и может закончится летальным исходом. Его можно замедлить, если своевременно начать лечение и предпринять меры.
Увеличенная поджелудочная железа у ребенка расценивается как признак патологии, но не стоит делать преждевременных выводов. Состояние может быть обусловлено физиологическими процессами. Но установить точную причину его возникновения вряд ли можно самостоятельно. Чтобы убрать неприятную симптоматику и установить причину проблемы, следует обратиться к врачу за помощью, пройти диагностические обследования.
Панкреатит у детей
Панкреатит у детей – воспаление ткани и протоков поджелудочной железы, обусловленное усилением активности собственных панкреатических ферментов. Панкреатит у детей проявляется острой болью в эпигастрии, диспепсическими расстройствами, повышением температуры; при хронизации – снижением аппетита, неустойчивым стулом, потерей веса, астеновегетативным синдромом. Диагноз панкреатита у детей основан на результатах исследования ферментов крови и мочи, копрограммы, УЗИ, рентгенографии, КТ брюшной полости. При панкреатите у детей показаны щадящая диета, спазмолитическая и антисекреторная терапия, ферментные препараты, антибиотики; при необходимости – оперативное вмешательство.

Общие сведения
Панкреатит у детей – автокаталитическое ферментативное воспалительно-дистрофическое поражение поджелудочной железы. Распространенность панкреатита среди детей с патологией пищеварительного тракта составляет 5-25%. Течение панкреатита у ребенка, в отличие от взрослого, имеет свои особенности: заболевание может вызываться широким кругом экзогенных и эндогенных факторов, протекать малосимптомно, маскироваться другими заболеваниями пищеварительного тракта: гастритом, гастродуоденитом, дисбактериозом кишечника и пр. Поиск методов раннего выявления и своевременного лечения панкреатита у детей является актуальнейшей задачей педиатрии и детской гастроэнтерологии.

Причины панкреатита
Развитие панкреатита у детей обусловлено патологическим воздействием на поджелудочную железу собственных активированных ферментов (в первую очередь, протеаз), повреждающих ткани, выводные протоки и сосуды железы. Саморазрушение органа приводит к развитию в нем воспалительной реакции, а выброс в кровь и лимфу ферментов и токсических продуктов распада тканей – к выраженной общей интоксикации.
Хроническое воспаление в большинстве случаев имеет вторичный характер и может быть следствием перенесенного острого панкреатита у детей. Манифестация панкреатита у детей происходит под действием различных этиологических факторов механического, нейрогуморального и токсико-аллергического характера.
Причиной панкреатита у детей может быть нарушение оттока панкреатического секрета, возникающее при аномалиях развития или обструкции выводных протоков поджелудочной железы, 12-перстной кишки и желчного пузыря; тупых травмах живота; гельминтозах (аскаридозе); на фоне заболеваний ЖКТ (язвенной болезни, гастродуоденита, холецистита, гепатита, желчнокаменной болезни); злокачественной патологии (рака поджелудочной железы).
Чрезмерная стимуляция поджелудочной железы с повышением активности панкреатических ферментов может развиваться при неправильном питании ребенка – нарушении режима приема пищи; переедании, употреблении жирных, острых блюд, чипсов, газированных напитков, фаст-фуда и др. К развитию панкреатита у детей приводят тяжелые токсико-аллергические реакции на пищевые продукты и медикаменты (кортикостероиды, сульфаниламиды, цитостатики, фуросемид, метронидазол, НПВС).
Панкреатит у детей может быть связан с болезнями соединительной ткани, эндокринопатиями, обменными нарушениями (ожирением, гемохроматозом), гипотиреозом, муковисцидозом, ХПН; перенесенными острыми вирусными и бактериальными инфекциями (эпидемическим паротитом, ветряной оспой, герпесвирусной инфекцией, дизентерией, сальмонеллезом, сепсисом).
Классификация
По характеру течения панкреатит у детей может быть острым и хроническим. Острый панкреатит у детей характеризуется катаральным воспалением и отеком поджелудочной железы; в тяжелых случаях – кровоизлияниями, некрозом ткани и токсемией. При хроническом панкреатите у детей воспалительный процесс прогрессирует на фоне дегенеративных изменений – склероза, фиброза и атрофии паренхимы поджелудочной железы и постепенного нарушения ее функции. Для детей школьного возраста более свойственно хроническое, часто латентное течение панкреатита; острая форма во всех возрастных группах встречается редко.
В зависимости от клинико-морфологических изменений поджелудочной железы выделяют острый отечный (интерстициальный), геморрагический, гнойный панкреатит у детей и жировой панкреонекроз.
Хронические панкреатиты у детей могут различаться по происхождению (первичный и вторичный); по течению (рецидивирующий и латентный); по тяжести течения (легкая, среднетяжелая и тяжелая формы). Рецидивирующий панкреатит у детей проходит стадии обострения, стихания обострения и ремиссии; латентный – не сопровождается выраженными клиническими симптомами.
Реактивный панкреатит у детей, развивающийся как ответная реакция поджелудочной железы на различные воспалительные заболевания ЖКТ, может быть обратимым при адекватной терапии основной патологии или переходить в «истинный» панкреатит, сопровождаясь деструкцией железы. Выделяют наследственный панкреатит у детей, передающийся по аутосомно-доминантному типу.
Симптомы панкреатита у детей
Панкреатит у детей, как правило, протекает в легкой форме; тяжелые (например, гнойно-некротические) формы встречаются крайне редко. У детей младшего возраста клинические проявления панкреатита обычно менее выражены.
Острый панкреатит у детей старшего возраста проявляется резкими приступообразными болями в эпигастральной области, часто опоясывающего характера, с иррадиацией в правое подреберье и спину. Панкреатит у детей сопровождается диспепсическими расстройствами – потерей аппетита, тошнотой, метеоризмом, диареей, многократной рвотой. Наблюдается повышение температуры тела до 37 °С, бледность и субиктеричность кожных покровов, иногда – цианоз и мраморность кожи лица и конечностей; сухость во рту, белый налет на языке. При панкреонекрозе и гнойном панкреатите у детей появляются фебрильная температура, нарастающая интоксикация, парез кишечника и симптомы раздражения брюшины, возможно развитие коллаптоидного состояния.
Симптомы хронического панкреатита у детей определяются длительностью, стадией и формой заболевания, степенью нарушения функции поджелудочной железы и других органов ЖКТ. Ребенка с хроническим панкреатитом могут беспокоить постоянные или периодические ноющие боли в области эпигастрия, обостряющиеся при погрешностях в питании, после значительной физической нагрузки или эмоционального напряжения. Болевые приступы могут длиться от 1-2 ч до нескольких суток. При хроническом панкреатите у детей наблюдается снижение аппетита, изжога, периодически – тошнота, рвота, запоры, чередующиеся с диареей, сопровождающиеся потерей веса; астеновегетативный синдром.
Осложнениями панкреатита у детей могут служить ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Диагностика
Диагностика панкреатита у детей основана на клинической картине, результатах лабораторных и инструментальных исследований. При пальпации поджелудочной железы отмечаются положительные симптомы локальной болезненности (Керте, Кача, Мейо-Робсона). При остром панкреатите у детей в общем анализе крови отмечается умеренный или выраженный нейтрофильный лейкоцитоз, повышение СОЭ; в биохимическом анализе крови – увеличение активности ферментов поджелудочной железы (липазы, трипсина, амилазы), гипергликемия. Для оценки экзокринной секреции поджелудочной железы назначается копрограмма и липидограмма кала, определение активности эластазы-1 в стуле. Наличие у ребенка стеатореи и креатореи является патогномоничным признаком хронического панкреатита.
УЗИ поджелудочной железы и брюшной полости позволяет обнаружить увеличение объема органа, наличие участков некроза, а также уплотнение и неоднородность паренхимы. Обзорная рентгенография органов брюшной полости выявляет изменения в органах пищеварительного тракта, наличие конкрементов. При необходимости выполняются КТ и МРТ брюшной полости.
Дифференциальная диагностика панкреатита у детей проводится с язвенной болезнью желудка и двенадцатиперстной кишки, острым холециститом, желчной или почечной коликой, острой кишечной непроходимостью, острым аппендицитом.
Лечение панкреатита у детей
Терапия панкреатита у детей обычно включает консервативную тактику, направленную на функциональный покой поджелудочной железы, купирование симптомов, устранение этиологических факторов.
Лечение острой фазы панкреатита у детей проводится в стационаре с обязательным постельным режимом и «пищевой паузой» – голоданием в течение 1-2 суток. Показана щелочная минеральная вода, парентеральное введение р-ра глюкозы, по показаниям – гемодеза, плазмы, реополиглюкина, ингибиторов протеолитических ферментов. После пищевой адаптации назначается диета, не стимулирующая панкреатическую секрецию и обеспечивающая механическое и химическое щажение пищеварительного тракта.
Медикаментозная терапия панкреатита у детей включает анальгетики и спазмолитические средства; антисекреторные препараты (пирензепин, фамотидин), препараты ферментов поджелудочной железы (панкреатин); при тяжелом течении – ингибиторы протеаз (пентоксил). В состав комплексного лечения панкреатита у детей могут входить кортикостероиды, антибиотики, антигистаминные средства; препараты, улучшающие микроциркуляцию (дипиридамол, пентоксифиллин).
Хирургическое лечение проводится при прогрессировании деструкции поджелудочной железы, развитии панкреонекроза и неэффективности консервативной терапии панкреатита у детей. В этом случае операцией выбора может служить резекция поджелудочной железы, некрэктомия, холецистэктомия, дренирование абсцесса поджелудочной железы.
Прогноз и профилактика
Легкая форма острого панкреатита у детей имеет благоприятный прогноз; при геморрагической и гнойной форме, а также панкреонекрозе велик риск летального исхода. Прогноз хронического панкреатита у детей зависит от частоты обострений.
Профилактика панкреатита у детей включает рациональное, адекватное возрасту питание, предупреждение заболеваний ЖКТ, инфекционных, системных, глистных заболеваний, прием медикаментов строго по назначению врача. Дети с хроническим панкреатитом подлежат диспансерному наблюдению педиатра и детского гастроэнтеролога, курсовому противорецидивному и санаторно-курортному лечению.
Увеличенная поджелудочная железа у ребенка

Увеличенная поджелудочная железа у ребенка может свидетельствовать о наличии тяжелой патологии. Несмотря на это нередко она может никак себя не проявлять. Однако чем раньше проведена диагностика и начато лечение, тем выше вероятность полного выздоровления без перехода болезни в хроническую форму и развития осложнений.
Поджелудочная железа играет важную роль в процессе переваривания пищи. Благодаря ферментам, которые она вырабатывает, происходит расщепление полисахаридов до простых углеводов, которые легко могут всасываться в кишечнике. Кроме того, данный орган вырабатывает и другие ферменты, а также гормоны, регулирующие обмен углеводов.
Как и у взрослых, у пациентов младшего возраста нередко возникает нарушение функционирования этого органа. Довольно часто это состояние может сопровождаться увеличением его размеров. В данной статье рассмотрим основные причины, которые могут способствовать увеличению поджелудочной железы, а также методы диагностики и лечения нарушений работы этого органа.
Причины
Поджелудочная железа подразделяется на тело, головку и хвост. В зависимости от того, какая часть вовлечена в патологический процесс, выделяют два вида увеличения органа. Тотальным (диффузным) называют равномерное расширение всех размеров железы. Если же поражена только одна или две части, то говорят о локальном увеличении.
Каждый вариант патологических явлений в поджелудочной железе имеет причины. Диффузное увеличение органа отмечается в следующих случаях:
- при наличии аутоиммунной патологии;
- после травмы брюшной полости;
- у пациентов с муковисцидозом – врожденной патологией, для которой характерно выделение слизистыми большого количества густого секрета;
- при передозировках лекарств или отравлениях химическими веществами;
- при аномалиях развития, когда железа имеет форму подковы;
- при наличии язвы двенадцатиперстной кишки;
- вследствие острого или хронического воспаления органа;
- при наличии заболеваний других частей пищеварительной системы, например, печени, может возникнуть реактивное увеличение поджелудочной.
Возможны также естественные причины увеличения поджелудочной железы у детей. В период, когда происходит интенсивный рост организма, возможно временное расширение границ органа. Обычно это состояние не проявляет себя никакими симптомами и не приводит к возникновению осложнений. Чтобы убедиться в том, что это явление не несет никакой опасности, проводят несколько ультразвуковых исследований, результаты которых сравнивают между собой.

Диагностика у малышей затруднена, так как невозможно точно определить жалобы
Рассмотрим, почему может возникать локальное увеличение хвоста или другой части органа. Такое неравномерное изменение размеров железы может быть связано со следующими причинами:
- возникновением кисты – истинной или псевдокисты;
- наличием опухоли железы или двенадцатиперстной кишки;
- хроническим панкреатитом, который приводит к изменению структуры паренхимы органа;
- образованием гнойников;
- наличием камней в протоках железы.
Стоит отметить, что даже в тех случаях, когда имеется развернутая клиническая картина, определить истинную причину беспокойства можно только после проведения полноценного обследования. Для малышей чаще характерно наличие врожденной патологии, например, муковисцидоза. Терапия этих патологий довольно сложна и требует использования препаратов различных фармакологических групп.
Признаки тяжелой патологии
Несмотря на многообразие клинических проявлений патологий, при которых может увеличиваться поджелудочная железа, некоторые симптомы могут говорить о наличии патологического процесса в органе. Особое внимание следует обратить на следующие явления:
- горький привкус во рту, отрыжка;
- снижение аппетита вплоть до полного его отсутствия, тошнота и рвота после еды;
- диарея или запоры;
- болезненные ощущения в верхней части живота или под ребрами. Нередко боль отдает в спину или левую руку, иногда она может быть жгучей.
Если перечисленные выше симптомы сопровождаются повышенной температурой тела, следует заподозрить воспаление железы – панкреатит. Обычно в таких случаях клиническая картина возникает быстро, постепенно усиливается. Нередко это сопровождается значительным ухудшением общего состояния.

Воспаление поджелудочной часто сопровождается повышением температуры
Если же у ребенка увеличен хвост поджелудочной железы, проявления болезни появятся не сразу. Возможно возникновение небольшого жжения в районе верхней части живота, снижения аппетита или тошноты. Если у малыша отмечается регулярное появление таких симптомов, стоит как можно раньше обратиться к врачу.
Своевременная диагностика очень важна для предотвращения осложнений болезни. Это связано с тем, что поджелудочная железа расположена близко к другим органам пищеварительной системы. Поэтому при увеличении головки может возникнуть кишечная непроходимость.
Периоды повышенного риска
Существует несколько периодов, когда у ребенка наиболее велика вероятность нарушения функции железы:
- при введении прикорма;
- смене грудного вскармливания на искусственное;
- в начале посещения детского сада;
- при переходе из детского сада в школу;
- в период полового созревания.
Как правило, в эти периоды изменяется обстановка, питание, эмоциональный фон ребенка. Все эти факторы могут повысить риск нарушения деятельности пищеварительной системы. Немаловажное влияние на здоровье оказывает и гормональный фон.
В такие периоды рекомендуется внимательно следить за состоянием ребенка. Если у него появляются какие-либо симптомы, связанные с повреждением поджелудочной, нужно обратиться к врачу и пройти обследование. Для определения характера и степени поражения органа следует выполнить УЗИ брюшной полости, а также применить лабораторные методы исследования.
Лечение заболеваний поджелудочной железы
Что делать, если у ребенка увеличена поджелудочная железа? Прежде всего не следует заниматься самолечением. Так как существует большое количество причин, из-за которых орган может увеличиться в размерах, решение о том, какое лечение требуется, должен принимать врач.

Пальпация поджелудочной железы у ребенка не всегда позволяет определить ее размеры
Если у малыша выявлен панкреатит, его следует госпитализировать и провести терапию консервативным способом. Она подразумевает специальную диету, которая исключает любые тяжелые блюда и продукты, а также использование лекарственных средств. Например, ребенку дают лекарства, которые снижают выработку ферментов поджелудочной. Это необходимо для того, чтобы снизить нагрузку на больной орган.
Для восполнения недостаточной способности переваривать пищу больному дают ферментные препараты. Они расщепляют вещества, которые входят в состав продуктов и тем самым помогают лучшему их всасыванию. В результате уменьшается выраженность таких симптомов, как диарея и метеоризм.
Если увеличение поджелудочной связано с наличием кисты или гнойника, лечение должен проводить хирург. В большинстве случаев приходится прибегать к операции, после которой пациент должен некоторое время придерживаться лечебной диеты. Таким образом удается восстановить функцию поврежденной железы.
В тех случаях, когда подозревается опухоль поджелудочной железы, необходима консультация онколога. Он назначает дополнительное обследование, которое поможет определить доброкачественность или злокачественность новообразования. Лечение в любом случае должно быть хирургическим.
Увеличение поджелудочной у детей встречается нечасто . Своевременно проведенная диагностика и определение причины болезни позволяет провести лечение еще на ранней стадии патологического процесса. В таких случаях вероятность развития осложнений минимальна.
Увеличение поджелудочной железы у ребенка: причины, диагностика и лечение

Панкреатит – воспаление поджелудочной железы. Существуют 2 основные формы этого воспаления: острое и хроническое. Эти формы чаще встречаются у взрослых.
В последние годы принято выделять еще одну – реактивный панкреатит (правильно говорить – реактивная панкреатопатия) – чаще встречающуюся у детей.
При воспалении поджелудочной железы ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а начинают разрушать её (самопереваривание). Ферменты и токсины, которые при этом выделяются, часто попадают в кровоток и могут серьёзно повредить другие органы: мозг, лёгкие, сердце, почки и печень.
В 97% случаев основной причиной появления панкреатита являются:
- неправильное питание;
- однообразная пища;
- регулярное переедание;
- острые отравления;
- предпочтение вместо здоровой пищи жареной, жирной, острой пищи и фастфуд.
Панкреатит имеет одинаковые признаки проявления независимо от формы заболевания: хроническая или острая. Основной признак болезни – острая боль в области живота.
Реактивный панкреатит
Реактивный панкреатит– это реакция поджелудочной железы ребенка на какие-то раздражители, она не является отдельным заболеванием.
Возможно возникновение симптомов реактивной панкреатопатии у ребенка, который недавно перенес:
- ОРВИ
- другие воспалительные заболевания
- отравление некачественными пищевыми продуктами,
- это может быть также реакцией на пищевую аллергию.
При реактивном панкреатите возникает спазм протоков поджелудочной железы и отёк самого органа.
У детей младше года возникновение реактивной панкреатопатии связывают с:
- неправильным введением прикормов;
- введением виноградного сока;
- введением мясных изделий;
- введением приправ раньше положенного возраста.
Эти продукты не только усиливают газообразование в кишечнике, но нарушают работу еще незрелой поджелудочной железы.
Наиболее частыми симптомами при реактивном панкреатите являются:
- резкая опоясывающая боль выше пупка, которая уменьшается в положении сидя при наклоненном вперед туловища;
- сильная тошнота;
- рвота желудочным содержимым;
- повышение температуры до 37°С, особенно в первые несколько часов от начала развития заболевания;
- разжижение стула;
- сухость во рту;
- белый налет на языке;
- капризность;
- раздражительность;
- отказ от игр.
При появлении вышеперечисленных симптомов, а особенно непрекращающейся боли в животе, надо немедленно обратиться к педиатру, гастроэнтерологу или вызвать «скорую помощь».
Помимо оказания первой помощи, врач назначит необходимые обследования (УЗИ органов брюшной полости, анализы). По результатам обследования – медикаментозное лечение.
Острый панкреатит
Боли не дают больному разогнуться. Движения, кашель или даже глубокое дыхание резко усиливают её. Только полная неподвижность в полусогнутом состоянии и поверхностное частое дыхание, особенно во время приступа, могут облегчить страдания больного. При прогрессирующем течении общее состояние ребенка быстро ухудшается:
- начинает повышаться температура;
- учащается пульс;
- появляется одышка;
- артериальное давление понижается;
- выступает липкий пот;
- язык становится сухим с обильным налетом;
- кожные покровы бледнеют, приобретают землисто-серый цвет;
- черты лица заостряются;
- при осмотре живот вздутый;
- частая рвота, не приносящая облегчения
- сухость во рту;
- тошнота;
- вздутие;
- газы
- иногда икота и отрыжка.
Лечение острого панкреатита проводится только в хирургическом отделении больницы (или в отделении реанимации)!
Во время приступа острого панкреатита категорически запрещается пить или есть. Никакой воды, еды! Полный покой поджелудочной железе!
Дышать лучше часто и поверхностно, чтоб не сдавливать диафрагмой поджелудочную железу и не вызывать новых приступов. Частое поверхностное дыхание, особенно во время приступа, облегчает страдания больного.
Приступ панкреатита может быть недолгим и наступает мнимое облегчение, в любом случае сразу вызывайте «скорую помощь» и не отказывайтесь от госпитализации.
Хронический панкреатит
Хронический панкреатит – это длительное (более 6 месяцев), медленно прогрессирующее нарушение работы поджелудочной железы, сопровождающееся недостатком выделения поджелудочного сока, необходимого для переваривания пищи.
Хронический панкреатит развивается либо после перенесенного приступа острого панкреатита (в 50-70% случаях), либо является первичным и развивается, постепенно и медленно (в 30-40% случаев). Периоды обострений сменяются ремиссиями.
Наиболее частыми причинами являются:
- заболевания желчного пузыря и желчных путей;
- прием лекарственных препаратов;
- наследственные факторы;
- а также все перечисленные выше причины острого панкреатита.
Со временем хронический панкреатит приводит к грубой деформации органа за счет замещения ткани железы рубцами. У 1/3 больных может развиться сахарный диабет.
При обострении хронического панкреатита появляется:
- вздутие живота;
- повышенное газообразование;
- урчание в животе;
- отрыжка;
- тошнота;
- боль обычно ноющая и усиливается после принятия пищи или спустя 1,5-2 часа после еды и часто провоцируется нарушением диеты.
При хроническом панкреатите аппетит обычно сохранен, но пациенты боятся есть, так как после приема пищи боли усиливаются. Поэтому, как правило, хронический панкреатит сопровождается похуданием.
Вначале болезни люди жалуются на периодические запоры и вздутие живота. Затем у них развивается картина вторичного панкреатического колита – стул становится жидким, со специфическим запахом, объем каловых масс увеличивается. Часто возникают кишечные колики, ребенка «мучают газы».


