Электрокоагуляция папиллом
Папилломы и бородавки – это крайне неприятные образования на теле. Они доставляют физический и психологический дискомфорт. Причина их появления — папилломавирусы. В настоящее время известно свыше 600 штампов, некоторые могут даже вызывать рак.
Современная медицина не преуспела в борьбе с вирусами папилломы человека, однако имеет все возможности для устранения результата их взаимодействия с организмом человека. Электрокоагуляция папиллом – это современная перспективная методика, позволяющая удалить практически любые новообразования на теле всего за 1 сеанс.
Процедуру можно пройти в медицинском центре «СМ-Клиника». Врачи холдинга имеют большой стаж работы и оказывают услуги с использованием современной и высокоточной аппаратуры. Электрокоагуляция вирусных бородавок всегда проходит безболезненно и с повышенным комфортом!
Преимущества удаления папиллом электрокоагуляцией
Показания к электрокоагуляции папиллом
Проведение сеанса электрокоагуляции показано не только при наличии бородавок или папиллом. Процедура может устранить следующие проблемы:
- кондиломы (в том числе остроконечные);
- пигментные невусы («родинки»);
- локальные зоны расширения сосудов;
- «сосудистые звездочки»;
- осложнения угревой болезни любого характера;
- полипы или полипозные новообразования на слизистых оболочках;
- аденомы сальных желез;
- сенильные кератомы;
- кисты и эрозии шейки матки.
Особого внимания заслуживает удаление родинок и папиллом перианальной области.
В первом случае необходимо убедиться в отсутствии злокачественности процесса (привлекаются узкие специалисты: дерматовенерологи, онкологи).
При втором – требуется взятие анализов на наличие половых инфекций и консультация гинеколога или уролога после удаления новообразований электрокоагуляцией.
Противопоказания
К сожалению, не все новообразования кожи возможно удалить данным методом. Например, не подлежат лечению:
- любые вирусные поражения кожного покрова в острой фазе (герпес);
- злокачественные новообразования (меланома);
- обширные зоны поражения (с проникновением в подкожно-жировую клетчатку или имеющие диаметр более 5 см).
Особенно опасны злокачественные опухоли. Прибор может оставить часть раковых тканей или поспособствовать появлению отдаленных метастазов.
Также методика имеет ряд противопоказаний; это:
- индивидуальная непереносимость всех анестетиков;
- нарушения свертываемости крови со снижением «вязкости» крови;
- острые инфекционные заболевания любой локализации;
- системные заболевания крови (гемобластозы);
- сахарный диабет (декомпенсированный);
- психиатрические заболевания с потерей контроля над собой;
- декомпенсированная сердечная недостаточность;
- гипертоническая болезнь с частыми кризами.
При работе с крупными очагами после удаления могут остаться небольшие рубцовые изменения. Однако и их можно предупредить или устранить посредством использования специализированных кремов или выполнения повторных вмешательств.
Как проходит процедура
Обезболивание:
Перед проведением процедуры электрокоагуляции врач обязательно осмотрит новообразование с целью исключения злокачественности процесса. При необходимости (в редких случаях) специалист назначает дополнительные методы обследования или привлекает для консультации узких специалистов.
Одновременно можно выполнить удаление родинок, папиллом или бородавок сразу в нескольких зонах. Это создает дополнительные преимущества и удобства как для врача, так и для пациента.
При исключении противопоказаний специалист приступает к процедуре, которую можно разделить на несколько этапов; это:
- Очистка и дезинфекция кожи. Тщательно смываются с поверхности кожи любые косметические средства и потожировые следы. Кожный покров обрабатывается растворами антисептиков, убивающих вредные для организма человека бактерии.
- Обезболивание. У основания патологического образования вводятся растворы анестетиков. Они позволяют устранить чувство боли на время манипуляций.
- Электрокоагуляция. Точечное воздействие электрическим током вызывает разрушение белка и отторжение патологических тканей. В зоне воздействия (из-за высокой температуры) появляется корочка.
- Повторная обработка антисептиками. Кожу снова обеззараживают, чтобы максимально снизить риск инфицирования.
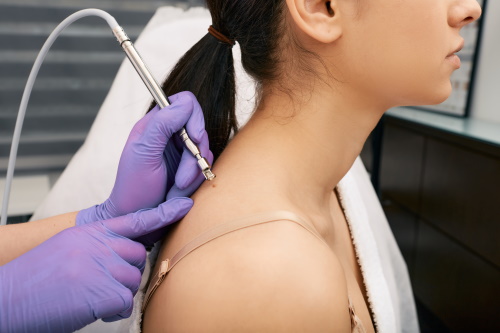
- обработка антисептиками в первые 7-10 суток;
- нанесение защитных и стимулирующих регенерацию кремов и гелей.
Цены на электрокоагуляцию папиллом
* Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг в регистратуре или в контакт-центре по телефону +7 (495) 292-39-72. Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Выберите специалиста в удобной для вас клинике:
Статьи



























© 2002-2022 ООО «СМ-Клиника»
Все материалы данного сайта являются объектами авторского права (в том числе дизайн). Запрещается копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного письменного согласия правообладателя. Указание ссылки на источник информации является обязательным.
Лицензия № ЛО-77-01-018779 от 19 сентября 2019 г.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! ООО «СМ-Клиника» не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте smclinic.ru
Чем лучше удалять новообразования: лазером или электрокоагуляцией?

Кожные новообразования ― патология достаточно распространенная и требующая определенного внимания как со стороны пациента, так и со стороны врача-дерматолога или онколога. С одной стороны, доброкачественные опухоли, по большей части, являются безопасными для организма, но с другой ― риск их злокачественного перерождения достаточно высок, чтобы пациент озаботился возможностью их удаления.
Современная медицина, дерматология и онкология предлагают множество методов удаления доброкачественных кожных новообразований. Ниже мы расскажем о двух основных методах, применяемых при удалении родинок, папиллом, бородавок и других опухолей кожи, а также дадим им сравнительную характеристику.
Итак, что лучше лазерное удаление или электрокоагуляция?
Удаление новообразований электрокоагуляцией
Электрокоагуляция применяется в медицине более 50 лет. Она хорошо зарекомендовала себя в хирургии и гинекологии, а затем стала использоваться в дерматологии для удаления доброкачественных опухолей кожи. Процедура проводится с помощью переменного или постоянного электрического тока высокой частоты. Температурное воздействие поражает клетки новообразования и через микротравмы воздействует на воду в межклеточном пространстве. Вода испаряется. После процедуры на месте опухоли образуется корочка.Через несколько дней она отпадает, и на ее месте остается едва заметное белое пятнышко. Со временем цвет кожи выравнивается.
С помощью электрокоагуляции можно удалить такие патологии, как:
- родинки;
- бородавки;
- папилломы;
- гемангиомы;
- кондиломы;
- атеромы.
Как проходит процедура?
Перед началом удаления врач обрабатывает и очищает кожу и вводит обезболивающее. Сама процедура длится не более 15 минут. Выпуклые новообразования (например, бородавки, атеромы, папилломы) удаляются послойно с помощью электрода в виде ножа или петли. Плоские образования (например, родинки, гемангиомы, плоские бородавки) прижигаются в несколько этапов. Для этого используется уже другой электрод – в виде шарика. Каждый слой снимают предельно аккуратно, по возможности не задевая здоровые ткани. Если новообразование входило в глубокие слои кожи, то после удаления может остаться ямка.

После удаления пациенту очень важно следить за ранкой. Ни в коем случае не срывать корочку, поскольку может остаться шрам. Каждый день нужно обрабатывать место удаления специальным раствором, либо мазью, которые посоветует врач. Полное заживление можно наблюдать через 12-14 дней. За это время корочка должна самостоятельно отвалиться, на ее месте будет белое пятнышко, которое со временем сольется с цветом кожи.
В большинстве случаев для удаления небольших новообразований требуется одна процедура. Удаленный нарост отправляют на гистологическое исследование, чтобы определить, был ли он злокачественным.
- Безопасная и бескровная процедура;
- Удаление на любом участке кожи;
- Быстрота выполнения.
- Кожа около новообразования также будет подвержена электрокоагуляцией;
- После удаление возможны ямки и углубления на коже;
- Длительный период заживления;
- Существуют противопоказания: эпилепсия, сахарный диабет, инфекционные заболевания, заболевания крови.

Удаление новообразований лазером
Широкое применение в медицине лазер приобрел с 80-х г. ХХ века. В последние годы он активно используется как в хирургии, так и в косметологии. Удаление папиллом и родинок с помощью лазера стало настоящим открытием и спасением для многих. Суть метода в точечном лазерном воздействии на новообразование. Луч как бы испаряет ткани нароста и запаивает питающие его сосуды, при этом здоровые участки кожи вокруг не повреждаются.
Данный метод применяется для удаления:
- невусов;
- папиллом;
- бородавок;
- атером;
- фибром;
- кондилом;
- гемангиом;
- гигром;
- липом;
- кожного рога;
- ксантелазм;
- кератом.
Как проходит процедура?
Перед лазерной процедурой не нужна специальная подготовка, все проводится в амбулаторных условиях. Для начала врач обрабатывает кожу, затем вводит местную анестезию. Через несколько минут приступает к лазерной терапии. В среднем она длится от 10 до 15 минут, в зависимости от формы и размера опухоли. После лазерной обработки на месте новообразования образуется характерная корка.
В зависимости от размера новообразования, ранка может заживать от 7 до 10 дней. Лазерная процедура малоинвазивна и повреждение тканей минимальны, поэтому и заживление проходит быстрее. Риск инфицирования во время процедуры сведен к нулю, поскольку лазер испаряет ткани новообразования и при этом запаивает сосуды, тем самым обеззараживая ранку.
- нельзя подвергать ранку механическому воздействию;
- ни в коем случае нельзя сдирать корочку с ранки (она должна отвалиться самостоятельно);
- на период реабилитации лучше не наносить на место удаления косметические средства;
- лучше отказаться от посещения бани, сауны и бассейна;
- перед выходом на улицу место удаления необходимо смазать защитным кремом от солнца.
Преимущества лазерного удаления:
- Быстрота и безболезненность процедуры;
- Короткий восстановительный период;
- Точечное воздействие, ткани вокруг нароста не повреждаются;
- Безопасность процедуры;
- После удаления на коже не остается ни шрамов, ни рубцов.
- качественное проведение процедуры зависит от квалификации врача и хорошего оборудования;
- важно строго соблюдать все рекомендации врача после удаления;
- при больших или множественных новообразованиях может потребоваться проведения нескольких процедур.
Также существует ряд противопоказаний для лазерной терапии:
- Заболевания сердца;
- Сахарный диабет;
- Острая фаза хронических заболеваний;
- Беременность;
- Инфекционные высыпания на коже.

Чем лучше удалять родинки, папилломы и бородавки: лазером или электрокоагуляцией?
Если на теле появились новообразования, которые доставляют эстетический дискомфорт, либо вызывают опасения, для начала необходимо обратиться за консультацией к врачу, онкологу или дерматологу.
Учитывая форму, размер, расположение и другие особенности нароста, врач определит, необходимо ли удаление и что лучше назначить – лазерную терапию или электрокоагуляцию. Отметим еще раз, что электрокоагуляция подходит для новообразований небольших размеров, в свою очередь лазер может справиться с наростами 3-4 см. Период заживления ранки после электрокоагуляции может занимать до 14 дней, лазерное удаление менее травматично, поэтому ранки заживают максимум за 10 дней. После удаления электрокоагуляцией может остаться белое пятно или ямка на коже, со временем она зарастет и приобретет нормальный цвет кожи. После лазерного удаления редко остаются заметные пятна, и тем более не остается шрамов и рубцов, при правильном уходе за ранкой.
В любом случае метод удаления новообразований необходимо обсуждать с лечащим врачом.
После удаления папиллом
Папилломы удаляются разными методами, которые по своей сути приводят либо к деструкции (разрушению ткани) новообразования кожи, либо к его иссечению в пределах здоровых тканей. После удаления папиллом естественно остаются определенные изменения того участка кожи, где был элемент, которые как раз и зависят от методики удаления, размеров и расположения данной доброкачественной опухоли.
Рассмотрим основные последствия удаления папиллом разными методами в виде таблицы, в которой отражены возможные изменения кожи на месте, где была папиллома, потому что общих симптомов, затрагивающих весь организм в целом, не бывает, за редким исключением.
| Метод удаления папиллом | Последствия удаления папиллом | |||
|---|---|---|---|---|
| Сразу после удаления | В течение первых недель после удаления | Первые месяцы после удаления | Отдаленные последствия | |
| Жидким азотом | Припухлость, покраснение, отек, небольшое жжение в месте удаления | Папиллома темнеет, засыхает и отпадает. Остается небольшая эрозия или розовое пятно | Пятно из розового постепенно превращается в белое | Место удаления сливается по цвету с окружающей кожей. Могут быть рецидивы. |
| Электрокоагуляция | На месте удаленной папилломы остается корочка темного цвета, иногда небольшая ямка. | После отпадания корочки – розовое пятно, углубление | Выравнива-ние углубления, побледне-ние пятна | Рецидивы на месте удаления реже. Может оставаться рубец или малозаметное пятно. |
| Радиоволновый метод | Корочка, углубление. | Также | Также | Рубчик тоже может образоваться, но менее выражен, чем при электро-коагуляции |
| Лазером | Корочка | Тоже | Тоже | Рецидивы гораздо реже, чем при коагуляции, но бывает более выраженное рубцевание. |
| Хирургический метод | Кровотечение, красная геморрагическая корка, иногда шов. | Красное пятно после отпадания корки | Белое пятна | Рецидивы чаще. Может быть рубец при удалении крупных папиллом |
| Химический метод (в том числе домашние методики) | Потемнение папилломы или наоборот побледнение ее ткани. | Язва или эрозия | Рубцы разного цвета от красных до бледно-розовых | Остается рубец. Рецидивы бывают. |
Уход после удаления папиллом за образовавшейся раной или коркой также важен, как и сама манипуляция. Место удаления нельзя мочить водой в течение недели и травмировать.
Также необходима обработка после удаления папиллом антисептическими растворами, которые уничтожают патогенную микрофлору и укрепляют защитную корку, образовавшуюся на месте элемента и защищающую рану от микроорганизмов. Мы применяем в основном растворы фукорцина и перманганата калия, наносить которые нужно до полного отпадания корок.
При удалении хирургическим методом накладываются повязки с антибактериальными мазями и растворами.
Папилломы появляются после удаления редко прямо в том же месте, где они были. Но, учитывая то, что данное заболевание связано с вирусом папилломы человека, который никуда не исчезает после удаления новообразования, на соседних или отдаленных участках кожи могут появляться новые папилломы. При высокой активности вируса и снижении иммунитета этот процесс может идти непрерывно. Наблюдалось меньшее число рецидивов образования папиллом при назначении терапии против ВПЧ и удалении папиллом лазером.
Коротко резюмируем. Удаление папиллом последствия:
- Мелкие папилломы уйдут практически бесследно.
- Возможно образование малозаметных рубчиков.
- Образование грубых рубцов – при склонности кожи к келоидам и при сильных химических ожогах в домашних условиях.
- Появление новых папиллом на месте удаления – редко. Может быть при домашнем удалении и при использовании жидкого азота.
- Возникновение новых папиллом на соседних участках кожи.
- Кровотечение при удалении хирургическим методом и при наличии крупного питающего сосуда.
- Нагноение раны при неправильном уходе после удаления папилломы.
Не смотря на обилие возможных исходов, серьезные последствия удаления папилломы очень редки и практически не встречаются. Но всегда лучше удалить имеющиеся папилломы небольшого размера, чем ждать, когда в них врастет крупный сосуд и манипуляция может пройти с кровотечением.
Врачи клиники Частная практика имеют огромный опыт удаления папиллом различными методами. Практически все процедуры проходят в штатном режиме и без осложнений.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники “Частная Практика”
Электрокоагуляция папиллом: как проходит удаление и бывают ли осложнения[Вирусные дерматозы]
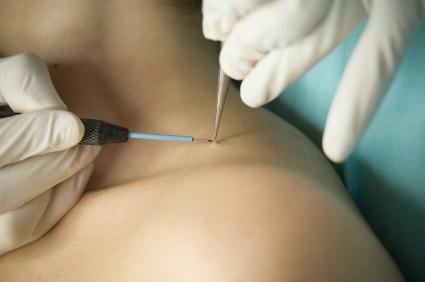
Удаление папиллом, родинок и бородавок электрокоагулятором
Бородавки и папилломы — довольно распространенная проблема. Подобные образования на коже в большинстве случаев доброкачественны и практически безопасны. Тем не менее в некоторых случаях возможно злокачественное перерождение клеток. Поэтому многие люди интересуются вопросами о том, почему возникает папиллома, что это такое и несет ли это образование угрозу для здоровья. Кроме того, интересен и вопрос о том, как избавиться от подобных кожных наростов.
Папиллома: что это такое?
Папиллома представляет собой доброкачественный кожный нарост, который образовался в результате быстрого роста размножения эпителиальных клеток. Подобные новообразования могут появляться практически на любом участке тела, включая кожу лица, шеи, груди и паха. Как правило, они мягкие на ощупь. Стоит отметить, что подобные образования могут довольно быстро увеличиваться в размерах.
В большинстве случаев подобные новообразования доброкачественны и не несут серьезной угрозы для человека. Но есть и исключения. Для начала следует отметить, что некоторые разновидности вируса (на сегодняшний день известно более ста форм) повышают вероятность злокачественного перерождения и, соответственно, риск развития онкологических заболеваний.
Кроме того, папилломы нередко расположены на тех участках тела, которые наиболее часто поддаются механическому воздействию и травмам, например, на лице, руках, подмышках, шее и т. д. На месте содранного нароста образуется ранка, которая может стать воротами для инфекции и причиной развития различных кожных заболеваний.
Папиллома человека: лечение
Если у вас на теле возникло подобное новообразование, ни в коем случае не стоит пытаться удалить его самостоятельно. В первую очередь нужно обратиться к врачу, так как только специалист скажет, действительно ли это папиллома, что это такое и как от нее можно избавиться.
Если результаты анализов и исследований показали, что кожный нарост действительно доброкачественен, то можно подбирать подходящие средства удаления.
Удаление папиллом электрокоагуляцией.
Электрокоагуляция представляет собой лечебную процедуру, при которой прижигаются мягкие ткани или удаляются доброкачественные новообразования с помощью воздействия на пораженный участок точно скоординированным (по частоте и силе) электрическим током.
Удаление папиллом электрокоагуляцией проводят специальными аппаратами, оснащенными электродом или петлей, которые нагреваются под воздействием электрического тока до высоких температур.
Преимущества при удалении папиллом электрокоагуляцией:
- безопасность и эффективность метода, возможность удаления небольших новообразований или папиллом на ножке за один сеанс, длительность которого составляет от 5 до 10 минут;
- используется при любом возрасте и типе кожи;
- возможность регулировать терапевтическое воздействие электрического тока по силе и частоте, в зависимости от размера, расположения и типа новообразования – точность настроек и постоянный визуальный контроль;
- предотвращает вероятность инфицирования (присоединения патогенной микрофлоры) и кровотечения;
- возможность проведения гистологическими исследованиями удаленного новообразования (в отличие от криодеструкции, лазерного удаления и радиоволновой хирургии), чтобы прогнозировать возможное рецидивирование папилломатоза и подтвердить доброкачественность образования;
- относительно дешевый способ, по сравнению с другими методиками (удаление лазером, радиоволновым способом).
Противопоказания к удалению папиллом электрокоагуляцией:
- индивидуальная непереносимость электропроцедур или аллергия на обезболивающие лекарственные средства;
- наследственное или приобретенное нарушение свертываемости крови (повышенная кровоточивость);
- острые инфекционные или соматические заболевания, обострение хронических болезней, наличие электрокардиостимулятора;
- злокачественный характер новообразования;
- герпес в активной фазе или другие воспалительные заболевания кожных покровов;
- беременность и кормление грудью.
С осторожностью эта процедура проводится при сахарном диабете и склонности к формированию келоидных рубцов.
Уход за раной после электрокоагуляции.
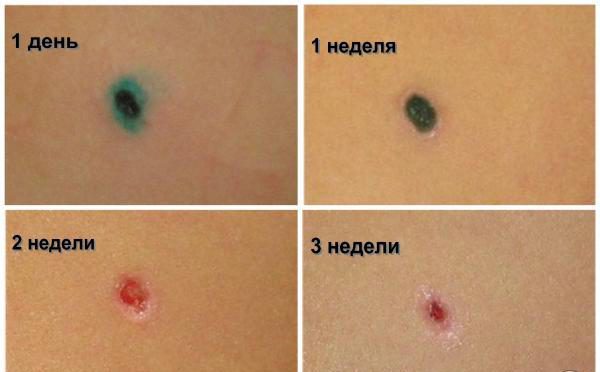
После удаления папилломы остается ранка с темной корочкой. Врач посоветует, какими средствами ее обрабатывать. Есть несколько общих советов, как ухаживать за раной:
- Рану не нужно бинтовать.
- Для хорошего заживления, необходима вентиляция.
- В первые сутки после процедуры возможен отек и покраснение кожи. Ничего делать не надо, это пройдет само.
- Рану нельзя мочить 4–5 дней, использовать крем, лосьон.
- Обрабатывают рану антисептическим средством (раствор перманганата калия, зеленка, спирт), лучше тем, которое назначит врач.
- Нельзя травмировать рану, срывать корочку. Это может привести к инфицированию, воспалению, образованию глубокого рубца. Корка должна отпасть сама, это произойдет в течение двух недель.
- После того как корка отпала, под ней остается нежная тонкая кожа. Желательно не пользоваться косметическими средствами в этой области, пока ее цвет не сравняется с цветом кожи.
- При проведении гигиенических процедур, не нужно усиленно тереть, делать массаж, это может привести к нарушению целостности и инфицированию.
- Предохраняйте это место от попадания солнечных лучей, это приведет к образованию пигментных пятен.
- Смазывайте открытые участки сильным солнцезащитным кремом.
Важно: Если корочка долго не отпадает, или у вас возникли неприятные ощущения, болезненность, покраснение кожи вокруг раны, обратитесь к врачу! Выбор метода воздействия при удалении бородавок и папиллом выбирает врач. Соблюдайте его рекомендации, тогда заживление будет быстрым и даст хороший косметический эффект.
Прижигание папиллом: как проводится и какие методы используются
Термин «папиллома» относится к группе различных доброкачественных эпителиальных пролифераций.
Они могут влиять на внешний вид кожного покрова и состояние слизистых оболочек.
Для удаления папиллом используется прижигание различными аппаратами и медицинскими препаратами.

Папиллома (кондилома) визуально напоминает сосочек, прикрепленный на узкую ножку.
На ощупь образование может быть мягким или иметь плотную структуру.
По цвету – не отличаться от естественного кожного покрова или быть темнее.
Локализация папиллом разнообразная.
Новообразования поражают как внешний эпидермис (кожа лица, гениталии, руки и ноги).
Так и слизистую (влагалище, шейка матки, толстая кишка, ЖКТ).
В ряде случаев возможно образование кондилом на слизистой горла, что приводит к затруднению дыхания и нарушению голоса.
Основной причиной образования папиллом является ВПЧ – вирус семейства папилломавирусов, включающий около 170 штаммов.
HPV проникают в кожу или слизистую оболочку.
Преимущественно через небольшие трещины или повреждения, и размножаются внутри клеток.
ВПЧ передаются прямым контактом через пораженные участки кожного покрова или слизистых оболочек.
Наиболее эффективным лечение папиллом считается их удаление с последующей терапией противовирусными и иммуностимулирующими препаратами.
Существует разнообразное количество методов удаления кондилом:
- лазерное
- хирургическое
- радиоволновое
- электрическое
- с помощью низких температур
Также прижигание папиллом можно проводить локально с помощью лекарственных средств (мазь или раствор), оказывающих цитостатическое действие.
Какая терапия подходит для пациента, решается в индивидуальном порядке.
Выбор также зависит от характера бородавок и от того, где они расположены и насколько масштабно распространились.
Криодеструкция папиллом (прижигание азотом)
Криохирургия используется для различных доброкачественных, предраковых и злокачественных поражений кожи.
Либо как первичная, либо как альтернативная форма лечения.
С клинической точки зрения, метод прост и безопасен.
Широкий спектр показаний и относительно низкая стоимость замораживания делают этот метод очень популярным в дерматологической практике.

Прижигание папиллом азотом имеет ряд преимуществ:
- бескровный метод (не сопровождается кровотечением)
- не провоцирует развитие шрамов и рубцовой ткани
- в большинстве случаев анестезия не нужна
- лечение может быть однократным или многоступенчатым (возможно неоднократное проведение процедур)
- низкий инвазивный метод, приемлемый для пациентов всех возрастов (большинство из них можно лечить в амбулаторных клиниках или центрах однодневной хирургии)
- лечение папиллом азотом безопасно, не провоцирует осложнения
- отличный косметический эффект, минимальное ощущение болезненности в ходе процедуры
При криодеструкции действующим фактором является жидкий азот.
Суть манипуляции заключается в замораживании новообразования температурой от -100°C до -180°C и последующем его отмирании.
В зависимости от количества кондилом и их размеров может понадобиться проведение нескольких процедур.
В первые несколько часов после манипуляции наблюдается выраженный отек тканей и покраснение.
В последующие несколько дней симптомы становятся менее выраженными.
Спустя 7-10 дней происходит полное отмирание патологической ткани.
Криохирургия не рекомендуется пациентам в таких случаях:
- наличие острого инфекционного или воспалительного процесса (удаление азотом проводится только после купирования заболевания)
- патологии внутренних органов, находящиеся на стадии лечения
- гиперчувствительность и непереносимость низких температур
Минусы криодеструкции:
- кожный покров достаточно долго восстанавливается, до полного заживления ткани понадобится около двух недель, иногда больше
- азот воздействует не только на патологически измененный участок эпителия, но и на окружающие ткани в том числе
Минусом является и то, что специалист не всегда может определить целесообразность проведения криотерапии.
Как следствие, не удается полностью удалить образование и возникает необходимость хирургического иссечения папилломы.
Наибольшую распространенность криодеструкция получила в гинекологии.
Прижигание папиллом во влагалище и на шейке матки считается наиболее щадящим методом терапии ВПЧ.

Не оказывает негативного влияния на здоровые участки слизистой.
Удаление новообразований азотом наиболее оптимальный вариант для нерожавших пациенток.
Радиоволновое иссечение папиллом
Радиоволновое удаление папиллом — метод бесконтактной хирургии.
Основанный на использование высокочастотных радиоволн.
Радиохирургия — это атравматический метод удаления образования с одновременной коагуляцией мягких тканей.
В момент процедуры используется оптимальный источник тепла с низкой температурой 4.0 МГц.
Эта технология позволяет одновременно удалять папилломы и коагулировать окружающие ткани.
При этом препятствуя развитию кровотечения, не провоцируя ожоги, а также ускоряя процесс регенерации.

Прижигание папилломы радиоволнами имеет ряд преимуществ:
- Отсутствие болевого синдрома во время манипуляции. Воздействие на эпидермис высокочастотной волной способствует коагуляции нервных волокон, блокируя спазмирование мускулатуры. Таким образом, исключается воздействие на чувствительные рецепторы, происходит купирование болевого синдрома. При повышенном болевом пороге или психоэмоциональном беспокойстве больному может быть введена инъекция обезболивающего препарата.
- Минимальное повреждение не патологически измененных тканей. Разрез радиоволновым скальпелем проводится без давления на кожные покровы, таким образом, воздействие на здоровые ткани практически отсутствует. По данному параметру другие методы прижигания кондилом значительно уступают радиоволновой процедуре.
- Высокие регенерационные возможности. Одновременно с удалением папилломы радиоволна оказывает бактериостатическое действие на рану, уничтожая все возможные инфекционные микроорганизмы. По этой причине наблюдается быстрое заживление эпидермиса и отсутствие воспалительного процесса.
- Отсутствие образования шрамов. При удалении папиллом радионожом происходит точное и аккуратное срезание новообразования, при этом, здоровая ткань не затрагивается. Это способствует отсутствию развития рубцовой ткани и глубоких шрамов.
Когда радиоволновое лечение противопоказано:
- наличие острых воспалительных и инфекционных патологий
- заболевания внутренних органов, находящиеся в процессе терапии
- присутствие у пациента электрокардиостимулятора (имеется риск нарушения работы медицинского прибора)
При наличии противопоказания к вышеописанным методам, рекомендуется провести прижигание папиллом лазером.
Метод полностью безболезненный и не требует дополнительного анестезирования.
Лазерный луч после прижигания папилломы не провоцирует такие последствия как развитие рубцовой ткани или образование шрамов.
Прижигание папиллом при помощи йода
Прижигание папиллом йодом является наиболее доступным и дешевым методом устранения образований.
Используется при наличии мелких наростов.
Как правило, йод не используется в чистом виде, поскольку самостоятельно не сможет оказать нужного эффекта.
При удалении небольших образований йод 5% смешивают с салициловой кислотой (2% раствор).
В соотношении 1:2 (одна часть йода, две части салициловой кислоты).
На область вокруг папилломы наносят детский крем или вазелин.
Далее, при помощи ватного тампона или ушной палочки, аккуратно наносят получившуюся смесь.
Салициловая кислота обладает смягчающим действием, а йод прижигает и одновременно проводит коагуляцию.
Подобное лечение не имеет противопоказаний, кроме удаления папиллом, которые находятся на слизистой и индивидуальной непереносимости компонентов.
Прижигание папиллом йодом актуально для новообразований на шее, лице, области гениталий, не соприкасающейся со слизистыми оболочками.

Но необходимо учитывать, что процедура не сможет полностью устранить образование с первого раза.
Как правило, данная терапия растягивается на несколько недель и даже месяцев.
Прижигание кондилом (папиллом) марганцовкой
Марганцовка — перманганат калия, представляет собой калиевую соль из марганцовой подгруппы (HMnO4).
Молекулярная формула перманганата калия представляет собой KMnO4.
При комнатной температуре соль присутствует в виде красно-фиолетового, блестящего металлического кристаллического твердого вещества.
Кристаллы умеренно растворимы в воде.
Даже в низких концентрациях приводят к интенсивной фиолетовой окраске жидкости, за что ответственен перманганатный анион.
Раствор перманганата калия используется в качестве вяжущего и дезинфицирующего средства.
Для внешнего применения на коже, включая микозы, опоясывающий лишай.
В неотложной медицине 0,1% раствор перманганата калия используют для промывания желудка при отравлении в ходе приема окисляемых токсинов.
Прижигание марганцовкой папилломы — популярный метод удаления новообразований в домашних условиях.
Для процедуры готовят насыщенный темно-фиолетовый раствор.
Им необходимо обрабатывать образование несколько раз в день, до полного исчезновения папилломы.

Под действием марганцовки кондиломы приобретают темный цвет, высушиваются и отпадают.
Раствор необходимо наносить с максимальной осторожностью, избегая попадания на здоровые ткани.
Прижигание папиллом перманганат калием возможно и в интимных местах.
Но при условии, что новообразования не соприкасаются со слизистыми.
Также популярностью пользуется прижигание папиллом чистотелом.
Для этого используют сок растения, который наносят на кондилому или бородавку.
При небольших наростах чистотел оказывает эффективность.
Но лечение подобным образом может растянуться на несколько месяцев.
В качестве альтернативы растению, для прижигания папиллом, можно использовать Суперчистотел.
Это экстракт, продающийся в любой аптеке.
Прижигание папиллом в домашних условиях следует проводить только после консультации с врачом.
Аптечные препараты для прижигания папиллом
В лечении папиллом, в частности генитальных, важно, чтобы терапию проходили оба партнера.
В противном случае существует риск непрерывного взаимного заражения.
«Лучшего» лечения остроконечных кондилом не существует.
Терапия зависит от местоположения и объема папиллом, а также от предпочтения врача и, конечно, также от просьбы пациента.
Для лечения генитальных бородавок доступны следующие эффективные варианты лечения:
- местные лекарства, как кремы, мази или растворы
- хирургическое удаление (коагуляция, радиоволна, прижигание азотом)
Подофиллотоксиновый крем или раствор для прижигания папиллом
Podophyllotoxinum — лекарство, полученное из корня подофила щитовидного.
Чаще в продаже можно встретить в виде крема для наружного использования.
Препарат наносят на папилломы два раза в день, в течение трех дней, далее следует четырехдневный перерыв.
Если процедура не дала желаемого результата, манипуляцию можно повторить спустя четыре-пять дней.
Данный цикл процедур разрешается повторять 2-3 раза, но не более четырех.
Podophyllotoxin особенно рекомендуется для генитальных бородавок, которые еще не подвергались терапевтическому воздействию.

Однако, для более крупных папиллом, размер которых от 2 см и больше, подофиллотоксин не подходит, поскольку максимальная суточная доза составляет 0,5 мг вещества.
Кроме того, Подофиллотоксин нельзя использовать для лечения генитальных кондилом, расположенных во влагалище или анусе.
Около половины пациентов, использующих препарат подфиллотоксина, отмечали легкое жжение.
В качестве побочного эффекта могут возникать покраснения кожи.
Podophyllotoxin — токсин, который блокирует деление патологических клеток.
Поэтому строго запрещен для терапии детей, беременных и кормящих женщин.
Средство для прижигания папиллом Podophyllotoxin можно приобрести в аптеке без рецепта врача.
Трихлоруксусная кислота для прижигания папиллом
Трихлоруксусная кислота — жидкость для прижигания папиллом.

Купирует развитие инфицированных клеток, предотвращает их дальнейшее размножение.
Трихлоруксусная кислота наносится врачом ватным тампоном на бородавки, папилломы / кондиломы.
Этот метод лечения подходит для небольших мягких генитальных бородавок в области слизистой оболочки (во влагалище).
Из недостатков метода стоит отметить жжение и болезненность после нанесения раствора.
Преимуществом является устранение образований без рубцевания тканей.
Кислоту можно использовать только в очень малых количествах.
Чрезмерное использование требует нейтрализации бикарбонатом натрия.
Из-за потенциально высокого риска неправильного использования, трихлоруксусная кислота должна использоваться только врачом в условии амбулатории.
На сегодня, данный метод терапии используется редко, его заменили более современные и щадящие терапевтические способы.
Аналогами трихлоруксусной кислоты является Солковагин, которым также проводится прижигание папиллом и бородавок.
Вторым, более дорогостоящим препаратом, является Солкодерм, которым возможно прижигание папиллом в интимных местах.
Имиквимод крем для прижигания папиллом
Imiquimod не имеет прямого противовирусного действия.
Крем модифицирует иммунный ответ, путем активации веществ-мессенджеров.

Таких как интерфероны и цитокины, которые играют определенную роль в клеточной коммуникации и могут влиять на функцию клеток.
Также средство можно встретить под названием Кераворт.
Местная терапия проводится три раза в неделю, препарат наносят на папиллому перед сном.
Максимальная длительность использования препарата составляет 4 месяца.
Преимущество крема Имиквимод – низкая частота рецидивирующих генитальных бородавок (менее 20% в результате устойчивого иммунного ответа).
Imiquimod не следует использовать для генитальных папиллом во влагалище, шейки матки, на слизистой головки пениса или анусе.
Что делать после прижигания папиллом?
Основные рекомендации заключаются в исключении контакта обработанного места с водой, как минимум несколько часов.
Также необходимо следить за кожным покровом.
В случае развития побочных реакций или других подозрительных изменений, обратиться как можно скорее к врачу.
Настоятельно не рекомендуется самостоятельно проводить прижигание папиллом на лице и в области половых органов.
Для прижигания папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Что нужно знать, когда надумали удалять папиллому, родинку или пигментное пятно? Отвечает дерматолог
Когда родинку или папиллому на коже нужно удалять? На что стоит обращать внимание, если на теле или лице образований много? Как выбрать медицинский центр? На эти и другие вопросы отвечает врач-дерматовенеролог и косметолог Юлия Колос.

Юлия Колос,
кандидат медицинских наук,
врач-дерматовенеролог,
косметолог высшей категории центра медицинской косметологии и дерматологии IN BLOOM
Почему появляются новообразования на коже
— Один из факторов риска — накопительный эффект чрезмерной инсоляции. Вот почему загорать нужно только в правильное время (до 11:00 утра и после 16:00 вечера). Причем играет роль не только интенсивность воздействия солнца, но и частота пребывания на нем.
Мера профилактики — использование солнцезащитных кремов с фактором SPF 50-30. Подобная мера также позволяет коже быть защищенной от фотостарения.
— Особенно тщательно нужно оберегать от чрезмерного солнца детей до 14 лет. Солнечные ожоги, полученные до этого юного возраста, — один из факторов развития меланомы в будущем.
Не все образования удаляются по медицинским показаниям, некоторые — по желанию
Врач объясняет: видов новообразований на коже может быть много. Пигментные невусы, папилломы, мягкие фибромы, кератомы, дерматофибромы и множество других. В каждом случае показания к удалению и методика процедуры будут своими.

Вот почему вначале доктор рекомендует разобраться в природе образования на коже, а потом думать об удалении.
— В целом, новообразования можно разделить на те, которые следует удалять по медицинским показаниям, и те, от которых человек хочет избавиться по эстетическим соображениям.
В первом случае речь идет о том, чтобы удалить образования, обладающие признаками перерождения в злокачественную опухоль или имеющие высокие риски такой трансформации (предраковые заболевания).
Пациенты с подозрением на нехороший диагноз направляются к врачу-онкологу. Также они в обязательном порядке проходят дерматоскопию. Только после этого определяется, доктор какой специальности и с помощью какого метода будет удалять новообразование.
По медицинским показаниям рекомендуется удалять и новообразования, которые постоянно натираются одеждой, воспаляются. Ведь хроническое воспаление — один из факторов риска злокачественного перерождения.
— Часто удаления новообразований проводятся по эстетическим показаниям. После необходимых обследований доктор определяет оптимальный метод удаления.

— Какие диагностические процедуры необходимо пройти пациенту прежде, чем отправиться на удаление?
— В первую очередь дерматоскопия. Это обследование при помощи специального прибора, который позволяет под большим увеличением рассмотреть новообразование, найти или нет опасные признаки и оценить их.
В зависимости от результатов дерматоскопии врач принимает решение о том, когда следует удалять не нужный коже элемент, понадобится ли консультация врача-онколога.
— После удаления (особенно пигментных невусов) необходимо проводить биопсию и отправлять материал на гистологическое исследование.
Если человеку мешает папиллома, то в большинстве случаев врачу достаточно визуального осмотра. При необходимости пациент отправляется на ту же дерматоскопию.
— Кроме всего прочего, прежде чем убирать новообразование, доктор оценивает предполагаемый эстетический результат после удаления. Например, если образование объемное и глубоко залегает, то неизбежно появление рубца. Да, его также можно отшлифовать лазером, но задача врача — предупредить об этом пациента.
Даже от рубца после удаления родинки можно избавиться
Доктор уверена: удаление образований лазером позволяет получить лучший эстетический результат. Все дело в том, что у врача в таком случае есть возможность четко контролировать глубину и площадь воздействия и очень аккуратно работать. Риски появления рубца сводятся к минимуму, а внешний вид кожи сохраняется максимально красивым.

Еще один плюс — рана после лазера покрывается сухой корочкой, что снижает риски инфицирования.
— Особенность удаления новообразований в том, чтобы сделать это радикально. Поэтому технически легче справляться с теми образованиями, которые исходят из эпидермиса (например, папиллома). От них в большинстве случаев можно избавиться бесследно.
Период восстановления после удаления может отличаться. Чаще раны после удаления небольших поверхностных образований на лице заживают за 5-7 дней. Если удалялось более глубокое новообразование, особенно на теле, то заживление длится до 2 недель.
— Как правильно ухаживать за ранкой после удаления новообразования?
— Уход сводится к тому, что рана обрабатывается неспиртовыми антисептиками несколько раз в день, также используется ранозаживляющее средство для более быстрой регенерации и солнцезащитный крем. Последний особенно актуален в случае, если рана находится на открытой поверхности тела. Выбирать солнцезащитный крем нужно грамотно, с SPF-фактором не менее 50. Когда погода совсем мрачная — 30.
Если есть опасные признаки новообразования — это не всегда самое плохое
— При наличии пигментных невусов (родинок) на теле нужно обращать внимание на некоторые признаки. Однако если вы заметили какой-либо из них, это не означает, что все плохо. Это лишь говорит о том, что нужно показаться врачу. Только доктор может дать рекомендации и поставить диагноз.
Признаки, на которые стоит обратить внимание при наличии родинок (пигментных невусов):
- Асимметрия (одна половина невуса не похожа на другую)
- Неровный край
- Неравномерность цвета (например, на фоне темной родинки вкрапление розового, синего, красного и других цветов)
- Диаметр более 6 миллиметров
- Приподнятость над уровнем поверхности кожи
- Постоянное воспаление
- Кровоточивость
- Резкий рост
- Выпадение волос с поверхности родинки или любое изменение, которое ранее не наблюдалось
— На что обращать внимание при выборе медицинского центра для удаления новообразований?
— На наличие у центра медицинской лицензии. Затем стоит поинтересоваться, какой персонал работает в центре. Обычно удаление производит врач-онколог или врач-дерматолог, косметолог.

Имеет значение качество оборудования и наличие его сертификации в нашей стране.
— Грамотный врач перед процедурой назначит пациенту дерматоскопию. А в случае необходимости должно быть организовано гистологическое исследование. Если все эти условия выполняются, можно доверять центру.



![Электрокоагуляция папиллом: как проходит удаление и бывают ли осложнения[Вирусные дерматозы]](https://davnorma.ru/wp-content/cache/thumb/e1/10b84f3a8af40e1_320x200.jpg)