Остеохондроз шейного отдела
Шейный остеохондроз — заболевание межпозвоночных дисков в шейном отделе позвоночника (обычно С5, С6 и С7), носящее дегенеративно-дистрофический характер и характеризующееся разрастанием костной ткани в шейном отделе позвоночного столба. Образующиеся на позвонках остеофиты (отложения солей, наросты) раздражают мышцы, что приводит к их рефлекторному сжатию и увеличению давления на позвонки. В результате межпозвоночные диски сжимаются, их толщина уменьшается, что также способствует сдавливанию позвоночной артерии и ущемлению нервных окончаний при поворотах головы.
В силу этих причин шейный остеохондроз является очень опасным заболеванием. Оно нарушает кровоснабжение головного мозга и провоцирует кислородное голодание участков мозга с возможными осложнениями.
Опасность шейного остеохондроза
Шейный остеохондроз — серьезное заболевание, симптомы которого не ограничиваются болевыми ощущениями в районе шейного отдела при движении головой. При отсутствии лечения с развитием заболевания пациент сталкивается с многочисленными осложнениями, которые доставляют существенный дискомфорт и могут стать причиной различных дисфункций организма.
Ущемление артерии, возникающее из-за того, что позвонки деформируются и сближаются, приводит к так называемому вертебро-базилярному синдрому. Недостаточное поступление крови к головному мозгу становится причиной нарушения равновесия, головокружений, регулярного или постоянного ухудшения зрения, возникновения шума в ушах, полуобморочного состояния и потери сознания. В зависимости от степени передавливание артерии шейного отдела позвоночника и общих особенностей организма последствия могут проявляться в разной степени тяжести и комбинироваться между собой.
Ущемление затылочного нерва при шейном остеохондрозе становится причиной постоянных головных болей, отдающих в шею и в висок. Наиболее опасным является ущемление спинного мозга и его нервных отростков. При этом могут наблюдаться серьезные дисфункции, заключающиеся в нарушении координации конечностей, снижении их чувствительности, потере силы. Также пациент может испытывать трудности с контролем мочевого пузыря и кишечника, часто наблюдаются спастические неконтролируемые движения ног.
Без лечения остеохондроз шейного отдела приводит к осложнениям — например, к протрузии и грыже межпозвонковых дисков шейного отдела позвоночника. Также это способствует возникновению и развитию сосудистых заболеваний, которые вызывают различные нарушения мозга вплоть до отмирания отдельных его участков.
Причины остеохондроза шейного отдела позвоночника
Хотя традиционная медицина считает дегенеративные изменения межпозвонковых дисков шейного отдела заболеванием, с точки зрения остеопатии — это лишь проявление более глубинных нарушений в организме.
Таким образом, истинными причинами остеохондроза шейного отдела являются:
- Нарушение осанки. Сколиоз, сутулость, круглая спина, кифоз и другие нарушения осанки, даже если они носят незначительный характер, вызывают серьезное нарушение равновесия позвоночного столба. В результате нагрузка на межпозвоночные диски распределяется неравномерно, что провоцирует их деформацию и повышенный износ. Позвонки начинают сближаться, вызывая ущемление нервных отростков, довольно быстро развивается шейный остеохондроз. Аналогичные последствия имеют и нарушения осанки, вызванные изменением естественного положения ребер.
- Мышечные спазмы. Спазматические реакции мышц спины, груди, пресса могут приводить к тому, что отдельные участки тела оказываются сильно напряжены. В результате нарушается общее равновесное положение тела, вызывая изменение положения позвоночника. Деформации могут коснуться области шейного отдела или других частей позвоночного столба, вызывая остеохондроз грудного, шейного, поясничного отделов.
- Нарушение кровоснабжения. Так как позвоночные диски не имеют непосредственной связи с системой кровообращения, питание они получают из окружающих тканей. Нарушение кровоснабжения шейного отдела приводит к тому, что диски не получают достаточно жидкости для регидратации (восстановления формы за счет поглощения влаги), обновления хрящевой ткани. В результате их износ ускоряется, наблюдается уменьшение расстояний между позвонками шейного отдела, приводящее к остеохондрозу.
- Нарушение иннервации. Снижение чувствительности нервных корешков приводит к патологическим изменениям в их структуре, в результате чего смещение и деформация позвонков шейного отдела остается незамеченными пациентом. Ведь болевые ощущения при этом отсутствуют из-за нарушений чувствительности.
- Болезни внутренних органов. Неправильное положение внутренних органов, их смещение и опускание вследствие различных дисфункций приводит к нарушению общего равновесия в организме. В результате это остро сказывается на положении позвоночного столба — шейные, поясничные позвонки смещаются и деформируются, приводя к соответствующим типам остеохондроза.
В целом остеохондроз шейного отдела развивается из-за воздействия неблагоприятных внешних факторов, которые нарушают естественное равновесное положение позвоночного столба и других систем человеческого организма. Зачастую эти нарушения становятся заметны далеко не сразу, и шейный остеохондроз прогрессирует, приводя к тяжелым последствиям. Поэтому так важно регулярно посещать остеопата, который сможет исправить именно первопричины, вызвавшие остеохондроз шейного позвонка, а не назначать лечение симптомов, как это делает традиционная медицина.
Признаки шейного остеохондроза
В зависимости от того, какие именно позвонки поражает шейный остеохондроз, симптомы могут проявляться по-разному. Но если у вас есть хотя бы один, стоит подозревать остеохондроз шейного отдела, так что имеет смысл обращение к специалисту для проведения всестороннего обследования и постановки диагноза. Основные признаки остеохондроза шейного отдела позвоночника:
- Болевые ощущения. Первым симптомом является боль, которая на ранних стадиях проявляется только при повороте и наклоне головы. Неприятные ощущения обычно локализуются в правом или левом участке шейного отдела, иногда симптомы охватывают и близлежащие области. С развитием шейного остеохондроза боль иррадиирует в затылочную и лобную части головы, приобретает характер мигрени.
- Ухудшение органов чувств. В основном начинают наблюдаться проблемы со зрением. Яркие симптомы — помутнение, двоение, потемнение в глазах, носящее регулярных характер, часто наблюдается шум в ушах.
- Головокружения. Почти всегда остеохондроз шейного отдела сопровождается характерными головокружениями, возникающими при резком движении или повороте головы, наклонах, смене позы. При этом могут возникать тошнота и рвота.
- Обмороки. Полуобморочное состояние и потеря сознания являются распространенным симптомом поздних стадий шейного остеохондроза. У некоторых пациентов эти признаки могут наблюдаться и при начальном развитии заболевания;
- Кардиалгия. Наряду с другими симптомами нередко наблюдаются ощущения, характерные для приступов стенокардии;
- Нарушения чувствительности. В зависимости от того, какие именно позвонки затронуты шейным остеохондрозом, признаком наличия заболевания становится частичная потеря чувствительности в затылочной и теменной областях головы, в плечелопаточной области, предплечье. В некоторых случаях онемение может распространяться от шеи по руке вплоть до мизинца или большого пальца, соответственно, по внешней или наружной стороне конечности;
- Нарушение речи. Является не очень распространенным симптомом и возникает из-за потери контроля над языком, вследствие передавливания нервных корешков С3 и С4. Также при этом могут наблюдаться трудности с дыханием.
Обычно симптомы, которыми характеризуется остеохондроз шейного отдела, проявляются довольно ярко — как по отдельности, так и в комплексе. Поэтому диагностировать их можно даже самостоятельно. При первых признаках рекомендуется обратиться к специалисту-остеопату, для которого шейный остеохондроз, симптомы и лечение — одна из сфер профессиональной деятельности.
Остеопатическое лечение остеохондроза шейного отдела позвоночника
На сегодняшний день остеопатическое лечение остеохондроза шейного отдела является наиболее действенным. Оно направлено на устранение первопричины, а не просто борется с симптомами, которые проявляются в виде деформации и протрузии межпозвоночных дисков.
Сталкиваясь с шейным остеохондрозом, специалист-остеопат сначала диагностирует заболевание и его локализацию в отделе шеи, то есть определяет, какие позвонки смещены и деформированы. Это можно сделать как руководствуясь симптомами остеохондроза, так и путем мануального обследования пациента.
Начальный этап лечения шейного остеохондроза — купирование болевых ощущений. Нередко их причиной служит шейный спазм, лечение которого и осуществляется специалистом. Спазматическая реакция мышц шейного отдела в ответ на нарушение общего равновесия в организме, приводит к сдавливанию нервных корешков. В результате и возникают болевые ощущения в районе шейного отдела (остеохондроз).
Зачастую устранение спазмов само по себе является достаточно эффективным лечением шейного отдела позвоночника. Удаляя мышечное напряжение, остеопат не просто купирует болезненные ощущения, но и нормализует положение позвоночного столба. Шейный отдел при должном лечении приходит в равновесное положение и разгружается.
Уже после нескольких сеансов у остеопата признаки шейного остеохондроза минимизируются или исчезают вовсе. Это связано с нормализацией кровообращения, которому нередко мешают именно мышечные спазмы. Шейный участок позвоночника и межпозвоночные диски получают нормальное питание вместе с кровью, и в результате остеохондроз шейного позвонка отступает.
На поздних стадиях болезни, когда нарушения носят глобальный характер и нередко затрагивают другие органы, может потребоваться более сложное и продолжительное лечение. При этом специалист лечит не только сам остеохондроз отдела позвоночника, но и сопутствующие заболевания и дисфункции, включая смещение внутренних органов, кислородное голодание головного мозга, ущемление отростков спинного мозга и т.д.
Несмотря на тяжесть заболевания, остеохондроз шейного отдела позвоночника достаточно хорошо лечится именно методами остеопатии. Но для закрепления достигнутых результатов, а также предотвращения осложнений и рецидивов болезни специалистом рекомендуются дополнительные методы — ЛФК, коррекция питания, умеренные физические нагрузки, массажные и физиотерапевтические процедуры.
В зависимости от того, в какой степени выражен и какие причины имеет остеохондроз, лечение подбирается специалистом индивидуально. В зависимости от результата лечение может корректироваться и дополняться иными процедурами, что помогает эффективно и быстро излечивать остеохондроз отдела.
Профилактика шейного остеохондроза
Если вам поставлен диагноз «остеохондроз шейного отдела», лечение может занять продолжительное время. Гораздо проще избежать данной болезни вовсе, ведя здоровый образ жизни. Избежать длительного и сложного лечения остеохондроза (что обычно для поздних стадий) можно довольно простыми методами профилактики.
Воспитание правильной осанки с раннего возраста помогает избежать лечения остеохондроза во взрослом возрасте. Очень часто этим заболеванием страдают офисные работники, ведущие малоподвижный образ жизни и проводящие долгое время в одной и той же позе. Чтобы избежать остеохондроза позвонков, необходимо регулярно делать разминку, меняя положение тела, выполнять наклоны и повороты головы, умеренно нагружать плечевой пояс.
Занятия спортом, направленные на общее укрепление мышц, суставов, костей скелета существенно снижают вероятность возникновения остеохондроза поясничного или шейного отдела.
Даже если у вас уже имеется остеохондроз (его симптомы проявляются довольно ярко), профилактические упражнения помогут смягчить течение заболевания. Но следует помнить, что сами по себе они не являются лечением. Вы обязательно должны пройти курс у специалиста-остеопата. Последующая профилактика же станет гарантией того, что признаки остеохондроза больше не проявят себя и болезнь не возвратится.
Остеохондроз шейного отдела: причины возникновения, диагностика и лечение
Шейный остеохондроз (ШОХ) распространенное заболевание, которое характеризуется патологическими изменениями в костной ткани. Заболевание обычно встречается у лиц среднего и пожилого возраста. Это связано с возрастными изменениями костных структур, старением хрящей позвоночного столба. Однако сейчас ШОХ все чаще обнаруживают у молодых людей, причиной чего становятся разрушение межпозвоночных структур.
Остеохондроз: что это за болезнь?
Остеохондроз шейного отдела позвоночника — это болезнь которая может возникнуть от физиологического процесса и патологических нарушений. ОШХ распространяется на 1-7 позвонки. Во время развития болезни ткань межпозвонков костенеет, тела позвонков деформируются и истощаются, происходит смещение позвоночных тел. Болезнь приводит к опасным последствиям, при смещении и деформации позвонков они могут оказывать давление на расположенные рядом сосуды, пережимать их нарушая кровоснабжение, межпозвоночные диски со временем разрушаются, на их месте образуется соединительная ткань, из-за чего человек теряет способность активно двигать головой, наклонять ее вперед, а любые повороты сопровождаются сильной болью.
Длительное откладывание лечения приводит к поражению спинного мозга и инвалидности.
Остеохондроз может развиваться и локализоваться только в области шеи или перейти в грудной или поясничный отделы позвоночника. Чем больше распространения получает заболевание, тем опаснее оно становится для жизни пациента.
Больше распространено заболевание у людей в возрасте за 40 лет. Чаще остеохондроз встречается у мужчин, из-за того, что они работают на тяжелых производствах, а при регулярной тяжелой нагрузке с неправильным ее распределении на позвоночник могут развиваться разные заболевания позвонков, в том числе шейный остеохондроз. Деструктивные изменения могут произойти при малоподвижном образе жизни, сидении продолжительно в одном положении. Именно это является причиной того, что в последние 10-20 лет диагностировать остеохондроз стали у многих молодых людей, в том числе у подростков. По последним показателям около 60% населения страдает дистрофическими изменениями позвонков.
Из-за чего возникает заболевание?
Причины возникновения патологии могут быть из-за физиологического или патологического процесса. Физиологические нарушения возникают из-за старения тела, с возрастом кости и суставы изнашиваются, становятся более хрупкими, а при повреждениях восстанавливаются с большим трудом. Постепенное разрушение костной ткани очень долгий процесс, который без внешних раздражителей (получения травм, большой физической нагрузки, или напротив, малой активности шейного отдела) может не проявляться.
Патологические отклонения возникают из-за внешних факторов. Если человек не соблюдает здоровый образ жизни, не делает умеренных физических нагрузок, имеет сильные нагрузки на спину, пренебрегая техникой безопасности. Если физиологические изменения действуют постепенно, то патологические могут стать причиной заболевания за достаточно короткий период. Нарушения, не относящиеся к обычным процессам старения организма представляют большую опасность, так как они нарушают систему кровотока, сдавливают нервные окончания из-за чего проявляются сильными болевыми ощущениями, а также ограниченностью в движениях.
Причины, которые приводят к ШОХ:
- сидячий образ жизни. Особенно если неудобное расположение за рабочем местом, когда голова опущена вниз, нет опоры для рук, спина искривлена, а поддержка сзади отсутствует;
- физические нагрузки. Обычно работники, которые регулярно носят на спине тяжести не соблюдают технику безопасности, носят груз на спине, вызывая не равномерную компрессию позвонков, их искривление и смещение;
- лишний вес не менее сказывается на здоровье позвоночника. Как правило люди с лишним весом не имеют крепкого мышечного корсета спины, из-за чего вся нагрузка поддержки туловища ложится на позвонки;
- травмы позвоночника. При этом травмирование не обязательно должно быть в шейном отделе;;
- заболевания щитовидной железы, при которых происходит нарушение обмена веществ и распределения фосфора и кальция в костные и хрящевые структуры;
- частые стрессы также могут являться причиной остеохондроза. Во время стресса активизируется симпатическая система, которая работает на пределе, чтобы преодолеть стрессовую ситуацию, в результате идет долгий период восстановления, сопровождающийся сбоем обмена веществ, гормонов, нарушением регуляции некоторых защитных и восставносительных функций организма;
- неправильное питание, во время которого в организм не поступают все необходимые укреплению костей, связок, суставов макро и микроэлементы;
- переохлаждение шейного отдела
Существуют врожденные аномалии развития, которые также приводят к дистрофическим нарушениям позвонков.
Признаки остеохондроза шейных позвонков

Симптоматика заболевания может проявляться как:
- боли в шейном отделе;
- неудобства при повороте головы;
- невозможность свободно поворачивать голову на 180° без боли в шее;
- боли в плечах, грудном отделе спины, затылке;
- головокружения, тошнота, потеря сознания;
- рассредоточенность;
- нарушение внимания, постоянное чувство усталости;
- нарушения органов зрения и слуха;
- онемение затылочной области, плеч, конечностей;
- нарушение работы лицевых нервов
Клиническая картина, характеризующая остеохондроз схожа с другими патологиями шейного отдела, без подробного обследования врач не может точно определить вызваны ли болевые ощущения остеохондрозом, или пациент имеет другое заболевание.
Диагностика
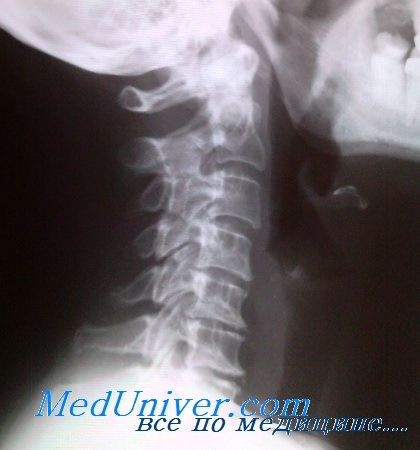
Рентгенограмма при шейном остеохондрозе
Диагностирует остеохондроз невропатолог, так как заболевания шейного отдела могут быть вызваны разными факторами, иметь разную степень тяжести, пациентом одновременно может заниматься хирург, травматолог, ортопед, нейрохирург, а при сопутствующих нарушениях функций внутренних желез, к группе врачей подключается эндокринолог.
Для обследования потребуется отследить состояние внутренних структур пациента, мягких и костных тканей, сосудов, нервных окончаний, для этого могут быть применена рентгенография, КТ или МРТ.
Рентген применяется как один из основных методов диагностики костных структур, для углубленного обследования назначаются более информативные методики: КТ или МРТ. На снимках полученных с помощью КТ и МРТ можно обнаружить нарушения позвонков, повреждения сосудов, нарушение работы нервных окончаний, воспаления, опухоли, травмы.
Во время первичного обследования врач составляет анамнез и выбирает подходящий конкретному пациенту метод сканирования.
Лечение
Для лечения применяют методы лечебной физкультуры, массажа и физиопроцедур. Пациента направляют к специалисту по лечебной физкультуре, с учетом индивидуальных особенностей он подбирает наиболее эффективные методики.
В качестве физиопроцедур назначают электрофорез магнитотерапию, ультразвук и пр. Обязательно пациенту подбирают воротник, который будет поддерживать шею в ровном положении.
Видео лечебной гимнастики при шейном остеохондрозе
– Вернуться в оглавление раздела “неврология”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Остеохондроз позвоночника
Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков. В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) – МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
МКБ-10

Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т. п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела – медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно – резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.

МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте. С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов – карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.
Остеохондроз шейного отдела
Остеохондроз шеи – это дегенеративное заболевание, при котором происходит буквально «преждевременное старение», «износ» межпозвонковых дисков, суставов, позвонков в шейном отделе позвоночного столба.
Некоторые факты о заболевании:
- Остеохондроз шеи встречается у мужчин и женщин примерно одинаково часто.
- Чаще всего болеют люди в возрасте 30-60 лет.
- Как правило, патология встречается у людей, которым на работе приходится постоянно находиться в одной позе и совершать однообразные движения.
- Шейный отдел позвоночника имеет некоторые особенности строения, из-за которых заболевание может иметь много разных проявлений.
Какие особенности шейного отдела позвоночника обуславливают симптомы остеохондроза?
- В боковых отростках позвонков имеются отверстия – через них справа и слева проходят сонные артерии, которые кровоснабжают мозг.
- В шейном отделе проходит начальная часть спинного мозга – в ней находятся волокна, которые несут нервные импульсы ко всем частям тела, обеспечивают движения, чувствительность. Если происходит сдавливание спинного мозга в области шеи, неврологические расстройства возникают во всем теле.
- Данный отдел позвоночного столба обладает большой подвижностью, и это предрасполагает к возникновению остеохондроза (хотя, в большинстве случаев заболевание все же развивается в поясничном отделе – он не только обладает высокой подвижностью, но и испытывает наибольшие нагрузки).
- В области шеи из межпозвонковых отверстий выходят нервные корешки, формирующие шейное и плечевое нервные сплетения. Они отвечают за движения в мышцах шеи, рук, плечевого пояса, чувствительность кожи, регуляцию вегетативных функций.
- Первый позвонок не имеет передней массивной части – тела – он представляет собой костное кольцо, которое надевается на зуб – костный вырост на втором позвонке. Благодаря этому возможны повороты головы в стороны.
Боли в шее, головные боли, чувство слабости, онемение в руках – симптомы, которые должны заставить обратиться к неврологу. Осмотр специалиста и обследование на современном оборудовании помогут разобраться в причинах патологии и предпринять наиболее эффективные меры.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Что происходит с позвонками при шейном остеохондрозе?
Непонятный медицинский термин «дегенеративный процесс» обозначает следующие патологические изменения, происходящие в шейном отделе позвоночного столба:
- В первую очередь поражение при остеохондрозе охватывает межпозвоночные диски. Они истончаются, таким образом, уменьшается расстояние между соседними позвонками. В их наружной части образуются небольшие разрывы, микротрещины. Со временем это может привести к грыже диска.
- В результате поражения дисков нарушается стабильность соединения позвонков.
- Страдают при остеохондрозе шейного отдела и межпозвоночные суставы – развивается спондилоартроз. Он также способствует сдавлению нервных корешков.
- Патологический процесс распространяется и на сами позвонки. Из-за того, что нарушаются функции межпозвонковых дисков, нагрузка на них увеличивается. Позвоночник пытается компенсировать это нарушение, на нем возникают костные выросты – остеофиты.
Лечение остеохондроза шейного отдела позвоночника
Во время обострения остеохондроза шейного позвонка применяют вытяжение (больного укладывают на кровать с приподнятым изголовьем и фиксируют голову при помощи специальной петли), чтобы разгрузить межпозвонковые диски. С той же целью нужно носить воротник Шанца. Для снятия боли назначают обезболивающие и противовоспалительные препараты. При сильных болях, которые никак не проходят, врач может провести блокаду: ввести раствор анестетика в область пораженных нервных корешков. Применяют физиотерапию: лечение ультразвуком, электрофорез с новокаином.
Когда обострение стихает, лечение остеохондроза шейного отдела позвоночника предусматривает массаж, лечебную физкультуру, физиотерапию.
Врачи медицинского центра Международная клиника Медика24 знают, как эффективно лечить остеохондроз шейного отдела, дадут рекомендации, которые помогут предотвратить очередное обострение. Наши администраторы ответят вам в любое время суток, свяжитесь с нами по телефону +7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Один из основных признаков шейного остеохондроза – боль в шее. Многие люди, столкнувшиеся с этим симптомом, не обращаются к врачу, а предпочитают лечить «хондроз» домашними методами. Есть, как минимум, два весомых повода отказаться от самолечения и обратиться к врачу-специалисту.
Во-первых, обезболивающие средства и народные методы, хотя и помогают на время снять боль, основную проблему не решают. Патологические изменения в позвоночном столбе продолжают нарастать. Со временем это грозит более серьезными последствиями. Вплоть до того, что может потребоваться хирургическое вмешательство.
Во-вторых, боль в шее возникает не только при остеохондрозе. Есть масса других причин. Разобраться и назначить правильное лечение может только врач.
Какие симптомы остеохондроза шейного отдела позвоночника должны заставить обратиться к врачу?
Основной признак шейного остеохондроза – боль. Она может возникать в разных местах, в зависимости от того, на каком уровне локализуется патологический процесс: в шее, в надплечье, в руке, в области сердца. По характеру болевые ощущения тупые, могут быть жгучими, ноющими.
Другие проявления заболевания:
- Головные боли, головокружение, «мушки перед глазами», шум, звон в ушах.
- Слабость в мышцах шеи, плечевого пояса, рук.
- Нарушение чувствительности кожи.
- Плечелопаточный периартрит: ноющие боли в шее, которые переходят на руку, сложности с отведением руки выше 90°, слабость и атрофия мышц надплечья.
- Синдром плечо-кисть: боль в плече и в кисти, отек и тугоподвижность пальцев, слабость и атрофия мышц кисти.
- Синдром позвоночной артерии. На позвонках появляются костные разрастания, которые сдавливают нервы, в результате происходит рефлекторный спазм позвоночной артерии, принимающей участие в кровоснабжении головного мозга. К симптомам шейного остеохондроза присоединяются постоянные головные боли, которые начинаются с затылка, распространяются в висок, на темя, тошнота, шум в голове, звон в ушах, мерцание ярких пятен перед глазами.
- Синдром передней лестничной мышцы. На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение.
- Синдром эпикондилита. В нижней части плеча, по бокам от локтевого сустава, имеются костные выступы – надмыщелки. При синдроме эпикондилита, вызванном шейным остеохондрозом, в них возникают болевые ощущения, которые усиливаются при нажатии. Также возникают другие симптомы: боли в шее, болезненность при нажатии на определенные точки в области шейных позвонков.
Если поражены сразу два отдела позвоночника, при шейно-грудном остеохондрозе симптомы могут включать болевые ощущения между лопатками, в области сердца.
При остеохондрозе повышается риск межпозвонковой грыжи, инсульта. Если вы испытываете симптомы, которые перечислены выше – обратитесь к врачу.
Шейный остеохондроз
Шейный остеохондроз — дегенеративно-дистрофическое заболевание позвоночника, при котором изменяется структура хрящевых дисков и их костной основы. В зависимости от стадии заболевания происходит деформация с последующим истощением тел позвонков. В результате нарушается микроциркуляцию крови, нервная проводимость. Шейный остеохондроз может быть как самостоятельным заболеванием, так и сочетаться с дегенеративно-дистрофическим поражением других отделов позвоночника.
В международной классификации болезней МКБ-10 шейный остеохондроз не имеет отдельного шифра. Патология обозначается кодом М42.1 — остеохондроз позвоночника у взрослых. В Юсуповской больнице проводят полный спектр диагностики и лечения заболеваний опорно-двигательного аппарата. Обследование выполняется с помощью новейшего оборудования, отвечающего стандартам качества и безопасности.
Причины
Врачи выделяют несколько причин, которые могут привести к развитию шейного остеохондроза. К ним относятся:
- ожирение;
- малоподвижный образ жизни;
- травмы шеи или позвоночника в анамнезе;
- чрезмерные нагрузки на опорно-двигательный аппарат;
- психоэмоциональное перенапряжение;
- врожденная деформация шейных позвонков;
- наследственная предрасположенность;
- сколиоз, ревматизм, плоскостопие;
- патология обмена веществ;
- гормональный дисбаланс;
- переохлаждение.
Самостоятельно выявить и устранить этиологический фактор затруднительно. Лучше обратиться к профессионалам. Врачи Юсуповской больницы подбирают индивидуальный диагностический комплекс, позволяющий определить первопричину остеохондроза шейного отдела позвоночника. Это необходимо для назначения корректной терапии.
Мнение эксперта

Автор:
Татьяна Александровна Косова
Заведующая отделением восстановительной медицины, врач-невролог, рефлексотерапевт
Остеохондроз шейного отдела занимает 2 место по распространенности среди всех дегенеративно-дистрофических заболеваний позвоночника. На его долю приходится 30–40 % случаев. Болезнь считается одной из частых причин развития временной нетрудоспособности. По статистическим данным поражение костно-суставной системы приводит к инвалидизации в 40 % случаев.
Врачи связывают распространение шейного остеохондроза с изменением образа жизни населения. Кроме того, большинство людей на протяжении длительного времени не принимают во внимание первые патологические симптомы. Без лечения болезнь прогрессирует и приводит к появлению осложнений. Дегенеративно-дистрофические изменения в шейном отделе нарушают кровоснабжение головного мозга, которое сопровождается тяжелыми симптомами. Диагностика остеохондроза в Юсуповской больнице выполняется с помощью рентгена, КТ, МРТ. Состояние головного мозга оценивается по результатам ЭЭГ, УЗДГ головы и шеи. Подбор лечения осуществляется в индивидуальном порядке. Терапия строится таким образом, чтобы не только купировать обострение шейного остеохондроза, но и не допустить рецидивов болезни.
Степени развития шейного остеохондроза
Шейный остеохондроз характеризуется несколькими стадиями. Они определяют тяжесть состояния и наличие тех или иных клинических симптомов.
- Первая. На ранних этапах наблюдается незначительная сглаженность лордоза шеи. Клинически это выражается в болевом синдроме, который усиливается при повороте головы. Пациенты жалуются на напряжение мышц, головную боль, скованность движений. Первая стадия лечится без использования лекарственных средств. Достаточно придерживаться определенного питания и выполнять упражнения.
- Вторая. На данной стадии появляется нестабильность шейных позвонков. Это выражается в усилении болевого синдрома, иррадиирующего в плечи или руки. Боль усиливается при выполнении движений. Вторая стадия характеризуется уменьшением высоты межпозвоночных дисков. Это приводит к ущемлению нервов. Пациенты жалуются на головные боли, рассеянность, усталость.
- Третья. Сопровождается выраженной деформацией и разрушением структуры позвонков. Болевой синдром приобретает постоянный характер. Начинают формироваться межпозвоночные грыжи. Клинически это выражается в появлении головокружения, потемнения в глазах, неустойчивости походки.
- Четвертая. Разрушенные ткани межпозвоночных дисков замещаются соединительной тканью. В патологический процесс вовлекается несколько сегментов. Пациенты жалуются на нарушение координации, выраженные головокружения и головные боли. Появляется постоянный шум в ушах.
Симптомы и признаки
Клинические симптомы шейного остеохондроза позвоночника одинаковы для всех возрастов. Многие люди откладывают посещение врача в связи с наличием слабо выраженных симптомов. Только тогда, когда заболевание приобретает навязчивый характер и сопровождается соответствующими признаками, происходит обращение за медицинской помощью.
Оборудование Юсуповской больницы позволяет с точностью определить степень развития шейного остеохондроза. Благодаря этому назначается корректное лечение, облегчающее симптомы в кратчайшие сроки. К основным клиническим признакам заболевания относят:
- боли в шее, сопровождающиеся хрустом;
- покалывание или онемение в области верхних конечностей;
- головокружение;
- головная боль;
- шум в ушах;
- панические атаки;
- скованность движений;
- ограничение подвижность;
- слабость, резкий упадок сил;
- тошноту;
- нарушение ориентации в пространстве;
- неустойчивость походки;
- снижение остроты зрения.
Симптомы в зависимости от поврежденного позвонка
Шейный отдел позвоночника состоит из 7 позвонков. В зависимости от уровня поражения выделяют соответствующие симптомы:
| Позвонок | Симптоматика |
| С1 | Снижается кожная чувствительность. |
| С2 | Болевой синдром локализуется в области затылка и теменной зоны. |
| С3 | Нарушается чувствительность языка и подъязычных мышц, в тяжелых случаях нарушается речь и теряется контроль над языком. |
| С4 и С5 | Болевой синдром определяется в плечах, ключицах. Присоединяется чувство дискомфорта в грудной клетке, которое часто принимается за кардиальную патологию. |
| С6 | Боль ощущается в области шеи, лопаток, предплечий. Поражение нервов снижает кожную чувствительность. |
| С7 | Боли локализуются в шее, задней части плеч, верхнем плечевом поясе. Нарушения приводят к снижению рефлексов и нарушению силы рук. |
Диагностика
Шейный остеохондроз позвоночника требует комплексной диагностики. Она включает в себя:
- Сбор анамнеза жизни и заболевания. Врач уточняет имеющиеся жалобы, время их появления, динамику выраженности. Необходимо указать препараты, которые применялись для облегчения состояния.
- Объективный осмотр. После опроса специалист приступает к выполнению осмотра. Исследуются кожные покровы, походка пациента. При пальпации определяются болезненные участки.
- Рентгенография. Первым инструментальным методом исследования является рентгенография шейного отдела позвоночника. Чаще всего исследуются 2 проекции.
- КТ, МРТ. Благодаря исследованиям удается установить очаг поражения, его точную локализацию. Томография позволяет оценить состояние сосудов и нервов.
- УЗДГ. Ультразвуковое исследование сосудов головы и шеи позволяет оценить их проходимость, степень стеноза.
- Общий анализ крови. В первую очередь оцениваются показатели, отвечающие за воспаление (лейкоциты, СОЭ).
На основании полученных данных врачи устанавливают степень тяжести шейного остеохондроза. Врачи Юсуповской больницы используют современное оборудование, позволяющее быстро и эффективно провести любой объем диагностических мероприятий.
Разновидности лечения
Как и диагностика, лечение шейного остеохондроза подразумевает комплексный подход. Терапевтический объем подбирается индивидуально. Он зависит от сегмента поражения, степени тяжести заболевания и выраженности клинических симптомов. Основными методами лечения являются:
- прием медикаментов;
- физиотерапия;
- лечебная физическая культура;
- массаж;
- хирургическая операция.
Среди медикаментозных способов лечения используют несколько групп лекарственных средств:
- Обезболивающие. Применяются с целью снизить выраженность болевого синдрома.
- Неспецифические противовоспалительные средства. Используются для уменьшения отечности тканей и воспалительного синдрома. Назначаются в различных формах (таблетки, средства для наружного применения).
- Спазмолитики. Облегают спазмы, уменьшают болевой синдром.
- Хондропротекторы. Восстанавливают структуру межпозвоночных дисков.
- Витамины группы В. Положительно влияют на состояние нервной системы.
Физиотерапия
Назначается с целью усиления действия лекарственных средств. Чаще всего используются:
- иглоукалывания;
- массаж;
- мануальная терапия.
Лечебная физкультура
Регулярные занятия ЛФК позволят не только снять выраженность болевого синдрома, но и оказывают профилактическое действие. Благодаря физическим упражнениям укрепляется мышечный корсет, улучшается кровообращение в пораженной зоне, снижается нагрузка в области пораженной зоны. Опытные инструкторы, работающие в Юсуповской больнице, разрабатывают индивидуальные программы терапии для каждого пациента. Это помогает быстро и эффективно избавиться от симптомов шейного остеохондроза. Подобранный курс можно повторять в домашних условиях.
Массаж
Правильно выполненный массаж шейно-воротниковой зоны способен облегчить состояние, снять спазм мышц, улучшить подвижность. Ограничениями для проведения процедуры являются:
- патология сердечно-сосудистой системы в стадии декомпенсации;
- опухолевые образования;
- кожные заболевания;
- обострения хронических соматических патологий;
- остеомиелит.
В Юсуповской больнице работают опытные массажисты. Курс лечения подбирается индивидуально. Его средняя продолжительность составляет 10-15 сеансов.
Рецидив и лечение
Обострение шейного остеохондроза может произойти в любой момент. При этом появляются боль, скованность движений и ограничение подвижности. В некоторых случаях достаточно 3-4 дня соблюдать щадящий постельный режим, чтобы снять симптомы обострения. Однако, если патологические признаки сохраняются или усиливаются, необходимо обратиться к врачу. Для купирования рецидива шейного остеохондроза используются препараты группы НПВС, миорелаксанты.
Профилактика
Для того, чтобы не допустить развития или обострения шейного остеохондроза, необходимо регулярно заниматься профилактикой. Врачи рекомендуют:
- вести активный образ жизни;
- держать осанку;
- укреплять мышцы спины и шеи;
- придерживаться сбалансированного и рационального питания;
- спать в правильной и удобной позе;
- периодически делать перерывы, если работа связана с длительным нахождением в сидячем положении.
При возникновении первых симптомов шейного остеохондроза рекомендуется обратиться к врачу. Специалисты Юсуповской больницы много лет занимаются диагностикой и лечением заболеваний опорно-двигательного аппарата. Все исследования и терапия назначаются с учетом мировых стандартов. Чтобы попасть на прием к врачу, необходимо предварительно позвонить по телефонам. Администраторы больницы ответят на все интересующие вопросы.
Остеохондроз шейного отдела позвоночника: происхождение

Современные реалии сказываются на здоровье человека не лучшим образом. Нездоровый образ жизни, жесткие условия труда приводят к ряду нарушений здоровья человека. Остеохондроз шейного отдела позвоночника – болезнь белых воротничков, занимает 5 место в мире по числу страдающих этим недугом.
Что такое шейный остеохондроз и чем он опасен?
Под остеохондрозом шейного отдела позвоночника необходимо понимать прогрессирующее дистрофически-дегенеративное поражение межпозвоночных дисков (область между 1 и 7 позвонком). В результате этого заболевания происходит деформация, а также истощение с последующим поражением тел позвонков. Течение болезни позвоночника может иметь несколько этапов, поэтому важно распознать недуг на начальных стадиях.
Сдавливание нервных корешков позвоночника и кровеносных сосудов может привести к нарушению кровоснабжения мозга. Запущенное состояние может даже привести к инсульту. При этом страдает сердце и сосуды, и можно годами бороться с давлением, а виновен будет шейный остеохондроз позвоночника.
Причины развития болезни
Существует множество факторов, которые ведут к возникновению остеохондроза шейного отдела позвоночника:
- малоподвижный образ жизни;
- лишний вес;
- перенесенные травмы позвоночника;
- деформация осанки, постоянное напряжение спины и шеи;
- неправильное питание;
- физические нагрузки;
- стрессы и нервные расстройства;
- наследственность;
- инфекционные заболевания;
- индивидуальные особенности строения тела;
- изменение кровообращения шейного отдела позвоночника.
Симптомы и признаки остеохондроза
Опасность заболевания шейным остеохондрозом связана с отсутствием симптомов на первоначальной стадии. При появлении боли пациент чаще применяет анальгетики, что очень ошибочно, поскольку процесс развития остеохондроза шейного отдела запущен, и правильный диагноз с последующим лечением ставится с большим опозданием для успешного лечения.
Прежде всего нужно обратить внимание на наличие основных симптомов проявления шейного остеохондроза позвоночника:
- Головокружение. Нужно понимать, что этот симптом может свидетельствовать о наличии других заболеваний. При остеохондрозе шейного отдела позвоночника головокружение проявляет системный характер, то есть больной чувствует постоянное движение окружающих предметов.
- Головная боль. Имеет ноющий характер с пульсацией, может быть как постоянной, так и приступообразной.
- Локализация боли. Часто у больных шейным остеохондрозом болевые ощущения наблюдаются при повороте головы, в шее, в плечах, в конечностях.
- Артериальное давление. Сочетается с другими симптомами (головная боль, напряженность и усталость рук, стрессы и длительное нахождение в одной позе).
- Шум в ушах и снижение зрения.
- Слабость и быстрая утомляемость организма.
- Нарушение сна и боли во время сна в шее, в конечностях, их онемение.
Диагностика болезни
При существовании вышеописанных симптомов шейного остеохондроза самолечение категорически запрещено. Только врач может оценить состояние, направить пациента на диагностику и подобрать курс лечения. Для определения заболевания рекомендовано:
- рентген позвоночника (шейный отдел);
- ЭКГ;
- МРТ позвоночника (шейный отдел);
- реоэнцефалография.
Компьютерная томография
Одним из точных методов диагностирования остеохондроза шейного отдела позвоночника является КТ (компьютерная томография). Процедура проводится по назначению, не имеет противопоказаний (ограничение только по весу – до 160 килограмм). КТ точно отображает состояние позвоночника, межпозвонковых дисков, определяет переломы, опухоли, грыжи и другие воспалительные процессы. Метод абсолютно безопасен.
Магнитно-резонансная томография распознает шейный остеохондроз позвоночника на самой ранней стадии. Снимки четко показывают нервные корешки, их целостность, и места их ущемления, грыжи и другие патологии. Противопоказанием к МРТ может быть наличие кардиостимулятора. Нежелательно в 1-м триместре беременности. Посредством снимка врач может назначит лечение.
Рентгенография
Рентген шейного отдела позвоночника выполняется в двух проекциях и показывает, на каком расстоянии находятся позвонки, состояние отростков позвонков, остеопороз и места уплотнения костной ткани, опухолевые процессы, дистрофические состояния и другие патологии позвоночника.
Противопоказания: беременность, масса тела более 180 кг, психические расстройства.
Стадии развития остеохондроза
Существует 4 основные стадии развития шейного остеохондроза позвоночника:
- 1 стадия – болезненность, хруст при повороте шеи, снижение подвижности, головные боли, нарушение сна;
- 2 стадия – истончение межпозвонковой дисковой капсулы, ущемление нервных окончаний и сосудов;
- 3 стадия – возникновение протрузий, грыж, деформаций позвонков, результатом чего является головокружение, боль, расстройства координации движения, нарушение снабжения кровью мозга;
- 4 стадия – постоянная боль, возможны неврологические осложнения, потеря сознания, нарушение зрения, и даже паралич.
Возможные осложнения и последствия
Если не лечить шейный остеохондроз, он может привести к весьма серьезным нарушениям как позвоночника, так и всего организма:
- работы сердца и сосудов;
- зрения и слуха;
- мозгового кровоснабжения;
- вестибулярного аппарата;
- повышение давления;
- возникновению грыж позвоночника.
Лечение шейного остеохондроза
Прежде чем назначить пациенту медикаментозное лечение при остеохондрозе шейного отдела позвоночника, врач проведет полное обследование для обнаружения стадии заболевания. Затем подбирается комплексное лечение для каждого индивидуального случая.
В основном назначают такие препараты:
- лекарства, снимающие спазмы мышц;
- обезболивающие;
- противовоспалительные;
- комплекс витаминов группы В;
- стимуляторы восстановления.
При запущенном остеохондрозе шейного отдела позвоночника могут назначить уколы. Часто практикуется для комплексного лечения и физиотерапия (электрофорез, ультразвук, лазерная терапия, магнитная терапия).
Первая помощь при острых болях
Первая задача – устранить боль и спазмы мышц. Необходимо обратиться к врачу, принять предписанные обезболивающие и противовоспалительные средства и лечь в постель. Через 4-5 дней по мере снижения боли, могут назначить физиотерапию. Как правило, назначают консервативное лечение.
Медикаментозное лечение
Основа лечения остеохондроза – прием препаратов:
- анальгетиков;
- спазмолитиков;
- противовоспалительных средств;
- сосудорасширяющих средств;
- хондропротекторов.
Нестероидные противовоспалительные лекарства
НПВС предназначены для снятия боли и воспаления. Они используются в комплексном лечении при шейном остеохондрозе: мелоксикам, индометацин, диклофенак, кетотефен и т. п.
Миорелаксанты
Существует обширный список миорелаксантов, которые назначают при лечении шейного остеохондроза: Метокарбамол, Хлорзоксазон, Каризопродол и т.п. Применять их необходимо лишь в случае сильнейшей боли, так как они не снимают воспаление.
Анальгетики
Лечение обезболивающими может быть в таблетках и инъекциях. Назначают в таблетках:
Витамины
При лечении позвоночника и шейного остеохондроза обязательно в список препаратов должны входить витамины группы В, А, Е и Д. Витамин В влияет на нервную систему; витамин Д помогает усваивать кальций; витамины А и Е отвечают за состояние хрящевой ткани. Лучшие витаминные комплексы при остеохондрозе – это Супрадин, Кальций Д3-никомед, ундевит и т. п.
Физиотерапия и ЛФК
Легкие недлительные упражнения обязательно должны быть согласовано с лечащим врачом с учетом индивидуальных особенностей пациента, стадии заболевания остеохондрозом шейного отдела позвоночника, наличия других отклонений в организме. Упражнения длятся в среднем 15-20 минут каждый день. Комплекс упражнений лучше подобрать так, чтобы можно было проводить как дома, так и на работе.
Лечебная гимнастика способна быстро и эффективно дать положительный результат при заболевании. Главное, чтобы пациент не испытывал боль и неудобства при любом движении.
Основные упражнения для лечебной гимнастики:
- в сидячем положении с ровной спиной плавно поворачивать голову влево-вправо, затем пружинистыми движениями вверх-вниз;
- держа руку на лбу плавно наклонять голову вперед, при этом оказывая небольшое сопротивление головой;
- лежа на животе поворачивать голову влево-вправо так, чтобы ухо касалось пола;
- принять вертикальное положение и максимально поднимать плечи, задержав на несколько секунд. Повторить несколько раз.
Бальнеотерапия
В лечении шейного остеохондроза позвоночника отличный эффект дает бальнеотерапия (лечение минеральными водами и грязями). В реабилитационный период эти процедуры помогают активным природным веществам проникать через кожный покров и влиять на нервные окончания. Процедуры снимают боль, улучшают кровообращение и надолго закрепляют положительный эффект лечения.
Электрофорез
Электрофорез относится к комбинированным методам физиотерапии. Его назначают в комплексе к основному лечению при сильных болях. Электрофорез выполняют с применением новокаина, и назначают до 10 процедур.
Иглоукалывание
Каждый орган человека имеет свою точку на коже тела. Воздействуя на эти точки, можно контролировать работу всего организма. Иглорефлексотерапия при шейном остеохондрозе стимулирует кровоснабжение головного мозга, снимает головокружение, боль и общее недомогание. Это эффективный способ лечения, который помогает восстановить здоровье и силы.
Ультразвуковая терапия
Ультразвук с Гидрокортизоновой мазью (фонофорез) оказывает на организм человека положительное влияние и дает хороший эффект на фоне основного лечение:
- снимает отек;
- снимает спазм, массируя мышцы;
- усиливает приток крови в места, на которые он направлен.
Лечение народными средствами
При лечении шейного остеохондроза позвоночника применяют различные народные способы снятия боли и воспаления:
Лечебный массаж
Важным условием для массажа при остеохондрозе шейного отдела позвоночника является осторожность. Пациент может проводить массаж в домашних условиях, но перед этим нужна консультация врача с учетом индивидуальных особенностей стадии заболевания позвоночника. Но мы не рекомендуем самомассаж своим пациентам!
Больной принимает удобную горизонтальную позу, иногда разрешается находиться в сидячем положении. Начинаем массаж со здоровой части спины и постепенно, плавными расслабляющими движениями переходим на больной участок. Большое внимание уделяем воротниковой зоне, шее. Постепенно из расслабляющих поглаживаний переходим к растираниям и похлопываниям. Используем растирающие средства для увеличения кровотока и снятия болевых ощущений.
Профилактика развития остеохондроза
С помощью профилактических мер можно предотвратить либо снизить факторы, которые развивают данное заболевание.
Важнее всего – это правильный и здоровый образ жизни, т. е. небольшие физические нагрузки, сбалансированное питание, гимнастика. Очень эффективно помогает предотвратить развитие остеохондроза шейного отдела позвоночника регулярное плавание и йога. Не стоит забывать про комфортабельный сон с помощью ортопедического матраса и подушки. При длительном нахождении в одной позе обязательно делать нужно небольшую разминку. Всячески избегать нервных стрессов и переутомлений. Больше гулять на свежем воздухе.
Диета и питание при остеохондрозе
При остеохондрозе шейного отдела позвоночника очень важно соблюдать правильное питание, которое должно обеспечить необходимыми микроэлементами хрящевую ткань. К таким веществам относится желатин (натуральный хондропротектор). Он находятся в студне, заливной рыбе, холодце и фруктовом желе. Нужно пить до 2 л. воды в день. Основой меню должна быть белковая пища. Исключить газировку, кофе, щавель, виноград, алкоголь, бульоны.
Обращайтесь в клинику «Аспект Здоровья» в Уфе для консультации. Мы поможем Вам в лечении заболевания! Записывайтесь на прием к врачу по телефону: +7 (347) 266-41-20.
Остеохондроз шейного отдела

Шейный остеохондроз — это хроническое заболевание позвоночника в сегменте С1 — С7, при котором происходят дегенеративные изменения межпозвоночных дисков.
Остеохондроз шейного отдела занимает второе место по распространенности среди всех дегенеративно-дистрофических патологий позвоночника (после остеохондроза поясничного отдела). В последние десятилетия это заболевание значительно «помолодело», и сегодня ему подвержено все больше людей относительно молодого возраста (до 35 — 40 лет).
Медикаментозное лечение этого заболевания имеет симптоматический характер и не останавливает развитие осложнений — протрузии, межпозвоночной грыжи.
Эффективность лечения немедикаментозными средствами зависит от стадии заболевания. Для достижения стойких положительных результатов необходимо воздействовать на причину нарушения обменных процессов в межпозвоночных дисках.
В клинике «Тибет» для этого применяется комплексная терапия методами восточной физио- и рефлексотерапии, которая дает позитивные результаты более чем в 90% случаев заболевания.
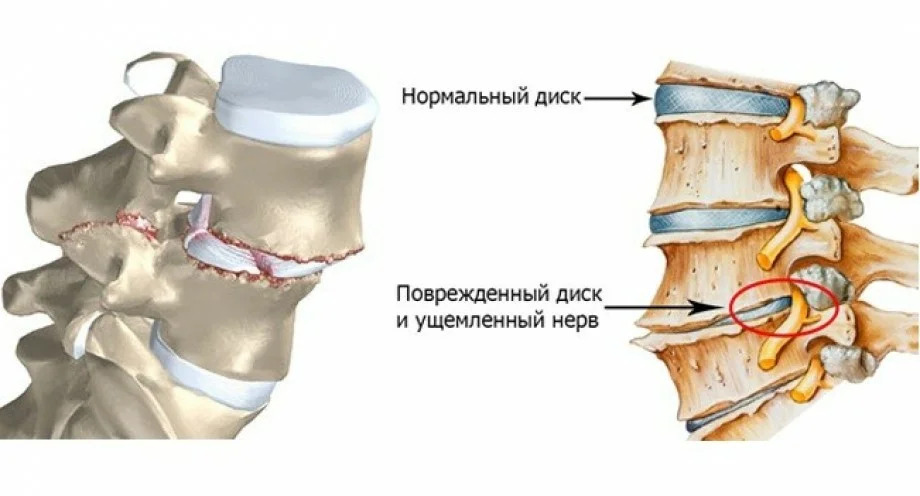
Симптомы, признаки
Симптомы шейного остеохондроза можно разделить на три группы.
- Первая группа симптомов связана с причинами его возникновения — мышечными спазмами. Они проявляются стойкими болями и чувством скованности в шейно-воротниковой зоне, верхней части спины.
- Вторая группа симптомов связана с защемлением нервных корешков в сегментах С1- С7 — это:
- боль в области затылка,
- онемение, слабость пальцев руки,
- боль в области сердца, под лопаткой, в области плеча, предплечья.
При защемлении нервного корешка в нижней части шейного отдела и на его границе с грудным отделом позвоночника развивается межреберная невралгия:
- жгучая или колющая боль в груди, которая усиливается при попытке глубоко вдохнуть, при кашле, чихании,
- покраснение кожи в межреберных промежутках.
Симптомы шейного остеохондроза, связанные с защемлением нервного корешка в позвоночнике, как правило, имеют односторонний характер и усиливаются при движениях, физических нагрузках.
- головокружения,
- головные боли,
- потемнение, мелькание мушек в глазах,
- шум или звон в ушах,
- скачки артериального давления,
- нарушение координации движений, шаткость походки,
- ухудшение памяти, снижение умственной работоспособности,
- тошнота.
Комплекс симптомов остеохондроза шейного отдела, связанный с нарушением кровоснабжения головного мозга, называется синдромом вертебробазилярной недостаточности.
Причины развития, стадии
Область шейных позвонков — это самый мобильный отдел позвоночника, который испытывает постоянную нагрузку, поддерживая голову и удерживая ее вес.
При наклоне головы вперед нагрузка на межпозвоночные диски значительно возрастает, это ускоряет их износ и провоцирует развитие остеохондроза. Вот почему одним из факторов стремительного распространения этого заболевания многие специалисты считают увлечение смартфонами и другими гаджетами.
Нагрузки на позвоночник амортизируются и погашаются упругими прокладками, которые находятся между позвонками и называются межпозвонковыми дисками. Они состоят из соединительной (коллагеновой) ткани и содержат большое количество жидкости. Коллаген обеспечивает упругость, амортизацию, а вода — устойчивость к сжатию.
Если кровоснабжение межпозвоночных дисков нарушается, это приводит к замедлению процесса регенерации соединительных тканей и одновременно к обезвоживанию. В результате диски утрачивают амортизирующие свойства и устойчивость к нагрузкам.
Главная причина развития шейного остеохондроза — мышечное напряжение, гипертонус и спазмы мышц верхней части спины, шейно-воротниковой зоны. Развитию заболевания во многом способствует нарушение осанки (сутулость), малоподвижный образ жизни, длительное пребывание в статичной позе.
Мышечные спазмы препятствуют притоку крови к позвоночнику, нарушают кровообращение и кровоснабжение межпозвоночных дисков. Это приводит к нарушению процессов метаболизма и регенерации тканей.
Межпозвоночные диски получают все меньше коллагена (строительного материала соединительных тканей) и кислорода. Процесс их клеточного обновления замедляется.
В результате износ межпозвоночных дисков происходит быстрее, чем их восстановление — развивается остеохондроз.

Чичков Михаил Юрьевич Врач-рефлексотерапевт, невролог, хирург Стаж 28 лет
Голодание межпозвоночных дисков приводит к их дистрофии и, как следствие, к дегенеративным изменениям — они все больше уплощаются, становятся сухими, тонкими. При высыхании пульпозного ядра в нем образуются радиальные трещины, а жесткое фиброзное кольцо диска разволокняется, становится рыхлым.
Поскольку шейный отдел испытывает постоянную нагрузку со стороны веса головы и ее движений (наклонов, поворотов вправо, влево) процесс дегенеративно-дистрофических изменений в нем развивается особенно быстро. Толщина дисков становится все меньше, высота зазоров между позвонками снижается, они все больше сближаются между собой.
Каждый позвонок стоит из тела, в котором находится спинномозговой канал и проходит спинной мозг, и отростков. При сближении позвонков их отростки смыкаются и наподобие клещей захватывают и защемляют корешки нервов, отходящих от спинного мозга.
Боль при защемлении распространяется по ходу нерва, иррадиирует в сердце, руку, плечо, под лопатку.
Нервные корешки называются «радикулами», а болевой синдром, который возникает при их защемлении — радикулопатией. Длительное защемление нервных корешков зачастую приводит к их воспалению — радикулиту.
Боль при защемлении нерва вызывает дополнительный мышечный спазм, который сдавливает позвоночную артерию. По этой артерии кровь поступает к головному мозгу. При ее сдавливании кровоснабжение мозга ухудшается, развивается его кислородное голодание (гипоксия), это становится причиной синдрома вертебробазилярной недостаточности.
Для компенсации нагрузок на фоне дегенеративно-дистрофических изменений межпозвоночных дисков по краям позвонков возникают костные выросты — остеофиты. Их рост ограничивает объем движений в шейном отделе, создает ощущение скованности.
На поздней стадии заболевания происходит сглаживание физиологического лордоза (изгиба позвоночника в шейном отделе).
В своем развитии шейный остеохондроз проходит четыре стадии:
- На первой стадии происходит прогрессирующее снижение высоты зазора между позвонками на фоне все большего истончения межпозвоночного диска. Это вызывает защемление нервного корешка, нарушение иннервации кисти. Развивается болевой синдром, а также синдром вертебробазилярной недостаточности, связанный с ухудшением кровоснабжения мозга и его гипоксией. По краям позвонков образуются костные разрастания. На рентгеновском снимке и томограмме хорошо заметны дегенеративно-дистрофические изменения позвоночника.
- На второй стадии происходит выпячивание диска на фоне ослабления, разволокнения и разрыхления внешнего, жесткого фиброзного кольца — протрузия. Чаще всего выпячивание имеет локальный характер и направлено в заднем направлении — к позвоночнику. Такие протрузии называются дорзальными. Выпячивание в боковом направлении называется латеральной протрузией. На фоне нестабильности шейного отдела и роста остеофитов возможно развитие спондилоартроза.
- На третье стадии внешнее фиброзное кольцо не выдерживает внутреннего давления и разрывается. При этом часть пульпозного ядра выдавливается наружу — образуется межпозвоночная грыжа. Если выпадение диска происходит в заднем направлении, возможно сдавление (стеноз) спинного мозга с развитием одностороннего или двустороннего пареза, паралича.
- На четвертой стадии межпозвоночные диски полностью утрачивают свои функции, объем движений в шейном отделе уменьшается до минимума. Остеофиты достигают такой величины, что делают невозможными повороты головы.
Диагностика
Диагностика шейного остеохондроза включает внешний осмотр и аппаратные исследования.
При внешнем осмотре врач проводит пальпацию шейного отдела, выявляет центры мышечных спазмов (триггерные точки), определяет локализацию заболевания. Далее он проводит тесты на мышечную силу кистей рук, чтобы оценить нарушение иннервации.
Из аппаратных методов диагностики применяются рентгенография и магнитно-резонансная томография (МРТ).
Рентгеновский снимок показывает высоту зазоров между позвонками (и ее уменьшение), остеофиты.
Магнитно-резонансная томография (МРТ) позволяет более детально исследовать соединительные ткани — межпозвоночный диск, связки, нервные структуры, кровеносные сосуды. Томограмма показывает структуру межпозвоночного диска, его выпячивание, наличие грыжи или протрузии, наличие или отсутствие стеноза спинного мозга, помогает оценить степень нарушения кровоснабжения.
Для исследования кровотока в позвоночной артерии применяется допплерография (УЗДГ).
Лечение остеохондроза шейного отдела
- Медикаментозные методы лечения
Для уменьшения воспаления и боли при защемлении нерва применяются нестероидные противовоспалительные средства (НПВС) на основе диклофенака, ибупрофена, кетопрофена, пироксикама, др. в виде мазей, инъекций или перорально.
Для облегчения сильной боли может быть сделана инъекция анальгетика (лидокаина) в эпидуральное пространство — между надкостницей и оболочкой спинного мозга. Этот метод называется эпидуральной блокадой. Действие обезболивания сохраняется от нескольких дней до нескольких месяцев.
В качестве вспомогательных средств могут быть назначены хондропротекторы (для замедления процесса разрушения соединительных тканей межпозвоночных дисков, суставов), сосудорасширяющие средства, витаминные комплексы (витамины В, А, Е).
Для уменьшения мышечного напряжения, спазмов применяются спазмолитики, миорелаксанты. - Немедикаментозное лечение
Немедикаментозные методы включают средства рефлексо- и физиотерапии для уменьшения нагрузки на межпозвоночные диски, улучшения кровообращения, устранения мышечных спазмов, гипертонуса, уменьшения болевого синдрома и других симптомов заболевания, воспаления.
Наряду с иглоукалыванием, точечным массажем, вакуум-терапией и моксотерапией для лечения шейного остеохондроза в восточной медицине широко применяется гирудотерапия. Медицинские пиявки устанавливаются в шейно-воротниковой зоне и на затылке.
Секрет слюны пиявки содержит комплекс биоактивных веществ, которые разжижают кровь, оказывают противовоспалительное действие. Гирудотерапия помогает улучшить кровоснабжение головного мозга и межпозвоночных дисков, стабилизировать артериальное давление, облегчить боль и воспаление. Это одно из эффективных вспомогательных немедикаментозных средств лечения остеохондроза шейного отдела позвоночника.

Цыбикова Эмилия Викторовна Главный врач, врач-рефлексотерапевт, врач-невролог, кандидат медицинских наук Стаж 37 лет
Хирургическая операция не устраняет причину развития остеохондроза и его осложнения, поэтому в 10 — 15% случаев после нее развиваются рецидивы — новые протрузии, грыжи в соседних сегментах шейного отдела.
Лечение в клинике «Тибет»
Лечение шейного остеохондроза в клинике «Тибет» устраняет причину развития заболевания и, как следствие, его симптомы исчезают, предупреждается развитие осложнений.
Лечение проводится немедикаментозными средствами, без операции. Его эффективность на 1 — 3 стадиях заболевания составляет более 90%.
Высокий лечебный эффект достигается благодаря синергии нескольких методов в составе комплексного сеанса продолжительностью 1 — 1,5 часа.
- Точечный массаж
Сильными нажатиями на триггерные центры врач снимает мышечные спазмы, расслабляет напряженные мышцы и устраняет препятствия для притока крови и кровоснабжения позвоночника. С помощью точечного массажа устраняется главная причина развития заболевания, улучшается кровообращение, ускоряются процессы метаболизма и регенерации тканей в межпозвоночных дисках. - Моксотерапия
Точечные прогревания шейно-воротниковой зоны, верхней части спины, затылка вызывают приток крови, ускоряют заживление и восстановление межпозвоночных дисков, мобилизуют и стимулируют естественные механизмы восстановления. Наряду с точечным массажем это одна из ключевых процедур в лечении остеохондроза. - Иглоукалывание
Введение игл в биоактивные точки улучшает проводимость нервных каналов, устраняет онемение в руке, восстанавливает мышечную силу кисти. Кроме того, иглоукалывание оказывает обезболивающее действие, не уступающее применению анальгетиков (эпидуральной блокаде) и превосходящее НПВС.
Иглоукалывание усиливает эффект точечного массажа, оказывает противовоспалительное, противоотечное действие. - Стоунтерапия
Прогревание камнями стимулирует приток крови, помогает лучше расслабить напряженные мышцы, ускорить восстановление межпозвоночных дисков. - Вакуум-терапия
Постановка банок и баночный массаж улучшают кровообращение, создают приток крови, стимулируют восстановление дисков, помогают снять мышечное напряжение. - Мануальная терапия
Применяя мягкое вытяжение (тракцию) позвоночника, врач разгружает межпозвоночные диски, увеличивает высоту зазоров между позвонками, высвобождает зажатые нервные корешки, кровеносные сосуды, увеличивает подвижность шейного отдела, облегчает боль.
Мануальную терапию можно применять только при неосложненном остеохондрозе. Вытяжение позвоночника должно выполняться строго вручную. Аппаратные методы вытяжения, как правило, неэффективны, а при осложненном заболевании опасны и недопустимы. При наличии грыжи или дорзальной протрузии с риском стеноза спинного мозга мануальная терапия противопоказана. Чтобы исключить противопоказания необходимо сделать МРТ.
Перед сеансом мануальной терапии мышцы спины должны быть хорошо расслаблены, позвоночник не должен находиться в зажатом состоянии. В противном случае процедура может дать осложнения — разрыв связки, растяжение или разрыв мышцы, перелом межпозвоночного сустава. В нашей клинике мануальная терапия применяется только после предварительного точечного массажа, чтобы полностью исключить риск побочных эффектов.

Цой Александр Николаевич Врач-рефлексотерапевт, невролог Стаж 32 года
Курс лечения шейного остеохондроза в клинике «Тибет» обычно составляет 10 — 15 комплексных сеансов, которые проводятся через день. После этого делается контрольная МРТ, чтобы ценить достигнутые результаты.
Через шесть месяцев может быть назначен второй курс лечения (обычно при осложненном остеохондрозе).
Осложнения
В шейном отделе диаметр позвоночного (спинномозгового) канала минимален, поэтому грыжи и протрузии даже небольшого размера представляют серьезную опасность.
Наиболее тяжелое осложнение заболевания — стеноз спинного мозга, который может привести к нарушению работы сердечно-сосудистой, дыхательной и других систем организма, парезу, параличу и, как следствие, к инвалидности.
Профилактика
Лучшая профилактика шейного остеохондроза — это плаванье, подвижные игры и другая физическая активность, а также поддержание правильной осанки.
Хорошее средство профилактики шейного остеохондроза — лечебная физкультура. Лучше, если комплекс упражнений ЛФК подберет для вас врач восстановительной медицины. Главный залог эффективности ЛФК — регулярность, а не интенсивность физических нагрузок. Упражнения нужно выполнять ежедневно, в одно и то же время — это залог результата.
Частые вопросы
В домашних условиях можно облегчить некоторые из симптомов шейного остеохондроза, но провести полноценное лечение нельзя. Применение таких методов как иглоукалывание, точечный массаж, моксотерапия, несмотря на видимую несложность этих процедур, требует высокой квалификации и опыта врача. То же относится к гирудотерапии. Применение противовоспалительных мазей (НПВС) оказывает симптоматическое действие и может на время уменьшить боль. Согревающие пластыри, компрессы могут улучшить местное кровообращение, уменьшить мышечное напряжение, облегчить боль, но не являются лечебным средством.
Хирургическая операция показана в тех случаях, когда консервативное лечение уже невозможно. А именно при наличии стеноза спинного мозга или высоком риске его возникновения на стадии межпозвоночной грыжи. Это крайнее средство, которое применяется вынужденно, чтобы не допустить худшего — паралича тела. По сути это даже не лечение, поскольку не восстанавливает пораженный диск. Во всех случаях, когда консервативное лечение возможно, лучше обойтись без операции.
На ранней и даже средней стадии заболевания его развитие можно не только остановить, но и обратить вспять и добиться восстановления межпозвоночных дисков. То есть вылечить заболевание. Конечно, если после этого вести прежний образ жизни, не соблюдать рекомендации врача, заболевание возобновится. Победа над остеохондрозом возможна только при совместной работе и ответственности врача и пациента.