Сердечная недостаточность
Сердечный цикл состоит из очень тонко и точно синхронизированных электрических и механических процессов, которые приводят к ритмичному сокращению предсердий и желудочков, благодаря чему кровь поступает в малый и большой круг кровообращения. Механическая систола отражает сокращение желудочков, а диастола — их расслабление и наполнение кровью. Во время сердечного цикла кровь из системных и легочных вен непрерывно поступает в сердце через правое и левое предсердия, соответственно. Во время диастолы кровь поступает из предсердий в желудочки через открытые трехстворчатый и митральный клапаны. Сокращение желудочков означает начало механической систолы, в результате которой кровь выбрасывается в сосуды малого и большого круга кровообращения.
Понятие сердечная недостаточность
В норме сердце при относительно низком давлении во время диастолы принимает в себя кровь и при более высоком давлении в систолу проталкивает кровь вперед. Сердечная недостаточность определяется как неспособность сердца перекачивать объем крови, необходимый для обеспечения метаболических потребностей организма («систолическая дисфункция») или возможность обеспечивать эти потребности только благодаря ненормально высокому давлению заполнения полостей сердца («диастолическая дисфункция»), или за счет обоих этих механизмов.
Причины сердечной недостаточности
Сердечная недостаточность может быть основным проявлением практически всех болезней сердца, включая атеросклероз коронарных сосудов, инфаркт миокарда, приобретенные пороки клапанов сердца, врожденные пороки сердца, аритмии и кардиомиопатии.
В зависимости от снижения функциональной способности того или иного желудочка сердца, различают:
- Левожелудочковую недостаточность;
- Правожелудочковую недостаточность;
- Бивентрикулярную недостаточность (снижена сократимость обоих желудочков сердца).
Все возможные этиологические факторы по механизму развития левожелудочковой сердечной недостаточности можно разделить на:
- снижающие сократительную способность сердечной мышцы (инфаркт миокарда, преходящая ишемия миокарда, недостаточность митрального или аортального клапанов сердца, дилатационная кардиомиопатия);
- повышающие постнагрузку (т.е. сопротивление, которое желудочек сердца должен преодолеть, выбрасывая кровь) — стеноз аортального клапана, артериальная гипертензия;
- нарушающие заполнение левого желудочка (стеноз митрального клапана, тампонада сердца, гипертрофическая кардиомиопатия, гипертрофия левого желудочка).
В свою очередь, левожелудочковая сердечная недостаточность — наиболее частая причина развития правожелудочковой недостаточности, которая в данном случае обусловлена увеличением постнагрузки из-за дисфункции левого желудочка и повышения сопротивления легочных сосудов.
Причинами развития правожелудочковой недостаточности наиболее часто являются
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
К факторам, провоцирующим возникновение симптомов застоя у больных с компенсированной сердечной недостаточностью, относятся
Состояния, сопровождающиеся активацией метаболических процессов
- Лихорадка,
- Инфекция,
- Анемия,
- Тахикардия,
- Гипертиреоз,
- Беременность.
Увеличение объема циркулирующей крови
- Избыточное потребление поваренной соли,
- Избыточное потребление жидкости,
- Почечная недостаточность.
Состояния, сопровождающиеся повышением постнагрузки
- Эмболия легочной артерии,
- Нелеченная артериальная гипертензия,
- Состояния, сопровождающиеся нарушением сократимости миокарда,
- Ишемия или инфаркт миокарда,
- Чрезмерное употребление алкоголя,
- Несоблюдение режима медикаментозной терапии сердечной недостаточности,
- Выраженная брадикардия.
Признаки сердечной недостаточности
✔ Наиболее выраженным симптомом хронической левожелудочковой недостаточности является одышка при нагрузке, что связано с венозным застоем в легких или низким сердечным выбросом. По мере прогрессирования заболевания одышка может наблюдаться и в состоянии покоя.
✔ Часто сердечная недостаточность сопровождается ортопноэ, ночными приступами сердечной астмы и ночным кашлем. Ортопноэ — это затруднение дыхания в положении лежа и уменьшающееся в сидячем положении. Причиной данного симптома служит перераспределение крови из органов брюшной полости и нижних конечностей в легкие в положении лежа. В некоторых случаях, ортопноэ бывает настолько выражено, что больной вынужден спать в положении сидя.
✔ Ночные приступы сердечной астмы — это тяжелые приступы одышки во время ночного сна. Данный симптом наблюдается в положении лежа при проникновении в кровь жидкости из отеков нижних конечностей, что приводит к увеличению объема циркулирующей крови и венозного возврата в сердце и легкие.
✔ Ночной кашель — также является симптомом застоя крови в легких, его механизм развития идентичен механизму развития ортопноэ. В некоторых случаях может наблюдаться кровохаркание, что обусловлено разрывом вен бронхов из-за их полнокровия.
✔ К типичным проявлениям сердечной недостаточности относятся спутанность сознания и уменьшение дневного диуреза, вследствие уменьшения кровоснабжения головного мозга и почек, соответственно. Иногда может быть усилен ночной диурез, так как в положении лежа кровоснабжение почек улучшается. Также характерна общая слабость и быстрая утомляемость, ввиду недостаточного кровоснабжения скелетной мускулатуры.
✔ Больные с изолированной правожелудочковой недостаточностью, нередко испытывают чувство дискомфорта в правом подреберье, что обусловлено избыточным кровенаполнением печени и растяжением ее капсулы. В тяжелых случаях, возможно скопление жидкости в брюшной полости (асцит). Также характерным признаком является развитие периферических отеков, особенно на лодыжках. Если больной длительное время находился в вертикальном положении, то такие отеки усиливаются к концу дня, исчезая при этом утром.
На практике для оценки тяжести сердечной недостаточности часто используют классификацию Нью-Йоркской Ассоциации кардиологов (NYHA):
I класс — Физическая активность не ограничена
II класс — Легкое ограничение активности. Появление одышки и слабости после умеренной физической нагрузки
III класс — Выраженное ограничение активности. Одышка после минимальной физической нагрузки
IV класс — Тяжелое ограничение активности. Симптомы сердечной недостаточности в покое
Принципы медикаментозного лечения сердечной недостаточности
Лечение сердечной недостаточности должно быть направлено на достижение следующих целей:
- Выявление и лечение основного заболевания, приведшего к развитию сердечной недостаточности. Например, в ряде случаев может потребоваться интенсивная антигипертензивная терапия, протезирование клапанов или полный отказ от употребления алкоголя и т.д.
- Устранение факторов, провоцирующих развитие декомпенсации у больных с компенсированной сердечной недостаточностью (например, адекватное лечение аритмий, ограничение выпитой жидкости или потребления поваренной соли).
- Лечение декомпенсации сердечной недостаточности:
- Уменьшение застоя крови: (ограничение потребления поваренной соли, ограничение выпитой жидкости, медикаментозная терапия (мочегонные средства), направленная на выведение из организма избытка воды и натрия.
- Увеличение сердечного выброса и улучшение кровоснабжения жизненно важных органов. С этой целью применяют инотропные препараты, которые усиливают сократимость сердечной мышцы, а также различные сосудорасширяющие средства.
Хирургическое лечение сердечной недостаточности
Сердечная недостаточность у больных кардиохирургического профиля встречается в самых различных возрастных группах и при самых разнообразных заболеваниях сердца. Интенсивному лечению, в том числе и хирургическому, подлежат пациенты с высокой угрозой для жизни и резистентные к медикаментозной терапии. К этой категории относятся больные с дилатационной кардиомиопатией, ишемической кардиомиопатией, гипертрофической обструктивной кардиомиопатией (ГОКМП) и посткардиотомной (послеоперационной) сердечной недостаточностью.
Фармакологические методы лечения сердечной недостаточности, бесспорно, играют важнейшую роль, однако имеющиеся в настоящее время препараты оказывают весьма опосредованный и нестойкий эффект у пациентов в терминальной стадии заболевания. Однолетняя выживаемость таких больных составляет не более 50%. И это притом, что ежегодно синтезируется более 30 новых препаратов, направленных на лечение сердечной недостаточности. Единственным признанным эффективным вариантом лечения критической сердечной недостаточности остается трансплантация сердца. На сегодняшний день в мире выполнено более 70 000 операций по трансплантации сердца. При этом ежегодно выполняется более 3 000 операций, из них около 2 000 в США. Однако количество больных, нуждающихся в пересадке сердца, значительно превышает количество доноров. Как результат этого – высокая, увеличивающаяся с каждым годом смертность пациентов, находящихся в «листе ожидания». Такая неутешительная динамика требует развития новых способов лечения критической сердечной недостаточности, и интерес к данной проблеме за последнее время значительно возрос среди ученых всего мира. Подтверждением этому является успешная разработка систем вспомогательного кровообращения, полностью или частично облегчающих работу патологически измененного сердца.
Под понятием «система вспомогательного кровообращения» следует понимать механические системы, производящие перемещение крови с целью снижения работы миокарда и/или увеличения его энергоснабжения.
Правожелудочковая недостаточность: что это такое, описание симптомов, лечение и прогноз
Острая правожелудочковая недостаточность. Патогенез острой правожелудочковой недостаточности.
Острая правожелудочковая недостаточность (ОПЖН, острая застойная недостаточность ПЖ типа) имеет клиническую картину острого легочного сердца (ОЛС) с застоем крови в большом круге кровообращения Чаще появляется вследствие ТЭЛА (крупной ветви) и реже — из-за тяжелой острой легочной патологии (спонтанный клапанный пневмоторакс, большой ателектаз, долевая пневмония, продолжительный астматический статус), острого диффузного миокардита (в первую очередь страдает более слабый ПЖ), распространенного ИМ ПЖ (или ИМ ЛЖ с распространением на ПЖ), ИМ с разрывом межжелудочковой перегородки
Патогенез острой правожелудочковой недостаточности заключается в следующем:
• повышение давления в малом круге кровообращения (или усугубление уже повышенного) приводит к быстрому развитию легочной гипертензии (ЛГ) с последующей высокой нагрузкой на ПЖ,
• снижение притока крови к ЛЖ способствует снижению выброса ЛЖ (с последующим уменьшением коронарного кровообращения) и повышенной нагрузке на ПЖ,
• формируется выраженный бронхоспазм (рефлекторный, как при ТЭЛА), который приводит к снижению вентиляции в легких и росту шунтирования крови
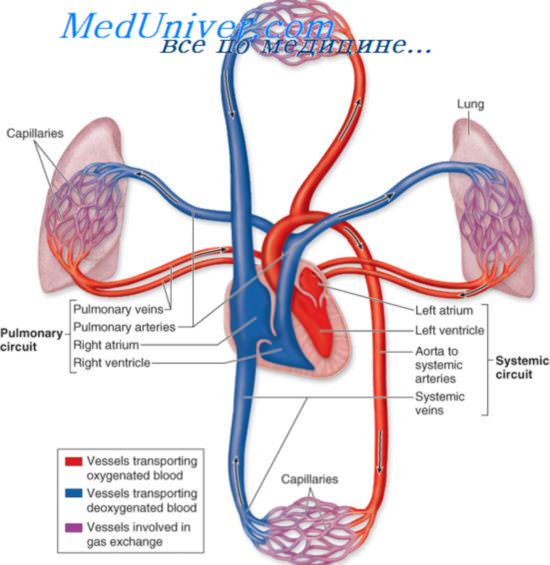
Круги кровообращения и правожелудочковая недостаточность
Клиническая картина острой правожелудочковой недостаточности отражает симптомы застоя в большом круге кровообращения У больного быстро формируются внезапная одышка (чувство нехватки воздуха), цианоз, выраженное набухание вен шеи (симптом Куссмауля -усиливается на вдохе), сердцебиение Позже появляются патологическая пульсация в эпигастрии, быстрое увеличение размеров печени (в отличие от ОЛЖН) и интенсивная боль в правом подреберье из-за растягивания капсулы печени (иногда может быть по типу «острого живота»), положительная проба Плеша.
Еще позднее определяются пастозность и отеки голеней, асцит.
ТЭЛА развивается чаще при наличии следующих ФР тромбозы вен малого таза, тромбофлебиты глубоких вен нижних конечностей (почти в 90% случаев), ИМ перегородки с пристеночным тромбоэндокардитом (особенно осложняемым СН или образованием тромбов в ушке ППр) При ТЭЛА крупных ветвей чаще наступает быстрая смерть ТЭЛА средних и мелких ветвей со стабильной гемодинамикой может начинаться с болевого синдрома в грудной клетке (как при ИМ) и одышки (иногда сразу может появиться и кровохарканье), позднее нередко формируется инфаркт-пневмония.
Диагностика острой правожелудочковой недостаточности. При объективном осмотре можно выявить расширение границ сердца вправо, появление систолического шума (усиливается при вдохе) над трехстворчатым клапаном (ТК), акцент 2-го тона над ДА, увеличение ЦВД, тахикардию Пульс — частый, слабого наполнения и напряжения На ЭКГ регистрируются «Р-пульмонале» во II—III отведениях, феномен S1-Q3, отрицательный зубец Т в V1, 2, 3 отведениях, глубокий зубец S в V5 6 отведениях и остро возникшая блокада правой ножки пучка Гиса (БПНПГ). В целом, лабораторные данные при ОПЖН обусловлены основным заболеванием.
Лечение острой правожелудочковой недостаточности
Если острая правожелудочковая недостаточность возникло на фоне ИМ ПЖ, то проводится разгрузка малого круга кровообращения (уменьшение повышенного давления) — массивная терапия петлевыми диуретиками (внутривенно вводится лазикс по 40—80 мг). При ТЭЛА лазикс обычно не вводится. Для улучшения сократительной способности миокарда на фоне ТЭЛА иногда внутривенно вводятся СГ. Они не показаны при митральном стенозе и ИМ ПЖ Периферические вазодилататоры также не назначают из-за возможности развития синдрома «заклинивания».
При ТЭЛА крупной ветви необходим тромболизис — внутривенное капельное введение стрептокиназы в начальной дозе 0,25 млн ЕД в 100 мл изотонического раствора NaCl в течение 30 мин. Позднее препарат вводится внутривенно капельно в дозе 1,25 млн ЕД (со скоростью 100 000 ЕД/ч) Через 3-6 ч после введения стрептокиназы назначают гепаринотерапию (10 000 ЕД струйно). Затем еще на протяжении 6—7 суток подкожно вводят гепарин (под контролем АЧТВ) с постепенной отменой его. За 2—3 дня до полной отмены гепарина добавляют варфарин (под контролем MHO).
При ТЭЛА мелкой ветви назначают внутривенно, струйно НФГ со скоростью 1000 ЕД/ч, потом (в первые сутки) внутривенно капельно в суточной дозе 30 000 ЕД под контролем АЧТВ, после чего переходят на подкожное введение НФГ (по 5000-10 000 ЕД 4 раза в сутки) или НМВГ.
Для устранения обструкции бронхов и гуморально-рефлекторных реакций (снижения АД и проницаемости сосудов) при ТЭЛА внутривенно вводят струйно или капельно (эуфиплин 10 мл 2,4% раствора) и большие дозы ГКС (преднизолон 90-120 мг). По показаниям назначают АБ (при инфаркт-пневмонии). При остром или подостром легочном сердце на фоне ФП и выраженной ХСН) вводят внутривенно строфантин вместе с калий-поляризуюшей смесью.
Правожелудочковая недостаточность: причины, симптомы, формы, диагностика, лечение

Правожелудочковая сердечная недостаточность – это состояние, при котором изолированно происходит снижение функции правого желудочка, возникающее вследствие поражения сердечной мышцы правых отделов сердца и/или вследствие тяжелой бронхолегочной патологии (так называемое “легочное сердце”).

типичное развитие недостаточности миокарда правого желудочка по легочным причинам
Механизм развития дисфункции правого желудочка
Обычно слаженная работа сердечных камер обеспечивается их поочередным сокращением, кровь при этом от всех внутренних органов двигается к правым отделам сердца и далее в легкие, и, получая кислород из альвеол, направляется в левые отделы.
При развитии патогенетических процессов в артериях легких, в самой легочной ткани или в миокарде правого желудочка, кровь невозможно полностью изгнать в легочную артерию, в связи с чем стенка правого предсердия растягивается, а сама камера переполняется кровью. Патогенез при этом обусловлен тем, что сначала повышается кровяное давление в мелких легочных сосудах, затем в крупных, а затем и в легочной артерии, отходящей от правого предсердия. Другими словами, сердце пытается протолкнуть кровь в легочную артерию с высоким внутрисосудистым давлением, и ему это не удается. Поэтому венозная кровь застаивается во внутренних органах (головной мозг, печень, почки, подкожно-жировая клетчатка).
Патогенез дисфункции правого желудочка можно изобразить в виде схемы:

Варианты правожелудочковой недостаточности
В зависимости от причин, вызвавших данное состояние, выделяют острую и хроническую правожелудочковую недостаточность.
- Острое состояние обычно развивается в течение нескольких часов, реже дней, и характеризуется общим тяжелым состоянием пациента, требующим проведения неотложных мероприятий.
- Хронизация процесса при данном типе недостаточности происходит в тех случаях, когда у пациента длительно, на протяжении многих лет отмечаются хронические заболевания легких и бронхов, а также признаки перенесенных заболеваний сердца.
Если острая правожелудочковая недостаточность резко приводит к нарушениям гемодинамики и дестабилизирует состояние пациента, то хронический процесс исподволь подтачивает силы организма, приводя к формированию гипертрофии правого желудочка, затем и правого предсердия, а затем и к застою крови в левых отделах сердца. Развивается тяжелая хроническая сердечная недостаточность с поражением всех сердечных камер. При этом нормальное самочувствие и состояние больного редко удается сохранять даже с помощью постоянного приема лекарств, поэтому затягивать с лечением правожелудочковой недостаточности в том числе на ранних стадиях категорически нельзя. В противном случае тяжелая сердечная недостаточность вкупе с тяжелым основным заболеванием неминуемо приведет к гибели больного, а вот вопрос о времени, в течение которого это произойдет, индивидуален для каждого отдельного пациента.

развитие гипертрофии правого желудочка из-за хронической легочной гипертензии
Причины развития острой правожелудочковой недостаточности
Острое легочное сердце никогда не возникает просто так, само по себе, это состояние всегда является осложнением какого-либо из заболеваний, перечисленных ниже.

1. Остро возникшие состояния или обострения хронических заболеваний бронхиального дерева и легочной ткани, при которых уже имеющаяся гипоксия (кислородное голодание), обусловленная дыхательной недостаточностью, усугубляет состояние правого желудочка:
- Нарастание тяжести при затянувшемся приступе бронхиальной астмы, астматическом статусе – вызывают резкую перегрузку правого желудочка объемом и давлением, растяжение его стенок, что вкупе с гипоксией обуславливает тяжелые гемодинамические нарушения.
- Тяжелое прогрессирование хронической обструктивной болезни легких (ХОБЛ), приведшее к острому приступу бронхообструкции.
- Тяжелое течение пневмонии, спровоцировавшее выраженную дыхательную недостаточность.
- Сдавление легкого в плевральной полости воздухом или жидкостью (пневмо- или гидроторакс соответственно). В результате возрастают показатели кровяного давления в просвете легочных артерий здорового легкого, и нагрузка на правые отделы сердца увеличивается с уменьшением его сократительной способности.
2. Острые сердечно-сосудистые заболевания:
- Резкая закупорка просвета легочной артерии тромботическими массами (тромбоэмболия), особенно массивное ее поражение с резким, внезапным развитием легочной гипертензии.
- Острый миокардит (воспаление) с преимущественным поражением сердечной мышцы правого желудочка.
- Трансмуральное поражение миокарда при остром инфаркте, локализованном преимущественно в правом желудочке.
Проявления острой формы
Появление признаков острого состояния у пациента измеряется несколькими минутами, часами или сутками от начала основного заболевания. Кроме симптомов со стороны бронхолегочной системы (удушье на фоне кашля с тяжело отходящей мокротой, сухих свистов при дыхании и др), у пациента резко и быстро нарастают одышка с учащенной частотой дыхательных движений вплоть до 30-40 в минуту и более, сухой надсадный кашель с кровохарканьем. При венозном застое в системе печеночной вены отмечается болевой синдром в правой подреберной области и в животе, обусловленные повышенным кровенаполнением в печеночных сосудах. Кожа пациента довольно быстро приобретает голубоватый цвет, особенно в области губ и носа, на кончиках пальцев и ушей. Артериальное давление может значительно снижаться, вплоть до коллапса и шока.

При сердечных заболеваниях дополнительно отмечаются болевой синдром в проекции сердца справа или слева, повышенная температура тела при миокардитах и другие специфические признаки.
При легочной тромбоэмболии наряду с учащенным дыханием отмечаются интенсивные боли в грудной клетке, а при массивном поражении – посинение кожи лица, шеи и груди четко по условной линии, проведенной между сосками.
Диагностика
Несмотря на то, что основные клинические симптомы позволяют врачу практически сразу заподозрить диагноз, в большинстве случаев требуется дообследование пациента. Диагностика в таком случае должна проводиться параллельно с оформлением пациента в стационар в связи с необходимостью экстренной терапии.
Из методов диагностики, позволяющих быстро подтвердить диагноз еще на уровне скорой помощи и приемного отделения больницы, проводятся следующие:
- Электрокардиограмма – позволяет определить признаки перегрузки правого желудочка (отрицательные зубцы Т в правых грудных отведениях и/или по нижней стенке левого желудочка), признаки полной или неполной блокады правой ножки пучка Гиса, а также критерии тромбоэмболии – “синдром SIQIII” (глубокий зубец S в I отведении и глубокий зубец Q в III отведении). Кроме этого, почти всегда на кардиограмме отражается перегрузка правого предсердия – Р pulmonale (пульмонале) – высокий, остроконечный зубец Р во всех отведениях.

- Рентгенография органов грудной клетки с легкостью выявляет воспалительные процессы, гидроторакс и пневмоторакс, а при формировании острой недостаточности по правым и левым отделам одновременно – отек легких.
- УЗИ внутренних органов информативно при застое крови в печени, когда болевой синдром под ребрами справа может оставаться единственным признаком надвигающейся острой правожелудочковой недостаточности.
После того, как пациент был госпитализирован в отделение кардиологии или пульмонологии (в зависимости от основного заболевания), а его состояние стабилизировалось, выполняются эхокардиоскопия, суточное мониторирование АД и ЭКГ, анализ крови на тропонины, креатинфосфокиназу и ее фракции (КФК, КФК-МВ при подозрении на острый инфаркт), анализ крови на Д-димеры (при подозрении на тромбоэмболию), а также исследование функции внешнего дыхания (ФВД) при бронхиальной астме или хроническом обструктивном бронхите.
В каждом случае дополнительное обследование для установления причины определяется индивидуально, но для подтверждения острой правожелудочковой недостаточности как синдромального диагноза в большинстве случаев достаточно клинического осмотра и первых двух методов диагностики.
Неотложная помощь при острой правожелудочковой недостаточности
Терапия данного заболевания будет успешной только тогда, если помимо симптоматического лечения проводится терапия основного заболевания.
До приезда бригады неотложной помощи больного необходимо усадить в комнате с открытым окном. Если пациент без сознания, можно придать ему лежачее положение с высоко поднятым головным концом или подложить под голову пару-тройку подушек. Если пациент в сознании и может ответить, чем он болел раньше – ему необходимо принять те препараты, которые он получает постоянно. Например, следует воспользоваться ингаляторами при приступе бронхиальной астмы (сальбутамол, беродуал и др).

После приезда бригады начинается оксигенотерапия (подача кислорода через маску), при астме – вводится преднизолон и эуфиллин внутривенно, при инфаркте – наркотические анальгетики внутривенно, нитроглицерин сублингвально, при тромбоэмболии – введение гепарина и фибринолитиков (стрептокиназа и др).
В отделении реанимации, кардиологии или пульмонологии продолжается начатое лечение. Так, при пневмонии показано введение антибиотиков, а при пневмо- или гидротораксе зачастую осуществляется плевральная пункция – прокол кожи и межреберных мышц с целью эвакуации воздуха или жидкости. После стабилизации состояния больного осуществляется подбор оптимальной терапии в дальнейшем с целью предупреждения развития тяжелых стадий хронической недостаточности и профилактики формирования легочного сердца.
Этиологические факторы хронической формы правожелудочковой недостаточности
Патогенез хронической недостаточности правого желудочка немного отличаются от таковых при возникновении острого состояния. Так, к длительному формированию легочного сердца способны привести давно существующая хроническая обструктивная болезнь легких и бронхиальная астма, частые бронхиты, рецидивирующие пневмонии, муковисцидоз с поражением легких, бронхоэктатическая болезнь, саркоидоз легких. Со стороны сердца причинными заболеваниями выступают давно существующие пороки аортального и трикуспидального клапанов, не подверженные хирургической коррекции, постинфарктный кардиосклероз, локализованный в правом желудочке, и постмиокардитический кардиосклероз.

Но наиболее частой причиной хронического легочного сердца является наличие систолической или диастолической дисфункции левого желудочка, когда в результате прогрессирования хронической левожелудочковой недостаточности увеличивается застой крови по обоим кругам циркуляции крови (то есть кровь застаивается и в легких, и в других внутренних органах). Клинически это оценивается как наличие у пациента жалоб и на одышку, и на отеки по телу.
Таким образом, клиника хронического процесса характеризуется отеками на голенях, стопах, а по мере прогрессирования – на коже рук, бедер, наружных половых органов, лица и подкожно-жировой клетчатки живота.
Кроме скопления жидкости в коже, определяется увеличение живота – за счет кровенаполнения печени и за счет жидкостного выпота в брюшной полости (асцита). На тяжелых стадиях недостаточности развивается необратимое поражение печени – цирроз, со всей вытекающей отсюда симптоматикой, а именно – с желтухой, похудением, увеличением живота, кровоточивостью кожи и слизистых оболочек, с расширенными венами вокруг пупка (“голова медузы”) и т. д.
Вследствие высокого давления в притоках верхней полой вены у больного видны пульсирующие яремные вены на шее, а также характерны снижение памяти, интеллекта и нарушение когнитивных функций в результате плохого венозного оттока от головного мозга и его кислородного голодания.
В плане обследования при хронической дисфункции правого желудочка актуальными остаются ЭКГ, рентгенография легких и эхокардиоскопия. Последний метод располагает большей информативностью, потому что при помощи ультразвука определяются не только структурные особенности сердца, но и оцениваются параметры сократительной функции правого желудочка и его размеры. Исходя из этого, а также опираясь на результаты ЭХО-КС в динамике, врач сможет определить предположительный прогноз для пациента.
Кроме описанных методов диагностики, при вторичном поражении почек и печени показаны УЗИ внутренних органов с целью выявления изменений в их паренхиме, а также оценка функциональной их деятельности при помощи биохимического анализа крови (исследование уровня мочевины, креатинина, печеночных проб и билирубина).
Лечение правожелудочковой недостаточности
Как и при остро возникшем состоянии, основополагающим в лечении хронической недостаточности является терапия основного заболевания. Пациентам с бронхолегочной патологией необходимо скорректировать терапию таким образом, чтобы добиться как можно меньшего количества обострений в месяц или в год, а функцию легких улучшить с целью получения достаточного количества кислорода ко внутренним органам, и прежде всего, к головному мозгу.

Пациентам с пороками сердца желательно выполнить операцию по их коррекции, уловив ту тонкую грань, когда операция уже показана, но еще не противопоказана. Такое оптимальное время определяется только кардиохирургом при наблюдении за пациентом в динамике.
Кроме этиологической терапии, пациенту с установленным диагнозом хронической сердечной правожелудочковой недостаточности показан пожизненный прием определенных препаратов. Пожизненный, потому что без их применения быстро наступает декомпенсация, из которой пациента можно вывести только в стационаре, но ухудшения функции сердца еще останутся. Из подобных препаратов наиболее оптимален прием мочегонных средств (фуросемид, верошпирон, диувер и др), антагонистов кальциевых каналов (верапамил, диалтиазем, амлодипин) и нитратов (нитросорбид, моночинкве). Эти лекарства не только снижают приток крови к правому предсердию, но еще и расширяют периферические сосуды, в том числе и сосуды легких, уменьшая тем самым легочную гипертензию.
Прогноз
На вопрос о том, сколько живут люди с установленным диагнозом правожелудочковой недостаточности, можно ответить – долго и счастливо, но только при условии своевременного оказания неотложной помощи в случае острого состояния и педантичного выполнения всех рекомендаций врача по приему лекарств в случае хронического процесса.
Конечно, прогноз в большей степени определяется характером основного заболевания, его тяжестью и длительностью. Например, при массивной тромбоэмболии легочной артерии прогноз остается сомнительным, но при успешном излечении дальнейший прогноз для жизни и здоровья благоприятен.
Правожелудочковая недостаточность сердца
Симптоматика правожелудочковой сердечной недостаточности четко выражена, проигнорировать ее невозможно. Умение распознавать симптомы заболевания, возникающие на различных стадиях, позволяет избежать развития опасных осложнений, приводящих к необратимым процессам и смерти.

Симптомы разных стадий
Правосторонняя сердечная недостаточность – хроническая патология. Она возникает при дисфункции сердечных мышц в правом отделе миокарда. При возникновении симптомов больной нуждается в экстренной врачебной помощи. Моментально обращаются к терапевту те, кто знает признаки опасного заболевания.
Классификация патологии зависит от места ее локализации. Различают 2 типа сердечной недостаточности:
- правожелудочковую (легочное сердце);
- левожелудочковую.
| Тип заболевания | Место локализации | Причины возникновения | Последствия |
|---|---|---|---|
| Левожелудочковая | Поражает левый отдел миокарда. | Вызывается снижением коронарного кровообращения, инфекционными заболеваниями, тахикардией, аритмией. | Левый желудочек перегружен. В легочном круге кровообращение образуется застой. Вызывает сердечную астму, отек легких, кардиогенный шок. |
| Правожелудочковая | Нарушается функционирование правого отдела миокарда. | Проявляется при легочной тромбоэмболии, затяжной астме, двухсторонней пневмонии, легочном сердце, перикардитах. | Правый желудочек перегружен. Застойные явления возникают в большом круге кровообращения. Кровь в изобилии наполняет органы, но с трудом выходит из них. Печень увеличивается, ноги отекают, возникает цианоз, в легких развиваются опасные для жизни осложнения. |
Существует 2 формы патологии:
- хроническая;
- острая правожелудочковая недостаточность.
Правосторонняя недостаточность – вторичная болезнь. Ей предшествует левожелудочковая сердечная недостаточность. У большинства пациентов правожелудочковая и левосторонняя недостаточность протекают совместно. Но не исключены случаи, когда сердечная недостаточность справа возникает изолировано.
На ранних этапах симптомы заболевания обусловлены застойными явлениями в малом круге кровообращения. Правожелудочковая недостаточность сопровождается:
- тахикардией (спонтанным нарастанием сердечного ритма);
- артериальной гипотонией (устойчивым снижением давления);
- одышкой, недостатком воздуха;
- давящими болями в области сердца;
- отеками конечностей;
- пониженной температурой кожных покровов (холодностью рук и ног);
- цианозом (кожные покровы в области носогубного треугольника, рук и ног приобретают синюшный оттенок);
- сниженным тургором кожных покровов;
- набуханием и пульсацией яремных вен (в положении лежа);
- высокой проницаемостью сосудов;
- отеком легких;
- тошнотно-рвотным синдромом;
- обмороками;
- слабостью, утомляемостью.
Эти симптомы неизменны на всех этапах развития патологии. Когда правожелудочковая сердечная недостаточность переходит в осложненные формы, они усугубляются. К ним подключаются симптомы застоявшейся крови в большом круге кровообращения.
Пациенты страдают от:
- Чувства тяжести и болезненности в правом подреберье, возникающего из-за разбухания печени.
- Гипертонии.
- Отеков.
- Олигурии – нарушенного кровотока в почках.
- Сниженной выработки мочи, вызванной задержкой жидкости.
- Сердечной астмы, спровоцированной избыточным количеством крови в венозных сосудах и капиллярах легких.
- Расширения и набухания шейных вен в положении лежа и сидя.
- Психических расстройств, вызванных нарушенным оттоком венозной крови из головного мозга и кислородным голоданием.
- Гастрита и других заболеваний пищеварительной системы.
- Потери аппетита и веса.
- Асцита (чрезмерного накопления жидкости в полости живота).
- Гидроторакса (выпота жидкости в грудной клетке).
Месторасположение отеков
Отечность – первый признак правосторонней сердечной недостаточности. Отеки образуются в органах, удаленных от сердца:
- Прежде всего, отечность затрагивает нижние конечности. Сначала отекает область голеностопного сустава. Потом в патологический процесс вовлекаются голени и бедра.
- При тяжелых формах заболевания, отек, поднимаясь вверх по телу, распространяется и по брюшной стенке.
- У мужчин отмечают отечность мошонки.
- В процесс втягиваются руки, грудная клетка и область шеи.
- Развивается отечность живота (асцит), грудной полости (гидроторакс).
- Возникает отек легких.
Когда давление в левом предсердии и легочных капиллярах поднимается до критических значений, жидкость начинает просачиваться сквозь сосудистые стенки. Она заполняет легочные пузырьки и просветы.
При отеке легких одышка перерастает в удушье. Пациент приходит в возбуждение, принимает вынужденную сидячую позу, приносящую облегчение. Кожные покровы бледнеют, слизистые оболочки приобретают цианотичный (фиолетовый) оттенок.

Яремные вены набухают. Развивается тахикардия или аритмия. Усиленный кашель сопровождается отделением пенистой мокроты с кровяными включениями. При выслушивании обнаруживаются разнохарактерные влажные хрипы. Врач дифференцирует отек легких от бронхиальной астмы. При его развитии требуется срочное диагностирование и незамедлительное лечение.
В начале развития патологии ноги и другие части тела отекают к концу дня. Позднее отечность становится устойчивым явлением. Она распространяется по всему телу, вызывая анасарци.
Жидкость накапливается в сердечной сумке и брюшной полости, что приводит к образованию «лягушачьего живота». Одномоментно в животе собирается до 1,5-2 л отечной жидкости.
Гидроторакс – опасное для жизни осложнение. При выходе 1 литра жидкости в плевру легкие сжимаются, дыхание затрудняется, возникает гипоксия и удушье. Без экстренной медицинской помощи шансов выжить у больного нет.
По тяжести признаков заболевание разделили на 3 стадии. Для каждой из них характерна своя симптоматика.
Ноги отекают. Пациента мучает одышка и сердцебиение даже в состоянии покоя. Различают 2 фазы:
- Одышку вызывают малозначительные нагрузки. Присутствует сухой кашель, отмечаются влажные хрипы, периодически возникает кровохаркание. Сердечный ритм нарушен. Отечность и набухание печени – несущественны. Работоспособность сильно снижена.
- Признаки болезни обостряются. Одышка и отеки присутствуют постоянно. Боли длятся продолжительный промежуток времени. Появляются перебои в работе сердца, увеличивается печень . Пациенты утрачивают работоспособность.
Кроме этого, тяжесть симптоматики позволяет выделить еще 4 стадии течения заболевания:
| Степень | Признаки |
|---|---|
| I | Проходит скрыто, без внешних признаков. |
| II | Отмечают появление хрипов. |
| III | Количество хрипов нарастает. |
| IV | Давление падает до критических отметок. Развивается кардиогенный шок. |
Особенности острой правожелудочковой недостаточности
Обострение заболевания вызывают патологии, неожиданно ограничивающие свободу передвижения кровотока в легочном круге кровообращения.
К основным факторам, провоцирующим развития острой формы заболевания, относят:
- затяжные, тяжело текущие астматические состояния;
- тромбоэмболию легочной артерии;
- закупорку трахеи или бронхов чужеродным телом;
- пневмомедиастинум;
- сосредоточение воздуха в полости плевры;
- двухстороннюю сливную пневмонию;
- спадание альвеол;
- выпот в грудной полости;
- расстройство дыхания у младенцев;
- любые патологии, которым сопутствует обостренная дыхательная недостаточность.
Острая правожелудочковая недостаточность образуется при пороках сердца со сниженным легочным кровообращением. Ее появление провоцирует процедура переливания цитратной крови, которую выполняют быстро, не вводя кальций и новокаин.
Она развивается, когда гипертонические инъекции либо контрастные вещества, предназначенные для рентгенологического обследования, при внутривенном введении вливаются моментально. Ускоренное введение препаратов вызывает усиление сопротивляемости и спазм сосудов, относящихся к легочному кругу кровообращения.
Острая форма правосторонней сердечной недостаточности сопровождается следующими симптомами:
- отеками на ногах;
- одышкой;
- удушьем;
- цианозом;
- синусовой тахикардией;
- вздутием вен на шее;
- сильной пульсацией внутренней яремной вены;
- увеличением печени;
- возникновением болевого синдрома в правом подреберье;
- нарушенным сердечным ритмом;
- сбившимся дыханием;
- стеснением за грудиной;
- сердечными болями;
- выступанием холодного пота на кожных покровах;
- расширением правого желудочка;
- слабым пульсом;
- увеличением центрального венозного давления;
- тахикардией.
Обострение развивается внезапно. При его появлении доминируют признаки заболевания, которое спровоцировало возникновение правосторонней сердечной недостаточности.
Острые застойные проявления, возникшие в большом круге кровообращения, приводят к почечной недостаточности. Биохимия крови указывает на нарушенное функционирование печени и почек.
Иногда у пациентов резко падает артериальное давление, что вызывает шок. Из-за слабого кровообращения, на кожных покровах конечностей появляется синюшность.
При возникновении признаков обострения нужно срочно вызывать скорую помощь. Стремительное развитие патологии заканчивается необратимым процессом в организме – отеком легких. Избежать летального исхода удается, если врач своевременно окажет медицинскую помощь больному.
Лечение
Методика, выбранная лечащим врачом, будет основана на причине, вызвавшей сердечную недостаточность. Существует целый ряд препаратов, которые направлены на восстановление сократительной функции миокарда и на уменьшение симптомов. В случае, если медикаментозная терапия не принесла ожидаемых результатов, больного в плановом порядке готовят к операции.
Терапия сердечной недостаточности правожелудочкового типа должна назначаться врачом-кардиологом только после тщательной диагностики больного. Многие симптомы и клинические проявления не допускают приема некоторых групп препаратов. К примеру, при венозном застое в большом круге, при увеличении печени, одышке, набухании шейных вен прием препаратов, относящихся к группе диуретиков и вазодилататоров, противопоказан.
В лечении используют только слабые мочегонные средства в минимальной дозировке, установленной врачом. Вазодилататоры нельзя применять, потому как они снижают сердечный выброс, чем еще больше усугубляют патологию.
После приема некоторых препаратов у больного наблюдают рефракторную гипотонию. в таком случае применима внутриаортальная контрпульсация, инфузия допамина, вспомогательное кровообращение. В этом же случае вводят плазму или плазмозаменители вместе с добутамином и артериальным вазодилататором, чтобы увеличить преднагрузку на правый желудочек.
Правожелудочковая недостаточность – патология, требующая правильного лечения и строго врачебного контроля. Знание симптомов, своевременное обращение к доктору и терапия – факторы, продлевающие жизнь пациентов, позволяющие им вернуться к привычной жизни.
Для подготовки материала использовались следующие источники информации.
Правожелудочковая сердечная недостаточность
Правожелудочковая сердечная недостаточность – это сложный клинический синдром, который развивается при дисфункции правого желудочка. Патология возникает остро на фоне ТЭЛА и органического повреждения миокарда, хронические формы зачастую связаны с левожелудочковой недостаточностью. Болезнь проявляется симптомами нарушений гемодинамики в большом круге кровообращения: отеками, увеличением печени, постоянной слабостью. Для диагностики проводится ЭКГ и ЭхоКГ, катетеризация сердца, расширенный биохимический анализ крови. Лечение ПЖСН предполагает прием диуретиков, инотропных препаратов и антикоагулянтов, в тяжелых случаях проводятся кардиохирургические операции.
МКБ-10



Общие сведения
Доля правожелудочковой сердечной недостаточности (ПЖСН) составляет около 15-20% среди всех форм кардиоваскулярной недостаточности. Среди пациентов с кардиологическими проблемами, которые поступают в реанимационное отделение, острая ПЖСН определяется в 3-9% случаев. Истинную частоту патологии сложно оценить из-за ее длительного малосимптомного течения, частого сочетания с поражением левого желудочка. Поэтому усилия современной кардиологии направлены на улучшение процессов диагностики и лечения таких состояний.

Причины
Развитие заболевания связывают с анатомическими особенностями правого желудочка (ПЖ): он имеет тонкие стенки и малую мышечную массу, поэтому плохо справляется с перегрузками. Компенсаторные механизмы работы ПЖ недостаточно развиты, из-за чего под действием неблагоприятных факторов быстро нарушается механика работы сердца. Наиболее распространенные причины правожелудочковой сердечной недостаточности:
- Легочная гипертензия. Патология вызывает повышение сосудистого сопротивления в легочной ткани, на фоне которого развивается компенсаторная гипертрофия миокарда. По мере истощения адаптационных резервов сердца возникает хроническая форма правожелудочковой недостаточности.
- Острое возрастание постнагрузки.Тромбоэмболия легочной артерии является основной причиной острой недостаточности правой половины сердца. ПЖСН возникает у 25-30% пациентов с респираторным дистресс-синдромом, у четверти больных в раннем послеоперационном периоде после трансплантации сердца.
- Поражение миокарда ПЖ. Острая недостаточность сердца проявляется на фоне вирусных или бактериальных миокардитов, инфаркта стенки правого желудочка, посткардиотомического шока. Причиной хронических нарушений кровообращения выступают аритмогенные кардиомиопатии.
- Патологии клапанов. Причиной ПЖСН являются заболевания клапанного аппарата сердца, такие как недостаточность трикуспидального клапана, стеноз клапана легочной артерии. Они сопровождаются перегрузкой ПЖ и постепенным угнетением его сократительной способности.
Патогенез
Острая правожелудочковая недостаточность возникает при резком увеличении постнагрузки на ПЖ, в результате чего снижается ударный объем сердца и незначительно увеличивается систолическое давление. Происходит быстрое расширение полости правого желудочка, вследствие чего наблюдается регургитация крови через трикуспидальный клапан. При этом происходит смещение межжелудочковой перегородки, левый желудочек принимает D-образную форму.
При острой ПЖСН наблюдается повышенное давление в правых отделах сердца и застой в коронарном синусе, из-за чего развивается прогрессирующая ишемия. Увеличенное системное венозное давление приводит к нарушениям кровотока в органах брюшной полости, ухудшению функций печени и почек, застою жидкости. Прогрессирование таких нарушений в сочетании с усугубляющейся дисфункцией левого желудочка угрожает жизни пациента.
Хроническая правожелудочковая сердечная недостаточность (хПЖСН) выступает закономерным результатом постоянной перегрузки левой половины сердца. При длительно существующей левожелудочковой сердечной недостаточности сначала происходит компенсаторная гипертрофия и ремоделирование миокарда ПЖ, затем наблюдается декомпенсация заболевания. На позднем этапе хПЖСН происходит гибель кардиомиоцитов и замещение их фиброзной тканью.

Классификация
В практической кардиологии используется несколько вариантов систематизации заболевания, что обусловлено его сложным патогенезом и многообразием клинических вариантов. По скорости развития симптоматики выделяют острую и хроническую форму патологии. Для постановки диагноза при хронической ПЖСН используется классификация Василенко-Стражеско, которая включает 3 стадии:
- Iстадия. Признаки нарушения функции правого желудочка возникают только при физической нагрузке. Отсутствует поражение внутренних органов.
- IIстадия. Характеризуется стойкими нарушениями гемодинамики и застойными явлениями в большом и малом кругах кровообращения. При стадии IIA наблюдается изолированная правожелудочковая недостаточность, на стадии IIB вовлекается вся кардиоваскулярная система.
- IIIстадия. На этом этапе имеющиеся расстройства кровообращения вызывают необратимые патологические изменения внутренних органов. Первыми при ПЖСН страдают почки, печень, легкие.
Симптомы правожелудочковой сердечной недостаточности
При острой форме заболевания развиваются признаки синдрома малого сердечного выброса: бледная кожа с мраморным оттенком, холодные конечности, слабый пульс. У больного резко снижается артериальное давление, уменьшается количество выделяемой мочи. На поражение ПЖ указывает расширение яремных вен, увеличение окружности живота вследствие асцита, массивные отеки голеней. При острой декомпенсации хронической ПЖСН возникает анасарка.
При хроническом варианте правожелудочковой недостаточности симптоматика развивается постепенно и отражает основной патологический процесс, негативно влияющий на работу ПЖ. Пациенты испытывают постоянную слабость, ухудшение работоспособности, снижение переносимости физических нагрузок. Возникает распирание и дискомфорт в животе, боли в области сердца, отеки на ногах. Во время активности наблюдается одышка, головокружение.
Поскольку хроническая форма болезни часто сопровождается недостаточностью ЛЖ, характерны симптомы застоя в малом круге. Пациенты жалуются на сильную одышку, приступы удушья и кашля, которые в основном возникают по ночам. Для облегчения самочувствия человек вынужден сидеть, слегка склонившись и опираясь на вытянутые руки. При кашле возможно выделение вязкой слизистой или кровянистой мокроты.
Осложнения
Острая ПЖСН является одним из наиболее тяжелых и опасных заболеваний в кардиологии, которое имеет госпитальную летальность на уровне 10-17%. При отсутствии лечения хронической формы ежегодная смертность составляет 8-15%, причем до половины летальных исходов вызвано внезапной остановкой сердца при аритмиях. При правожелудочковой сердечной недостаточности существует высокий риск развития застойной пневмонии, гидроторакса, дисфункции почек.
Диагностика
Обследование пациента у врача-кардиолога начинается с физикального осмотра. На вероятную ПЖСН указывает перкуторная гипертрофия правых камер сердца, усиление второго тона над клапаном легочного ствола, шум Грехема-Стилла. Визуально определяется пульсация шейных вен, отеки нижних конечностей, асцит. Для детального изучения функции сердца и подтверждения диагноза назначается:
- ЭКГ. По результатам электрокардиограммы определяется расширение комплексов QRS, увеличение высоты зубца Р, блокада правой ножки пучка Гиса. Характерны наджелудочковые аритмии в виде экстрасистол, эпизодов фибрилляции предсердий.
- ЭхоКГ. При УЗИ сердца обнаруживается гипертрофия стенок и расширение полости правого желудочка, наличие трикуспидальной регургитации, снижение показателя систолической экскурсии трикуспидального кольца (TASPE). Для уточнения данных выполняется трехмерная эхокардиография в режиме реального времени (RT3DE).
- Рентгенодиагностика. При рентгенографии органов грудной клетки определяется увеличение размеров и деформация контуров сердца, повышение прозрачности периферических отделов легких, выпячивание ствола легочной артерии. Для более точной визуализации внутрисердечных структур применяется КТ.
- Катетеризация сердца. Инвазивная диагностика назначается для измерения давления внутри ПЖ, оценки параметров заклинивания легочной артерии. Дополнительно проводится тест на вазореактивность для оценки степени тяжести легочной артериальной гипертензии.
- Анализы крови. Для подтверждения правожелудочковой сердечной недостаточности показано исследование уровня натрийуретических пептидов, кардиоспецифических тропонинов. Характерно повышение печеночных показателей (трансаминаз, билирубина), признаки почечной дисфункции (возрастание мочевины и креатинина).
При выявлении характерного симптомокомплекса и лабораторно-инструментальных данных диагноз ПЖСН не оставляет сомнений. Дифференциальная диагностика требуется на первой стадии болезни, когда выраженные органические признаки отсутствуют. Поскольку недостаточность правых сердечных камер зачастую связана с хроническими патологиями дыхательной системы, пациенту может потребоваться консультация пульмонолога.

Лечение правожелудочковой сердечной недостаточности
Консервативная терапия
Тактика ведения пациента зависит от формы заболевания. При острой сердечной недостаточности необходимо начинать лечебные мероприятия в кратчайшие сроки, чтобы поддержать функцию ПЖ, облегчить субъективные симптомы и предупредить жизнеугрожающие осложнения. Лечение проводится в отделении интенсивной терапии, включает следующие направления:
- Диуретики. В остром периоде всем пациентам назначаются петлевые мочегонные препараты для быстрого устранения перегрузки правого желудочка. При резистентных отеках терапию усиливают тиазидоподобными и калийсберегающими диуретиками.
- Вазопрессоры. Лекарства применяются для стабилизации показателей артериального давления, повышения сердечного выброса, нормализации межжелудочкового взаимодействия.
- Антикоагулянты. Препараты используются при ТЭЛА, тромбозах глубоких вен нижних конечностей и других тромбоэмболических процессах, возникающих на фоне правожелудочковой сердечной недостаточности.
- Оксигенотерапия. При гипоксемии назначается неинвазивная вентиляция легких для пациентов с сохраненной функцией самостоятельного дыхания. В случае критического состояния показано проведение эндотрахеальной интубации.
- Механическая поддержка кровообращения. Методика используется при отсутствии эффекта от фармакотерапии, Она включает экстракорпоральные системы поддержания жизнеобеспечения, имплантацию устройств вспомогательного кровообращения для правого желудочка.
Для коррекции хронического варианта болезни пациентам подбирается индивидуальная схема терапии. Чаще всего используются диуретики, бета-адреноблокаторы, ингибиторы АПФ и блокаторы рецепторов ангиотензина. При развитии хронического легочного сердца назначаются вазодилататоры из группы антагонистов эндотелиновых рецепторов, аналогов простациклина. Пациентам необходимо контролировать водный баланс, ограничить потребление поваренной соли.
Хирургическое лечение
Помощь сосудистых хирургов требуется при острой ПЖСН на фоне ТЭЛА. При отсутствии эффекта от тромболизиза или наличии противопоказаний к его проведению пациентам назначается оперативная легочная эмболэктомия для нормализации кровообращения в малом круге. После стабилизации состояния пациента рассматривается вопрос о проведении аортокоронарного шунтирования, если ПЖСН существует вторично на фоне левожелудочковой недостаточности.
Прогноз и профилактика
Вероятность полного выздоровления при острой ПЖСН зависит от причины ее возникновения и своевременности оказания медицинской помощи. Современные программы лечения хронической сердечно-сосудистой недостаточности увеличивают ожидаемую продолжительность жизни больных на 30-35%. Профилактика заболевания заключается в раннем выявлении и коррекции кардиоваскулярной и пульмонологической патологии.
2. Острая правожелудочковая недостаточность/ А.Е. Баутин, В.В. Островских // Вестник анестезиологии и реаниматологии. – 2018. – №5.
3. Хроническая правожелудочковая сердечная недостаточность: причины, диагностика, лечение/ Е.Л. Трисветова, Т.С. Зыбалова, И.Н. Пономаренко// Медицинские новости. – 2017. – №1.
4. Современное ведение пациентов с острой правожелудочковой недостаточностью/ Н.Т. Ватутин, А.С. Смирнова, Г.Г. Тарадин// Практическая ангиология. – 2016. – №3.
Правожелудочковая недостаточность
Сердечная недостаточность относится к самым сложным и тяжелым кардиологическим заболеваниям. И одной из форм данного хронического состояния является правожелудочковая недостаточность. Возникает она вследствие постоянной перегрузки правого отдела сердца, приводящей к уменьшению выброса и застою крови, перерастяжению правого желудочка и дисфункции миокарда.
Правожелудочковая недостаточность – опасное кардиологическое заболевание, которое при отсутствии адекватной терапии может привести к инвалидности и даже к летальному исходу. Поэтому важно диагностировать болезнь в начальной стадии развития.
Диагностическая база Международного медицинского центра ОН КЛИНИК одна из лучших в Москве. Клиника оборудована медицинской аппаратурой, которая помогает выявить заболевание даже тогда, когда болезнь начала развиваться, но симптомы скрыты.
При подозрениях на болезнь, незамедлительно обратитесь к нашим профессионалам для прохождения комплексной диагностики и постановки верного диагноза.
Мы работаем ежедневно, без выходных и праздников.
Симптомы правожелудочковой недостаточности
Симптоматика правожелудочковой недостаточности напрямую связана с нарушениями в функционировании большого круга кровообращения, что обуславливает возникновение весьма характерных симптомов:
- давящие боли за грудиной;
- отеки рук, ног, лица, шеи и верхних отделов грудной клетки;
- одышка; ночные приступы удушья;
- асцит – накопление жидкости в брюшной полости;
- увеличение печени;
- тахикардия;
- цианоз (синюшность) в области носогубного треугольника;
- бледность кожных покровов;
- диспепсия – тошнота, метеоризм и т.д;
- скачки АД.
Очень часто правожелудочковая недостаточность прогрессирует на фоне основной болезни и симптоматика может пересекаться. Установить правильный диагноз может только врач-кардиолог и только после проведения комплексного обследования. Поэтому при возникновении любого тревожного симптома не нужно затягивать с визитом к специалисту.
Причины возникновения
Сбои в работе правого желудочка, обусловленные слабостью миокарда, носят общее название «легочное сердце», поскольку одним из основных патогенных факторов дисфункции правого желудочка, является легочная гипертензия и патологии с ней связанные:
- бронхиальная астма;
- эмфизема легких;
- ишемическая болезнь сердца;
- бронхоэктатическая болезнь;
- артериальная гипертензия;
- атеросклероз сосудов;
- инфаркт миокарда и другие сердечно-сосудистые патологии.
Также причиной развития правожелудочковой недостаточности являются пороки сердца, врожденные и приобретенные.

Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика правожелудочковой недостаточности
Самой важной составляющей результативной терапии, является дифференциальная диагностика, позволяющая верно установить диагноз и разработать эффективный план лечения. Отделение кардиологии ОН КЛИНИК оснащено диагностическим оборудованием экспертного класса, позволяющим проводить весь спектр необходимых исследований и получать максимально достоверные результаты.
Для диагностики правожелудочковой недостаточности в нашей клинике применяется широкий ряд лабораторно-инструментальных исследований. Результаты таких исследований помогают установить точный диагноз, определить стадию и течение болезни.
Обследование при заболеваниях сердца включает:
- электрокардиография (ЭКГ);
- эхокардиография (ЭХО-КГ);
- УЗИ, МРТ сердца;
- рентгенография грудной клетки;
- анализы крови и мочи (общий, биохимический).
Сердечная недостаточность – один из лидеров среди причин смертности во всем мире, поскольку при декомпенсированной стадии легочного сердца, продолжительность жизни не превышает 3-5 лет. Ранняя диагностика заболевания – это шанс нормализовать насосную функцию миокарда, достичь положительного терапевтического результата и сохранять период ремиссии максимально долгое время.
Лечение правожелудочковой недостаточности в ОН КЛИНИК
Терапия при легочном сердце направлена на лечение основного заболевания и уменьшение проявлений правожелудочковой недостаточности (симптоматическая терапия). Терапевтическая схема подбирается индивидуально, в зависимости от формы, стадии и тяжести течения заболевания, общего состояния пациента и многих других факторов.
Кардиологи ОН КЛИНИК имеют многолетний опыт успешного лечения и реабилитации пациентов с сердечной недостаточностью. Объединяя глубокие научные знания и опыт с достижениями современной медицины, специалисты нашей клиники добиваются максимального результата в лечении правожелудочковой недостаточности, минимизируя вероятность рецидива заболевания.
Любая патология сердечно-сосудистой системы, требует постоянного наблюдения у кардиолога. Специалисты ОН КЛИНИК не только подберут индивидуальный план лечения правожелудочковой недостаточности, но и разработают индивидуальную программу реабилитационно-профилактических мероприятий, касающихся образа жизни, физнагрузок, питания.


