Описание операции варикоцеле
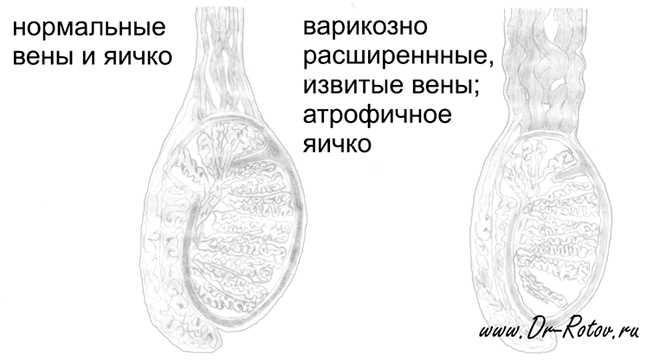
Варикоцеле – это варикозное расширение вен семенного канатика, являющееся следствием затрудненного оттока венозной крови по системе внутренней яичковой и других вен, дренирующих яичко.
Рис. 1 Внешний вид варикоцеле 3 стадии.
При внешнем осмотре у больных с очень выраженным варикоцеле 3 стадии определяются мешочковидные узелки под кожей мошонки по ходу семенного канатика на той стороне, где имеется варикоцеле, чаще слева (рис. 1). Они легко прощупываются пальцами, имеют характерную мягко-элластическую консистенцию и нередко опорожняются в положении лежа.
При более ранних стадиях варикоцеле патологически расширенные вены по ходу семенного канатика хорошо видны, если семенной канатик обхватить пальцами и прижать к коже мошонки
Рис. 2 Варикозно-расширенные вены по ходу семенного канатика.
Повышение температуры яичка, ухудшение снабжения тканей кислородом и прочие изменения, наступающие в результате нарушения венозного оттока приводят к нарушениям функции яичка, его атрофии и часто к развитию мужского бесплодия. Так среди мужей в бесплодных парах варикоцеле встречалось с частотой 25,4%, в то время как среди плодовитых пар у 11,7% мужей. Известно, что если мужьям из бесплодных пар не делать операцию, то только 10% из них смогут обзавестись потомством. Если же им сделать операцию, то отцами смогут стать 76% из них. Варикоцеле может быть причиной недостаточной выработки тестостерона (мужского полового гормона) и раннего мужского климакса. В связи с этим в настоящее время операции варикоцеле предлагают не только молодым, но и мужчинам старшего возраста (после 45 лет).
Если я подозреваю у себя варикоцеле, что нужно сделать для подтверждения этого диагноза?
Если по внешним признакам Вы подозреваете у себя наличие варикоцеле, следует обратиться к урологу-андрологу, имеющему опыт диагностики и хирургического лечения варикоцеле. Помимо осмотра врач обязательно выполнит ультразвуковое исследование мошонки и семенного канатика на стороне варикоцеле в положении лежа и стоя.
При этом в положении лежа диаметр вен семенного канатика будет меньше чем в положении стоя, из-за наличия патологического обратного тока крови по венам. То же самое наблюдается при напряжении пациентом мышц живота.
Как лечится варикоцеле?
Варикоцеле не проходит самостоятельно, это заболевание прогрессирует с течением времени, вызывая атрофию левого, а нередко и правого яичка. К сожалению, консервативных или нехирургических методов лечения варикоцеле не существует. Тем не менее, несколько улучшить отток венозной крови из яичка при наличии варикоцеле можно ношением тугих трусов (плавок), улучшающих венозный отток, благодаря компрессии мошонки. Избавиться от этого заболевания и предупредить его неприятные последствия можно только с помощью хирургической операции. Главной задачей всех операций по поводу варикоцеле является блокирование нарушенного патологического венозного оттока из яичка, путем перевязки и пересечения определенных вен. Вследствие блокирования патологического венозного оттока кровь начинает оттекать из яичка по ранее не активным нормальным венам. Исторически было предложено несколько операций для лечения варикоцеле. Расскажем об их особенностях, преимуществах и недостатках.
Какие существуют операции для лечения варикоцеле? В чем их особенности, преимущества и недостатки? Почему микрохирургическая варикоцелэктомия является лучшей из существующих операций для лечения варикоцеле?
Для того, чтобы лучше понимать и оценивать возможную эффективность тех или иных операций при варикоцеле, необходимо понимать по каким венам осуществляется венозный отток из яичка.

Рис. 3 Схематическое изображение венозного оттока из яичка.
Основным коллектором венозного оттока из яичка служит яичковая или глубокая сперматическая вена (на рис.3 Left testicular vein or internal spermatic vein). Кроме этого, венозная кровь покидает яичко по вене семявыносящего протока (Deferential vein) и кремастерной вене (Cremasterica vein), которые связаны с наружной срамной веной (External pudendal vein). Часть венозной крови оттекает из яичка и по вене губернакулюм (vena gubernaculum testis). Ранее полагали, что основная часть оттекающей от яичка крови идет по яичковой вене. В связи с этим наиболее исторически ранние операции Паломо (одновременная перевязка яичковой вены вместе с яичковой артерией) и Иваниссевича (попытка изолированной перевязки яичковой вены с сохранением артерии) было предложено выполнять из высокого доступа в левой подвздошной области на уровне гребня подвздошной кости. Такой доступ позволяет быстро локализовать, выделить, перевязать и пересечь яичковую вену вместе с артерией или без нее. Операция в среднем занимает не более 25–30 минут. Однако быстрота выполнения, пожалуй, единственное достоинство данных операций. Т. к. высокий доступ не обеспечивает возможности выделить все другие перечисленные выше коллекторы возможного патологического венозного оттока, операции Паломо и Иваниссевича имеют частоту рецидивов до 25%. Поскольку яичковая артерия имеет весьма небольшой диаметр (около 0,5–1 мм) сохранить ее бывает весьма проблематично. Повреждение яичковой артерии нередко приводит к атрофии яичка. Малозаметность часто приводит к повреждению тонких и прозрачных лимфатических сосудов во время этих операций, что может быть причиной водянки яичка с частотой до 7%. Лапароскопическая операция коррекции варикоцеле является хотя и более длительным, но и менее травматичным вмешательством. Она имеет частоту рецидивов до 15% и частоту развития водянки яичка до 10%. Относительно недавно предложенная методика эмболизации (закупорки) яичковых вен с помощью пункционного введения спиралей или каких-либо других эмболизирующих субстанций весьма не обременительна для пациента, всегда позволяет сохранить яичковую артерию, практически никогда не вызывает образование водянки яичка, однако имеет частоту рецидивов до 25%. Микрохирургическая варикоцелэктомия из субингвинального (в области наружного отверстия пахового канала) доступа позволяет с гарантией блокировать кровоток по всем возможным коллекторам, сохранить неповрежденными яичковую артерию и лимфатические сосуды (и те, и другие прекрасно видны под операционным микроскопом или другой оптикой), т. е. по своим характеристикам приближается к идеальному методу лечения варикоцеле. Частота рецидивов микрохирургической варикоцелэктомии не превышает в опытных руках 0,5%. (Перевод из S.W. McCallum, S.K. Girardi and M. Goldstein, Varicocele; in Atlas of clinical Urology, Vol. 1 Impotence and Infertility/ Current Medicine Inc., 1999).
Таким образом, микрохирургическая варикоцелэктомия по достоинству считается в настоящее время лучшим из имеющихся методов оперативного лечения варикоцеле. Она считается «золотым стандартом» в лечении варикоцеле и выполняется в лучших специализированных андрологических центрах мира.
Каковы особенности предоперационной подготовки, обезболивания и техники операции микрохирургической варикоцелэктомии?
В дополнение к стандартной предоперационной подготовке (клинический и биохимический анализы крови, общий анализ и посев мочи, анализы крови на маркеры гепатитов, СПИДа и сифилиса) часто выполняется спермограмма с тем, чтобы можно было оценить положительное влияние операции на сперматогенез. Операция выполняется в амбулаторных условиях, т. е. как только проходит действие наркоза, пациент может отправиться домой. Предпочтительным методом обезболивания является спинальная анестезия с медикаментозным сном, что обеспечивает полное отсутствие любых неприятных ощущений во время операции. Ведь малейшее шевеление пациента во время микрохирургической операции может привести к ее полному неуспеху.
Мы используем методику микрохирургической варикоцелэктомии, предложенную Goldstein M., Gilbert BR, Dicker AP et al. (1992). Разрез длиной 3–4 см выполняется на уровне наружного отверстия пахового канала (рис. 4). Затем выделяется семенной канатик, который берется на держалки. Следующим этапом рассекается фасция семенного канатика, и обнажаются входящие в его состав элементы. После чего в первую очередь находится яичковая артерия, которая берется на держалку и отводится в сторону. Таким образом создается гарантия того, что она не будет повреждена.
Рис. 4 Разметка субингвинального доступа.
Далее под оптическим увеличением аккуратно выделяются вены семенного канатика из всех трех коллекторов, по которым осуществляется патологический венозный дренаж из яичка. Они перевязываются и пересекаются викриловыми лигатурами 5,0. Использование оптического увеличения во время перевязки вен позволяет очень чисто их выделить, оставить неповрежденными даже самые мелкие лимфатические сосуды и таким образом избежать такого послеоперационного осложнения, как водянка оболочек яичка. После завершения блокирования патологического венозного оттока на уровне семенного канатика в рану выводится яичко и выполняется перевязка и пересечение вен gubernaculum testis и веточек наружной семенной вены. Таким образом максимально полноценно блокируются все известные на сегодняшний день пути патологического венозного дренажа из яичка, что сводит риск рецидива варикоцеле к минимуму.
После завершения описанных выше манипуляций рана послойно ушивается, и семенной канатик помещается в свое нормальное положение. Кожа сшивается тонкими нитями викрила 4,0 . Обычно операция продолжается 1–1,5 часа. Через 6–7 дней после операции швы снимаются. По желанию пациента возможно и наложение внутрикожных косметических швов, которые рассасываются самостоятельно и не требуют снятия. После окончательного заживления послеоперационный рубец практически не заметен.
Рис. 5 Кожная рана ушита тонкими нитями викрил 4,0.
Каковы особенности ближайшего и отдаленного послеоперационного периода? Какие специальные рекомендации даются пациентам?
Через 2–3 часа после операции, когда проходит действие спинальной анестезии и медикаментозного сна, пациент может отправиться домой. Обычно на следующий день после операции оперировавший хирург вновь осматривает пациента, и если нет никаких отклонений, и были наложены внутрикожные косметические швы, следующий осмотр необходимо провести через 1 месяц после операции. Если были наложены обычные швы, для их снятия необходимо прийти к врачу на 6-й, 7-й дни после операции. Как правило, пациент после операции не теряет работоспособности, и если работа не связана с тяжелым физическим трудом, к ней можно приступать уже на следующий день после операции. Рекомендуется не поднимать тяжестей более 10 килограмм и не заниматься активной физкультурой и спортом в течение месяца после операции. Иногда в послеоперационном периоде назначают антибиотики для профилактики послеоперационных инфекционных осложнений. Для оптимального и быстрого заживления раны, мы рекомендуем пациентам воздержаться от употребления алкоголя и курения.
Какие специальные инструкции существуют для иногородних пациентов?
Обычно мы рекомендуем прибыть на амбулаторный прием в клинику за 1, лучше 2 дня до предполагаемой операции. На прием врача следует предварительно записаться по телефону. Во время приема доктор осмотрит Вас и выяснит наличие и степень выраженности варикоцеле, а также изменения, которые это заболевание вызвало в яичке (атрофия), возможные расстройства сперматогенеза и гормональной функции яичка. Обычное предоперационное обследование и дополнительные тесты могут включать в себя анализы крови и мочи, ультразвуковые исследования. После завершения обследования пациенту назначается (подтверждается) дата операции. В клинику пациент прибывает утром в день операции. Вечером и утром перед операцией рекомендуется тщательно вымыться для уменьшения риска послеоперационных нагноений раны и побрить волосы в области паха. После полуночи накануне операции рекомендуется не есть и не пить. В клинике пациента осматривает анестезиолог, и с ним обсуждаются детали предстоящего наркоза. В центре имеются комфортные палаты и все необходимое для удовлетворения запросов пациента.
Операция Иваниссевича при варикоцеле – техника проведения, ход операции
Операция Иваниссевича – это классическая методика оперативного вмешательства при варикоцеле. Она была разработана Иваниссевичем в 1924 году. На текущий момент метод Иваниссевича практически не применяется, всвязи с большим колличеством недоставков и существованием более современных методик.
Диагностика варикоцеле
Диагностика варикоцеле начинается с визуального осмотра мужского полового органа, яичек. Необходимо тщательное изучение общего клинического и урологического анамнеза пациента, выявление реальных жалоб пациента, пациент направляется на такие исследования как:
- спермограмма;
- допплерография мошонки;
- анализ на мужские половые гормоны;
Перед операцией необходимо собрать сведения о возможных аллергических реакциях на анестезирующие препараты, на прочие медикаментозные средства. При отягощенном клиническом анамнезе на момент операции, при наличии хронических болезней внутренних органов и систем, необходимо коллегиальное заключение врачей по необходимому профилю (эндокринологи, нефрологи, кардиологи, гематологи и других).
Варикоцеле у мужчин представляет собой выраженное расширение венозных просветов в семенном канатике. Сама патология не приносит серьезного дискомфорта, может возникать как у мальчиков, так и взрослых мужчин. Варикоцеле определяется в зрелом возрасте, когда мужчина выясняет причины болей или невозможности зачатия ребенка.
Атрофия яичка и бесплодие при варикоцеле – самые опасные осложнения недуга. Заболевание устраняется только оперативным путем. В практической хирургии существует несколько эффективных методов коррекции венозного просвета в семенном канатике, одним из них является метод Иваниссевича.
Показания и противопоказания к операции
Единственным показанием к операции считается варикозное расширение яичковой вены в любой стадии. В настоящий момент необходимость операции определяется индивидуально после консультации хирурга и тщательной диагностики.
Операция Иваниссевича может проводиться по следующим показаниям:
- болезненность, дискомфорт в паху;
- нарушения роста или развития яичка;
- неудовлетворительные показания спермограммы, невозможность зачатия по причине варикоцеле.
Помимо показаний, операция Иваниссевича имеет некоторые противопоказания:
- серьезные заболевания органов (например, сердечная недостаточность, дисфункция печени, почек);
- мочеполовые инфекции любого генеза;
- болезни крови (включая низкую свертывающую способность);
- заболевания кожи на месте предполагаемого разреза;
- инфекционные заболевания в острой фазе.
Плюсы и минуса метода Иваниссевича
Операция Иваниссевича почти не используется в современной урологической хирургии, так как методика сильно устарела и имеет большое колличество недостатков:
- высокий разрез на животе;
- необходимо разрезать апоневроз, мышцы живота;
- длительный период заживления;
- высокий процент рецидивов варикоцеле;
- может быть атрофия яичка, в случае если случайно перевязать атерию яичка.
Из плюсов можно выделить только небольшую стоимость операции. Но поверьте – оно того не стоит. В своей практике мы используем только современные методики оперативного вмешательства при варикоцеле – операция Мармара и микрохирургическая операция.
Подготовка к операции
Накануне операции пациенту необходимо сбрить волосы в паховой зоне, принять душ, головку полового члена после душа можно обработать раствором фурацилина, хлоргексидина или мирамистина.
Последний прием пищи должен не позднее чем за 12 часов до операции.
Если пациент не может уснуть и волнуется, то врач может назначить ему легкое снотворное.
Техника исполнения и ход операции
Как правило операцию Иваниссевича проводят под общей анестезией (внутривенной). Иногда используется спинномозговая анестезия.
Ход операции подразумевает следующие этапы:
- иссечение брюшины;
- выведение из полости яичковой вены;
- перевязка и пересечение вены;
- проверка гемостаза;
- окончательное ушивание раны.
Операция Иваниссевича производится в положении пациента на спине. Разрез после операции напоминает рубец после удаления аппендицита (до 4-5 см). Часто в ходе операции из полости брюшины может выходить несколько расширенных вен. Тогда хирургу предстоит перевязать все коллатерали. В некоторых случаях в ранке оставляют дренажи для беспрепятственного отделения жидкостей.
Длительность операции варьируется от 30 до 60 минут.

Послеоперационный период
После операции пациенту требуется еще некоторое время находиться в стационаре под наблюдением медицинского персонала. Шов необходимо регулярно обрабатывать, делать перевязки. При наличии установленного дренажа необходим постоянный осмотр раны на предмет отделяемой жидкости.
Пациенту назначают антибактериальные препараты, местные антисептические средства. На мошонку накладывают удерживающую повязку для уменьшения нагрузки на семенной канатик. Первые дни после операции следует соблюдать постельный режим. Практически полгода мужчине или мальчику необходимо исключить физические нагрузки, перейти на менее травматичные условия труда.
Возможные осложнения
Осложнения могут быть вызваны нарушением техники исполнения хирургической операции, а также несоблюдением всех рекомендаций пациентов после операции.
Среди самых опасных осложнений выделяют:
- перевязка подвздошной артерии;
- перевязка нерва пахового канала;
- инфицирование раневого канала;
- осложненные рецидивы варикоцеле.
Последствия любой операции могут быть непредсказуемыми, а все сложности могут быть выявлены лишь после хирургического надреза брюшины.
Важно!
Метод Иваниссевича достаточно травматичный и не особенно эффективный способ устранения варикоцеле. Многим пациентам он попросту не подходит. Рецидивы заболевания играют существенную роль в выборе альтернативных и современных методов коррекции варикозного расширения яичковой вены. Кроме длительного периода реабилитации, у мужчины остается заметный шрам на всю жизнь.
Операция Иваниссевича

Цель данной операции – устранение варикоцеле, болезни подростков и взрослых мужчин, способной привести к мужскому бесплодию. Варикоцеле – это варикозное расширение маленьких вен (вен гроздьевидного сплетения) в системе, по которой семя поступает наружу. Эта система носит название семенной канатик. Возникает данное заболевание, как и любой варикоз, вследствие слабости венозных клапанов, функция которых пропускать ток крови только в одном направлении (к сердцу). Как правило, в зоне варикозного расширения, нарушен отток венозной крови, что вызывает ее застой. Расширенные вены гроздьевидного сплетения с застойной кровью могут вызывать кислородное голодание яичка, его перегрев и атрофию. Чаще всего варикоцеле возникает в левой части мошонки, что объясняется впадением яичковой вены слева в почечную вену под прямым углом.
Операция Иваниссевича при варикоцеле проводится с 1924 года (предложена она была в 1918 году). Ее задачей является ликвидация кровяного тока, обратного нормальному, по яичковой вене. Задача решается пересечением и перевязкой этого сосуда на уровне забрюшинного отдела. В ответ на данное действие резко увеличивается периферическое сопротивление; просвет яичковой артерии уменьшается из-за слипания стенок сосудов, соединяющих артерию с веной, и варикозных вен семенного канатика. В результате, яичковую вену перестает течь артериальная кровь. Однако в яичко ее поступает больше, так как в его сосудах периферическое сопротивление стало меньше по сравнению с яичковой веной. От капиллярной сети яичка кровь транспортируется по вене поднимающей его мышцы. В итоге, яичко начинает получать полноценное артериальное питание. Показатели спермограммы, как правило, улучшаются. Секс после операции Иваниссевича может какое-то время доставлять боль, появление которой со временем исчезает.
Данная операция занимает у опытного хирурга 15–20 минут. В сети имеются записи того, как проводится при варикоцеле операция Иваниссевича. (видео не стоит показывать детям). Однако, в настоящее время она считается устаревшей, так как появились более совершенные оперативные методы, характеризующиеся меньшей вероятностью рецидивов и осложнений:
- Операция Мармара (микрохирургический метод) – операция проводится с использованием увеличительной оптики, доступ к вене осуществляется через маленький разрез на мошонке, перевязке подвергаются вены гроздьевидного сплетения, что позволяет сохранить кровоток в яичковой вене
- Эмболизация – состоит в избирательной закупорке вен специально введенными затычками
- Лапароскопический метод – доступ к яичковой вене осуществляется посредством трех проколов в брюшной стенке
В том случае, если современные методы оказываются недоступными из-за своей цены или отсутствия соответствующего оборудования и квалификации медиков, проводится операция Иваниссевича. Рассказы прооперированных (см. форум) подтверждают ее патогенетическую обоснованность.
Варикоцеле после операции Иваниссевича может возобновиться. Вероятность рецидивов составляет от 3–5% до 20–45% по различным данным. Под рецидивом в данном случае имеется в виду проявления оставшихся после операции участков варикоза. Такое часто случается при рассыпном типе строения яичковой вены, и связано это со следующим фактом. Когда осуществляется операция Иваниссевича (см. фотографии), хирург может работать только с небольшим участком яичковой вены, в итоге любые ответвления, выше или ниже зоны операции, может остаться незамеченной. Причем, рассыпное строение данного сосуда встречается довольно часто у людей с варикоцеле. Возможной причиной рецидива бывает также необычное строение яичковой вены, нетипичные сосудистые сообщения ее с другими венами. Наконец, возобновление заболевания может произойти даже после перевязки каждого ответвления яичковой вены.
Показания к операции
Показанием является варикоцеле 3–4 степени, а также 2 степени при выполнении следующих условий:
- Неудовлетворительный результат спермограммы – макро- и микроскопического анализа эякулята, собранного после 2–7 дней воздержания от половой жизни, алкогольных напитков и тепловых процедур. При проведении спермограммы исследуют количество выброшенной спермы, ее цвет, кислотность, вязкость и время разжижения, а также число, форму и подвижность сперматозоидов, число и типы лейкоцитов и незрелых клеток сперматогенеза и пр.
- Неудовлетворительный результат термограммы мошонки – исследования, показывающего температуру в той или иной точке исследуемой области. Температура в 34 градуса является критически важным условием для правильной работы яичек.
В настоящее время и взрослым пациентам, и подросткам проводится от варикоцеле операция Иваниссевича (см. отзывы). Но следует помнить о ее недостатках, в частности о ее высокой травматичности.
Операция Иваниссевича при варикоцеле. Техника проведения
Операция Иваниссевича, техника которой описана далее, использует лишь традиционные хирургические инструменты. Она проводится с использованием местных анестетиков либо под общим наркозом. Ход операции Иваниссевича состоит в следующих действиях:
- В низу живота слева или справа (зависит с какой стороны мошонки имеется варикоцеле) делается разрез длиной 5—6 см на уровне передне-верхнего заострения подвздошной кости вдоль расположения пахового канала (в нем проходит семенной канатик, в составе которого и находится яичковая вена). По сути, разрез аналогичен разрезу при удалении воспаленного аппендикса. Послойно разрезаются кожные покровы, подкожный жир и фасции (оболочка из соединительной ткани, обволакивающая нервы, сосуды, органы, и мышцы).
- Обнажают и отслаивают париетальную брюшину до мочеточника для получения доступа к забрюшинному пространству (пространство от диафрагмы до малого таза, в котором среди прочих органов находятся почки, мочеточники и поджелудочная железа).
- В жировой ткани рядом с мочеточником находят яичковую вену, мобилизуют ее на небольшом отрезке. Далее устанавливают на данном сосуде две связки и пересекают его между ними. Если возможно, то же самое делают и со всеми ее дополнительными ветвями.
- Все ткани послойно ушивают.
- Поверх раны накладывают стерильную повязку.
Именно таким способом уже около ста лет в государственных больницах лечат варикоцеле. Техника операции по Иваниссевичу достаточно проста, не требует дорогостоящего медицинского оборудования и особых хирургических навыков, и поэтому она сохраняет свою актуальность до сегодняшнего дня. За время своего существования метод претерпевал некоторые изменения с сохранением своей сути. Лопаткин предложил накладывать анастомоз между яичковой и общей подвздошной венами. Ученик Иваниссевича Бернарди рекомендовал перевязывать яичковую вену ниже, чем в основном варианте операции.
Швы удаляют приблизительно на восьмые–девятые сутки после операции по Иваниссевичу. А непосредственно после оперативного вмешательства для профилактики осложнений и улучшения самочувствия пациенту назначают антибиотики, анальгетики, ношение на области мошонки суспензория. Кроме того, требуется соблюдение некоторых правил поведения (см. статью: «Восстановление после операции Иваниссевича»).
При варикоцеле техника проведения данной операции все же далека от совершенства.
Восстановление после операции Иваниссевича
Поскольку самый травматичный из применяемых в настоящее время способ лечения варикоцеле – это операция Иваниссевича, послеоперационный период, связанный с ней, достаточно длительный, до полугода. В этот период необходимы следующие мероприятия и ограничения.
В первые несколько суток после вмешательства больному следует находиться в лечебном заведении. На это время назначается:
- Постельный режим
- Наложение на область раны пузыря со льдом на два часа для уменьшения кровотечения и для профилактики отека
- Ношение на области мошонки суспензория – специальной поддерживающей повязки. Это позволяет уменьшить растяжение семенного канатика и связанный с этим дискомфорт.
- Применение лекарственных препаратов: обезболивающих, антибактериальных, а также при необходимости противовоспалительных и препаратов, влияющих на гемостаз
На протяжении приблизительно 5–7 суток после операции Иваниссевича у пациента как правило наблюдаются боли, и некоторая скованность движений. Возможен отек шва и области вокруг него вследствие повреждения мышц и нервов во время операции. После выписки из лечебного учреждения рекомендуется носить обтягивающие (не сильно сжимающие) плавки, но не свободные трусы-боксеры. Замена стерильной повязки на ране осуществляется через каждые несколько суток. Примерно спустя 8–10 суток после операции по Иваниссевичу снимают Швы. В первые три недели восстановления еще наблюдаются послеоперационные боли. В этот период необходимо воздержаться от половой жизни. Затем в начале ее возобновления некоторые прооперированные отмечали у себя боли при половом акте, которые в дальнейшем появляться перестали. В течение шести месяцев после операции не допускаются значительные физические нагрузки.

Осложнения после вмешательства по Иваниссевичу возникают достаточно часто. Это:
- Гидроцеле, или водянка яичка на стороне операции – накопление жидкости в мошонке, в результате чего яичко увеличивается в объеме. Возникает с вероятностью 10%. Развивается без болей. При сильно увеличенной мошонке появляются затруднения при передвижении и мочеиспускании. Лечится хирургически, путем иссечения оболочки яичка или изменения ее анатомии. Операция проводится под местным обезболиванием или иногда под общим наркозом. Пациента выписывают в день операции.
- Кровотечение в области раны с образованием гематомы.
- Инфицирование. Может быть связано с нарушением асептики/антисептики в процессе вмешательства или при перевязках.
Через 3–6 месяцев после того, как была проведена операция Иваниссевича, восстановление можно считать завершенным. В итоге операция варикоцеле по Иваниссевичу влияние на потенцию и качество спермы оказывает положительное.
Операция Иваниссевича
Операция при варикоцеле по методу Оскара Иваниссевича считается классической схемой лечения варикозного расширения вен семенного канатика. Ее суть заключается в перевязке кровеносных сосудов для предотвращения ретроградного (обратному естественному) движения венозной крови яичек.
Несмотря на то, что современная медицина предлагает множество техник лечения варикоза яичек, операция Иваниссевича по-прежнему остается популярной и базовой методикой, доступной широкому кругу пациентов. Это объясняется простотой выполнения и относительно невысокой стоимостью процедуры.
Показания и противопоказания к проведению операции
Единственным показанием для этой операции служит варикоцеле – любая степень расширения вен вдоль семенного канатика яичек. Но необходимость вмешательства определяет лечащий врач на основании общей клинической картины пациента.
Хирурги спорят насчет времени, когда необходима операция. Одни специалисты рекомендуют оперироваться на самых ранних стадиях заболевания, потому что чем дольше оно развивается, тем выше риск получить бесплодие. Другие обращают внимание на то, что бесплодие в принципе сопутствует болезни у большинства пациентов, независимо от ее стадии. К тому же, не всегда операция улучшает показатели спермограммы. А это значит, что никакой срочности в хирургическом вмешательстве нет. Но не стоит забывать, что каждый случай уникален и точную рекомендацию может дать только лечащий врач.
Список противопоказаний небольшой, но довольно серьезный. Операция Иваниссевича невозможна, если:
- у пациента тяжелая патология одного или нескольких внутренних органов;
- имеются инфекционные заболевания в острой форме;
- заболевания кожи, в частности в области операции;
- имеется инфекция мочевыводящих путей;
- есть патологии крови.
Патологии внутренних органов служат противопоказанием до тех пор, пока состояние пациента не станет стабильным или не произойдет полного выздоровления. Что до поражений кожного покрова, то здесь вердикт однозначный: перед операцией должны быть ликвидированы как само заболевание, так и его последствия.
Подготовка
При подготовке к операции при варикоцеле в обязательном порядке проводятся исследования:
- анализ крови и мочи;
- ультразвуковое исследование мошонки;
- спермограмма;
- гормональные исследования;
- коагулограмма;
- тест на инфекционные заболевания;
- флюорография;
- ЭКГ.
Если у пациента нет хронических патологий, кроме варикоза, то достаточно осмотра урологом, консультации анестезиолога и заключения терапевта. В случае обнаружения каких-либо заболеваний пациент направляется на дополнительную консультацию к соответствующему специалисту.
Ход операции и реабилитация
Как правило, операция проводится под местной анестезией, но если пациент эмоциональный или мы говорим о детях, то применяется общий наркоз.
Подготовка. Не меньше, чем за 22 часа до операции прекращается прием пищи. Чтобы состояние легче переносилось, доктор может назначить легкие снотворные препараты. В это же время пациент тщательно моется и сбривает волосы в области паха и низа живота.
Ход операции. Хирург делает надрез около 4–5 см в длину, выделяет яичковую вену среди мышц, перевязывает ее и пересекает.
В области гроздьевидного сплетения мошонки в процессе развития варикоза скапливается кровь. Чтобы ускорить ее вывод из сосудов, хирург массирует ткани, параллельно зажимая расширенный конец вены.
Вышедшую кровь хирург удаляет, сосуды перевязывает, промывает рану, проверяет состояние гемостаза – состояние крови и ее свертываемости – и ушивает рану. Бывает такое, что вена не одна, а несколько. Тогда перевязываются все крупные ветви, чтобы избежать рецидива болезни в будущем. На шов накладывается стерильная повязка. Все манипуляции занимают около получаса.
Возможные ошибки врача:
- перевязка подвздошной артерии: ее можно принять за вену;
- травма артерии инструментами при долгих поисках вены;
- перевязка нерва пахового канала: он может быть случайно захвачен или поврежден.
После операции пациента отвозят в палату стационара. Там он будет находиться около десяти дней, принимая антибиотики и проходя ежедневные осмотры лечащим врачом. На этот период времени на мошонку надевается бандаж, чтобы препятствовать подвижности яичка и семенного канатика.
Первые дни будет беспокоить боль в области шва. Боли купируются обезболивающими препаратами. Чтобы исключить риск развития инфекций, назначают короткий курс антибиотиков.
Если спустя десять дней пациент чувствует себя хорошо и нет осложнений, то его выписывают и предают для наблюдения хирургу поликлиники.
Реабилитация может длиться несколько недель, а судить об эффективности операции возможно только спустя несколько месяцев.
На период восстановления существует несколько правил:
- нельзя перегреваться (исключить парилки, бани, сауны, горячие ванны);
- на некоторое время нужно отказаться от половых актов;
- несколько недель после операции следует носить свободное белье и одежду;
- физические нагрузки, в частности на брюшную стенку, временно запрещены.
Возможные осложнения
Осложнения после операции Иваниссевича редки, потому что оказывается воздействие непосредственно на патогенный источник – яичковую вену. Но все же они случается. Это могут быть:
- кровотечения;
- воспаление и нагноение раны;
- водянка яичка;
- атрофия яичка (в случае, если перевязана яичковая артерия).
Серьезным недостатком операции Иваниссевича считают частые рецидивы. У детей их показатель достигает четверти всех случаев. Объяснение явлению очень простое: рост организма и формирование сосудистой системы. У взрослых статистика чуть пониже и во многом зависит от того, насколько точно были соблюдены рекомендации врача в период реабилитации. Тяжесть, боль при потугах и половом акте спустя полгода после операции считаются нормой, поэтому повода для паники здесь нет. А вот если состояние продолжается длительное время и к тому же появляются новые варикозные вены, то это повод обратиться к врачу за консультацией и дальнейшим планом действий. Возможно, при необходимости повторного вмешательства, будет предложен другой метод лечение. Например, операция Мармара.
У вас остались вопросы или вы хотите попасть на прием? Позвоните нам или заполните форму для обратной связи.
Операция Иваниссевича при варикоцеле: техника проведения
Варикоцеле – это варикозное воспаление вен придатка яичка и семенного канатика. Данная патология встречается довольно часто, наиболее подвержены заболеванию мальчики, переживающие период полового созревания. Заболевание лечится исключительно с помощью хирургического вмешательства.
Сегодня на территориях постсоветского пространства чаще всего используют операцию по методике, предложенной Иваниссевичем еще в 1924 году, в честь которого она и была названа. Она отличается простотой и довольно продолжительное время считалась основным способом удаления варикоцеле, до тех пор, пока не начали появляться малоинвазивные техники с меньшими рисками развития рецидивов.

Однако по-прежнему на просторах нашей страны в преимущественном большинстве государственных клиник лечение ВРВ осуществляется по методике Ivanissevich. Данная статья позволит подробнее узнать, когда используется операция Иваниссевича при варикоцеле техника проведения и все особенности, связанные с этим общепризнанным способом устранения венозной патологии.
Показания
Лечение варикоцеле по методике Иваниссевича показано лицам различного возраста при любой степени развития заболевания. Как правило, вмешательство выполняется под местной анестезией, но для пациентов младшего возраста возможно использование общего наркоза.
Важно знать. Суть любого хирургического лечения при ВРВ заключается в прекращении циркуляции крови по варикозным сосудам, после чего кровоток осуществляется по здоровым венам.

Противопоказания
Противопоказаниями могут быть те же факторы, что и для всех полостных операций:
- плохая свертываемость крови;
- наличие иных хронических заболеваний, препятствующих проведению вмешательств с забрюшинным доступом;
- плохое общее состояние пациента, трактующиеся как тяжелое.
Обратите внимание. Оперативное лечение может быть отложено для мальчиков, если есть варикоцеле первой степени, которое не приносит боли.
В некоторых случаях оперативное лечение может быть отсрочено или не проводится вообще, что не связано с противопоказаниями, а перенос хирургического вмешательства связан с перестраховкой от возможных осложнений или просто в нем нет острой необходимости. В таблице коротко названы и пояснены причины непроведения операции.
Причины, из-за которых хирургическая коррекция не проводится



Если принято решения не проводить оперативное лечение пациент должен находится под постоянным наблюдением. Больной получает подробную инструкцию о применении медикаментозной терапии направленной на стабилизацию заболевания и поддержания сперматогенеза в надлежащем состоянии.
Кроме этого есть ряд ограничений профилактического характера, например, запрет на поднятие тяжестей или избегание значительных физических нагрузок (см. Можно ли заниматься спортом при варикоцеле).

Методика
Непосредственно перед проведением терапии следует провести несколько подготовительных мер:
- сдать анализы, крови (общий, на содержание глюкозы и свертываемость), мочи;
- удалить волосы на животе в зоне будущего разреза, если они имеются.
Техника проведения
Операция варикоцеле по Иванисевичу для взрослых проходит под местным наркозом, для детей возможно применение общей анестезии. Больной лежит на спине, поверхность кожи предварительно дезинфицируется и обрабатывается антисептиком.
Врач выполняет горизонтальное рассечение левой стороны (не превышающее 4-6 см) стенки брюшины в подвздошной области на уровне передне-верхней ости подвздошной кости параллельно ходу пахового канала. Сам разрез практически идентичный такому, который делается при удалении аппендикса, но не с правой, а с левой стороны.
Теперь, когда разрез сделан хирург при помощи специальных крючков раздвигает слои мышечной ткани для доступа к яичковым венам в забрюшинном пространстве, как показано на фото. Как правило, поиск воспаленной вены не составляет труда, но в случае рассыпного варикоцеле или при устранении рецидива найти варикозные сосуды может быть затруднительно.

Когда нужные вены найдены их мобилизуют, берут на нитки-держалки, производят перевязывание в нужных местах и пересекают между двумя лигатурами вены и желательно при этом найти все отходящие от нее дополнительные ветви и проделать с ними те же действия.
После завершения манипуляций с варикозно-расширенными венами, их помещают на место, разрез послойно зашивают наглухо, на швы накладывают стерильную повязку, которую не меняют первые двое суток. Длительность всей операции обычно не превышает часа и составляет 40 минут в среднем.
Осложнения
Вероятность осложнений как во время проведения операции, так и после наиболее высока в сравнении с другими методами удаления варикоцеле использующимися в современной медицине.
Они возникают по следующим причинам:
- ошибка хирурга технического характера;
- технические сложности.
Осложнения возникают по причине повреждения соседних тканей или сосудов. Есть случаи, когда врач ошибочно перерезает совершенно здоровый сосуд, оставляя нетронутыми вены, пораженные варикозом.
Назовем наиболее частые осложнения:
- Повреждение подвздошной артерии. Пожалуй, это можно назвать самым серьёзным осложнением из всех возможных. Эта артерия пролегает рядом с яичковой веной и расположена на одинаковой глубине. При затруднении в поиске воспаленной вены артерия может быть ошибочно верифицирована как варикозная и перевязана. Также не исключены случайные повреждения ее инструментами;
- Травмирование лимфатических сосудов является причиной проявления гидроцеле уже в послеоперационном периоде;
- Повреждение или захват в лигатуру нерва. Это не является очень опасным осложнением, однако его последствия довольно неприятны. Последствия будут ощутимы после вмешательства и будут проявляться в виде болей в паховой области и онемении некоторых участков на внутренней поверхности бедра.
Медикаментозная терапия
Лечение варикоцеле предполагает одновременное применение лекарственных препаратов (см. Медикаментозное лечение варикоцеле: обзор препаратов), как до, так и после оперативного вмешательства. В первом случае это могут быть венотоники и препараты, стимулирующие спермотогенез, причем их продолжают принимать и в восстановительный период.
При варикоцеле после операции Иванисевича назначаются:
- антибиотики, для предотвращения развития инфекций;
- обезболивающие препараты;
- нестероидные противовоспалительные средства;
- витамины и иммуномодулирующие лекарства;
- желательно применение тонизирующих и укрепляющих БАДов.
Особенности послеоперационного периода
Пребывание в стационере может составлять от 8 до 14 дней. Швы снимают на 8-й день и, если нет негативных последствий после операционного вмешательства больной отправляется домой (см. Варикоцеле (операция): сколько лежать в больнице после вмешательства?).
Следует заметить, что период реабилитации после вмешательства по Иваниссевичу самый долгий в сравнении с иными хирургическими методиками лечения варикоцеле.
В первые несколько дней пациент должен соблюдать постельный режим, поскольку швы еще очень слабы и любая нагрузка может нарушить их целостность. Для уменьшения боли и отечности, а также уменьшения гематом на область раны прикладывают ледяные компрессы в первые послеоперационные часы, с разной периодичностью, но не более 20-30 минут.
Стерильная повязка, наложенная на рану, сменяется на вторые сутки и далее делаются регулярные перевязки вплоть до полного заживления.

Через несколько дней больному разрешается ходить при этом обязательно носить суспензорий – специальную поддерживающю повязку для мошонки, которая выполняет амортизационную функцию и не дает растягиваться мышцам, прикрепленным к яичку, что будет обеспечивать их расслабленное состояние.
Послеоперационный период исключает любые физические нагрузки или поднятие тяжестей на протяжении полугода. Особенно важно соблюдение данных указание в первый месяц после проведения вмешателься.
Длительность реабилитационного и восстановительного периода, как и при других полостных операциях обусловлена тем, что забрюшинный доступ предполагает рассечение мышечных тканей, а восстановление их целостности занимает много времени.
Следует учитывать. Поскольку в арсенале современной медицины есть малоинвазивные методики хирургического лечения варикоцеле операцию Иваниссевича считают недостаточно эффективным и травматичным методом терапии заболевания со значительной вероятностью возникновения рецидива.

Послеоперационные осложнения
Как уже упоминалось, данная методика отличается высокой вероятностью развития рецидивов и осложнений. По статистике из десяти прооперированных мужчин как минимум трое столкнуться с послеоперационными последствиями различного характера, причем вероятность развития рецидива оценивается существенно выше (30-40%) нежели проявление иных послеоперационных осложнений.
Рецидив варикоцеле
Возникновение рецидива объясняется тем, что хирург не имеет возможности осмотреть всю вену потому, что ему доступен только небольшой ее отрезок. При этом остаются незаметными возможные ответвления сосудов, также пораженных варикозом и находящимися за пределами разреза.
При таких обстоятельствах нельзя говорить о рецидиве, как о таковом в чистом его понимании, а вернее будет называть это техническими недоработками или ограниченными техническими возможностями при оперировании. Есть еще один вариант, когда вены остаются не перевязанными или, точнее перевязывается только их часть, что имеет место при так называемом рассыпном варикоцеле.
Хирург может не заметить воспаление вен, поскольку в лежачем положении часть из них будет находиться в спавшем состоянии, особенно при несильном поражении, и врач естественно не имеет возможности их увидеть. Такие сосуды остаются не перевязанными.
После лечения кровь по ним начинает циркулировать несколько интенсивнее, чем ранее, и возникает повторное развитие варикоцеле.
Осложнения
Осложнения не относятся к рецидивам, хотя часто многие не разделяют эти понятия. При нарушении целостности близлежащих тканей возникают осложнения, вызванные именно хирургическим вмешательством и не имеющие ничего общего с первоначальным заболеванием.
При оперировании по методике Иваниссевича осложнения не часты, но все же возможны такие:
- гематомы и кровотечения;
- водянка яичка (гидроцеле);
- нарушение иннервации отдельных участков;
- вторичное инфицирование.
Механизмы возникновения первых трех осложнений были уже описаны выше. Занесение инфекции объясняется нарушением антисептики как при оперировании, так и при смене стерильных повязок во время перевязки.

Положительные и отрицательные стороны данной методики
Операция Иваниссевича долгое время оставалась практически безальтернативной при удалении варикоцеле (не считая идентичных методик, например, Паломо), но в современной практике появились новые менее травматичные способы лечения с использованием микродоспупа, увеличительной съемочной техники, компьютера и других новшеств.
Эти операции приобретают все большую популярность, а классические полостные вмешательства постепенно уходят в прошлое. Однако простота и доступность оперирования по Иваниссевичу сохраняет данный способ в топе часто используемых.
Для объективности укажем позитивные и негативные такой терапии, начнем с положительных:
- Самая низкая цена;
- Для вмешательства подходит обычная операционная, нет потребности в специальном оборудовании;
- Техника выполнения не требует особенной специализированной подготовки (в отличии от лапароскопии или склеротерапии);
- Подходит для удаления варикоцеле любой степени и без учета возраста пациента.
Однако негативные моменты значительно перевешивают, что заставляет прогрессивные клиники отказываться от использования данной методики и переходить на более эффективные способы устранения варикоцеле.
Среди основных отрицательных характеристик выделим следующие:
- Высокая травматичность;
- Существенная вероятность развития послеоперационного осложнения или рецидива (30-40%);
- Для лечения требуется госпитализация от 8 до 14 дней, в зависимости от индивидуальных особенностей больного;
- Снятие швов происходит на 8-й день;
- Длительный период реабилитации. Полное восстановление возможно не ранее чем через полгода;
- Сильный болевой синдром;
- После операции остается большой шрам (похожий на шрам от аппендицита).

Аналоги
Существует ряд открытых полостных операций очень схожих с методикой лечения по Иваниссевичу о которых обязательно следует упомянуть.
Укажем название таких операций и их отличия коротко:
- Паломо (Palomo).На уровне пахового кольца перевязываются не только воспаленные вены, но и яичковая артерия. Кровоток не будет нарушен при условии, что у семенника остаются иные источники питания, например, артерия, пролегающая параллельно семявыносящего протока;
- Бернарди (Bernardi) одноименно названная в честь ученика Иваниссевича в 1946 г. Суть состоит в том, что лигирование яичковой вены производится несколько ниже – на уровне внутреннего пахового кольца, а артерия при этом сохраняется.
Все указанные методики схожи: требуется разрез 4-6 см, доступ к венам осуществляется через забрюшинный доступ. При наличии увеличивающего микроскопа доступ может быть классифицирован как микродоступ, что обеспечит более высокую точность и меньшую травматичность.

Заключение
Операция по Ivanissevich является общепринятой традиционной методикой по устранению варикоцеле и относится к классическим открытым полостным вмешательствам с забрюшинным доступом. Она подходит для пациентов любого возраста при различных уровнях патологии.
Суть состоит в перевязке и последующем пресечении яичковых вен, для восстановления кровотока по здоровым сосудам. Поскольку методика проста в исполнении, не требует специализированного хирургического оборудования, отличается низкой себестоимостью и патогенетически обоснована ей отдают предпочтение большинство специалистов по всему миру.
Особенно широко распространен этот способ устранения варикозного расширения вен в небольших городах, провинции и бедных странах.
Операция Иваниссевича имеет ряд существенных недостатков: длительный срок реабилитации, высокую вероятность рецидивов и послеоперационных осложнений, поэтому все больше оттесняется на задний план современными высокоточными малоинвазивными методиками. Дополнительная информация имеется на видео в этой статье, где наглядно продемонстрирована техника проведения этой процедуры.
Что такое варикоцеле и почему его нужно лечить
Варикоцеле код по МКБ I86.1 — это варикозное расширение вен семенного канатика, несущих кровь от яичка.
В большинстве случаев заболевание поражает левое яичко, хотя нередки варианты с двусторонней локализацией, которые обычно выявляются при обследовании по поводу бесплодия. Тонкая от природы стенка вен не справляется с давлением крови, постепенно ослабевает и расширяется — возникает варикоцеле.
Первые признаки варикоцеле обычно появляются в период полового созревания, когда значительно усиливается приток крови к гениталиям. Усугубляет ситуацию чрезмерная половая активность и тяжелые физические нагрузки.
Варикоцеле симптомы
Варикоцеле у мужчин симптомы
Варикоцеле яичка — довольно частое заболевание, выявляемое у 11,7% взрослых мужчин и у 25,4% мужчин с патологическими изменениями в спермограмме.
Только своевременное и эффективное лечение варикоцеле у мужчин позволяет сохранить репродуктивную функцию.
Варикоцеле причины
Варикоцеле не вызывает болей, и лишь изредка может проявляться ноющими или тянущими ощущениями в яичке. В этом и заключается коварство этого заболевания, потому что убедить пациента, у которого ничего не болит, лечь под нож бывает непросто (хотя сегодня это, конечно, скорее не нож, а микрохирургический инструмент). А оперироваться необходимо, потому что из-за варикозного расширения вен семенного канатика возникает застой крови в яичке, страдает его кровоснабжение и повышается локальная температура. Все эти факторы, действуя исподволь и незаметно, приводят к нарушению процесса образования и созревания сперматозоидов, а в далеко зашедших случаях — к уменьшению размеров и атрофии яичка. Чем раньше провести лечение варикоцеле, тем больше шансов предотвратить негативные последствия для организма мужчины.
У пациентов с варикоцеле нередко обнаруживаются патологические изменения в спермограмме. Наиболее часто встречается олигозооспермия (уменьшение концентрации сперматозоидов менее 15 млн в мл), астенозооспермия (снижение концентрации прогрессивно подвижных сперматозоидов до 32% и менее), тератозооспермия (большое количество патологических форм сперматозоидов, превышающее 96%). Для варикоцеле характерно повреждение и фрагментация ДНК сперматозоидов.
Несколькими исследованиями последних лет подтверждена взаимосвязь между варикоцеле и снижением уровня тестостерона, эректильной дисфункцией. Так, в 2011 г. группа индийских ученых во главе с Сатиа Срини (Sathya Srini V.) опубликовала результаты лечения 200 пациентов с гипогонадизмом и эректильной дисфункцией в сочетании с варикоцеле. Часть этих пациентов получала гормоно-заместительную терапию, другая часть подверглась хирургическому лечению варикоцеле. У 78 % пациентов, подвергшихся операции по устранению варикоцеле, достигнута нормализация уровня тестостерона с улучшением эректильной функции. Схожие результаты были продемонстрированы польским урологом Д. Падуч. В его исследовании бесплодных мужчин с варикоцеле и гипогонадизмом, у 76% после хирургического лечения варикоцеле достигнута нормализация тестостерона и улучшение половой функции.
Варикоцеле диагностика
Варикоцеле узи
Для подтверждения диагноза и определения стадии варикоцеле достаточно выполнить УЗИ мошонки с допплерографией. Важно, что УЗИ мошонки выполнялось в теплом помещении, желательно — в положении лежа и стоя, с пробой Вальсальвы. При этой пробе врач просит пациента глубоко вдохнуть и натужиться. Повышенное внутрибрюшное давление передается на яичковые вены и позволяет выявить скрытые формы варикоцеле.
Cтепени варикоцеле
Степени варикоцеле (в соответствии с критериями Европейской ассоциации урологов):
| СТАДИЯ | ХАРАКТЕРИСТИКА |
|---|---|
| Субклиническое варикоцеле (0) | не пальпируемое (даже при пробе Вальсальвы) расширение вен, определяемое только с помощью ультразвуковой допплерографии |
| Первая стадия варикоцеле | пальпируемое при пробе Вальсальвы расширение, исчезающее в покое |
| Вторая стадия варикоцеле | пальпируемое в покое и при пробе Вальсальвы расширение, но не определяемое визуально |
| Третья стадия варикоцеле | визуально определяемое расширение, определяемое как в покое, так и при пробе Вальсальвы |
Вторая и третья стадии могут сопровождаться уменьшением размеров (гипотрофией) соответствующего яичка.
ЛЕЧЕНИЕ ВАРИКОЦЕЛЕ
Варикоцеле операция
Варикоцеле у мужчин лечение
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны. Слабую и растянутую стенку вен нельзя укрепить с помощью лекарств. Поэтому единственным эффективным методом лечения варикоцеле является хирургический. Существуют различные варианты операций при варикоцеле. Расширенные вены могут перевязываться в паховом канале, выше или ниже его. Возможен эндоваскулярный подход — эмболизация и склерозирование расширенных вен. Однако, “золотым стандартом” является микрохирургическая подпаховая (субингуинальная) перевязка — операция Мармара.
Рассмотрим особенности каждой из этих операций, применяемых для лечения варикоцеле.
Как лечить варикоцеле
Операция Паломо
При этой операции разрез длиной 5-6 см выполняется в нижней боковой части живота, выше пахового канала. В этом месте яичковая вена представляет собой, обычно, один ствол, идущий вместе с яичковой артерией и лимфатическими сосудами. Хирург производит выделение, перевязку и пересечение сосудистого пучка единым блоком. Чаще всего используется общая или спинальная анестезия. Недостатком операции Паломо является пересечение яичковой артерии, питающей соответствующее яичко, что может ухудшать его функциональное состояние. Пересечение лимфатических сосудов может приводить к формированию водянки яичка (гидроцеле). Восстановление и реабилитация после операции Паломо занимает около 2 недель.
Операция Иваниссевича
Длина разреза примерно такая же, как и при операции Паломо, но сам разрез производится ниже, непосредственно в области пахового канала. Семенной канатик (содержащий расширенные вены) в этом месте лежит довольно поверхностно, что делает возможным его выделение. Как правило, операция выполняется под общей или спинальной анестезией, хотя возможно и местное обезболивание.
При операции Иваниссевича хирург старается сохранить яичковую артерию и лимфатические сосуды, но отсутствие оптического увеличения затрудняет эту задачу. В случае перевязки артерии и лимфатических сосудов могут возникнуть осложнения, описанные выше (атрофия яичка, формирование гидроцеле). Период восстановления после операции Иваниссевича протекает около 2 недель.
Операция Мармара
Операция Мармара (субингуинальное микрохирургическое лигирование вен семенного канатика). Эта методика была впервые описана американским урологом Джоэлом Мармаром в 1985 году. Через небольшой (около 2 см) разрез кожи в паховой области (ниже пахового канала) производится выделение семенного канатика. С применением оптического увеличения (операционный микроскоп или бинокуляры) и микрохирургической техники производится разделение элементов семенного канатика (семявыносящий проток, яичковая артерия, притоки внутренней семенной вены и лимфатические сосуды). Венозные сосуды диаметром более 2 мм перевязываются (лигируются) и пересекаются. Все остальные элементы остаются интактными. Операция заканчивается наложением косметического шва.
В 1992 году другой американский уролог-андролог Марк Гольдштейн модифицировал операцию Мармара, предложив пересекать не только ветви внутренней семенной вены, но и вены мошонки (ветви наружной семенной вены и губернакулярные вены), для чего необходимо извлечь в операционную рану яичко. Модификация Гольдштейна до сих пор активно применяется урологами всего мира, особенно при рецидивных формах варикоцеле.
Операцию Мармара можно выполнить как под общей или спинальной, так и под местной анестезией. Минимальная длина разреза и микрохирургическая техника делают возможным выполнение этой операции в амбулаторных условиях, без госпитализации.
В большинстве случаев пациент может покинуть клинику уже через 1-2 часа после операции.Осложнения при операции Мармара встречаются гораздо реже, чем при других вариантах операций, применяемых при варикоцеле. Функциональные и косметические результаты операции Мармара также значительно лучше, чем у других методик. В большей степени увеличивается количество и подвижность сперматозоидов. Закономерно, что операция Мармара в настоящее время рассматривается как “золотой стандарт” хирургического лечения варикоцеле.
Мошоночный доступ
Варикозно расширенные яичковые вены можно пересечь и на уровне мошонки. Через небольшой разрез около 1-2 см производится выделение семенного канатика с последующим пересечением варикозно расширенных вен. Основные этапы операции соответствуют методике Мармара. Основная сложность при мошоночном доступе заключается в том, что внутренняя семенная вена на уровне мошонки представлена сетью разнокалиберных вен, образующих лозовидное (или гроздевидное) венозное сплетение. Для достижения хорошего эффекта необходимо пересечь каждую из этих ветвей, что, безусловно, увеличивает время операции. Мошоночный доступ в настоящее время редко используется для лечения варикоцеле.
Лапароскопическое лигирование яичковой вены
Как и любые другие лапароскопические операции, лигирование яичковой вены производится через проколы в передней стенке живота. Операция проводится только под общим наркозом. Через проколы в брюшную полость вводятся инструменты и оптическая система. Яичковая вена выделяется недалеко от внутреннего отверстия пахового канала, на нее накладываются металлические клипсы и вена пересекается. Функциональные результаты лапароскопической операции при варикоцеле в целом близки к результатам операции Иваниссевича.
Послеоперационный период протекает легче, чем при операциях Паломо и Иваниссевича, проколы в животе довольно быстро заживают. Обычно пациент выписывается домой на следующий день после лапароскопического лигирования. Единственным преимуществом лапароскопической операции при варикоцеле, на мой взгляд, является возможность пересечь яичковые вены с обеих сторон (при двустороннем варикоцеле) через один и тот же доступ. Недостатками лапароскопического доступа является необходимость общего наркоза, а также риск осложнений, связанный с введением инструментов в брюшную полость.
Эмболизация яичковой вены при варикоцеле
Эта методика является наименее инвазивной среди всех, применяемых для лечения варикоцеле. Отсутствие разреза позволяет выполнить эмболизацию под местной анестезией (или вообще без анестезии!). Необходимость в швах также, естественно, отпадает. Через иглу в бедренную вену вводится тонкий катетер с гибким проводником. По катетеру в сосудистую сеть вводится контраст, локализация и перемещение проводника и катетера отслеживаются с помощью рентгеноскопии. Катетер ретроградным путем (от почечной вены по направлению к яичку) проводится во внутреннюю семенную (яичковую) вену. Оценивается строение и особенности яичковой вены, выявляются возможные дополнительные ветви и притоки. После этого по катетеру в просвет вены вводится свернутая спираль. В просвете вены спираль расширяется, надежно прижимаясь к стенкам вены и фиксируясь внутри. Затем в просвет вены вводится эмболизирующая субстанция, полностью закрывающая просвет вены. Выполняется контрольное исследование кровотока по вене. В случае отсутствия кровотока операция завершается.
Уже через два часа после операции пациент может покинуть клинику. Рецидивы варикоцеле после эмболизации встречаются очень редко. Еще одним преимуществом эмболизации при варикоцеле является то, что во время процедуры производится рентгеноскопия вен, что позволяет диагностировать различные анатомические аномалии, добавочные ветви, соединяющие яичковую вену с одноименной веной с противоположной стороны, другие сосудистые особенности, приводящие к рецидивам варикоцеле. В связи с этим, эмболизация может быть особенно эффективной в случаях рецидивного варикоцеле. Как и любой метод, эмболизация яичковой вены не лишена недостатков.
Один из существенных — необходимость введения контрастного вещества (обычно то же, что вводится при компьютерной томографии). Часть людей имеет аллергическую реакцию на контраст, им нельзя выполнить эмболизацию. Кроме этого, введение контраста противопоказано при почечной недостаточности. Поэтому, перед этой операцией обязательно проверяется уровень креатинина крови.
Еще одним ограничением для эмболизации является правостороннее варикоцеле. Правосторонняя локализация нечасто встречается при варикоцеле. Но, за счет анатомических особенностей, проведение катетера и проводника в правую яичковую вену часто бывает очень затруднительным. Поэтому, при правостороннем (или двухстороннем) варикоцеле лучше прибегать к хирургическим методам лечения, нежели к эмболизации.
Также определенное значение имеет высокая стоимость и относительно низкая доступность эмболизации. Стоимость эмболизации при варикоцеле, как правило, в несколько раз превышает стоимость хирургического лечения (в том числе, и операции Мармара). Это связано с использованием дорогостоящих одноразовых расходных материалов и необходимостью работы в эндоваскулярной операционной, оснащенной рентгеноскопическим оборудованием высокого разрешения (ангиографом). Эмболизация является в высокой степени оператор-зависимым методом, эффективность и безопасность которого в большой степени зависит от хирурга (человеческий фактор).
Осложнения при эмболизации яичковой вены встречаются редко. К ним относится аллергическая реакция на контраст, нарушение функции почек, кровотечение из места пункции, перфорация стенки вены. Редким специфическим осложнением является миграция (смещение) установленной спирали и ее передвижение по сосудистому руслу с возникновением эмболий в различных органах.
Cравнение различных операций для лечения варикоцеле:
| Длина разреза | Анестезия | Срок реабилитации | Частота рецидива | |
|---|---|---|---|---|
| Операция Паломо | 5-6 см | спинальная | 2 недели | 29 % |
| Операция Иваниссевича | 5-6 см | спинальная | 2 недели | 13,3 % |
| Операция Мармара | 2 см | местная/общая | 7-10 дней | до 4 % |
| Лапароскопия | 3 прокола | наркоз | 5-7 дней | 3-7 % |
| Эмболизация | Без разреза | местная | 1 день | до 10 % |
Я, в соответствии с рекомендациями Европейской ассоциации урологов, в большинстве случаев выполняю своим пациентам самую современную операцию по поводу варикоцеле — микрохирургическую субингуинальную перевязку варикозно расширенных вен по Мармару, и имею большой опыт этой операции.
Лечение варикоцеле без операции
Многие мои пациенты, впервые столкнувшиеся с такой проблемой как варикоцеле, в первую очередь интересуются, возможно ли лечение варикоцеле без операции. Конечно, это было бы очень заманчиво — обойтись без хирургического вмешательства, а еще лучше вылечить варикоцеле народными средствами. К сожалению, я вынужден их разочаровать. Эффективных методов лечения варикоцеле без операции на сегодняшний день не существует. Временный положительный эффект могут дать некоторые растительные средства, повышающие тонус вен (настойка конского каштана, листья винограда), а также лекарственные препараты (например, Эскузан, Детралекс, Флебодиа и др.). Варикоцеле, конечно, не исчезнет от приема этих лекарств, но симптомы могут уменьшиться. Приверженцы народной медицины для уменьшения симптомов варикоцеле рекомендуют ограничить физическую нагрузку и носить облегающее нижнее бельё (чтобы мошонка не отвисала, а была прижата к промежности). От этих мер можно ожидать временного облегчения, но само варикоцеле никуда не исчезнет. Поэтому, я должен констатировать, что попытки вылечить варикоцеле без операции лишь затягивают драгоценное время.
Лечение варикоцеле — операции
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны.
Преимущества микрохирургической операции Мармара:
- Маленький косметический разрез в паховой области, в зоне роста волос (рубца практически не видно)
- Наибольшая эффективность операции достигается за счет применения операционного бинокуляра и микрохирургического инструментария
- Наименьший процент рецидивов и осложнений (менее 5 процентов)
- Возможность выполнения амбулаторно, без госпитализации
- Короткий и легкий послеоперационный и восстановительный период
Я осознаю свою ответственность за сохранение главного, что доверяет мне мой пациент, и сделаю все, чтобы оправдать доверие!
Цены на лечение варикоцеле
Консультация врача-уролога, к.м.н. — 3 000 руб.


